Поражение латерального кожного нерва бедра — синдром Рота-Бернгардта
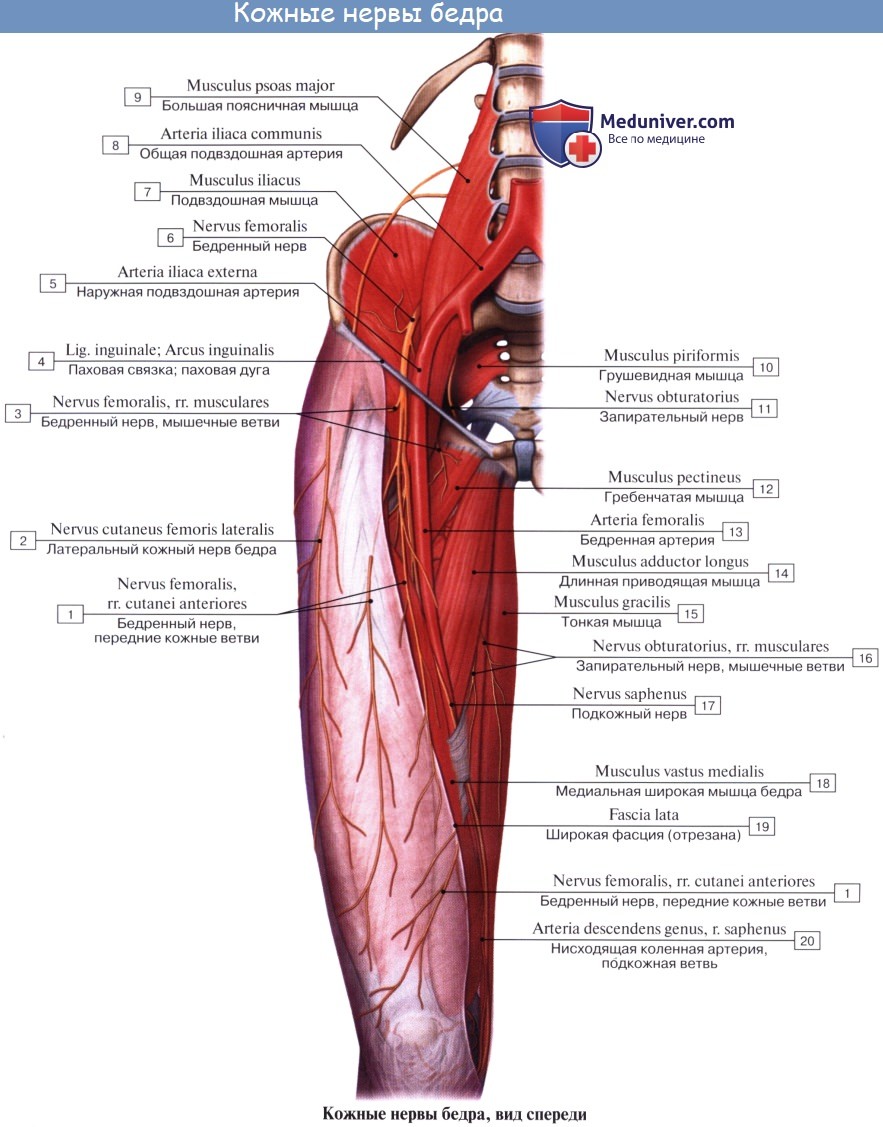
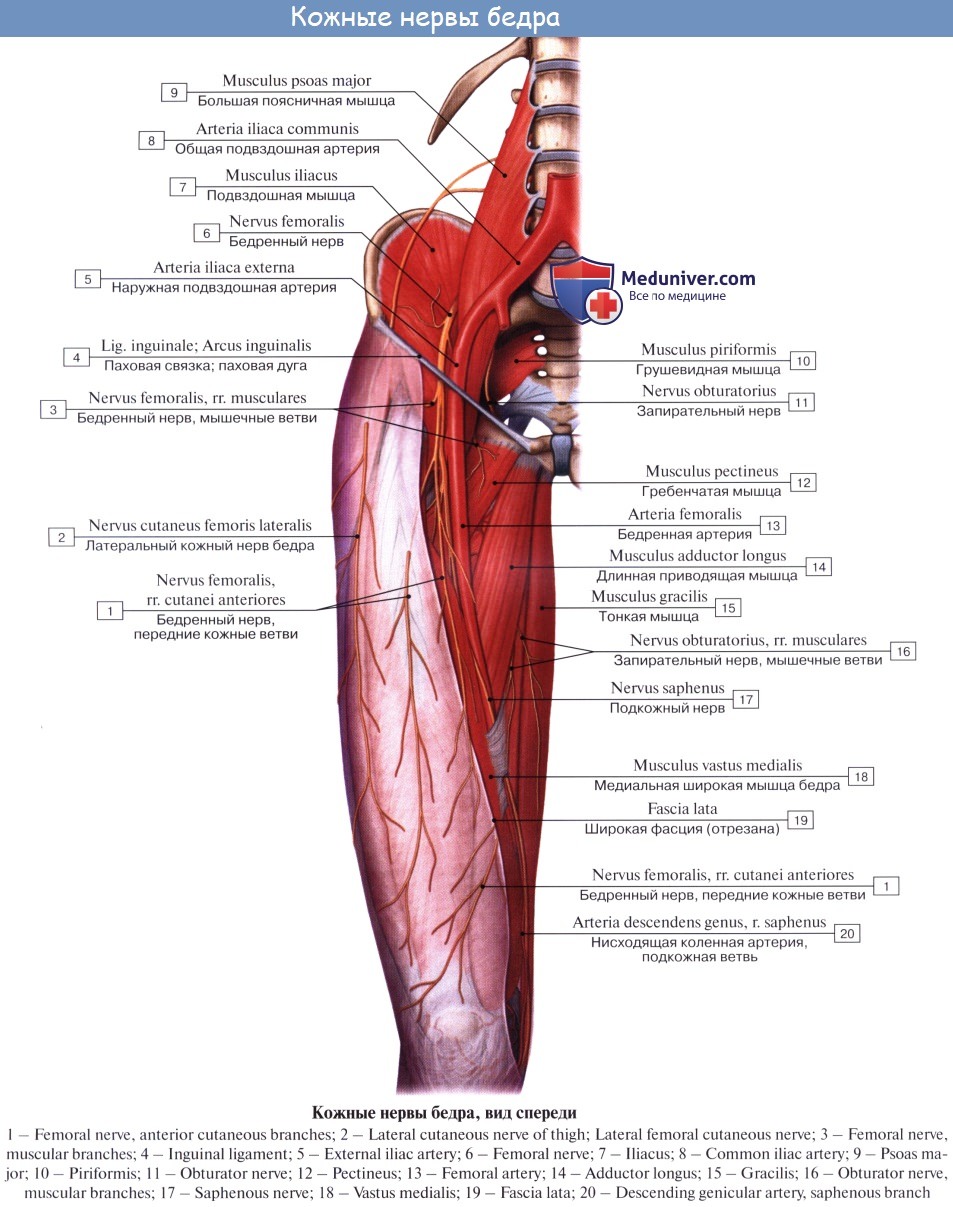
Латеральный кожный нерв бедра формируется из нервных корешков поясничного сплетения…
…выходит из полости таза через канал под наружной частью паховой связки, соединяющей гребень подвздошной кости (его переднее — верхний выступ) с выступом лонной кости (чуть кнаружи от лобкового симфиза). Выйдя из канала, нерв располагается очень поверхностно, разветвляясь в коже верхней трети переднее — наружной поверхности бедра.
Латеральный кожный нерв бедра имеет в своём составе только чувствительные волокна, он не иннервирует мышцы, поэтому никакие движения при поражении этого нерва нарушены не будут. Основная жалоба, которую предъявляют больные – боль и нарушение чувствительности на передне-наружной поверхности бедра в его верхней части. Боли могут быть как постоянными, так и возникающими периодически. Боли могут быть сильными, а также нередко сопровождаются ощущением жжения, иногда интенсивного, что доставляет больному значительный дискомфорт. Боли, как правило, усиливаются в вертикальном положении и при ходьбе, что обусловлено натяжением кожи и подкожных тканей на передней поверхности бедра, где разветвляется нерв. У некоторых больных боли в зоне иннервации латерального кожного нерва бедра при его поражении практически отсутствуют, но есть жалобы на ощущения онемения, ползания мурашек, стягивания кожи в этой зоне. Иногда боль появляется или усиливается по мере прогрессирования заболевания, но может и почти отсутствовать. При длительном течении заболевания часто развивается снижение чувствительности кожи на участке, иннервируемом этим нервом.
Наиболее частыми местами сдавливания нерва является канал, в котором нерв проходит под паховой связкой, и область внутри от передне-верхнего выступа подвздошной кости. Это обусловлено тем, что в этих областях кровоснабжение нерва хуже, чем в других местах его прохождения. Также здесь наиболее часто имеет место хроническая травматизация нерва, что является одной из основных причин его поражения. Нерв может сдавливаться поясом одежды, если он расположен ниже уровня талии. Сдавливание нерва часто связано с ношением предметов в переднем кармане брюк. Второй по распространённости причиной поражения латерального кожного нерва бедра в области его выхода из полости таза является избыточное отложение жира на передней стенке живота и в области бёдер, что способствует постоянному натяжению нерва. Реже поражение нерва наблюдается вследствие различных причин, приводящих к повышению давления в брюшной полости: беременность, опухоли живота, жидкость в брюшной полости (асцит), длительные хронические запоры. Поражение этого нерва нередко выявляется при различных хронических нарушениях обмена веществ в организме: сахарный диабет, хроническая алкогольная или иная интоксикация, выраженные нарушения гормонального баланса.
Диагностика основана на жалобах больного, данных неврологического осмотра и, при необходимости, данных электронейромиографии.
Рефлексы и движения при поражении этого нерва не нарушены. Врач может выявить нарушения чувствительности на передне — наружной поверхности верхней трети бедра. При пальпации области выхода нерва чуть кнутри от передне-верхнего выступа подвздошной кости, как правило, боли и имеющиеся нарушения чувствительности усиливаются. Типично также усиление боли при разгибании бедра, вследствие натяжения поверхностных тканей бедра и самого нерва. При сгибании бедра боли, наоборот, уменьшаются.
При лечении поражения поверхностного кожного нерва бедра самое главное – устранить причину сдавления нерва. Больной должен носить одежду, свободную в области подвздошный костей. При наличии избыточного отложения жира в области живота и бёдер необходима индивидуально подобранная диета и регулярное выполнение определённых физических упражнений. Для улучшения питания нерва и нормализация проведения по нему нервных импульсов назначаются витамины группы В, в первую очередь, В1 и В12. При необходимости обезболивания подбираются анальгетики. Предпочтительны наружные препараты – мази, гели – так как они не оказывают отрицательного влияния на желудок, печень и почки, в отличие от анальгетиков, принимаемых в таблетках или вводимых внутримышечно. Обезболивающие препараты в таблетках, свечах или уколах назначаются при выраженной боли или при неэффективности наружных средств. С целью устранения сдавления нерва спазмированными мышцами, сокращёнными связками и иными анатомическими причинами необходимы массаж и мануальная терапия. Для улучшения кровоснабжения нерва хорошо использовать лечебные грязевые аппликации, иглорефлексотерапию, гирудотерапию.
Поражение латерального кожного нерва бедра, как правило, не доставляет серьёзных страданий большинству больных. Лечится заболевание очень длительно и не всегда удаётся убрать все симптомы полностью. В большинстве случаев, используя комплексное лечение артрита суставов, удается добиться, чтобы неприятные ощущения у больного исчезли или стали минимальными и возникали периодически. Только в случае интенсивной боли, которую не удалось убрать никакими консервативными методами, прибегают к хирургическому лечению.
Все права защищены законом об авторском праве. Никакая часть содержимого сайта не может быть использована, репродуцирована, передана любым электронным, копировальным или другим способом без предварительного письменного разрешения владельца авторских прав.
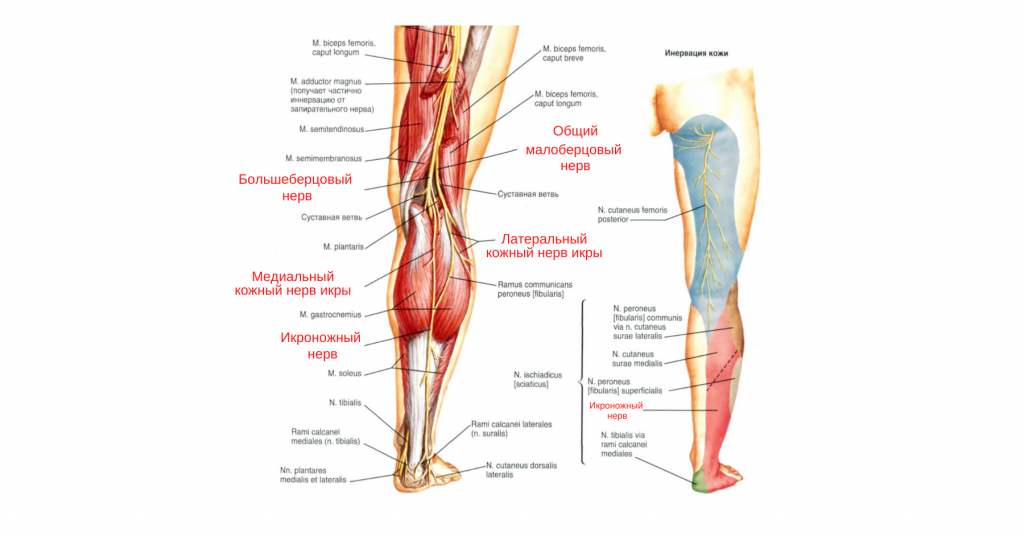
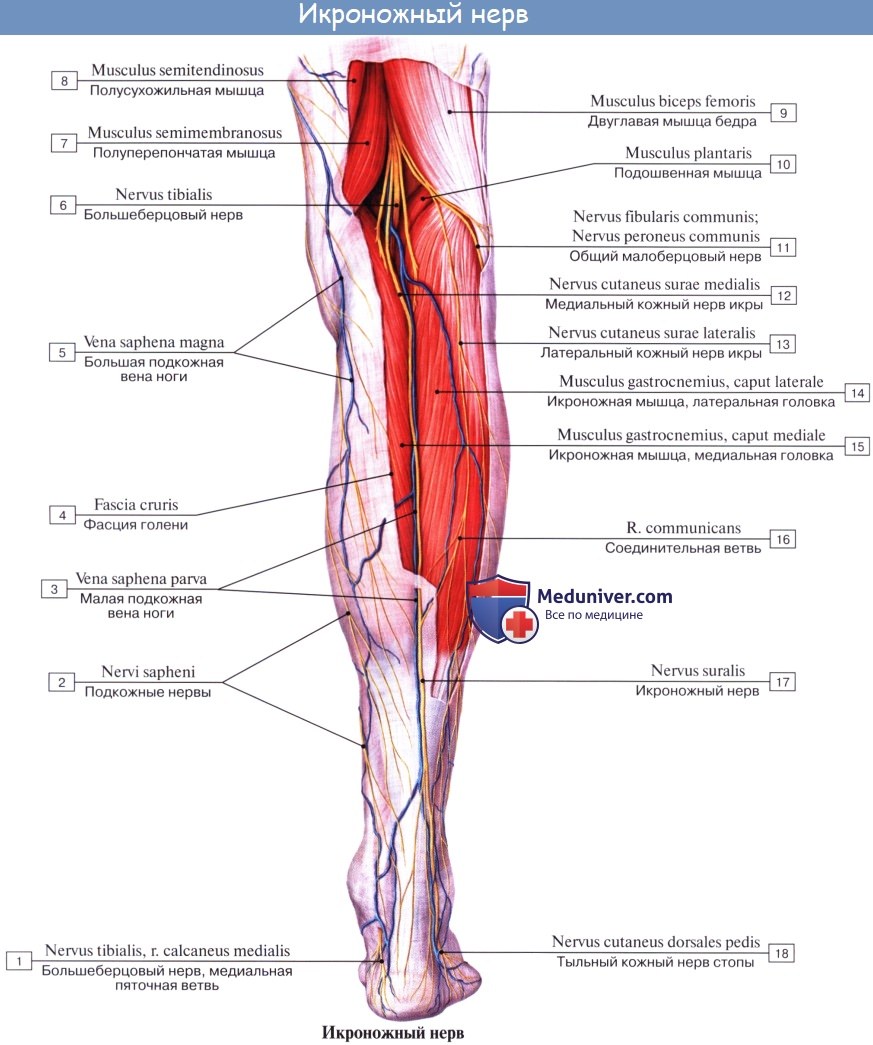
Икроножный нерв
Икроножный кожный нерв образуется посредством слияния медиального кожного нерва икры (МКНИ), который является терминальной ветвью большеберцового нерва, и латерального кожного нерва икры (ЛКНИ), который является одной из терминальных ветвей общего малоберцового нерва.
Таким образом, икроножный нерв формируется из двух ветвей — ветви малоберцового нерва и ветви большеберцового нерва. В зависимости от того, как эти две ветви сливаются (расположение соединения, вклад малоберцовой или большеберцовой ветвей), зависят вариабельности строения икроножного нерва.
Друзья, совсем скоро состоится семинар «Нейродинамика. Концепция Шаклока. Нижняя четверть.» Узнать подробнее…
От середины икры до голеностопного сустава нерв проходит подкожно по линии, проведенной от середины подколенной ямки до латеральной лодыжки, затем он проходит под ней кпереди и идет по латеральной поверхности стопы. Икроножный нерв является чувствительным нервом и обеспечивает чувствительность кожи заднебоковой поверхности нижней части голени, голеностопного сустава, пятки и боковой поверхности стопы.
Клиническая значимость
Поражение икроножного нерва может возникнуть вследствие прямой травмы и перелома пяточной кости, а также в ходе оперативного вмешательства в этой области. Поражение икроножного нерва сопровождается нарушением чувствительности в зоне его иннервации и не приводит к значимому функциональному дефициту или инвалидности, поскольку его функция компенсируется другими нервами. По этой причине его часто используют для биопсии (например, для диагностики нейропатий), а также в качестве донора при необходимости пересадки нервов. Тем не менее, имеются данные о более высокой частоте осложнений, чем при биопсии малоберцового нерва, в частности, в виде стойкой послеоперационной боли, дизестезии и парестезии.
Путь нерва включает прохождение под плотной фиброзной аркадой (аркой) или фиброзным образованием ахиллова сухожилия (здесь может возникать его хроническое фрикционное раздражение), далее (в дистальной трети голени) он проходит поверхностно. Симптомы, связанные с раздражением икроножного нерва, включают хроническую (поскольку диагноз обычно долго не ставится) боль в заднебоковой части голени, усиливающуюся при физической нагрузке. Также может возникать иррадиирующая боль / покалывание в стопе.
Оценка и лечение
В ходе клинического обследования можно выявить болезненность нерва в месте расположения фиброзной аркады. Также проводятся нейродинамические тесты. Лечение включает мягкотканные и нейродинамические техники.
Какой нерв иннервирует икроножную мышцу
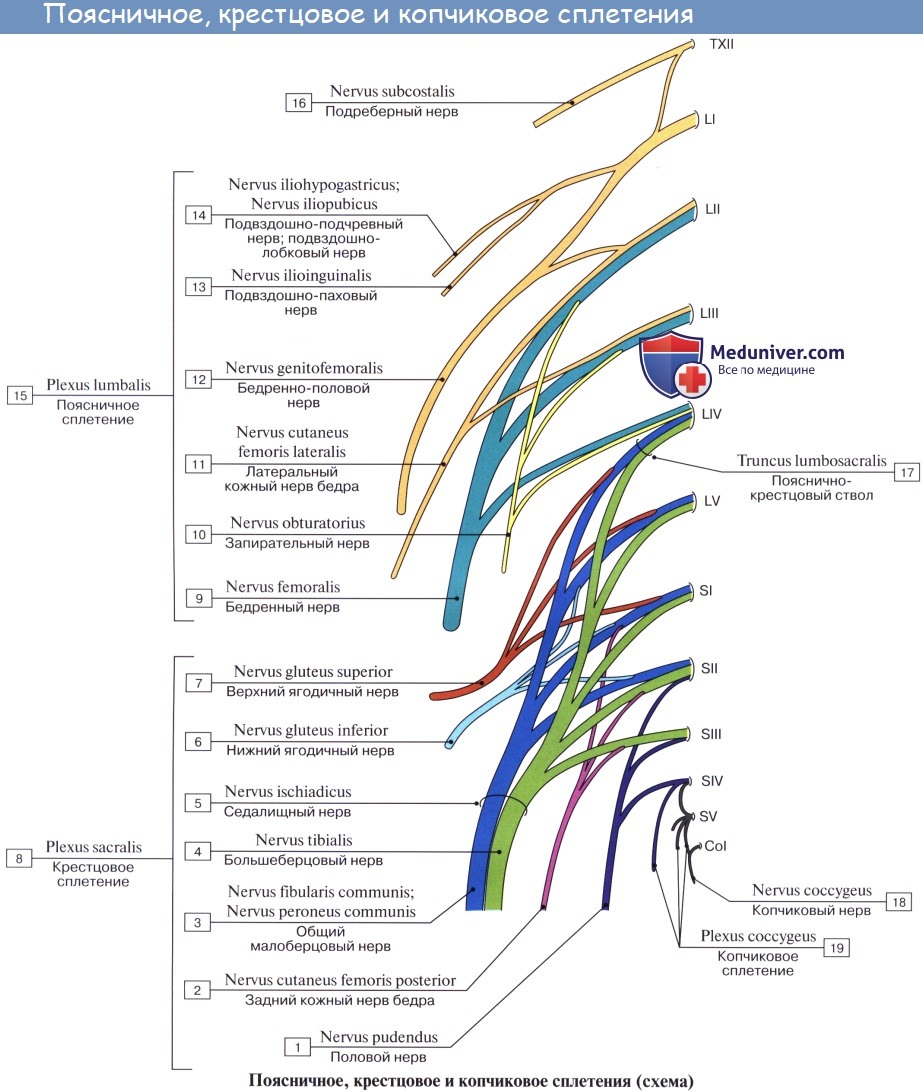
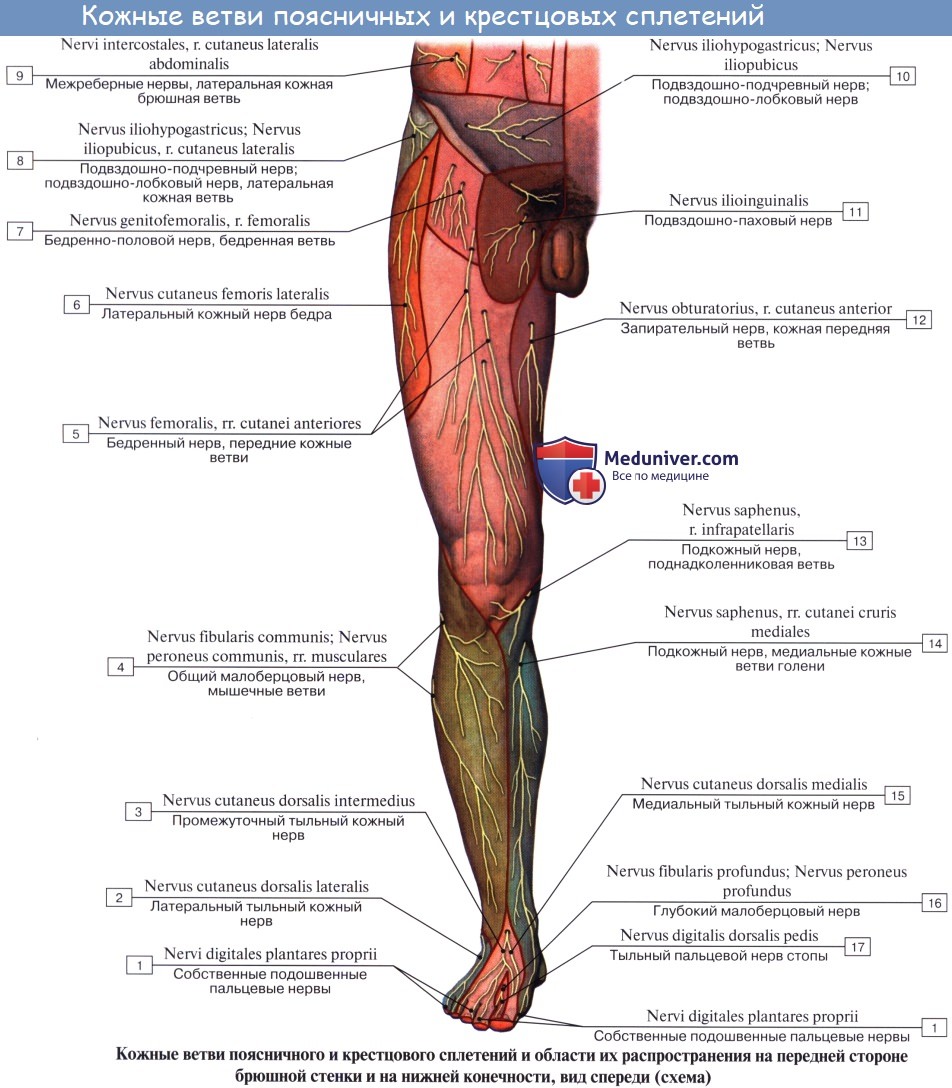
Первые разветвляются в области пояса нижней конечности, а вторые снабжают всю нижнюю конечность, за исключением той ее части, которая снабжена ветвями поясничного сплетения.
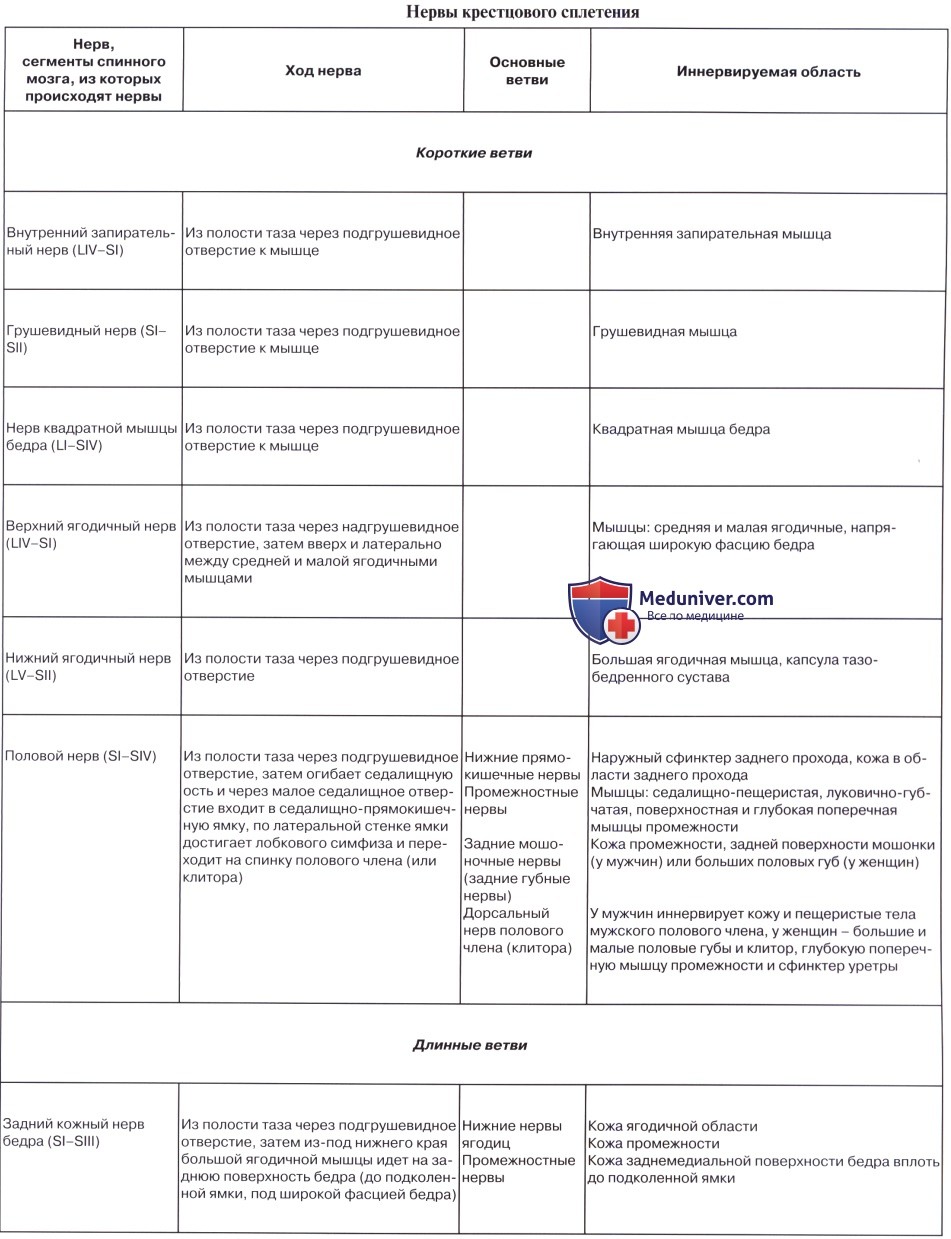
Короткие ветви крестцового сплетения
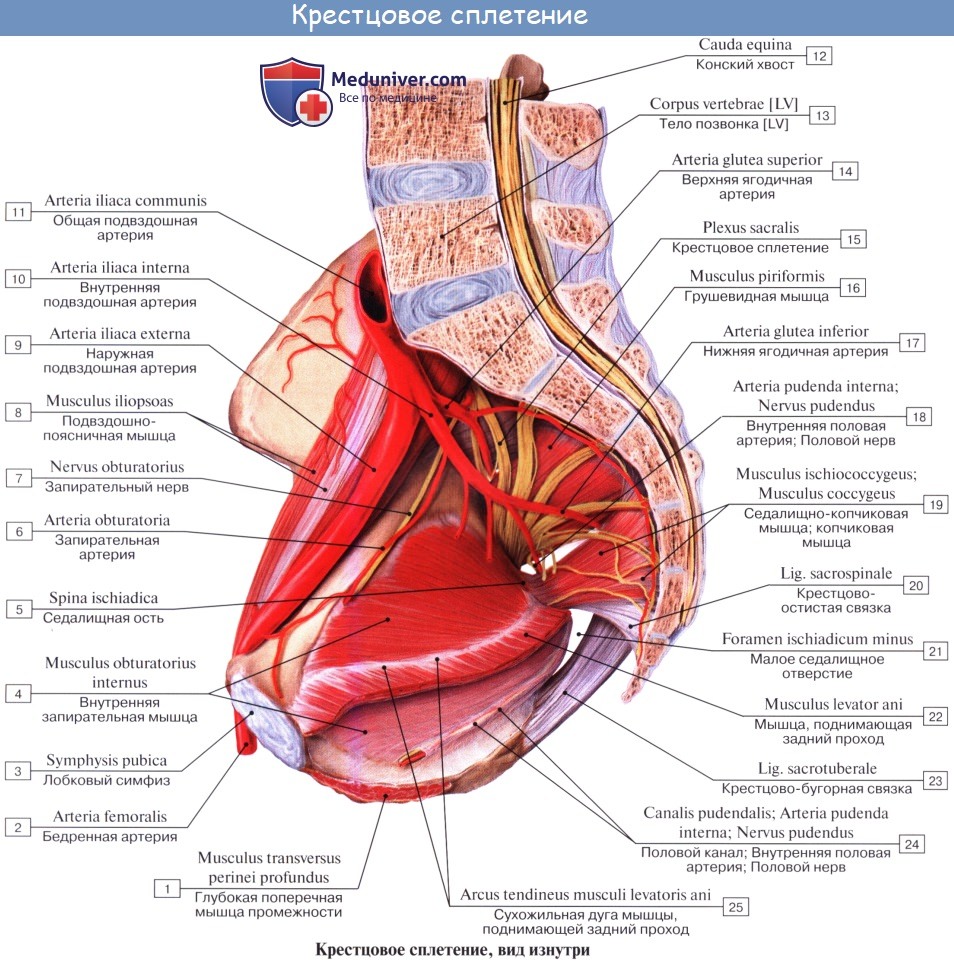
1. Rami musculares для m. piriformis (из SI и SII), m. obturatorius interims с mm. gemelli и quadratus femoris (из LIV, Lv, SI и SII), для mm. levator ani et coccygeus.
2. N. gluteus superior (LIV и LV и от SI) выходит через foramen suprapiriforme из таза вместе с одноименной артерией и затем распространяется в m. gluteus medius, m. gluteus minimus и m. tensor fasciae latae.
3. N. gluteus inferior (LV, SI, SII), выйдя через foramen infrapiriforme, снабжает своими ветвями m. gluteus maximus и капсулу тазобедренного сустава.
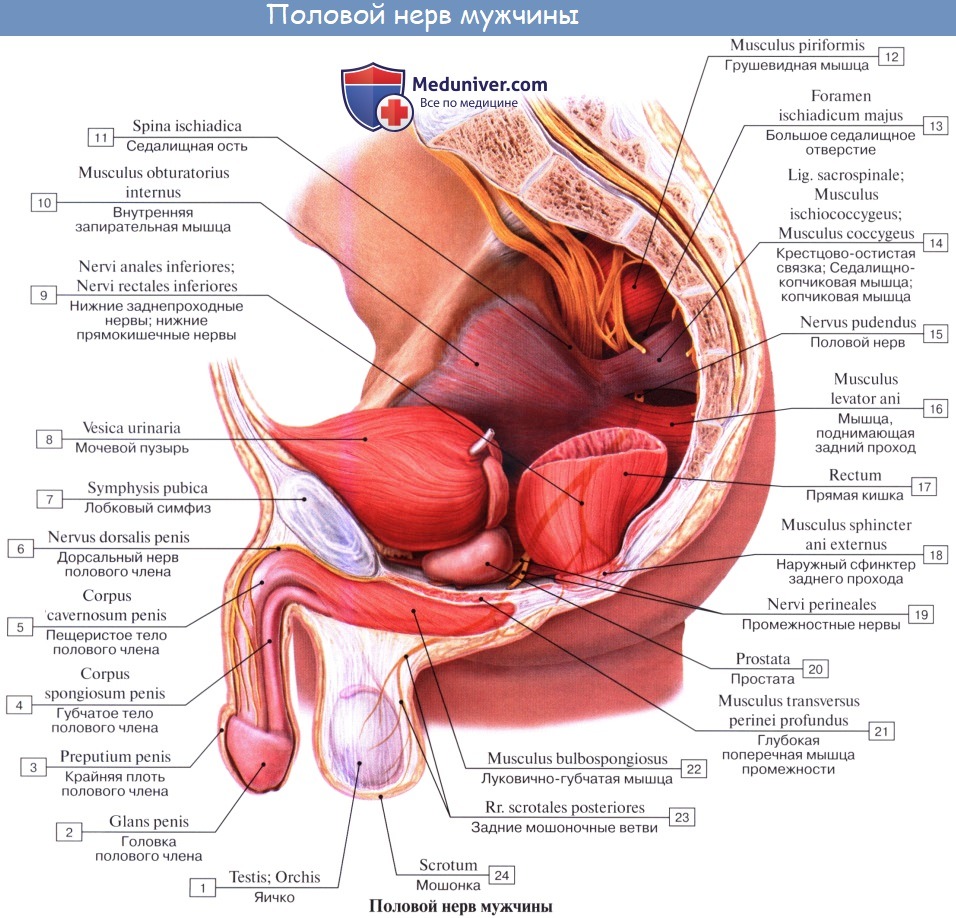
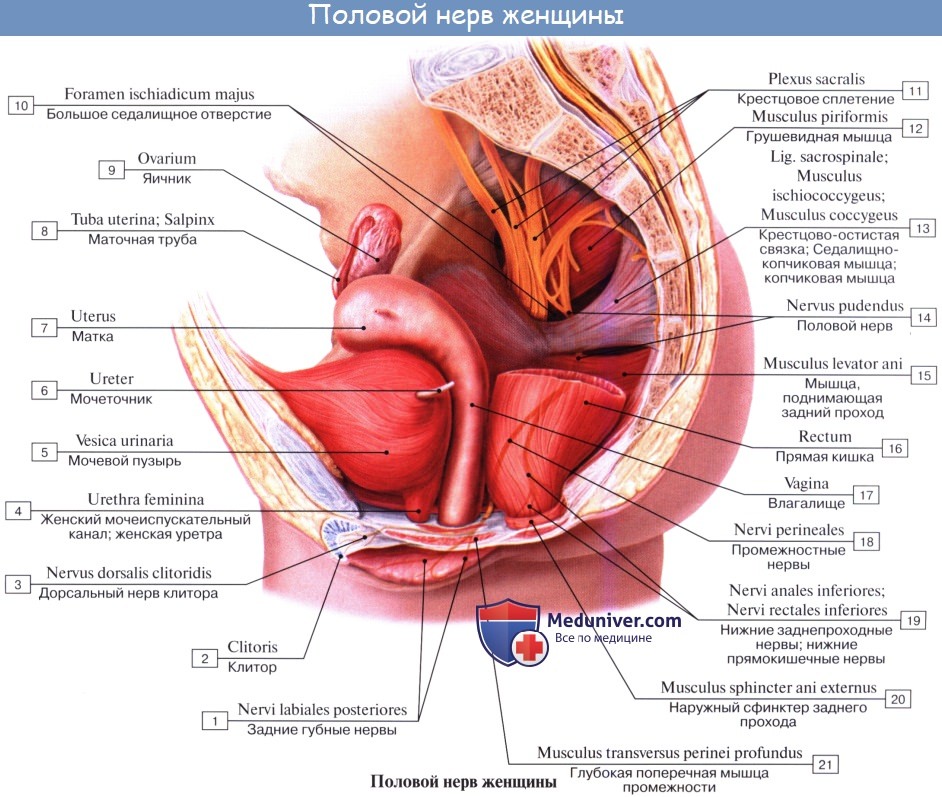
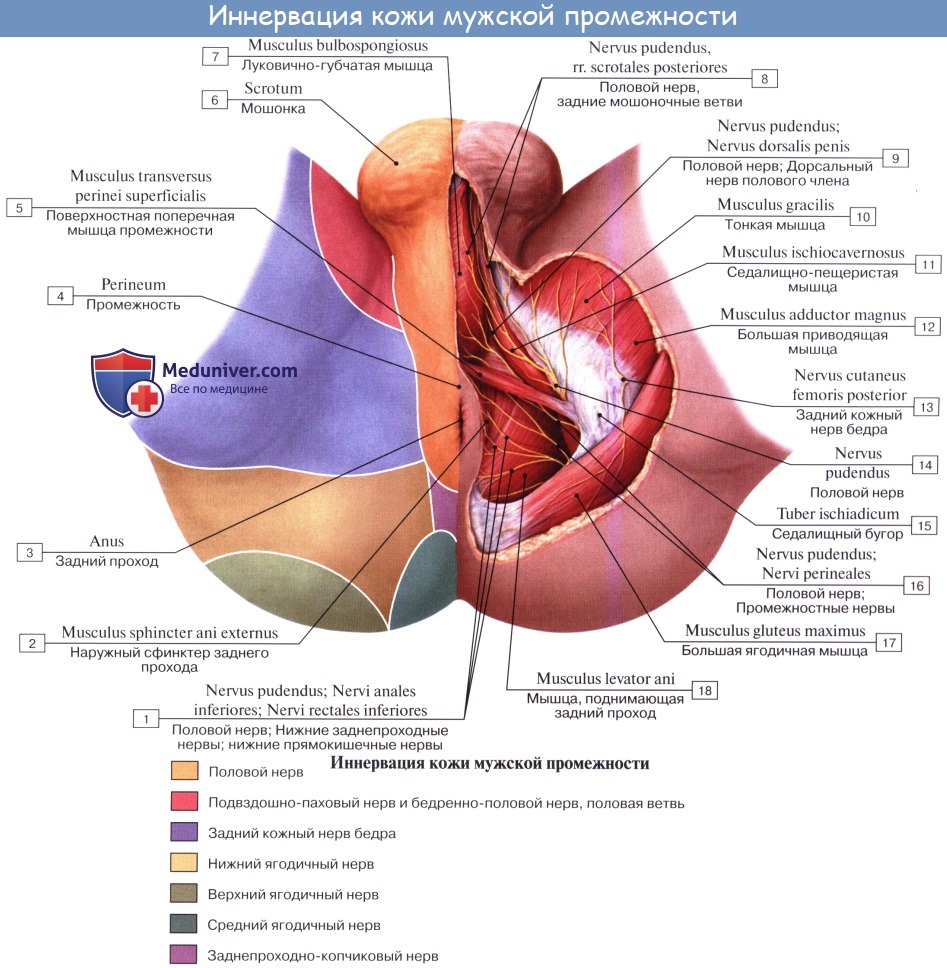
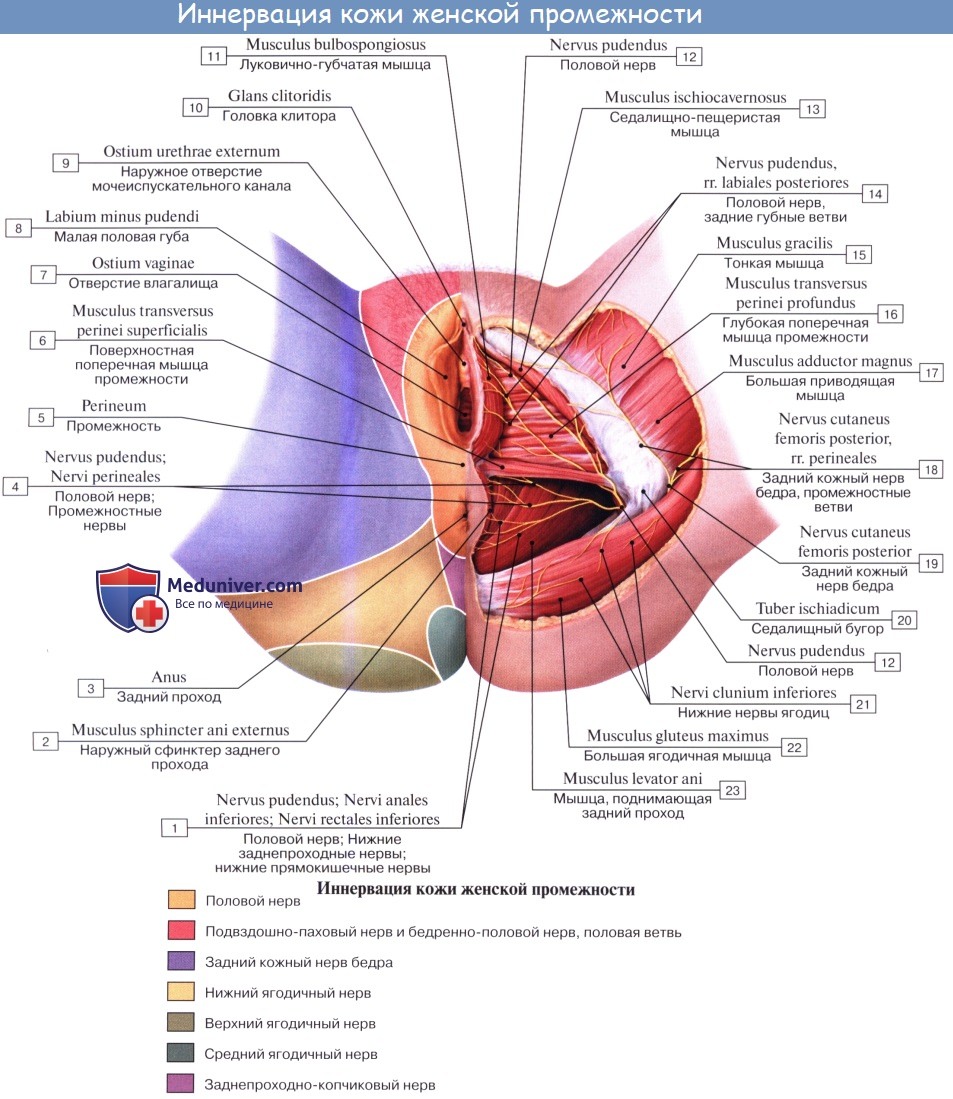
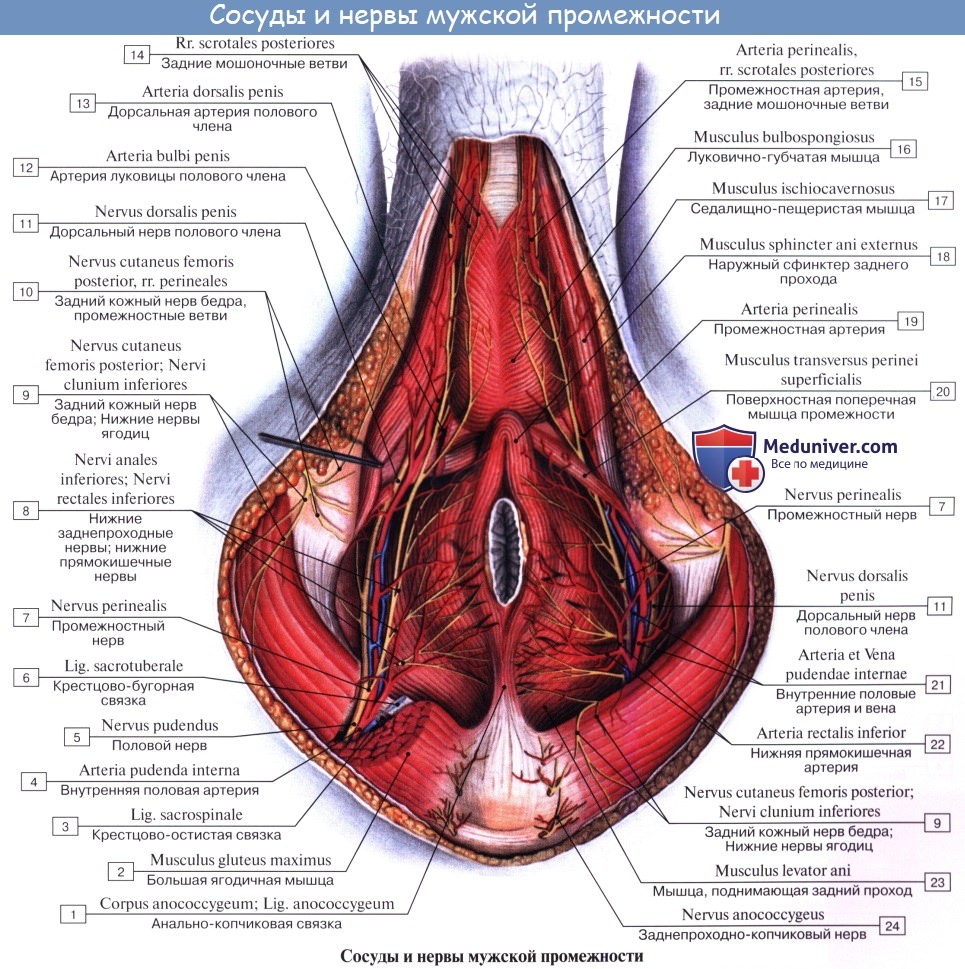
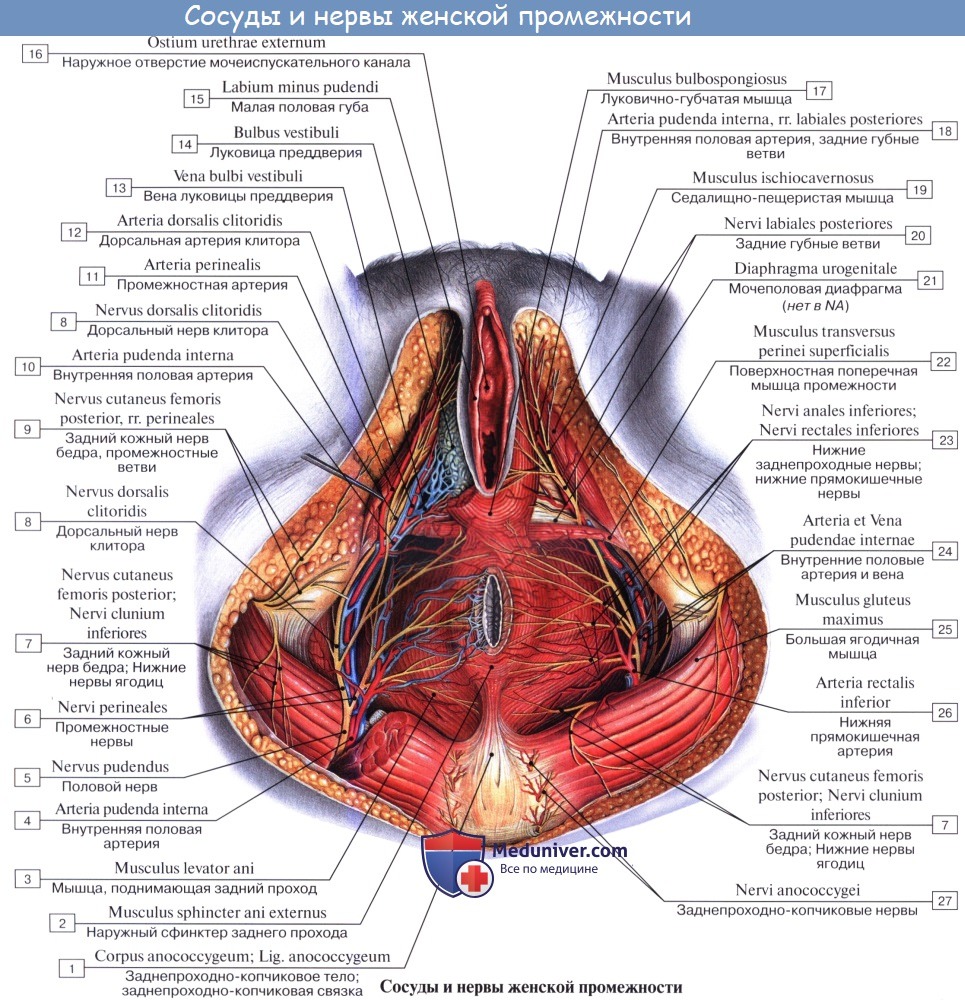
4. N. pudendus (SI SIV), выйдя через foramen infrapiriforme, уходит обратно в таз через foramen ischiadicum minus. Далее n. pudendus вместе с соименной артерией проходит по боковой стенке fossa ischiorectalis. В пределах последней от него отходят nn. rectales inferiores, которые снабжают наружный сфинктер, m. sphincter ani externus, и кожу в ближайшей окружности заднего прохода. На уровне седалищного бугра у заднего края diaphragma urogenital n. pudendus делится на nn. perinei и n. dorsalis penis (clitoridis). Первые, идя кпереди, ин-нервируют m. ischiocavernosus, m. bulbospongiosus и m. transversus perinei superficialis, а также кожу промежности. Конечные ветви снабжают кожу задней стороны мошонки (nn. scrotales posteriores) или больщих половых губ (nn. labiales posteriores).
N. dorsalis penis (clitoridis) сопровождает в толще diaphragma urogenital a. dorsalis penis, дает веточки к m. transversus perinei profundus и m. sphincter urethrae, проходит на спинку полового члена (или клитора), где распространяется в коже главным образом glans penis. В составе n. pudendus проходит большое число вегетативных волокон.
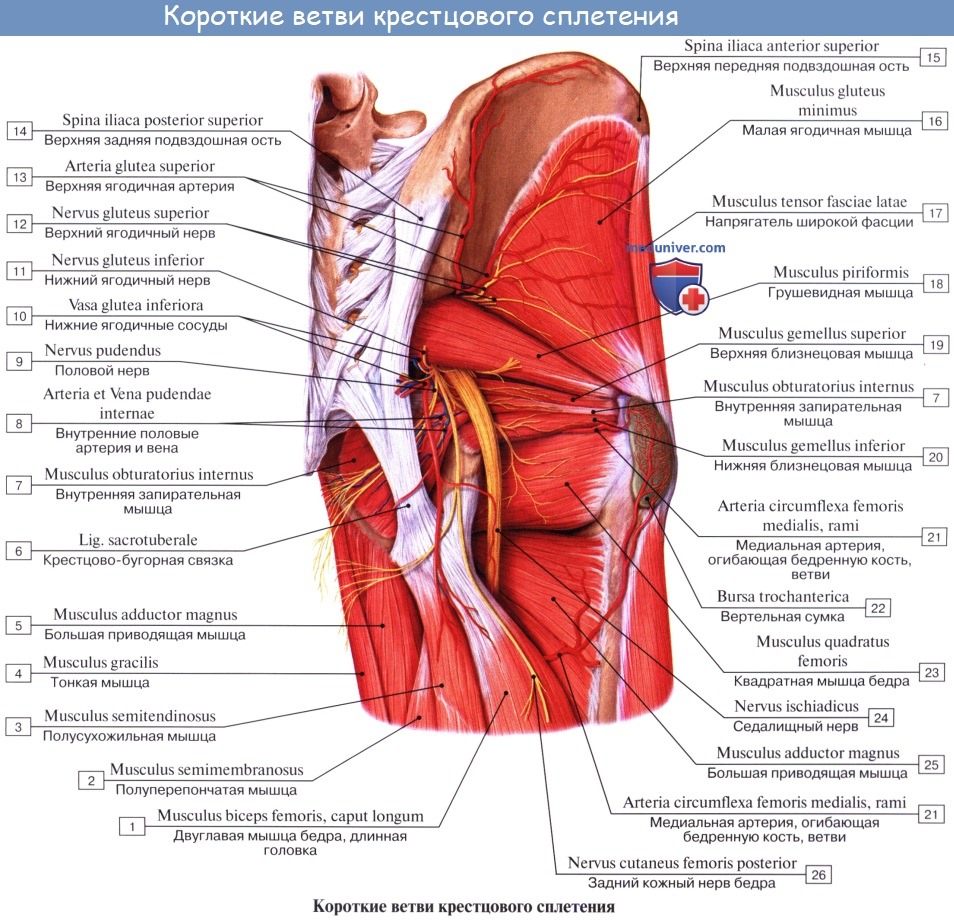
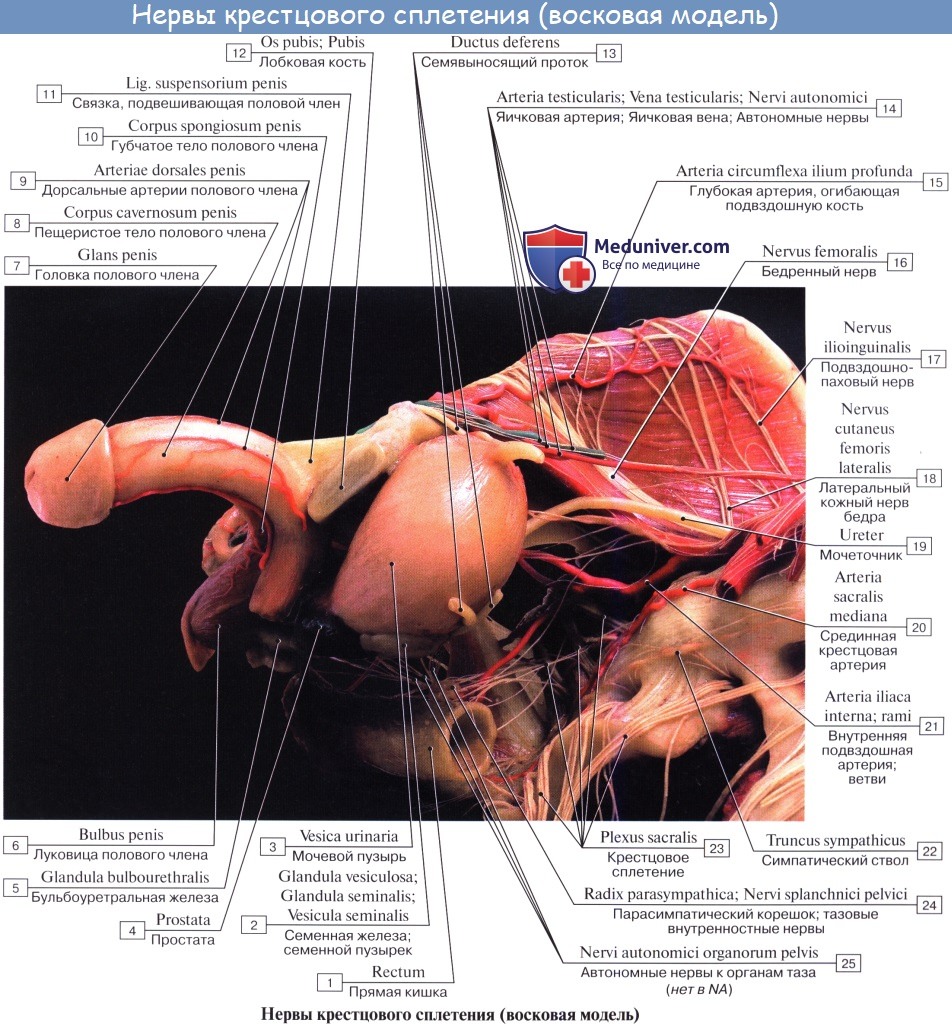
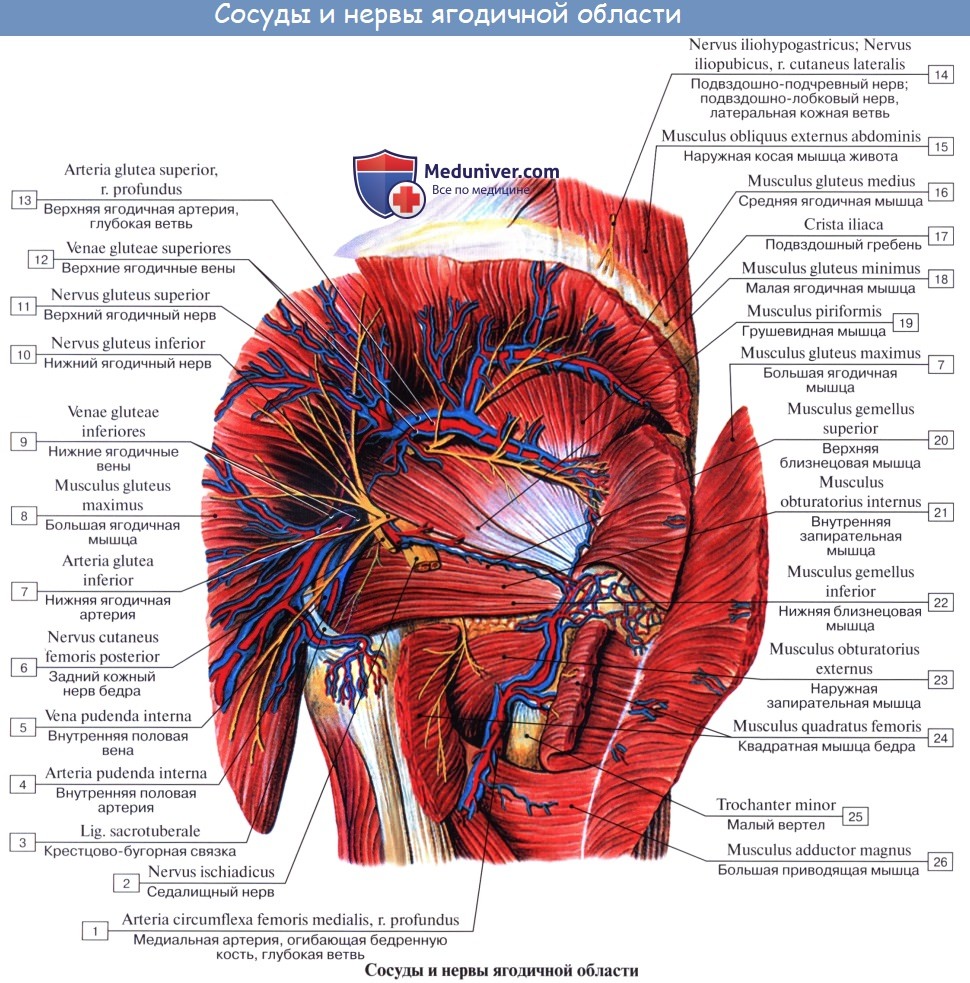
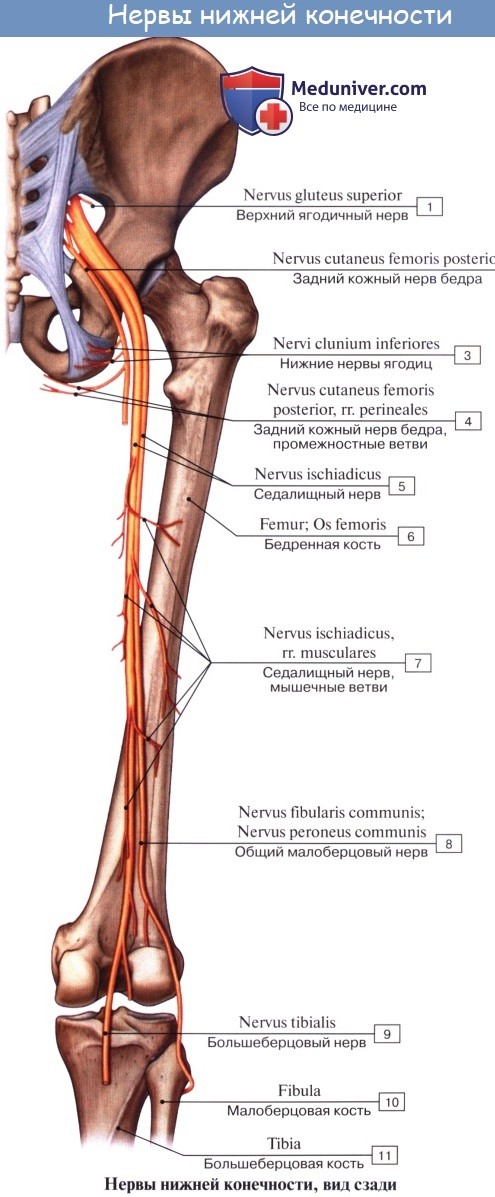
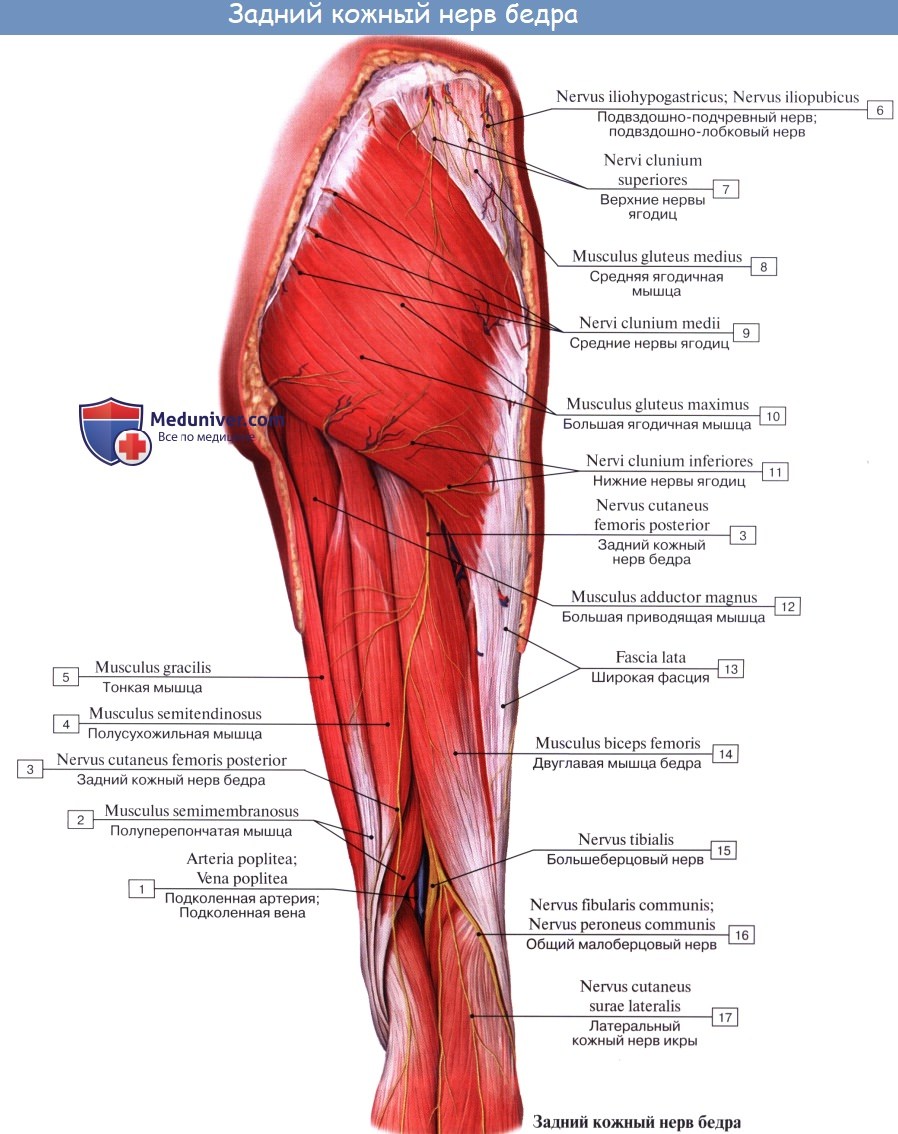
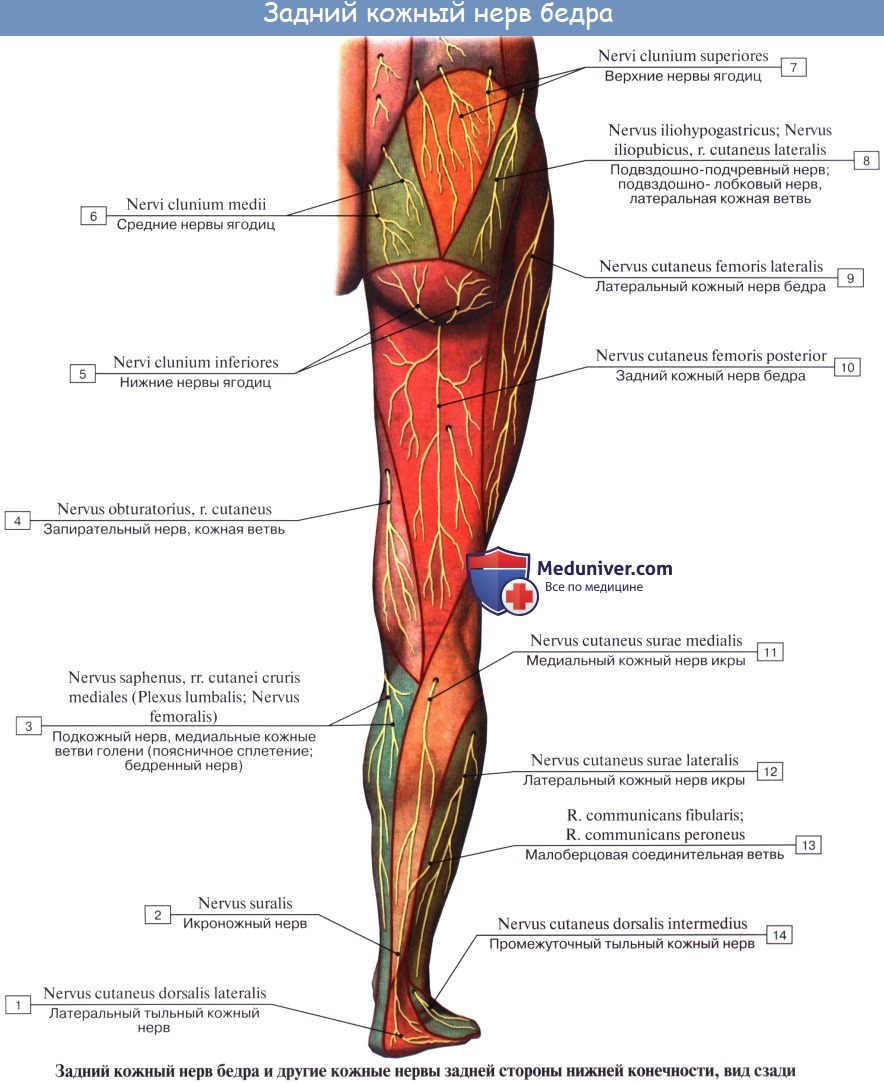
Длинные ветви крестцового сплетения. Седалищный нерв, n. ischiadicus. Задний кожный нерв бедра, n. cutaneus femoris posterior.
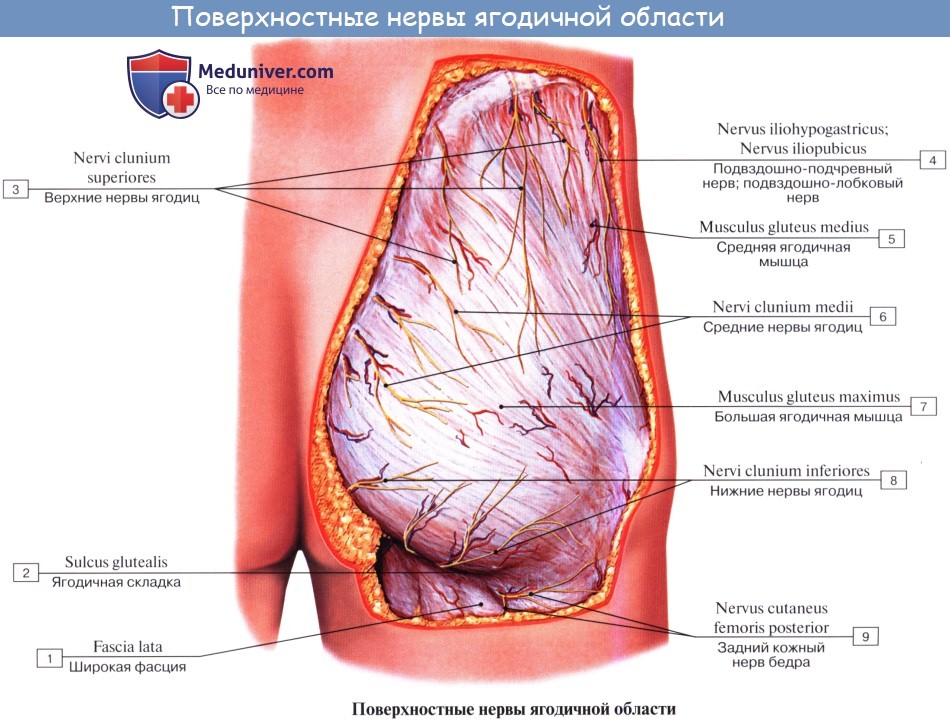
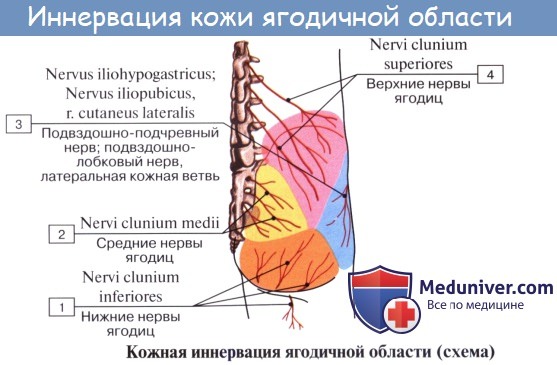
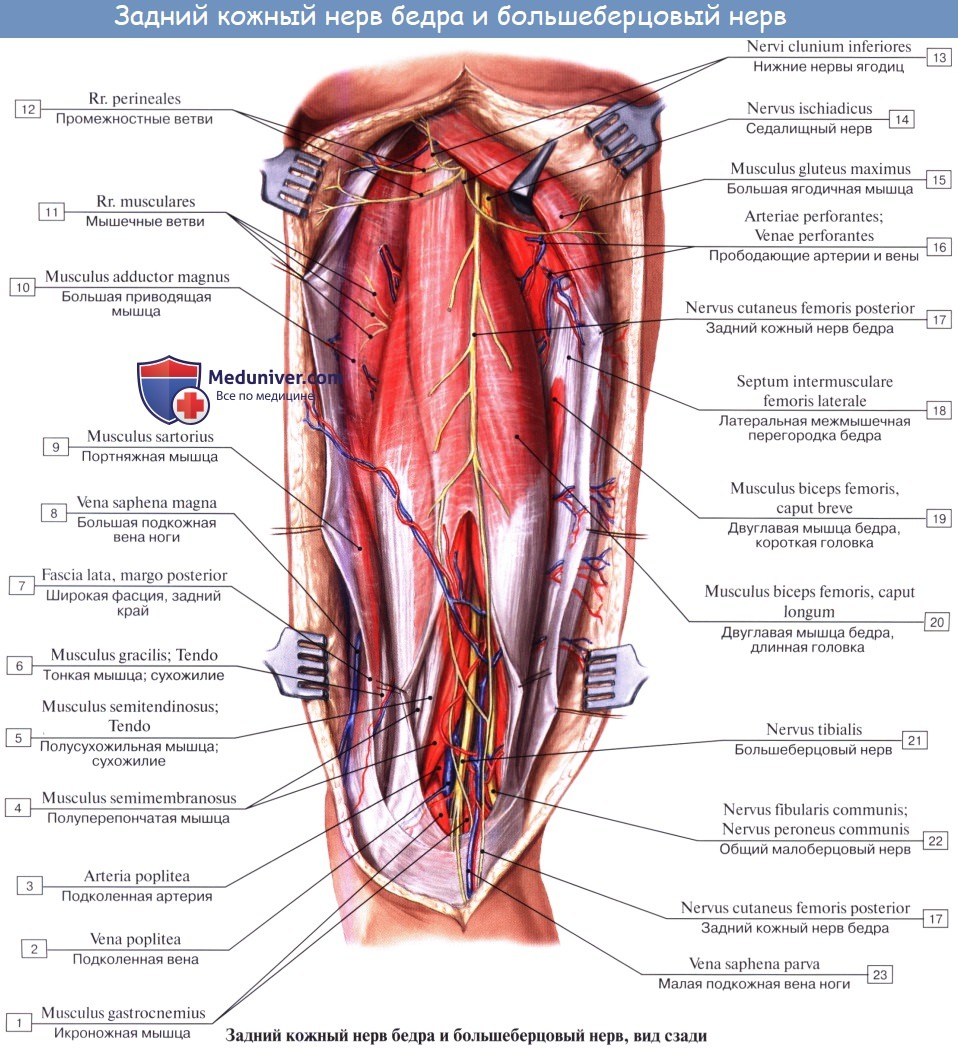
Задний кожный нерв бедра, n. cutaneus femoris posterior (SI SII, SIII) выходит из таза вместе с седалищным нервом, а затем спускается вниз под m. gluteus maximus на заднюю поверхность бедра. С медиальной своей стороны он дает веточки, идущие под кожу нижней части ягодицы (nn. clunium inferiores) и к промежности (rami perineales). На бедре на поверхности задних мыщц доходит книзу до подколенной ямки и дает многочисленные ветви, которые распространяются в коже задней стороны бедра и голени.
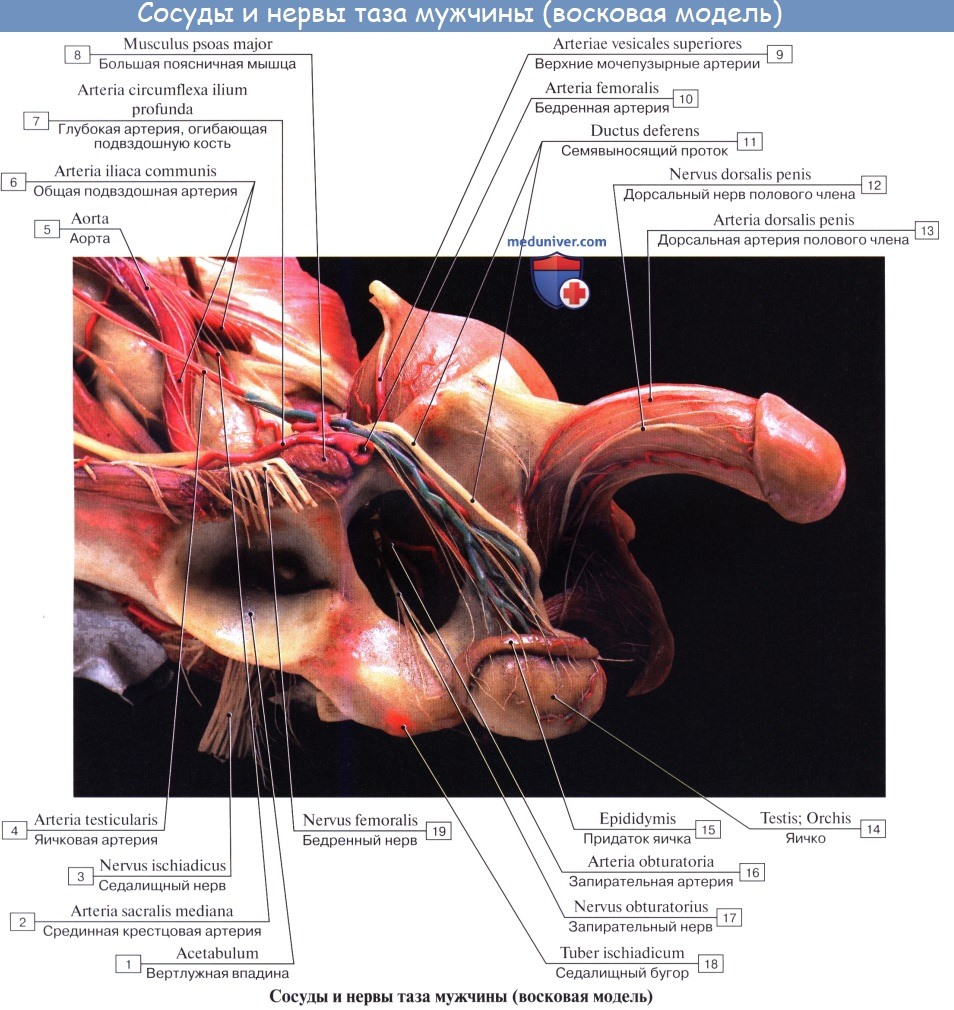
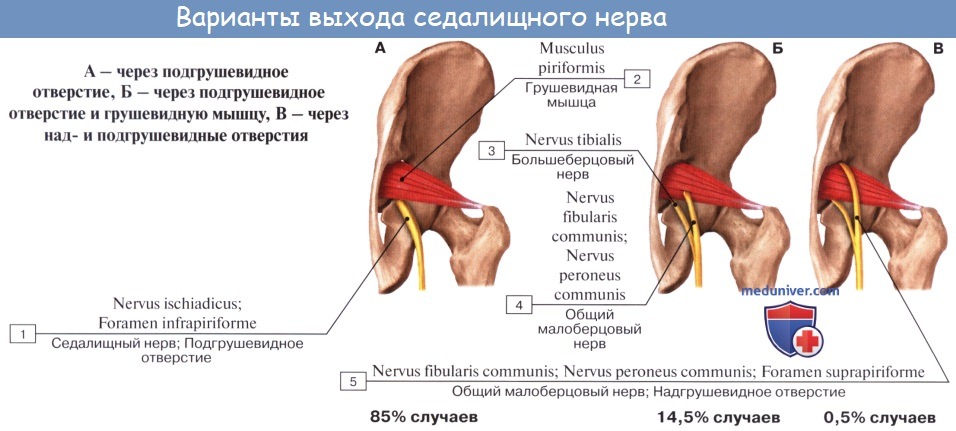
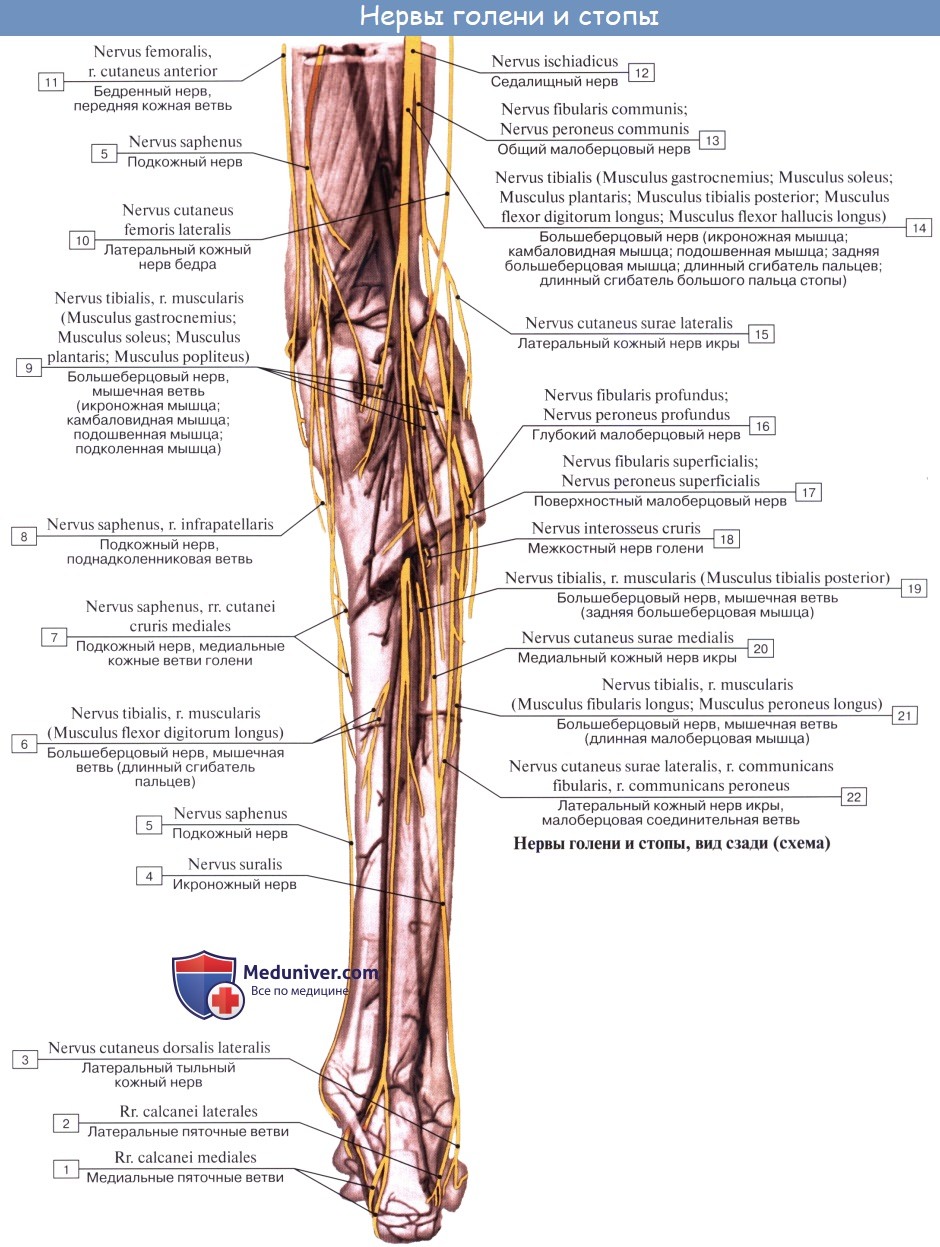
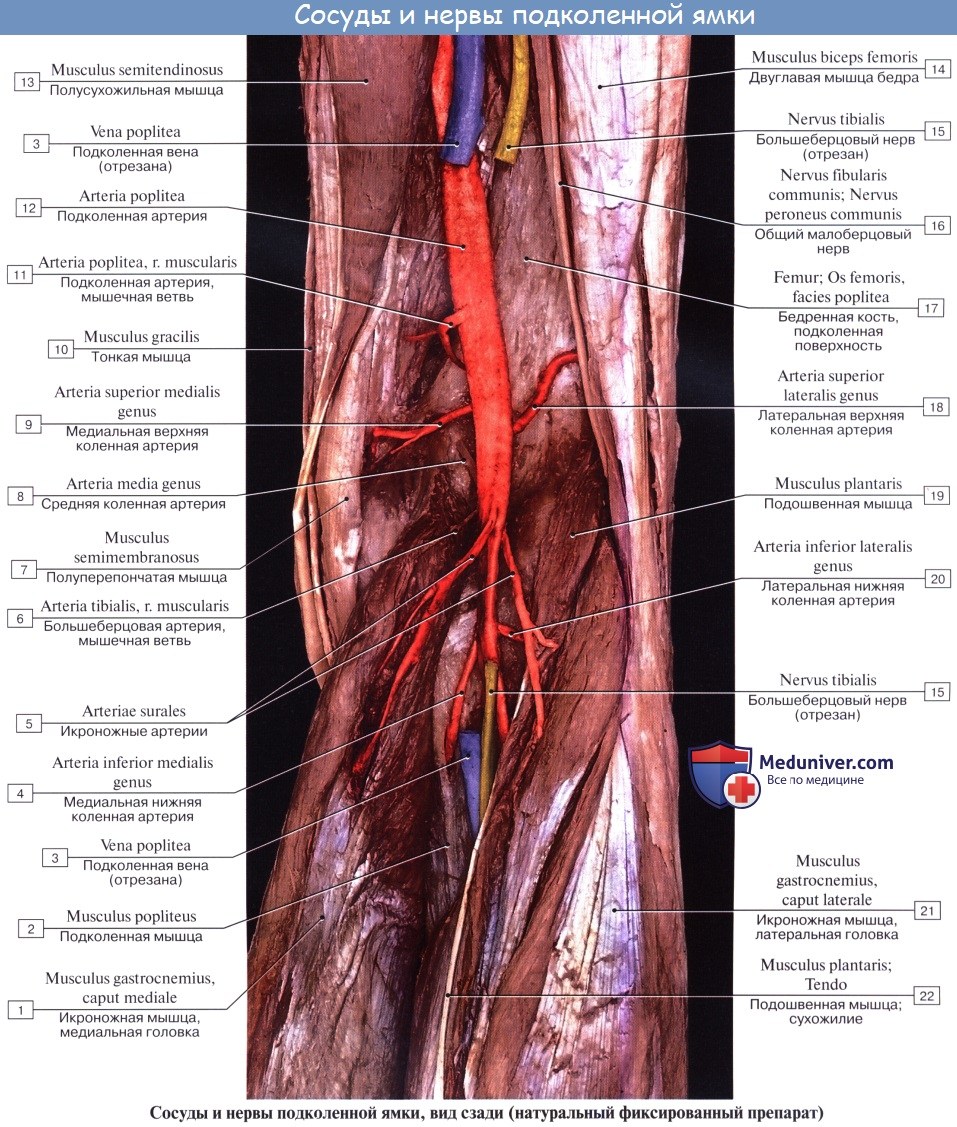
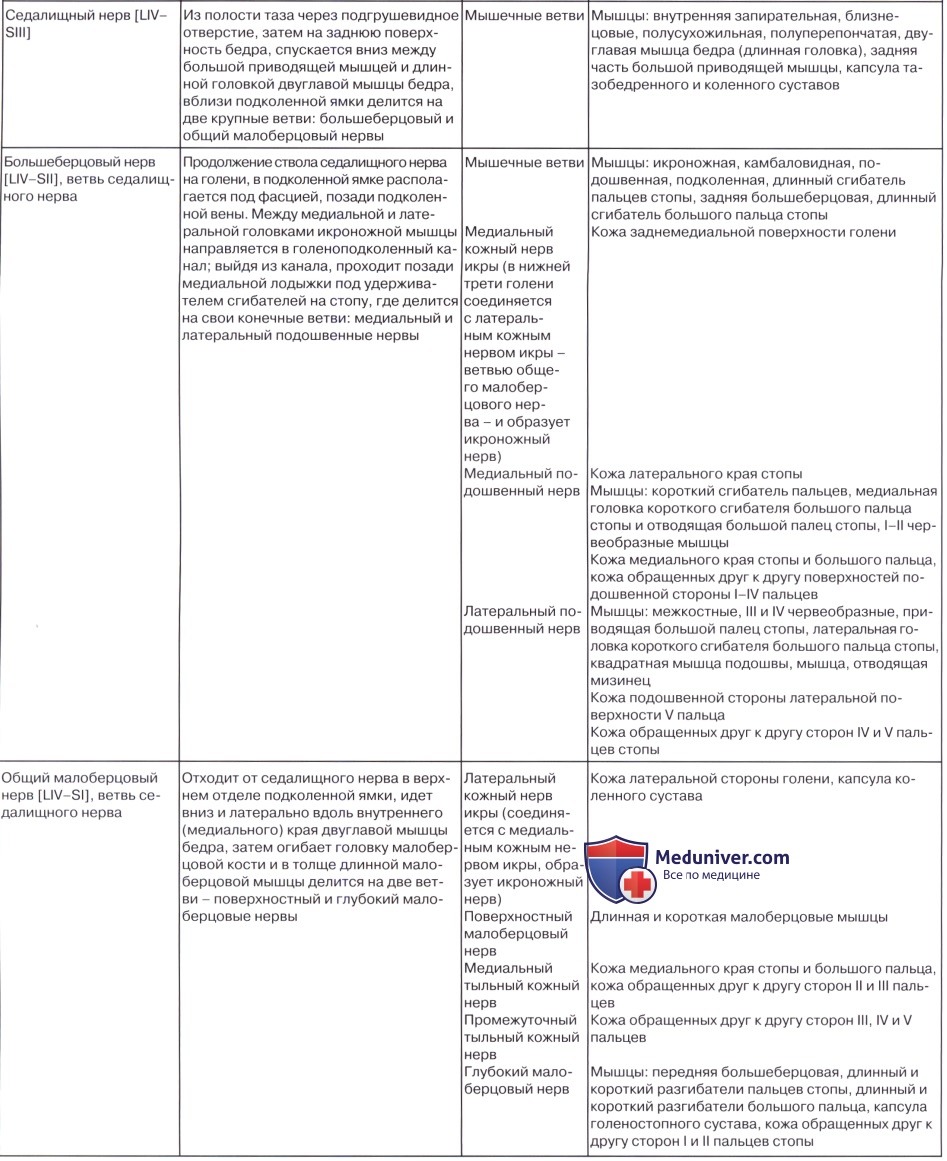
N. ischiadicus, седалищный нерв — самый крупный из нервов всего тела, представляет непосредственное продолжение крестцового сплетения, содержащее волокна всех его корешков. Выйдя из тазовой полости через большое седалищное отверстие ниже m. piriformis, прикрывается m. gluteus maximus. Дальше книзу нерв выходит из-под нижнего края этой мышцы и спускается отвесно на задней стороне бедра под сгибателями голени. В верхней части подколенной ямки он обыкновенно делится на две свои главные ветви: медиальную, более толстую, n. tibialis, и латеральную, потоньше, n. peroneus (fibularis) communis. Довольно часто нерв бывает разделен на два отдельных ствола уже на всем протяжении бедра.
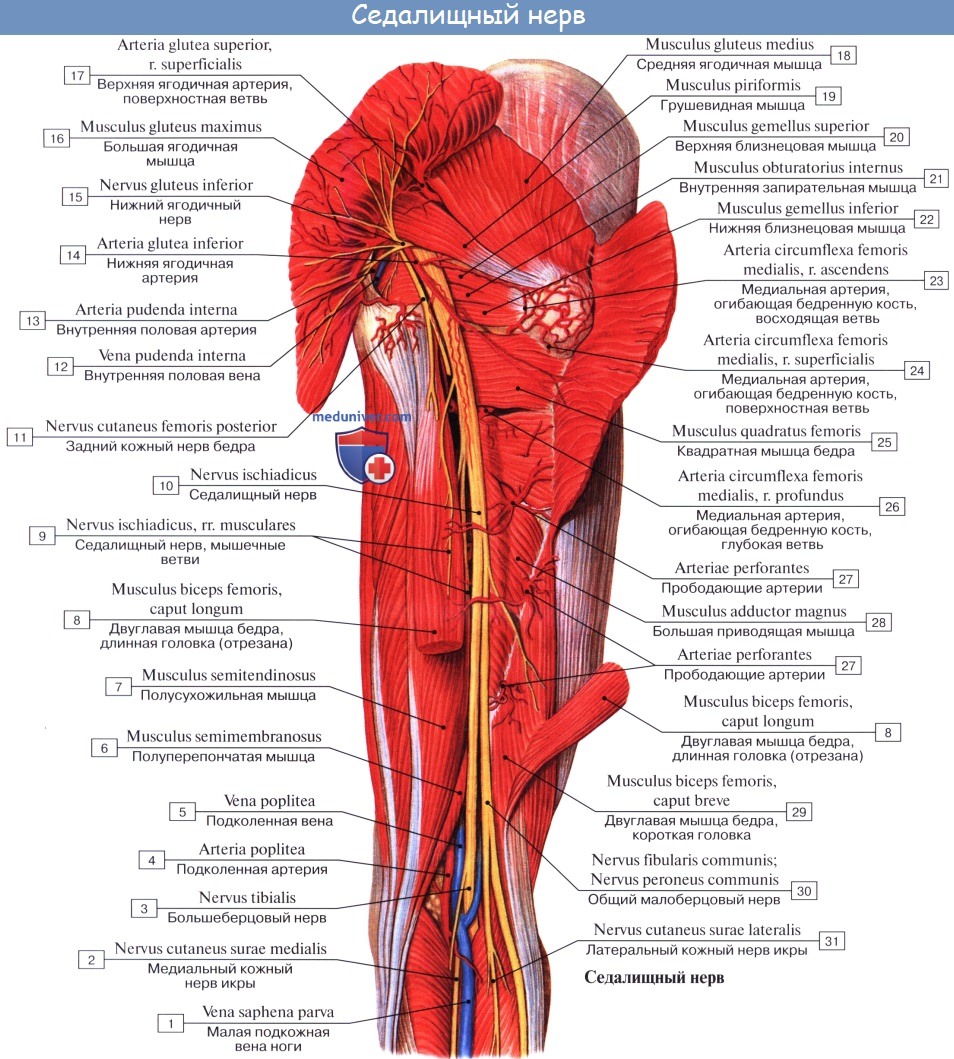
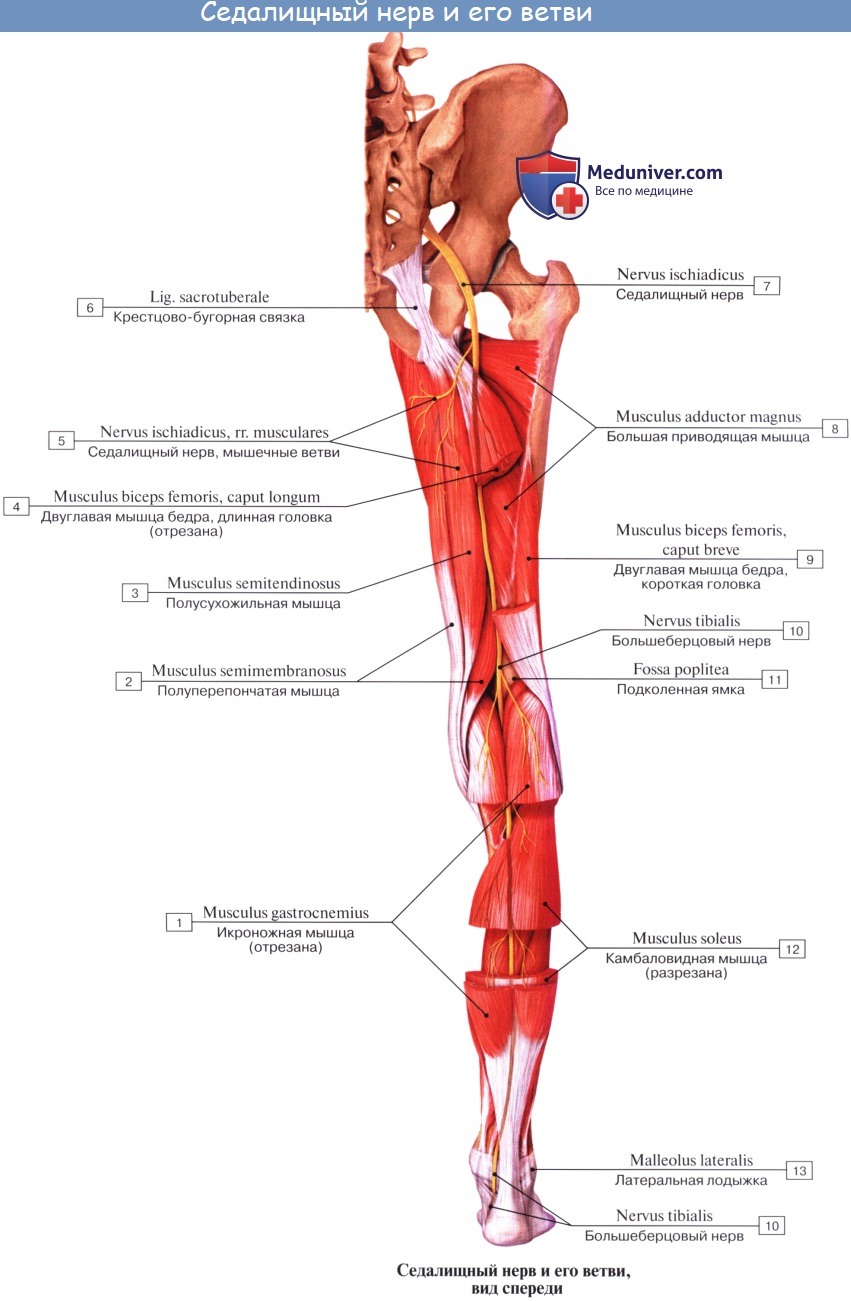
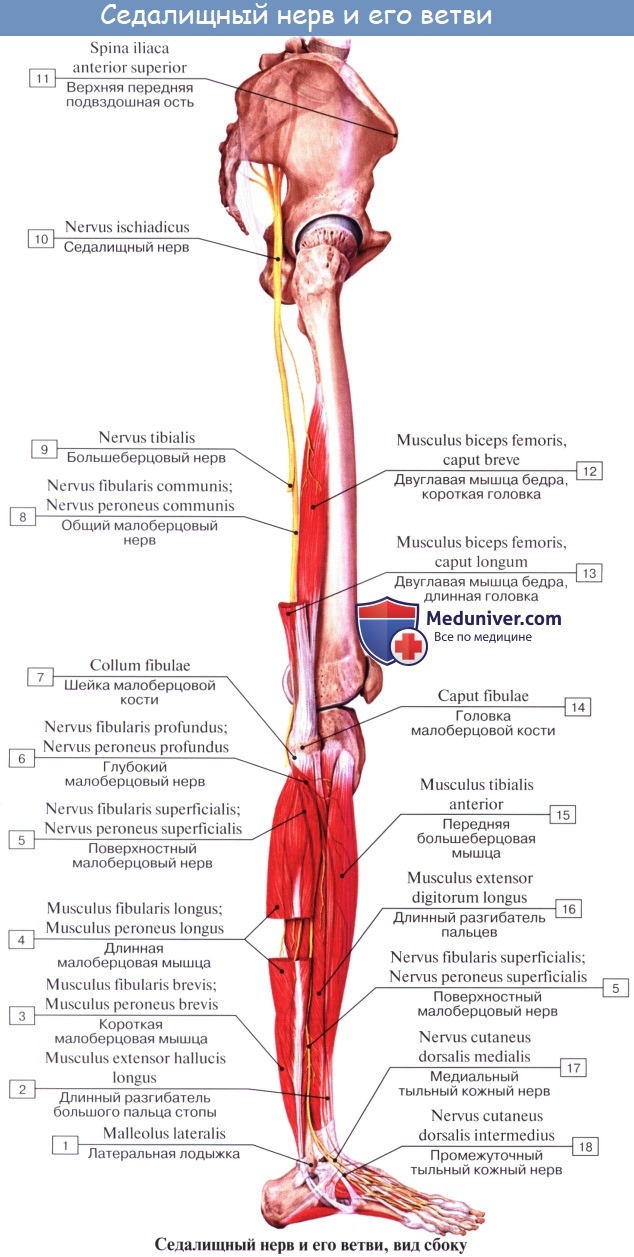
Ветви седалищного нерва. Большеберцовый нерв, n. tibialis
Ветви седалищного нерва:
1. Rami musculares к задним мышцам бедра: m. semitendinosus, m. semimembranosus и к длинной головке m. biceps femoris, а также к задней части m. adductor magnus, Короткая головка m. biceps получает веточку от малоберцового нерва. Отсюда же отходит веточка к коленному суставу.
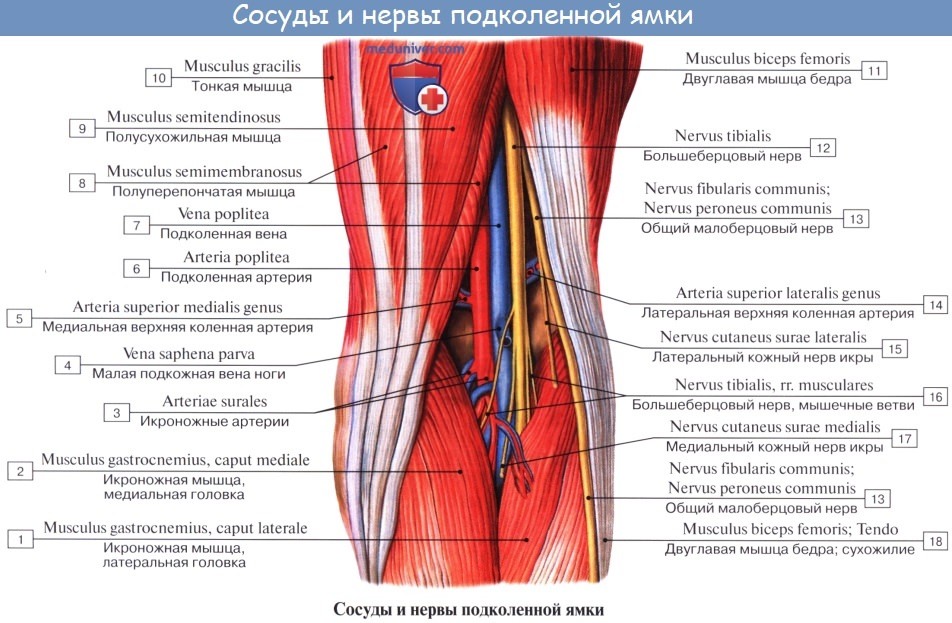
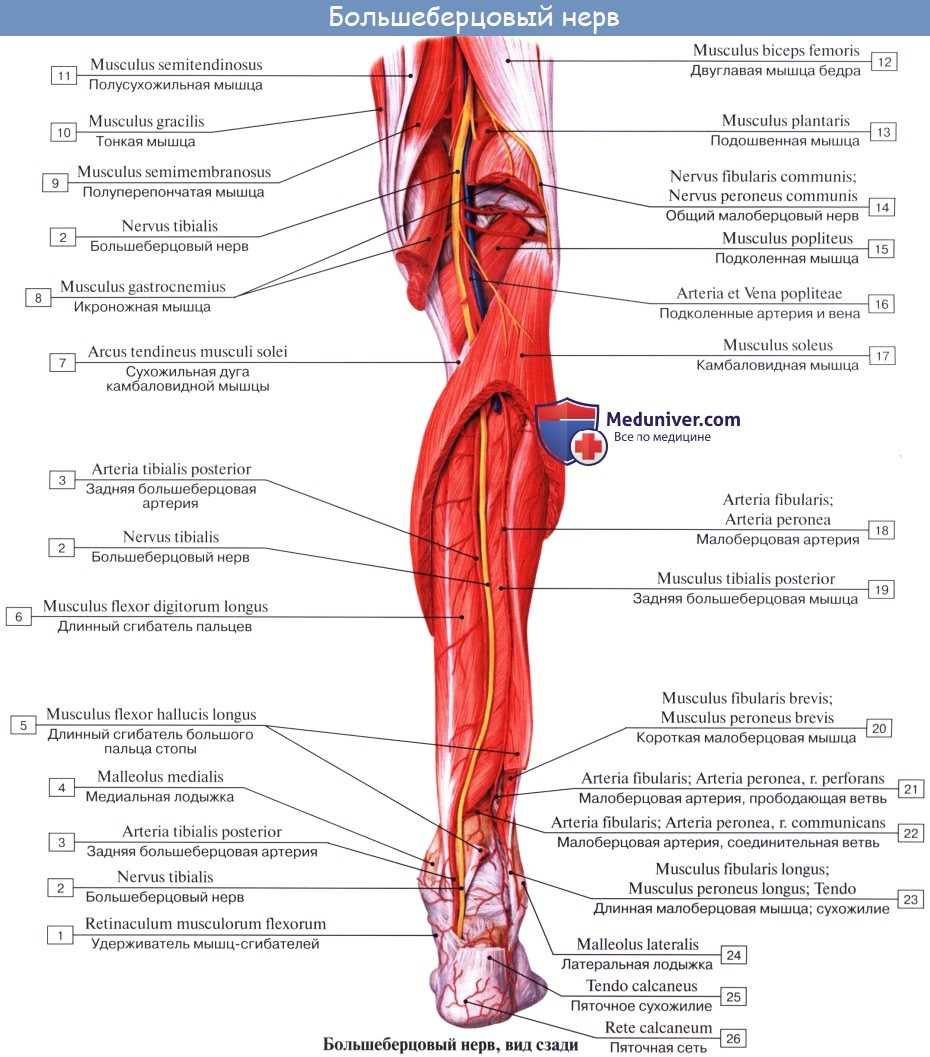
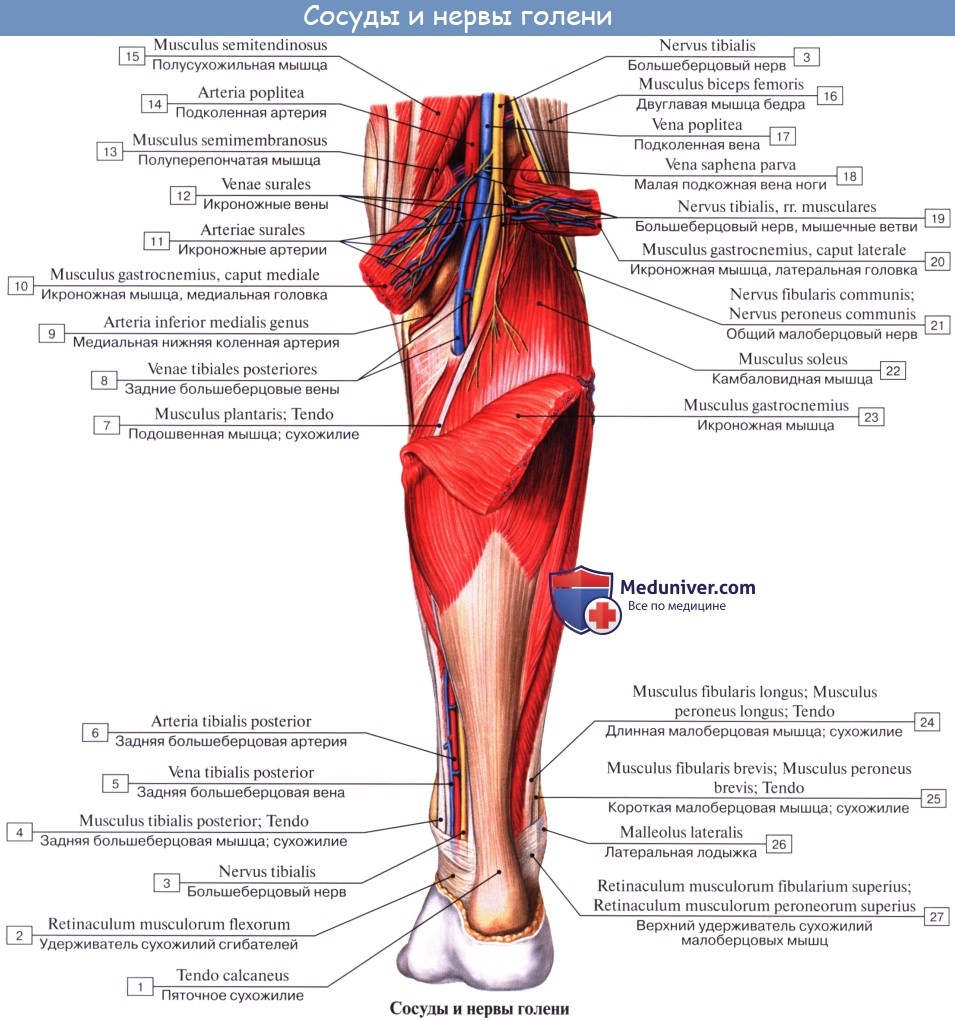
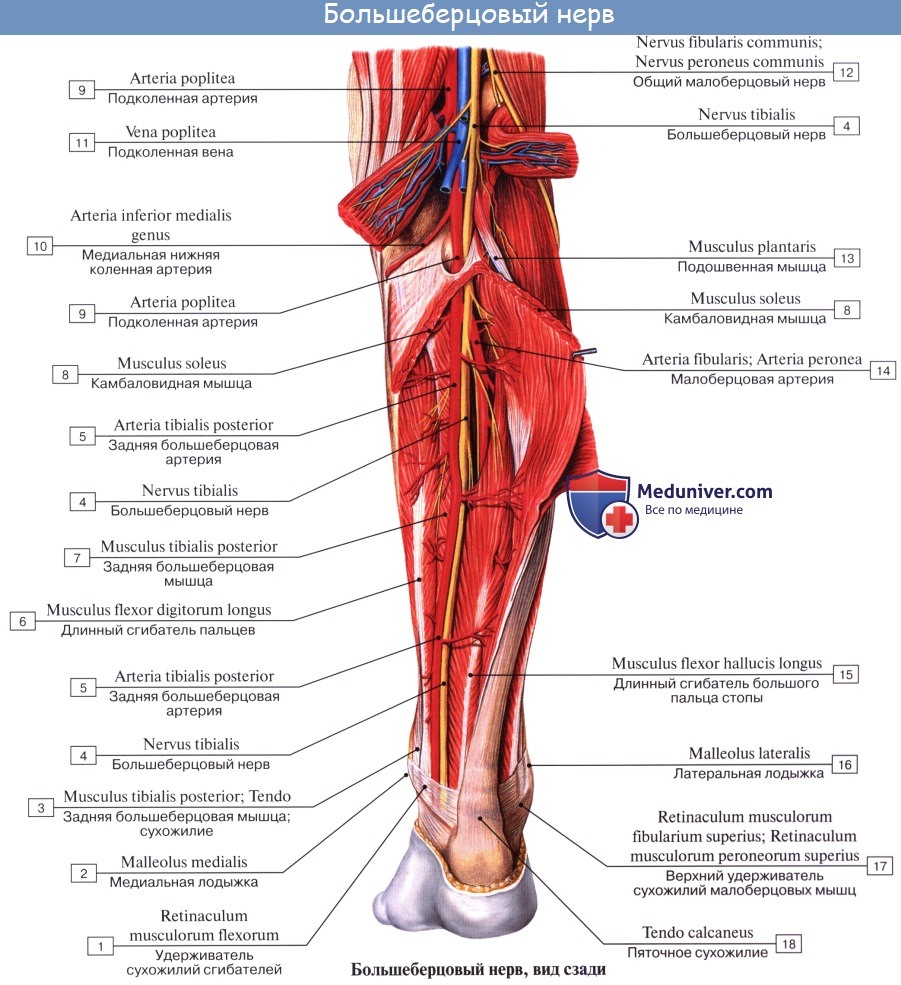
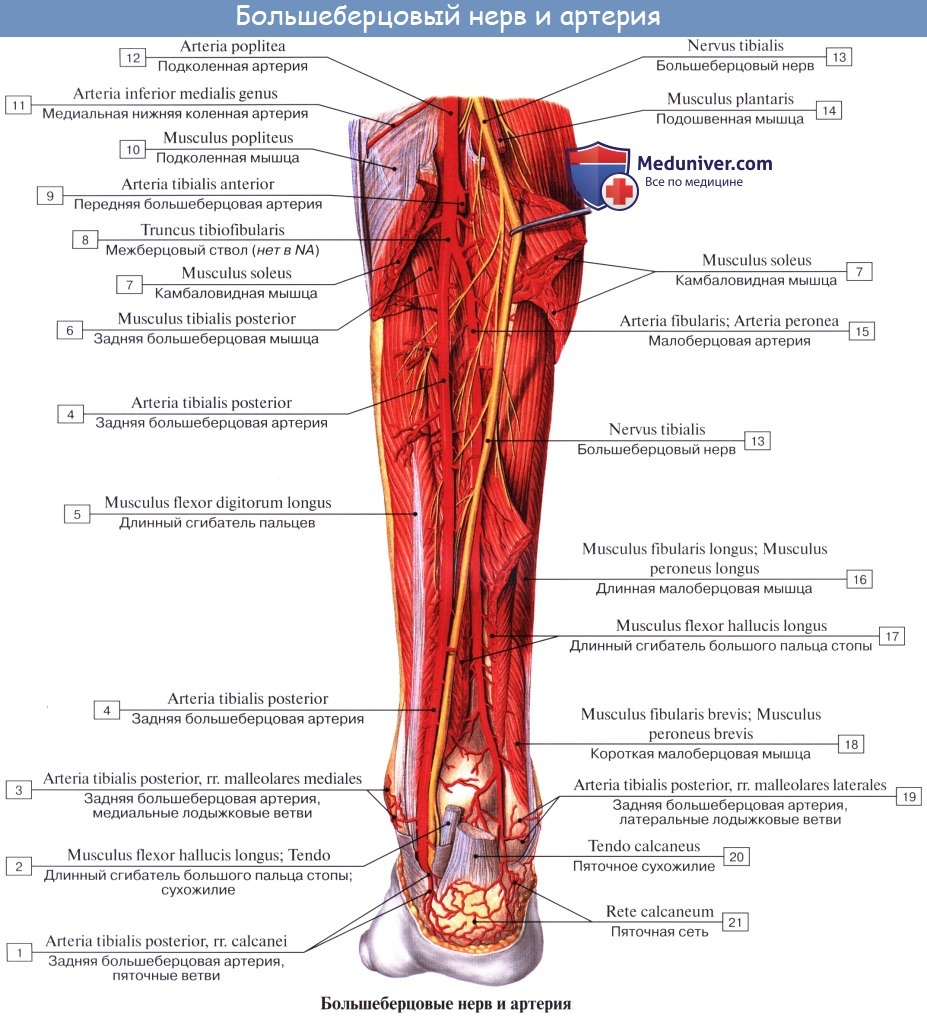
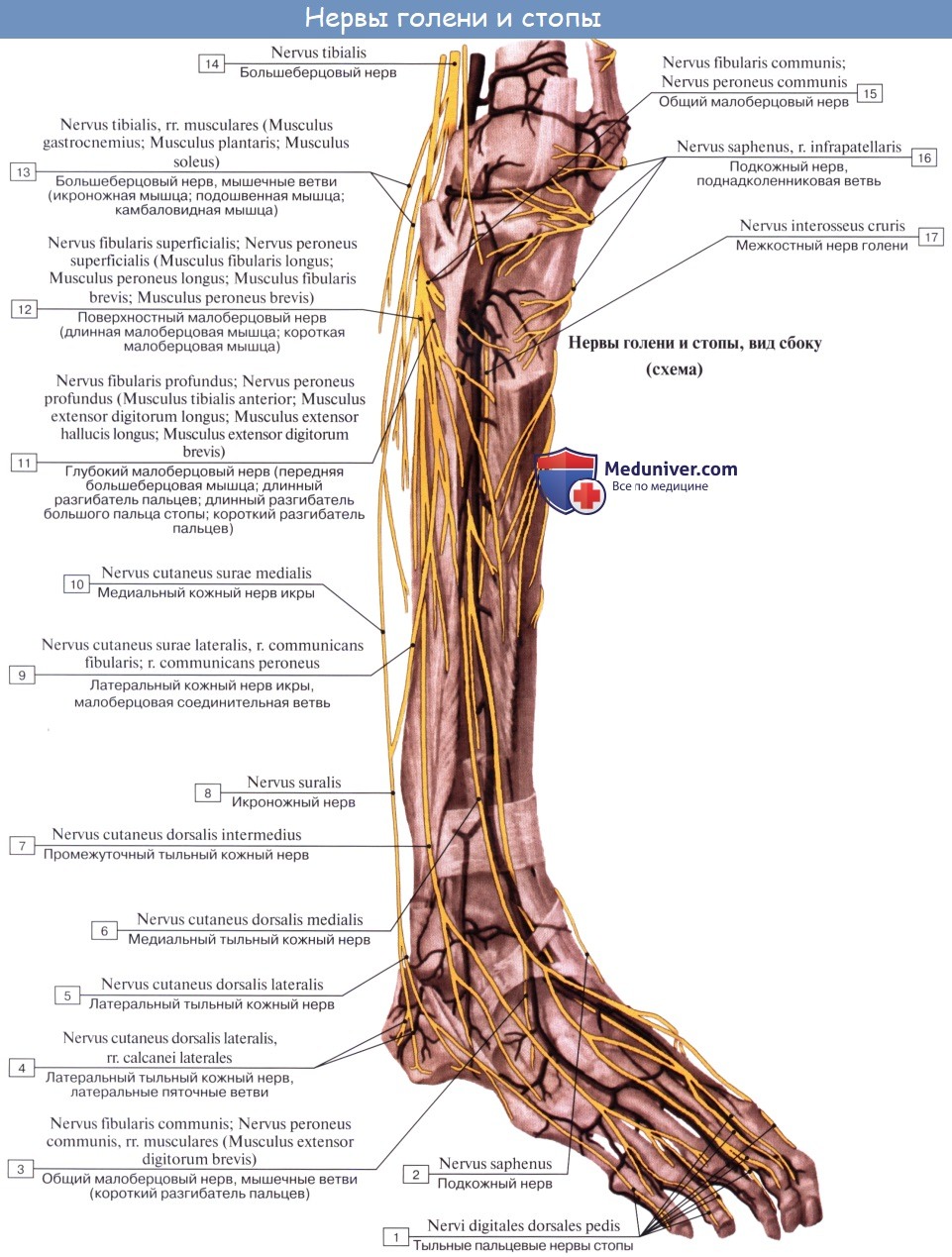
2. N. tibialis, большеберцовый нерв (LIV, LМ, SI SIII), идет прямо вниз посередине подколенной ямки по тракту подколенных сосудов, затем входит в canalis cruropopliteus и, сопровождая в нем а. и vv. tibiales posteriores, доходит до медиальной лодыжки. Позади последней n. tibialis разделяется на свои конечные ветви, nn. plantares lateralis et medialis, проходящие в одноименных бороздках подошвы. В подколенной ямке от n. tibialis отходят rami musculares к m. gastrocnemius, m. plantaris, m. soleus и m. popliteus, а также несколько веточек к коленному суставу.
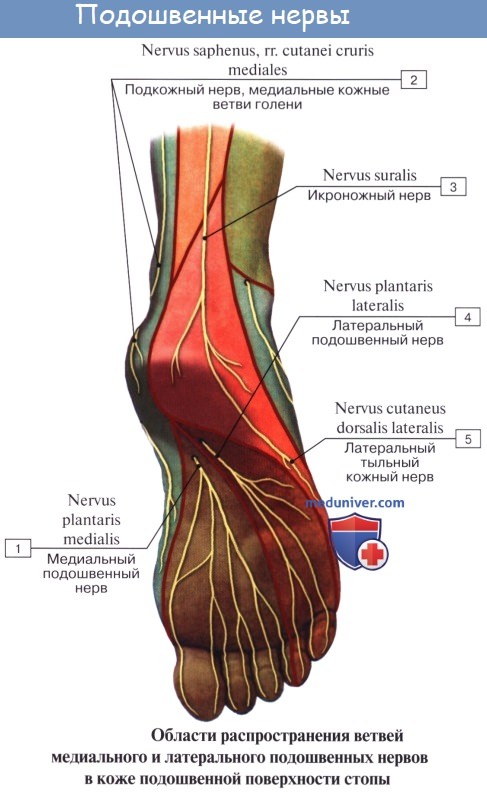
Кроме того, в подколенной ямке большеберцовый нерв отдает длинную кожную ветвь, n. cutaneus surae medialis, которая идет вниз вместе с v. saphena parva и иннервирует кожу заднемедиальной поверхности голени. На голени п. tibialis дает п. interosseus cruris, который иннервирует все три глубокие мышцы: m. tibialis posterior, т. flexor hallucis longus и т. flexor digitorum longus, заднюю сторону голеностопного сустава и дает позади медиальной лодыжки кожные ветви к коже пятки и медиального края стопы.
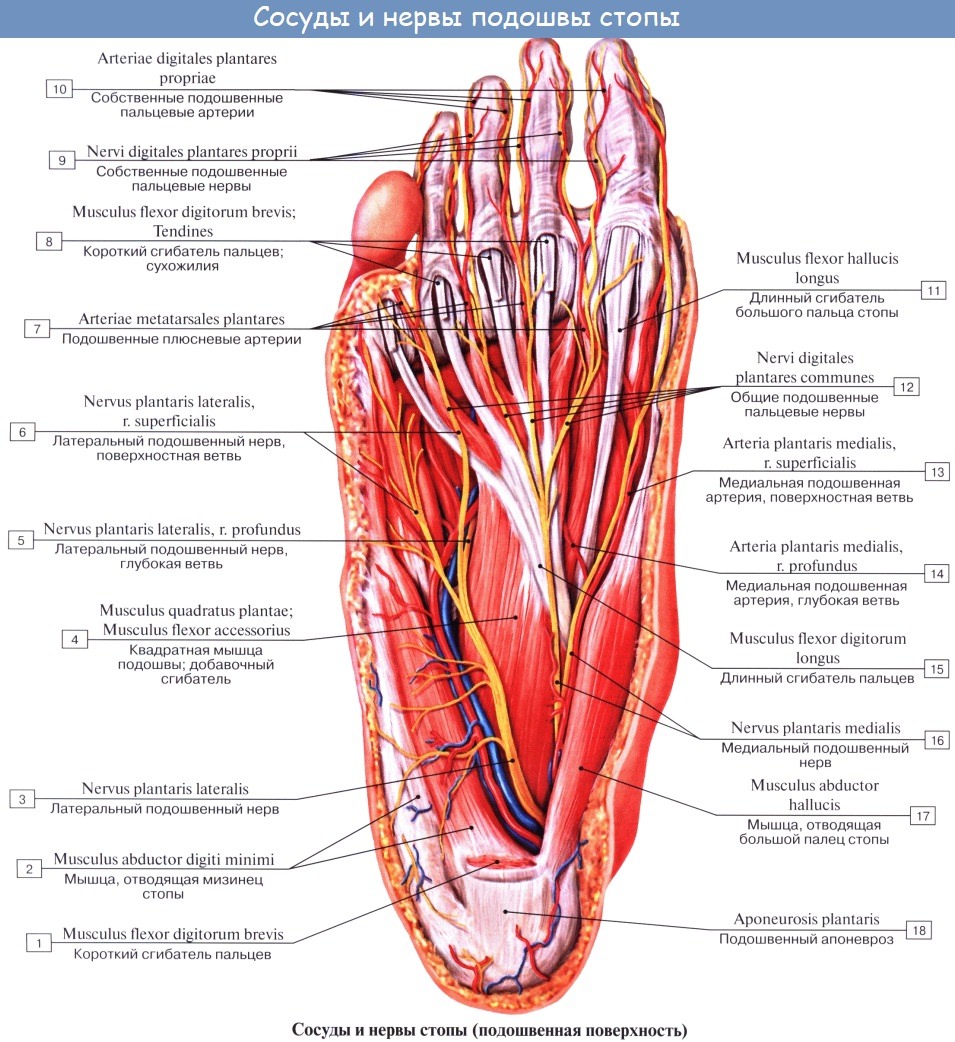
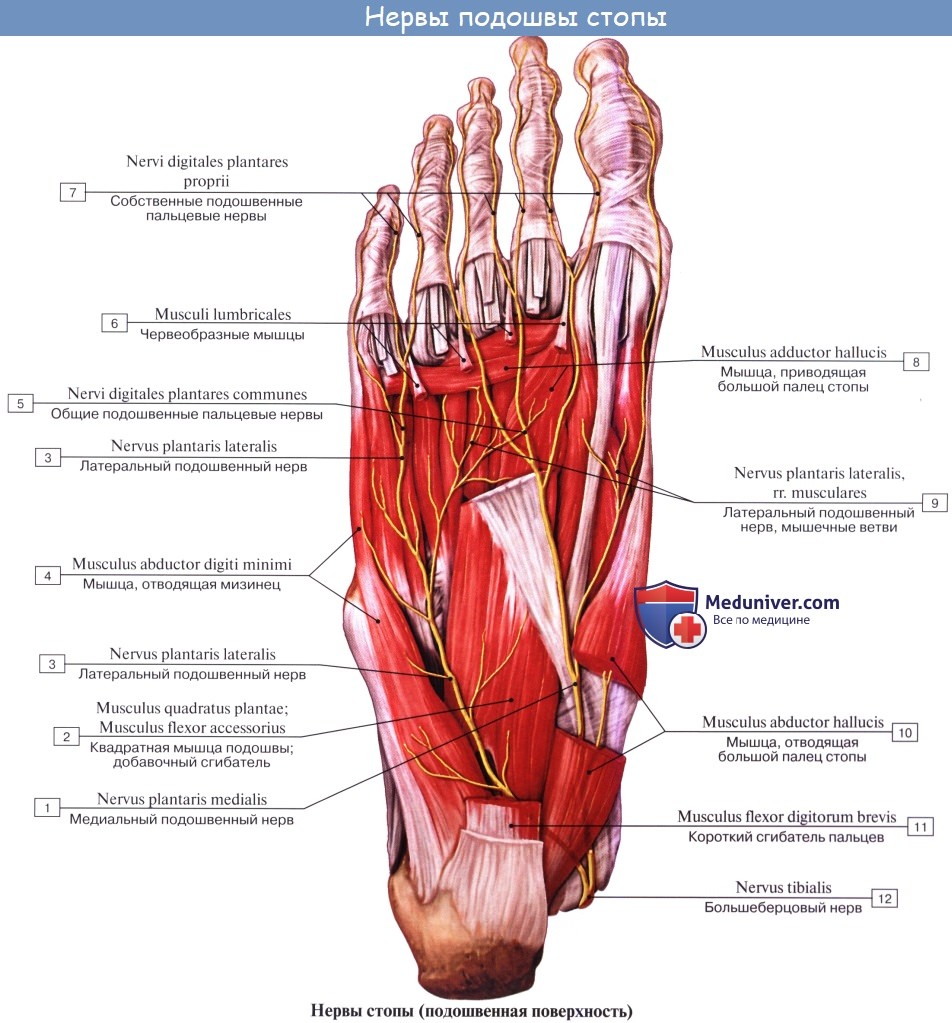
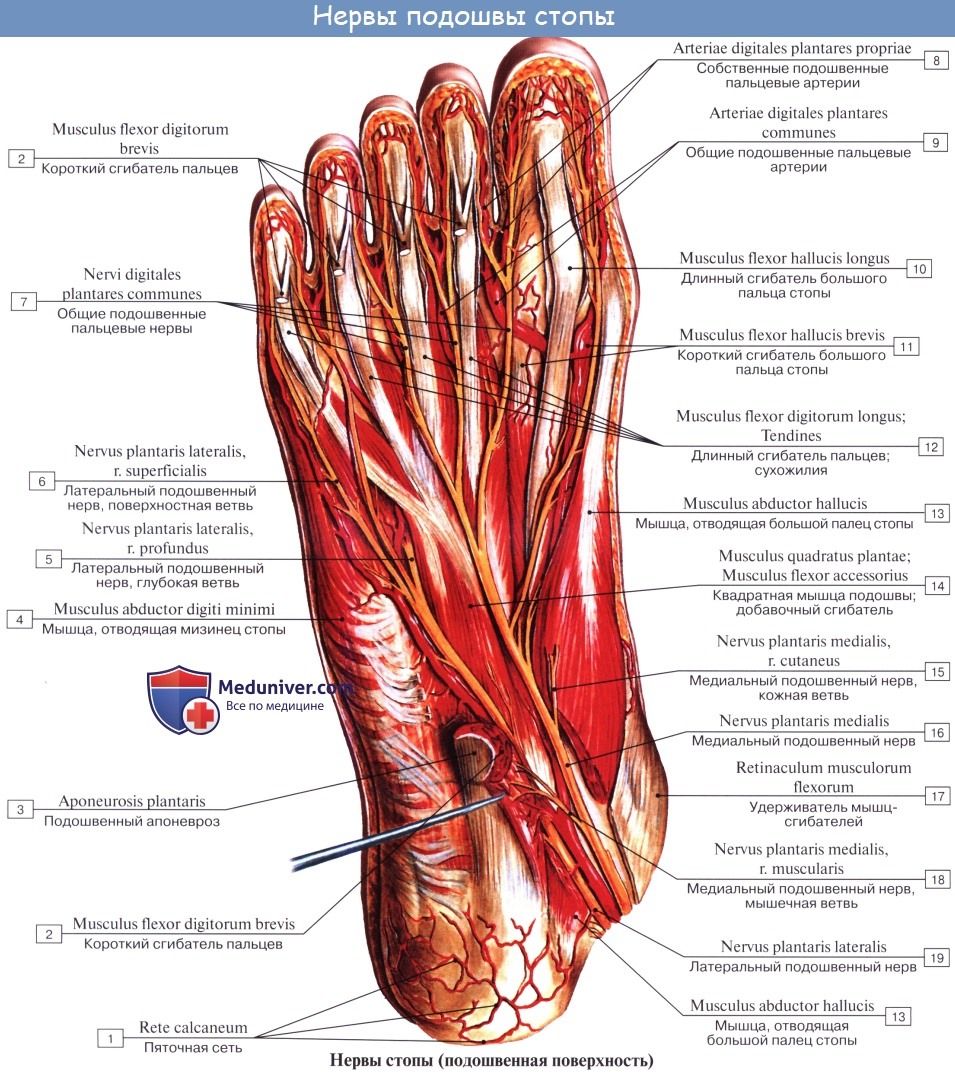
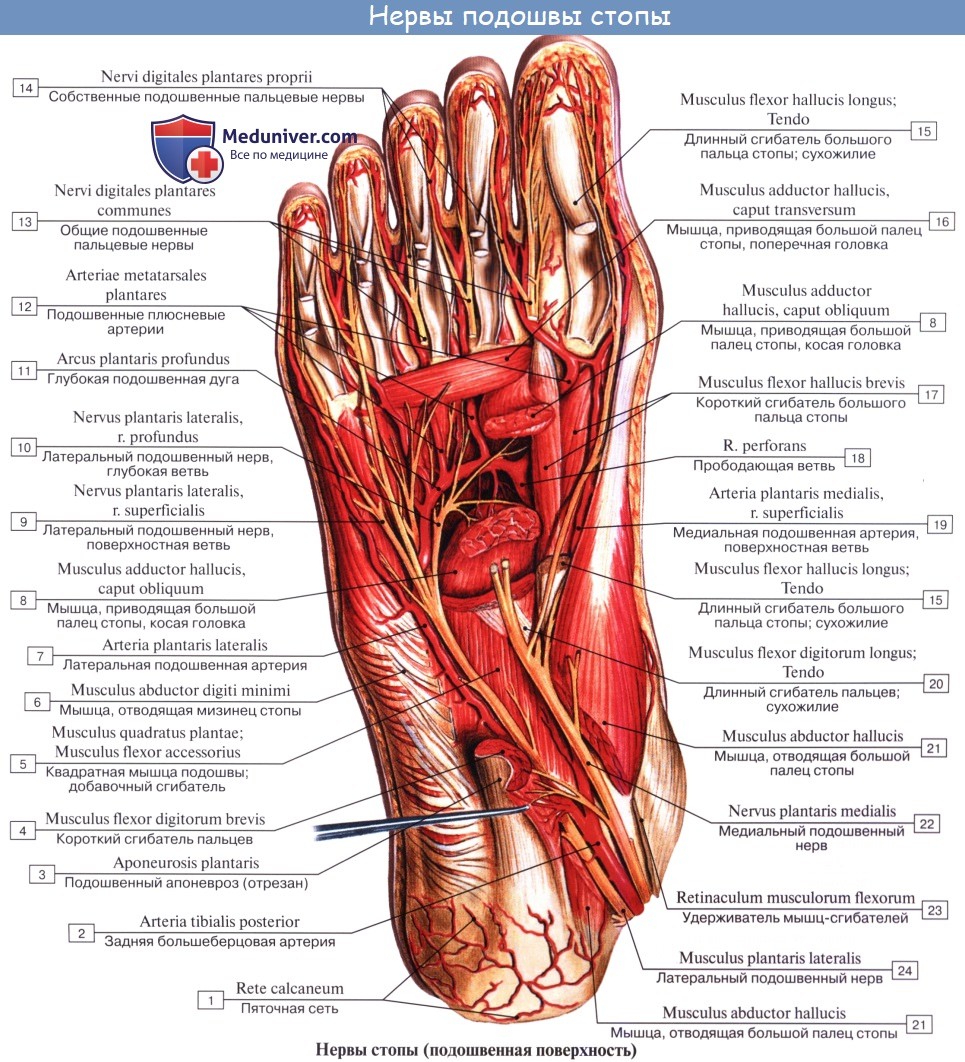
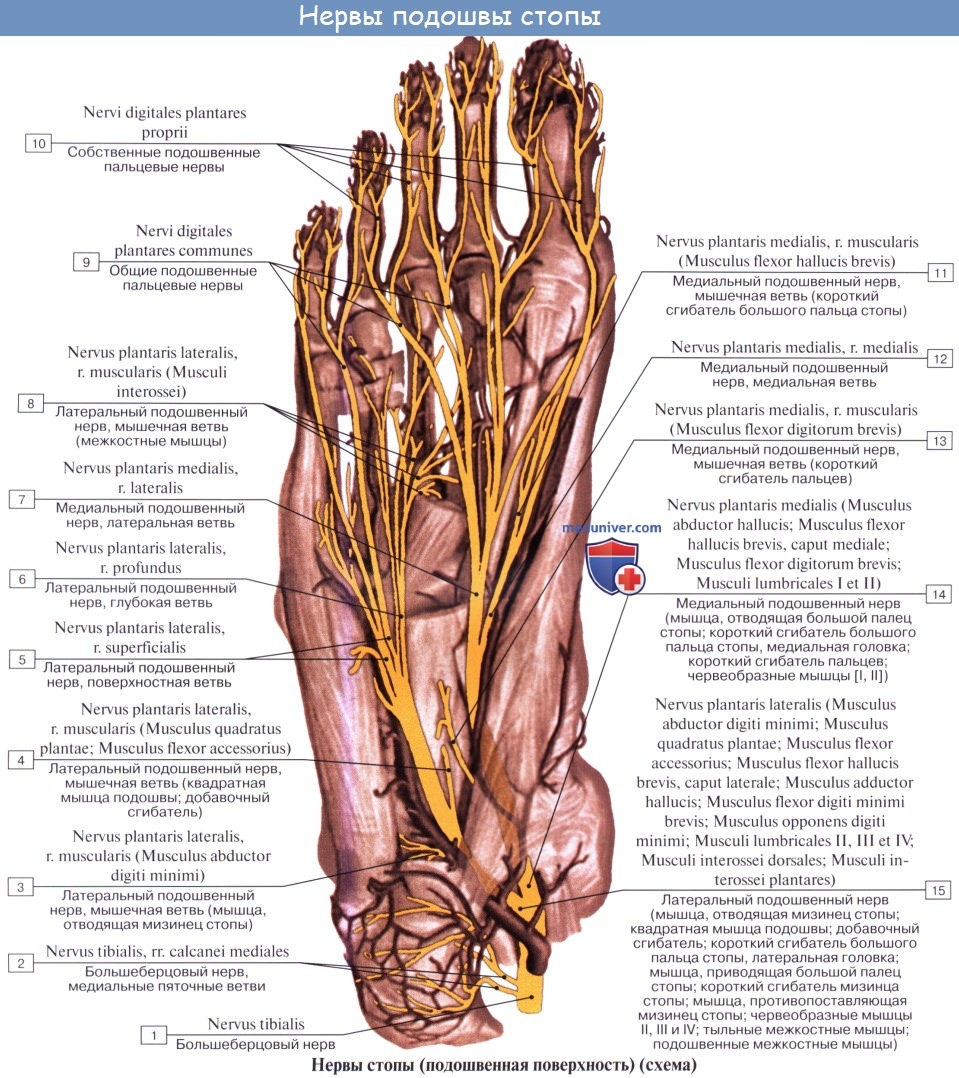
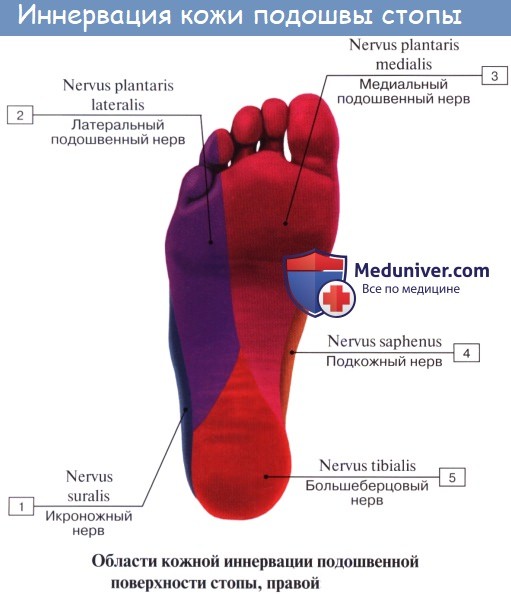
N. plantaris medialis, медиальный подошвенный нерв вместе с одноименной артерией проходит в sulcus plantaris medialis вдоль медиального края m. flexor digitorum brevis и снабжает эту мышцу и мышцы медиальной группы, за исключением m. adductor hallucis и латеральной головки m. flexor hallucis brevis. Затем нерв в конце концов распадается на семь nn. digitales plantares proprii, из которых один идет к медиальному краю большого пальца и попутно снабжает также первую и вторую mm. lumbricales, а остальные шесть ин-нервируют кожу обращенных друг к другу сторон пальцев начиная с латеральной стороны большого и кончая медиальным краем IV.
N. plantaris lateralis, латеральный подошвенный нерв идет по ходу одноименной артерии в sulcus plantaris lateralis. Иннервирует посредством rami musculares все три мышцы латеральной группы подошвы и m. quadratus plantae и делится на две ветви — глубокую и поверхностную. Первая, ramus profundus, идет вместе с подошвенной артериальной дугой и снабжает третью и четвертую mm. lumbricales и все mm. interossei, а также m. adductor hallucis и латеральную головку m. flexor hallucis brevis.
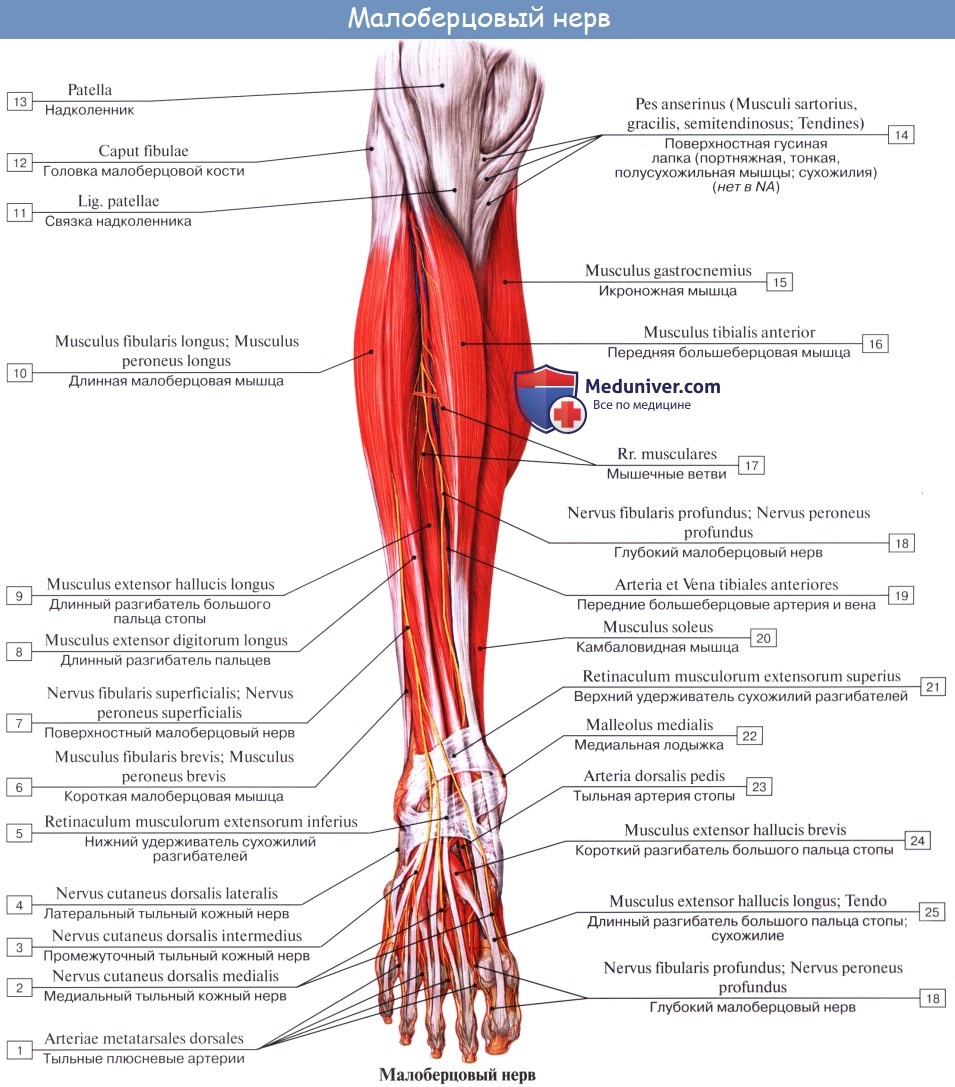
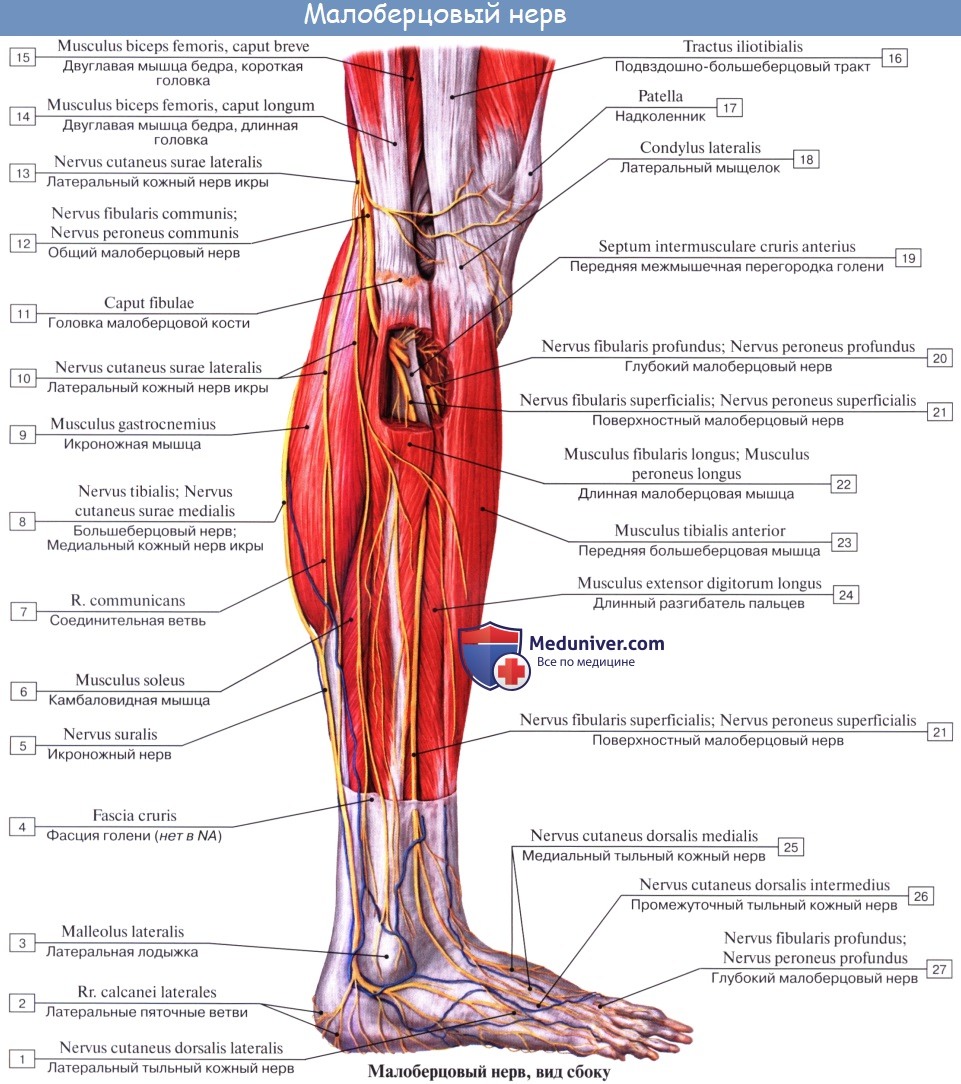
Общий малоберцовый нерв, n. peroneus (fibularis) communis
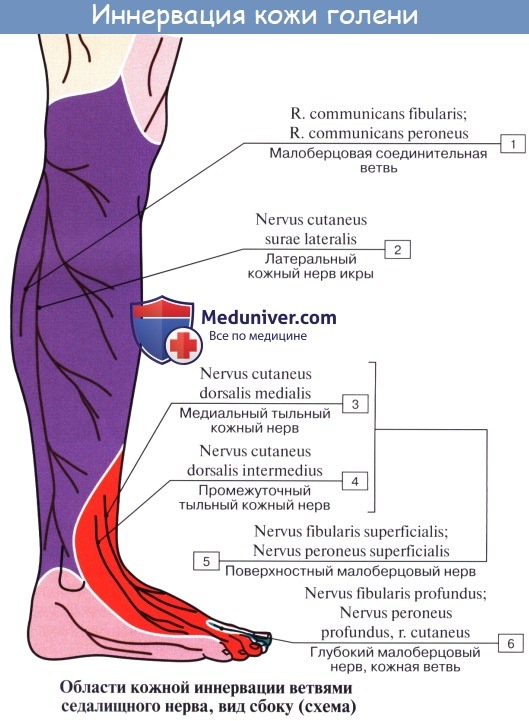
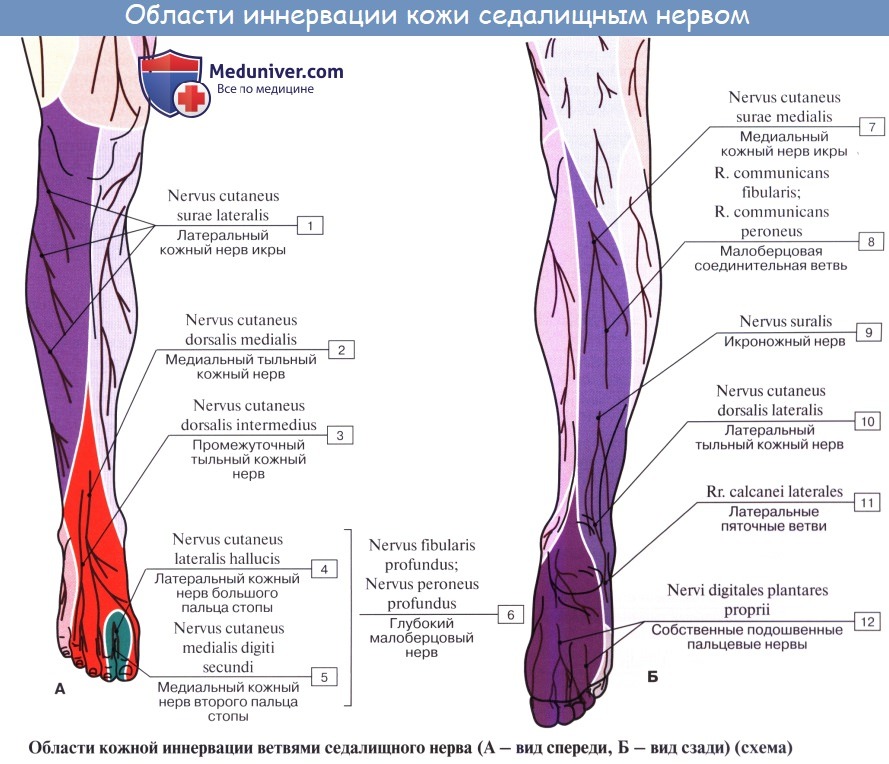
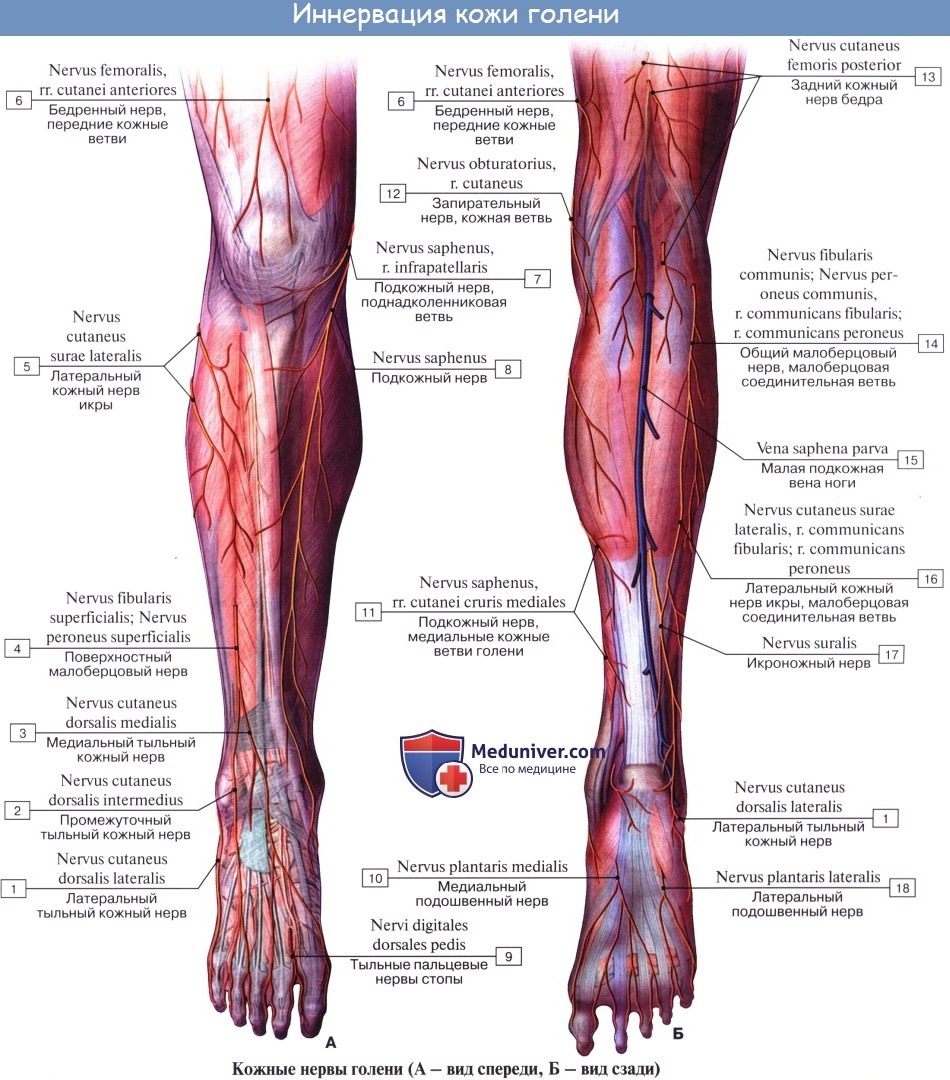
N. peroneus (fibularis) communis, общий малоберцовый нерв (LIV, LV, SI SII), идет латерально от n. tibialis к головке малоберцовой кости, где он прободает начало m. peroneus longus и делится на поверхностную и глубокую ветви. На своем пути n. peroneus communis дает n. cutaneus surae lateralis, иннервирующий кожу латеральной стороны голени.
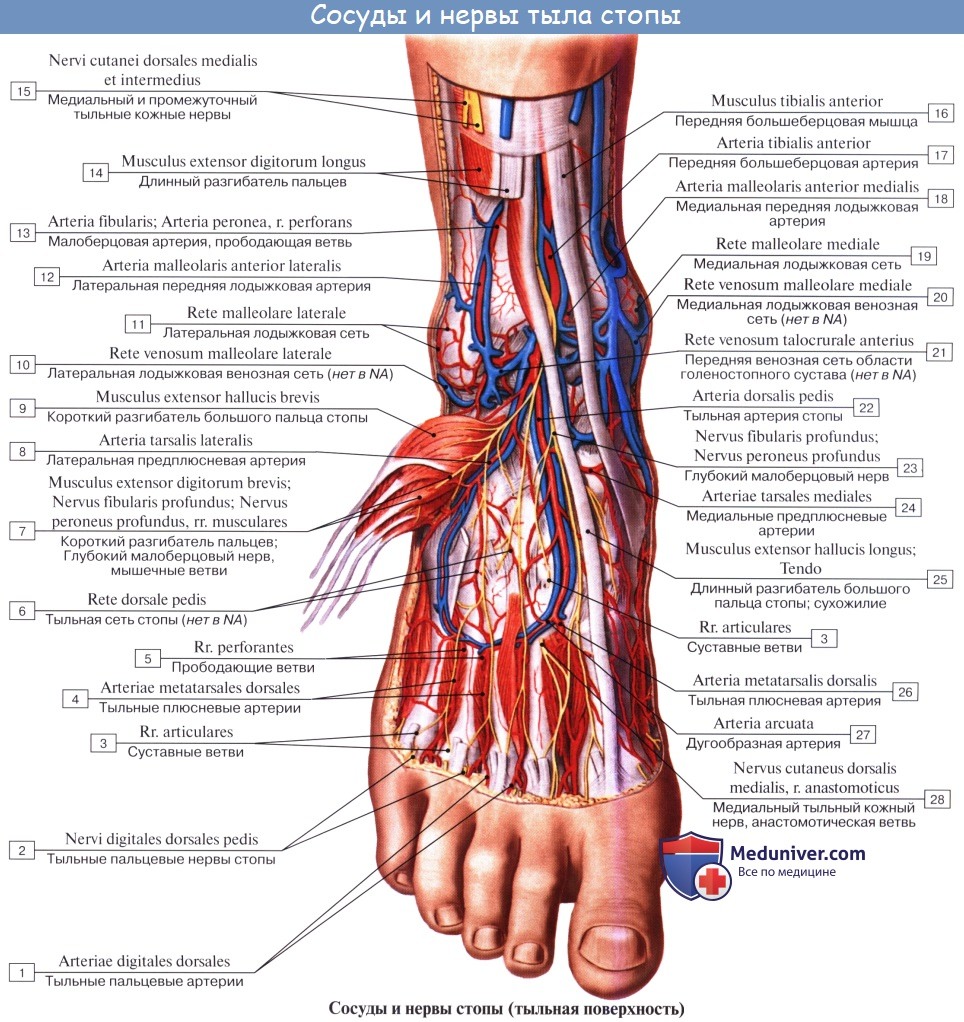
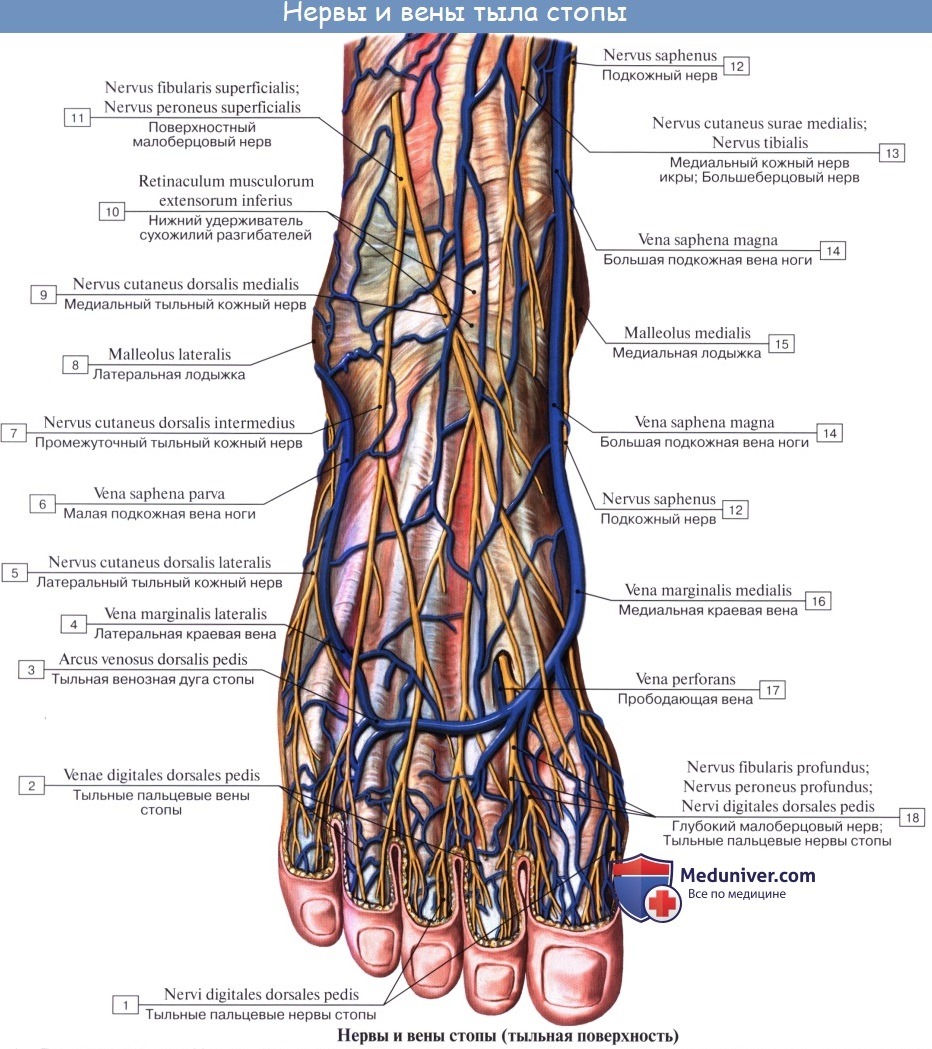
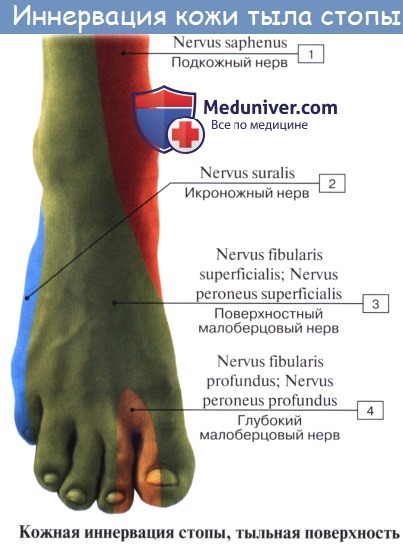
Ниже середины последней n. cutaneus surae lateralis соединяется с п. cutaneus surae medialis, образуя п. suralis, который огибает сзади латеральную лодыжку, давая ветви к коже пятки (rami calcanei laterales), а затем идет под названием п. cutaneus dorsalis lateralis no латеральному краю тыла стопы, снабжая кожу этого края и боковую сторону мизинца.
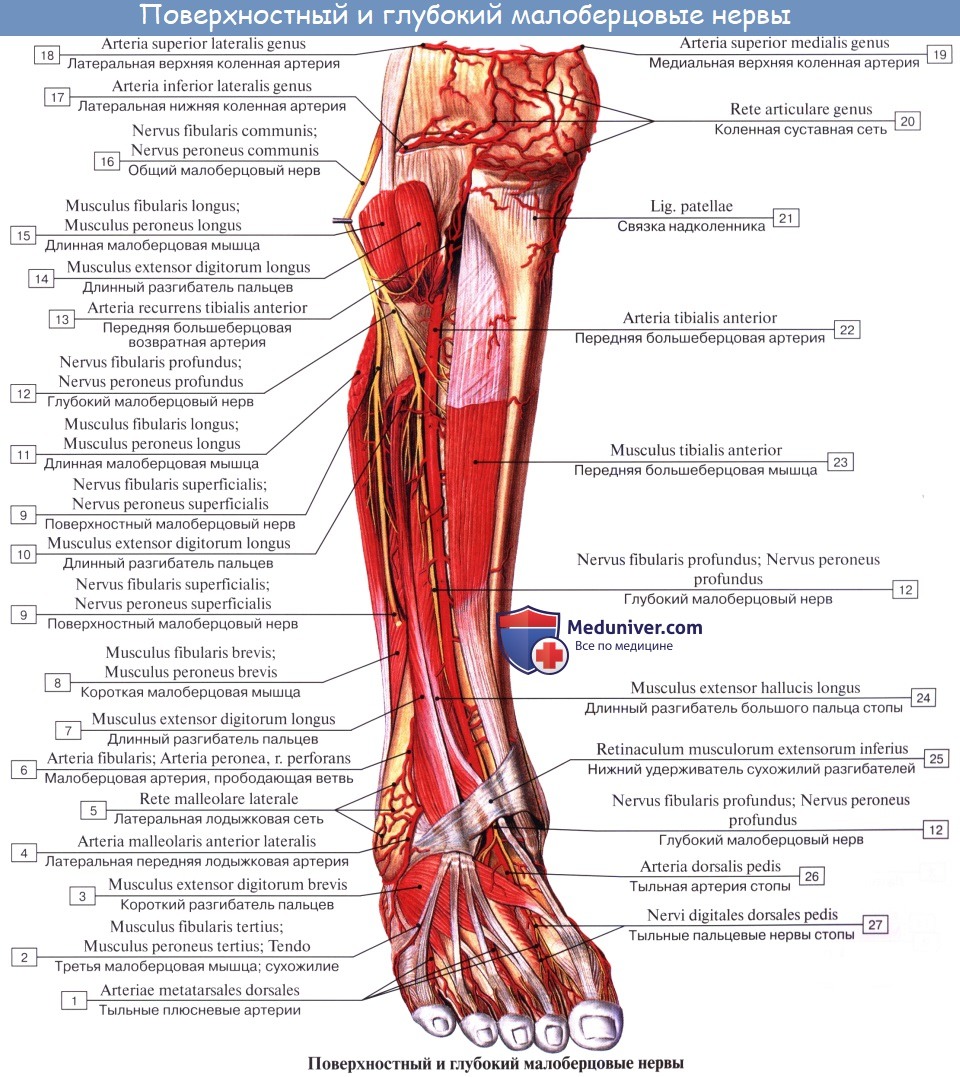
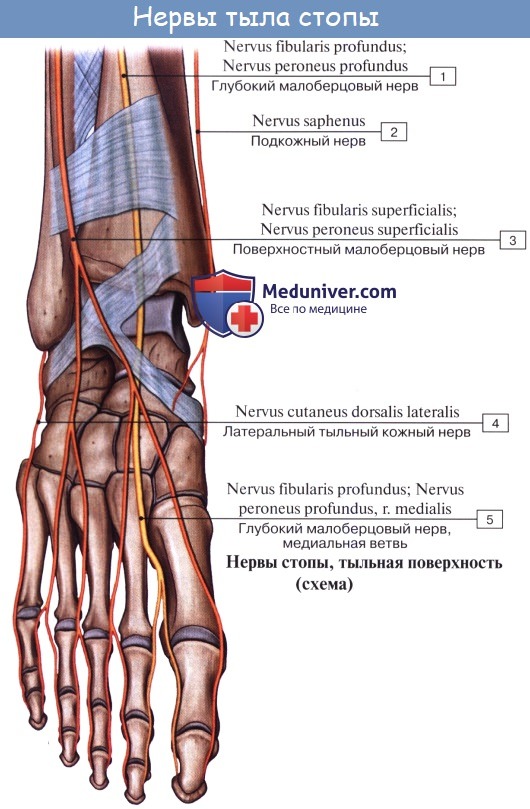
Поверхностная ветвь малоберцового нерва, n. peroneus (fibularis) superficialis, спускается между mm. paronei в canalis musculoperoneus superior, отдавая к ним мышечные ветви. На границе средней и нижней третей голени он в качестве уже только кожного нерва прободает фасцию и спускается на середину тыла стопы, разделяясь на две ветви.
Одна из них, n. cutaneus dorsalis medialis, иннервирует медиальную сторону большого пальца и обращенные друг к другу края II и III пальцев (nervi digitales dorsales). Другая ветвь, n. cutaneus dorsalis intermedius, делится на nn. digitales pedis, иннервирующие обращенные друг к другу стороны тыльной поверхности II—V пальцев.
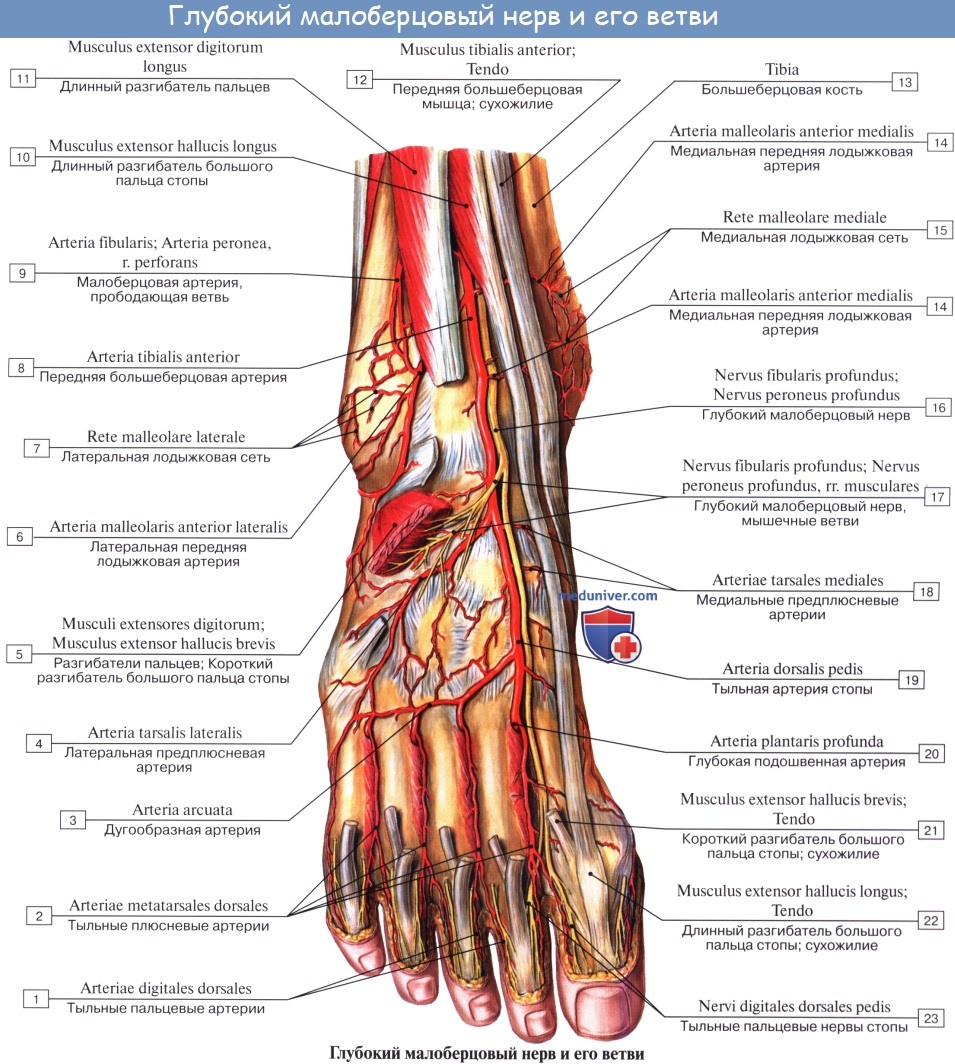
Глубокая ветвь малоберцового нерва, n. peroneus (fibularis) profundus, проходит в сопровождении a. tibialis anterior, отдавая ветви к m. tibialis anterior, m. extensor digitorum longus и m. extensor hallucis longus, а также ramus articularis к голеностопному суставу. N. peroneus profundus вместе с сопровождающей его артерией выходит на тыл стопы, иннервирует короткий разгибатель пальцев и затем, разделившись на два nn. digitales dorsales, снабжает кожу обращенных друг к другу поверхностей I и II пальцев.
В составе крестцового сплетения, относящегося к анимальной нервной системе, проходят преганглионарные, парасимпатические волокна, начинающиеся в боковых рогах II —IV крестцовых сегментов спинного мозга. Эти волокна в виде nervi splanchnici pelvini направляются к нервным сплетениям таза, иннервирующим тазовые внутренности: мочевой пузырь, сигмовидную и прямую кишку и внутренние половые органы.
Учебное видео анатомии поясничного и крестцового сплетения
Редактор: Искандер Милевски. Дата последнего обновления публикации: 22.7.2021
Боли в области икры: дифференциальный диагноз
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.
Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен. Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса. Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени. В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Хроническая артериальная недостаточность развивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы. При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров. При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани. При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе). Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома.
Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе. Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации. Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии. При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.