Как правильно выбрать и носить наколенник при болях в колене: полезные советы и рекомендации
Когда у человека болит поясница, то он, помимо применения мазей и растирок, всегда старается оказать своей спине какую-то дополнительную поддержку: люди постарше обматываются тёплым шерстяным платком, а те, кто посовременнее, предпочитают специальные пояса-бандажи. Но вот вопрос: что делать тем, у кого заболела не поясница, а колено? Можно, наверное, и коленный сустав обмотать платком, но это очень неудобно, да и при ходьбе, как показывает практика, такая импровизированная повязка всегда сползает.
К счастью, спасительное решение существует — это ортопедические наколенники! Ношение наколенников от боли в колене имеет огромный ряд преимуществ: они удобны, незаметны под одеждой, защищают сустав от повреждений, и практически никогда не сползают, как вышеупомянутый злополучный платок. Самое сложное в их применении — это разобраться какой тип наколенников наиболее оптимален для различных заболеваний (или травм) коленных суставов.
Наколенник — что это такое?
Несколько реже под словом «наколенник» подразумевается специальный тип бандажей, применяемых спортсменами для профилактики травм, но поскольку при появлении в колене болей думать о профилактике уже поздновато, в контексте данного обсуждения термин «наколенник» будет использоваться в первом, более широком значении.
Кратко о причинах болей
Чёткое понимание происхождения болей — это важнейшее условие выбора наколенника. Болевой синдром в коленном суставе может возникать по следующим причинам:
Таким образом, при появлении в коленном суставе болей, первым делом нужно показаться врачу, который выяснит причину беспокойств, а потом решит какие именно наколенники нужны пациенту, и нужны ли они ему вообще.
Виды наколенников и их рекомендуемые назначения
Все ортопедические наколенники можно разделить на четыре основные группы по типу их назначения: фиксирующие, корректирующие, поддерживающие и согревающие. В зависимости от конкретной причины, вызывающей боль коленного сустава, может потребоваться применение того или иного вида наколенников.
Фиксирующие
Своеобразный аналог гипсовой повязки, позволяющий полностью или частично обездвижить сустав. Наколенники фиксирующего типа применяются преимущественно при тяжёлых травмах — переломы, костные трещины, разрыв связок или менисков.
Корректирующие
Ограничивают подвижность колена, не допуская нежелательных движений, которые могут причинить вред суставу. Корректирующие наколенники назначаются в посттравматический период на стадии реабилитации, а также при тяжёлых формах артроза, туберкулёза кости или болезни Осгуда-Шляттера, когда наблюдается разрушение сустава.
Поддерживающие
Снижают нагрузку, которая возлагается на коленный сустав, а также до некоторой степени фиксируют его в анатомически правильном положении. Используются на последних стадиях реабилитации после тяжёлых повреждений, а также при лёгких травмах — растяжения связок или ушибов.
Кроме того, поддерживающие наколенники являются обязательной частью комплексной терапии при хроническом артрите, начальных формах артроза и тендинита.
Согревающие
Способствуют улучшению кровообращения и уменьшению болевого синдрома. В основном применяются при острых состояниях: «свежие» ушибы, обострение артрита, ревматические боли «на погоду» и т. д. Очень часто согревающим свойством обладают поддерживающие наколенники.
3 главных вопроса о ношении наколенников при болях
Вопрос: можно ли носить наколенник без консультации врача?
Ответ: это очень нежелательно потому, что некоторые болезни коленного сустава требуют безотлагательной терапии. Например, по внешним симптомам артрит (воспаление суставного аппарата) легко можно спутать с болезнью Кенига (некроз хряща мыщелка бедренной кости), но если при артрите достаточно разгрузить колено при помощи бандажа, чтобы прогрессирование заболевания существенно замедлилось, то при болезни Кенига это промедление может привести к хирургической операции.
Вопрос: наколенник лечит сустав?
Ответ: нет, целенаправленного терапевтического эффекта бандажи и ортезы не оказывают. Их ценность заключается в создании максимально благоприятных условий для скорейшего восстановления тканей сустава. Иногда ношение наколенника является достаточным условием для постепенного восстановления колена (например, при ушибе), но чаще всего его применение лишь дополняет основное лечение (например, при артрите или артрозе).
Вопрос: можно ли носить наколенники для профилактики?
Ответ: только в случае, если существует реальный риск травматизации коленного сустава (занятия спортом, особенности работы и пр.). Защитить колено от воспалительных или дистрофических процессов наколенник не сможет.
Заключение
Безусловно, ношение наколенников уменьшает болевой синдром и в целом ускоряет выздоровления коленного сустава, но всё-таки гораздо вернее будет не полагаться на спасительные бандажи и ортезы, а позаботиться о том, чтобы сохранить свои суставы здоровыми до глубокой старости. Сделать это вовсе не сложно. но это уже тема для совершенно другого разговора.
Как правильно выбрать бандаж на коленный сустав?
Коленные бандажи используются при уходе за больными суставами или для предотвращения травм. Мы собрали в этой статье основные рекомендации врачей, которые помогут вам сделать правильный выбор.
Когда носить коленный бандаж
Бандаж следует носить, если у вас уже болит колено или вы хотите предотвратить травму во время занятий спортом. Ортез на колено также может использоваться в реабилитационных целях, например, после травмы связок колена. Бандаж обеспечит медленное, ограниченное движение, позволяющее пациенту постепенно восстанавливать диапазон движений. Ортез на колено также пригодится больным артритом, так как он может помочь уменьшить боль и воспаление.
Уровни защиты
Выбирая коленный бандаж, обратите внимание на уровень защиты: от 1 до 3+. Уровень 1 обеспечивает наименьшую поддержку, но является наиболее гибким, например, наколенник. Он лучше всего подходит для снятия боли и поддержки, от легкой до умеренной, когда колено остается полностью активным.
Варианты представлены здесь:
Ортез 3-го уровня, такой как шарнирный коленный бандаж, обеспечивает максимальную поддержку, но ограничивает движения. Этот тип бандажа обычно тяжелее. Лучше всего для восстановления после операции, когда движение колена следует ограничить, чтобы предотвратить повторные травмы.
Чтобы сделать еще один шаг вперед, всегда есть вариант уровня 3+ для максимальной защиты. Этот уровень лучше всего подходит для облегчения боли и поддержки при средней и большой нестабильности и серьезных состояниях.
На выбор доступны несколько типов коленных бандажей, например:
Наколенники бывают разных размеров, их можно надевать прямо через сустав. Они обеспечивают сжатие колена. Это помогает контролировать отек и боль.
Коленные рукава часто хорошо помогают при легкой боли в коленях, минимизируют последствия артрита. Рукава обычно легко помещаются под одежду.
Шарнирные наколенники часто используются после операций для пациентов и спортсменов, которым требуется более высокий уровень защиты и поддержки. Этот тип бандажа удерживает колено в правильном положении при сгибании, чтобы помочь заживить и избежать дальнейших травм. Ваш врач может порекомендовать шарнирный бандаж для колена после операции, но затем заменит его на другой тип фиксации, когда вы достигли определенного момента в процессе заживления. Шарнирные скобы бывают жесткими или мягкими, причем мягкие обеспечивают меньшую поддержку, чем жесткие.
Насколько тугой должен быть бандаж?
Жесткие подтяжки обеспечивают большую поддержку и ощущение жесткости, а компрессионные рукава обеспечивают больше движений, но меньшую поддержку. Используйте таблицу размеров, чтобы определить какой из размеров выбрать, исходя из окружности (расстояния вокруг) вашего колена ниже центра коленной чашечки.
Какое изделие выбрать?
Правильный коленный ортез зависит от необходимого уровня поддержки и / или того, что рекомендует ваш врач. Это решение зависит от того, восстанавливаетесь ли вы после операции, от типа полученной травмы и от того, насколько подвижно ваше колено.
1. Бодрова Р.А., Аухадеев Э.И., Ахунова Р.Р., Хусаинова Э.Р. Подходы к выбору технических средств реабилитации с помощью мкф // Физическая и реабилитационная медицина, медицинская реабилитация. 2019. №4.
2. Арсеньев А. О. Ортезирование больных ревматическими заболеваниями с поражением суставов // Научно-практическая ревматология. 2006. №2s.
3. Профилактические возможности серийных ортопедических изделий // Медицинские новости. 2014. №7 (238).
4. Зюзина Александра Александровна, Белашов Максим Владимирович Разработка новой конструкции ортеза для коленного сустава // Модели, системы, сети в экономике, технике, природе и обществе. 2013. №3 (7).
Как выбрать наколенник при артрозе
Одна из рекомендаций при лечении артроза и остеоартроза коленного сустава – обездвижить колено. С этой целью созданы специальные фиксаторы, которые называются наколенниками. Использовать их удобнее, чем обычный эластичный бинт. Главное – правильно выбрать коленный бандаж.
Наколенники серьезно облегчают боль при артрозе
Кому и зачем нужны наколенники
Коленный бандаж предназначен для того, чтобы ограничить подвижность сустава и связок вокруг него, что особенно актуально при артрозе, артрите, а также других заболеваниях колена. Использовать их стоит также здоровым людям, которые регулярно подвергают эту часть тела запредельным нагрузкам, например в силу профессии или других обстоятельств.
Из чего их изготавливают
Коленные бандажи изготавливают из синтетических и натуральных материалов. В качестве первых чаще всего используют полиэстер, эластан и согревающий неопрен – износостойкие, экологичные и безопасные для здоровья материалы, которые не теряют свойств даже при длительном ношении.
Более приятны к телу натуральные материалы – овечья, верблюжья, собачья шерсть, хлопчатобумажный трикотаж. Однако они могут вызывать аллергию, а также изнашиваются гораздо быстрее синтетических.
Анатомическая форма и плоские внутренние швы – вот главные характеристики качественных наколенников
Как выбрать наколенник по степени фиксации
Бандажи для колена делятся по степени фиксации на три типа:
Иногда стоит купить 2 наколенника: например, шарнирный – для прогулок и согревающий – для дома
6 типов наколенников
Изделия отличаются по конструкции: каждая разновидность имеет собственное предназначение. Перед покупкой стоит четко разграничить, какой из них подойдет именно вам. Иначе можно не просто выкинуть деньги на ветер, но и навредить.
1. Закрытый наколенник.
Со всех сторон закрывает и колено, и прилегающие участки ноги. Изготавливается из эластичного материала со слоем утеплителя или без него. С помощью такого бандажа возможна мягкая всесторонняя фиксация и облегчение ходьбы, в первую очередь, при суставной боли неопределенной локализации.
Оснащен вырезом в районе коленной чашечки. При изготовлении, кроме эластичных материалов, применяют жесткий спиральный каркас, который улучшает фиксацию. Такой коленный бандаж показан тем, кто ощущает боль при сгибании ноги, например при подъеме по лестнице или спуске с нее.
3. Открытый с регулировкой натяжения.
Эластичные утяжки в конструкции способствуют оптимальной фиксации изделия. Ношение показано на начальной стадии лечения артроза коленного сустава и в реабилитационный период после операции эндопротезирования.
В местах боковых сгибов такого наколенника предусмотрены жесткие шарниры, снижающие нагрузку на сустав. Такой бандаж подходит на любой стадии артроза, особенно если она сопровождается болью и выраженным нарушением функции колена. Не помешает носить такое приспособление и в период восстановления после травмы.
5. С функцией подогрева.
Модель с теплоносителем, прогревающим ткани сустава, облегчает болевой синдром на поздних стадиях артроза.
6. Бандаж для поддержки сухожилий и связок.
Подходит для снижения боли под коленной чашечкой.
Самым универсальным считается шарнирный бандаж на колено
Изготовить согревающие наколенники можно и самому. Например, так:
Как не ошибиться с размером
Наколенники подбираются индивидуально, как и одежда. По закону, возврат товаров медицинского назначения запрещен, поэтому выбирать следует с особой щепетильностью.
Каждый производитель предлагает собственную размерную сетку, которая базируется на обхвате ноги на участке – на 15 см ниже и выше колена либо на обхвате коленного сустава. Вот пример одной из таких сеток:
| Обхват коленного сустава, см | Размер наколенника |
|---|---|
| 30-36 | S |
| 36-40 | M |
| 40-45 | L |
| 45-49 | XL |
Размеры наколенников у разных производителей варьируются от XS до XXL
Прежде чем выбирать наколенник, посоветуйтесь с врачом. Ношение коленного бандажа не избавит от артроза коленного сустава полностью, а только временно облегчит боль и ускорит выздоровление при комплексном подходе. Возможно, специалист порекомендует современные безопасные методы лечения артроза, например внутрисуставные инъекции «Нолтрекс». Наколенник в таком случае поможет улучшить кровообращение в тканях и максимально увеличит интервалы между курсами.
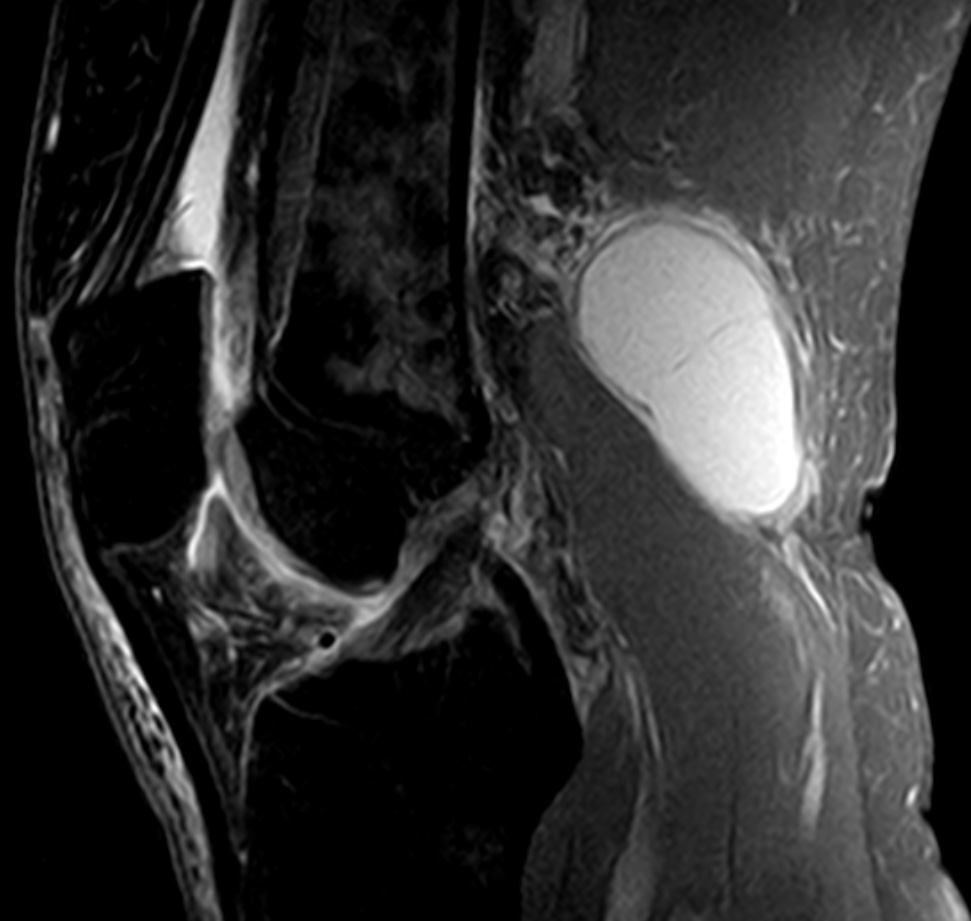
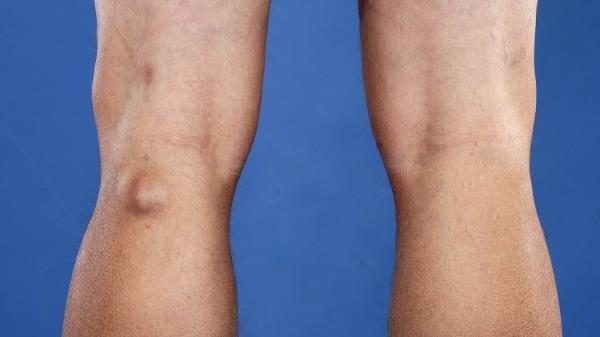
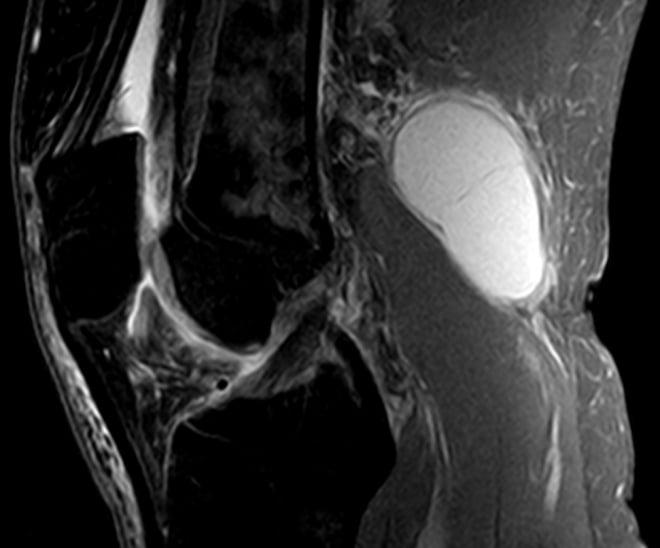
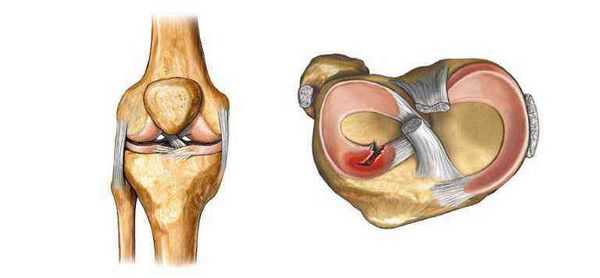
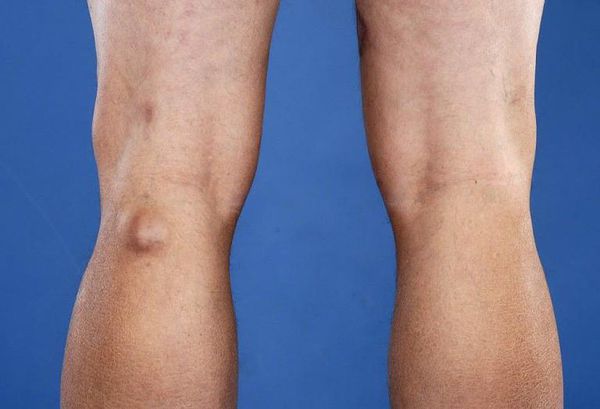
Киста Беккера: что это, симптомы и лечение, пункция и операция по удалению
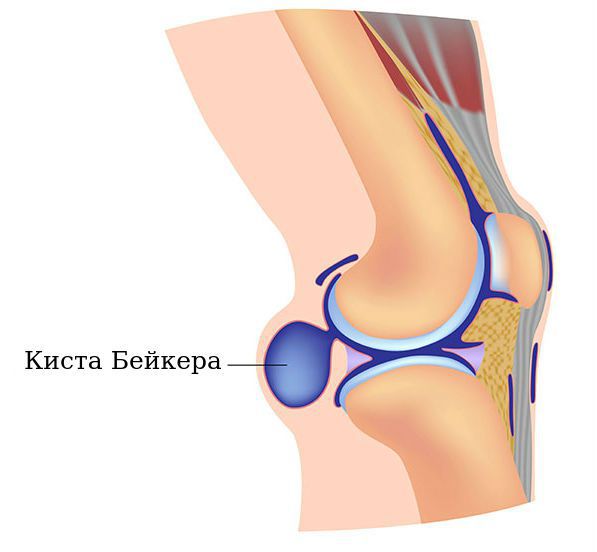
Киста Беккера – это синовиальное новообразование патологического значения, локализованное внутри структур заднего отдела коленного сустава. По своим морфологическим признакам элемент не относится к раковым опухолям, но приносит немало дискомфорта пациенту. Страдает уровень двигательной активности, что влечет за собой снижение качества жизни.
Обращение к врачу – необходимая мера, поскольку запущенная стадия приводит даже к инвалидности. Чтобы успокоить пациента, настроить на выздоровление, врач показывает на фото как лечить кисту Беккера, объясняет все нюансы предстоящих процедур.
О заболевании
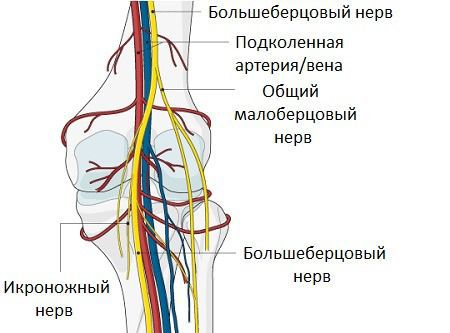
Более 100 лет в ортопедии велись дискуссии относительно этиопатогенеза кистозного элемента. Со временем, на основании многих факторов, ученые сошлись в едином мнении: киста Беккера под коленом однозначно имеет синовиальную природу. Формирование способно возникнуть не только после внутрисуставного повреждения этой части ноги, но и на фоне полного благополучия, без перенесенной травмы.
Причины развития
Подколенный бурсит характеризуется различной этиологией. Врачи сопрягают развитие рассматриваемой патологии с перенесенными ранее артритами (чаще – ревматоидного генеза), гонартрозом тяжелой формы течения. Причины кисты Беккера в 1948 году связывали даже с бруцеллезом. Также было подтверждено, что новообразования способны формироваться на фоне пигментно-ворсинчатого синовита, хронического микроповреждения суставов.
Доказана взаимосвязь подколенного выпячивания и другого патологического процесса, протекающего внутри сустава. Они имеют дегенеративно-дистрофический или ревматический характер, приводят к развитию хронического синовита. Он признан предрасполагающим фактором к развитию подколенной грыжи. Состояние способствует повышению внутрисуставного давления.
Внимание! На этапе консультации у врача, нужно сообщить обо всех перенесенных повреждениях ног, особенно недавних.
Многие ортопеды и ревматологи утверждают, что подколенный бурсит никогда не возникает у людей, в жизненном анамнезе которых отсутствуют любые виды повреждения колена.
Классификация и симптомы
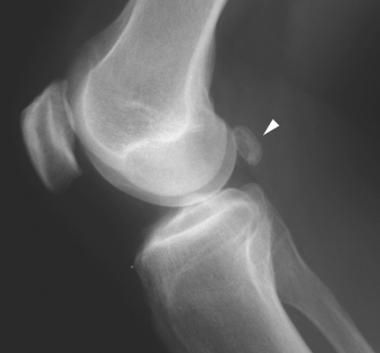
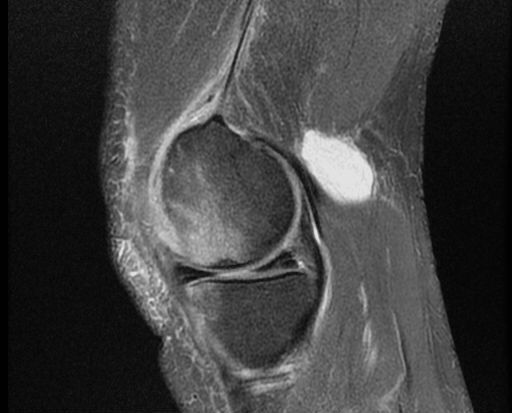
Новообразование бывает однокамерным, двухкамерным и многокамерным. Врачи установили, что рецидив формирования возникает в случаях наличия множественных камер у кистозного новообразования. По мере увеличения размеров выпячивания, повышается риск его распространения на голень. Однако немалая объемность опухоли провоцирует другое последствие – разрыв. Фото кисты Беккера под коленом позволит понять, образование каких размеров считается угрожающим.
Заболевание классифицируют на такие подвиды:
Абсолютно бессимптомное развитие подколенного бурсита отмечается не более чем в 28% клинических случаев. Именно отсутствие выраженных признаков по мере формирования, а затем развития атеромы объясняет ее столь позднее выявление. Обнаружение новообразований не ранее, чем на 2 стадии происходило тогда, когда воспаленные участки имели небольшие размеры.
Симптомы кисты Беккера под коленом:
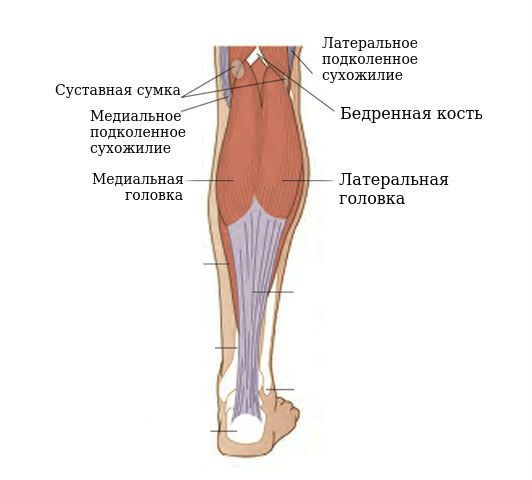
Сложность выявления этиологического фактора связана с анатомией коленного сустава, поскольку в этой зоне расположены синовиальные сумки, карманы, завороты. По мнению специалистов, наличие множественных физиологических структур усложняет раннее выявление новообразования. Также этот фактор не позволяет своевременно проследить, какая именно из анатомических частей послужила первопричиной развития грыжи.
Морфометрические особенности атеромы вне зависимости от возраста и пола пациента носят индивидуальный характер. В пределах одной возрастной группы объем грыжи варьируется.
Диагностика
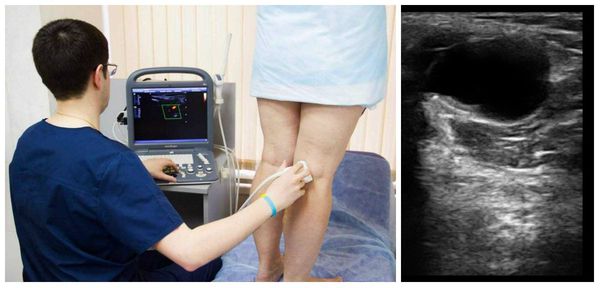
Прежде чем планировать, как лечить кисту Беккера под коленом, потребуется исключить наличие опухолевого процесса. Для прояснения действительной клинической ситуации применяют такие методы:
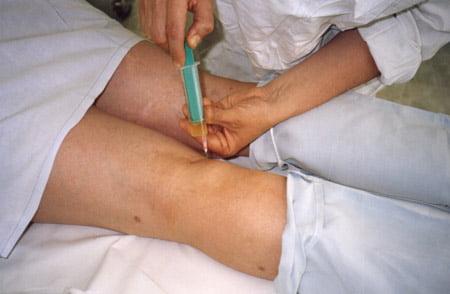
Диагностические пункции, а затем исследование синовиальной жидкости проводят при наличии соответствующих показаний. ЭКГ выполняют на этапе подготовки к операции.
Виды лечения
При лечении кисты Беккера применяются как консервативные, так и оперативные способы. Чтобы устранить кистозное новообразование и не спровоцировать развитие осложнений, применять методы народной медицины опасно. Целесообразно сразу обратиться в медицинское учреждение, пройти обследование, а затем получить грамотное лечение.
Консервативная терапия
Устранением рассматриваемого вида патологии занимается ортопед, если на то возникает необходимость – к реализации терапевтического процесса подключают хирургов.
Консервативное лечение кисты Беккера под коленом предполагает следующие подходы:
С терапевтической целью вводят склерозирующие средства, в частности, применяют 5% спиртового раствора йода, гормональные, цитостатические препараты.
С тех пор гормоны начали вводить непосредственно в подколенную припухлость. Активно применяли гидрокортизоновую эмульсию, комбинируя ее с антибиотиками.
Важно! Если у пациента гормональные заболевания – проблемы с щитовидной железой, сахарный диабет, нарушение состояния коры надпочечников – нужно обязательно сообщить об имеющихся нарушениях врачу.
Далеко не всегда консервативное лечение кисты Беккера приводит к полному устранению новообразования. Статистика показывает, что в 6 из 10 случаев атерому приходится иссекать хирургически. Такие результаты служат основанием для поиска новых терапевтических подходов, разработки более эффективных консервативных методов терапии.
Хирургическое вмешательство
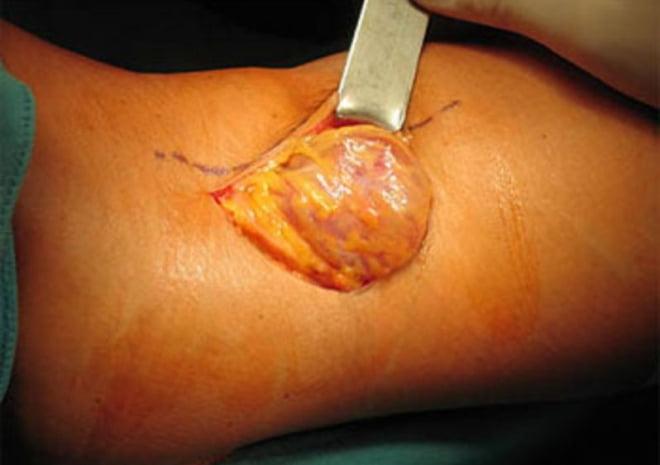
Вмешательство бывает открытым или эндоскопическим. Открытая операция предполагает выделение опухоли от окружающих тканей до соустья с коленным суставом, после чего хирурги перевязывают шейку, отсекают атерому.
Далеко не всегда оперативное вмешательство сразу дает положительный результат, а восстановительный период протекает без осложнений, жалоб.
Открытое удаление образования.
Основное беспокойство больных связано с определенными патологическими явлениями, среди которых:
Степень проявления признаков зависит от индивидуальных особенностей организма человека, его чувствительности.
Эндоскопическое лечение
В настоящее время самым эффективным методом лечения кисты Беккера признано сочетание эндоскопического вмешательства и лечебно-диагностической артроскопии коленного сустава. Указанная комбинация методик позволяет добиться следующих результатов:
Не первый год врачи сравнивают результаты проведения открытой и эндоскопической операции. Мнение специалистов неоднозначно, поскольку все клинические случаи – индивидуальны.
Сравнение эндоскопической и традиционной, открытой операции (в наблюдении участвовали 10 пациентов).
| Критерий оценки | Эндоскопическая операция |