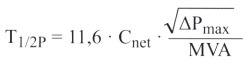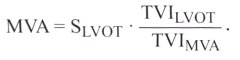Какой метод расчета площади левого атриовентрикулярного отверстия применяется наиболее часто

Поиск
Эхокардиоскопическая диагностика стеноза митрального клапана
Пороки сердца, как приобретенные, так и врожденные, остаются одним из актуальных направлений клинической кардиологии. В среднем в популяции они встречаются ориентировочно у 1% населения, причем в подавляющем большинстве это пороки приобретенные. Большое практическое значение данной группе заболеваний придает тот факт, что они часто становятся причиной формирования хронической сердечной недостаточности. Особенность клинического течения пороков сердца заключается еще и в том, что чем раньше и точнее в процессе заболевания поставлен диагноз, тем больше шансов на своевременное оказание необходимой помощи, и тем, соответственно, выше вероятность благоприятного исхода лечения. Следовательно, для больных с пороками сердца, или с подозрением на их наличие, оптимальным является наиболее ранее применение высокоинформативных диагностических методов. Залогом оптимального клинического использования эхокардиоскопических данных является достаточная осведомленность лечащего врача об основах и методологических возможностях данного метода применительно к конкретной нозологии. Данная статья ставит целью представить краткое, практически ориентированное обобщение оценки результатов эхокардиоскопии при митральном стенозе для врачей-терапевтов, чья повседневная работа включает курацию больных с пороками сердца и может потребовать от них соответствующих знаний в указанной области.
В качестве основных этиологических факторов формирования стеноза митрального клапана, как правило, рассматриваются следующие.
1. Ревматический кардит с преимущественным вовлечение клапанного эндокарда до сих пор остается наиболее частой причиной развития приобретенных пороков. Наиболее часто поражаются митральный и аортальный клапаны, трикуспидальный — существенно реже, а ревматическое поражение клапана легочной артерии является казуистикой.
2. Атеросклеротический процесс является причиной порока главным образом у лиц пожилого возраста и поражает в основном аортальный и митральный клапаны. Наиболее частой формой такого поражения становится т.н. старческий (сенильный) стеноз, который также может сочетаться с той или иной степенью клапанной недостаточности.
3. Инфекционный эндокардит, в основе которого лежит деструкция клапанов и формирование вегетаций, редко рассматривается в качестве причины митрального стеноза, но часто становится источником капанной недостаточности. Вместе с тем, не исключается сочетание ревматического стеноза клапана и вторично присоединившегося инфекционного эндокардита. При инфекционном эндокардите более половины случаев приходится на изолированное поражение аортального клапана, а митральный уступает ему по данному показателю.
4. Сравнительно нечастыми этиологическими факторами митрального стеноза выступают диффузные заболевания соединительной ткани, такие как системная красная волчанка и ревматоидный артрит. В то же время, эхокардиоскопическое исследование у таких больных является совершенно необходимым и может представлять высокую диагностическую ценность.
5. Еще более редкими причинами стенотического поражения митрального клапана являются т.н. болезни накопления, наиболее актуальными из которых выступают амилоидоз и мукополисахаридоз. Однако, вовлечение сердца при амилоидозе и само по себе далеко выходит за рамки клапанных поражений, так что эхокардиоскопическое исследование и здесь является достаточно важным.
Митральный стеноз ревматической природы развивается в течение нескольких лет. При латентном течении ревматизма порок может сформироваться без существенных клинических симптомов, предшествующих его возникновению, и стать, по сути, единственным его проявлением. Данный порок стал первым, диагностированным с помощью эхокардиоскопии, т.к. имеет настолько яркую и специфическую ультразвуковую картину, что может являться примером наиболее полного и эффективного использования всего визуализирующего потенциала данного метода. Эхокардиоскопическая картина предполагает наличие следующих изменений клапана: утолщение створок (иногда более 3 мм) с выраженной и стойкой деформацией, уплотнение их структуры (как правило, неравномерное), укорочение их общей протяженности. Морфологически эти процессы проявляются картиной выраженных фиброзных изменений. Специалисты в ультразвуковой диагностике стараются не применять понятий «плотность, уплотненность», а пользуются термином «гиперэхогенность», что означает выраженную способность данной структуры к отражению ультразвукового луча. Данные определения не являются в полной мере синонимичными, но, как правило, в отношении приобретенных пороков сердца их можно считать эквивалентными.
Помимо самих створок в патологический процесс вовлекаются также и смежные элементы клапана: в частности, характерно выраженное укорочение и уплотнение хорд, а также та или иная степень кальциноза митрального кольца. В этой связи следует отметить значение наличия кальцификации клапанных структур, что имеет свое представление в ультразвуковой картине: эхо-сигналы от кальцинатов продолжают визуализироваться и на предельно малых уровнях мощности ультразвукового луча, т.к. обладают очень высокой отражающей способностью. Выраженная степень кальциноза делает реконструктивные вмешательства на клапане малоэффективными, в результате чего предпочтение обычно отдается установке клапанных протезов.
Наряду со структурными изменениями створок отмечаются также нарушения функционального состояния клапанного аппарата, что проявляется снижением его эластичности, ограничением подвижности створок, уменьшением амплитуды их раскрытия. Данный показатель для передней митральной створки обозначается как «АМ» и в норме составляет около 15 мм. Траектория движения передней створки клапана из нормальной М-образной становится П-образной, что рассматривается как один из самых значимых признаков митрального стеноза (Рис. 1).
Рис. 1. В-режим (слева) и М-режим (справа): митральный стеноз, фиброз створок (1), П-образное (2) и синфазное (3) движение митральных створок.

Одним из наиболее частых и точных симптомов стенотического поражения клапана является прогиб передней створки в полость левого желудочка, что в англоязычной литературе определяется термином «doming», а в отечественной как куполообразное выбухание (Рис. 2).
Рис. 2. В-режим: митральный стеноз, куполообразное выбухание митрального клапана (1).
Причина его формирования заключается в том, что избыточное давление крови, скапливающейся в полости левого предсердия продавливает среднюю часть створки, не имея возможности раскрыть ее на всю ширину.
Также определяется высокая степень его турбулентности, т.е. он становится неоднородным, неравномерным, содержит в себе большое количество вихревых движений и широкий разброс скоростей, что, в свою очередь, является следствием как высокого перепада давления между левыми камерами сердца, так и структурной неоднородности элементов самого клапана. Наибольшее ускорение поток приобретает в точке максимального сужения левого атриовентрикулярного отверстия. Показатели градиента давлений также являются востребованными, в частности, величина среднего градиента давления трансмитрального потока более 12 мм рт. ст. с большой долей уверенности может быть расценена как достоверный признак выраженного митрального стеноза. Данный показатель, как и многие другие, автоматически рассчитывается с использованием программного обеспечения и доступен для анализа на всех ультразвуковых сканерах кардиологической специализации.
Альтернативой планиметрическому методу может служить допплерографическая характеристика стенотического потока, в основе которой лежит оценка динамического изменения трансмитрального градиента на протяжении процесса наполнения левого желудочка — т.н. время полуспада давления (Рис. 3). Программа расчетов сразу представляет результат в виде площади митрального клапана. Выбор конкретного метода находится в компетенции исследователя.
Классификация митрального стеноза, рекомендуемая в эхокардиоскопии
(Шиллер Н., Осипов М.А.)
Степень тяжести митрального стеноза
Площадь митрального отверстия (см 2 )
Публикации в СМИ
Cтеноз митрального клапана
Митральный стеноз (МС) — сужение левого предсердно-желудочкового отверстия, препятствующее во время систолы левого предсердия физиологическому току крови из него в левое предсердие.
Частота. 0,05–0,08% населения. В 90% случаев всех приобретённых пороков сердца выявляют поражение митрального клапана, 40% митральных стенозов бывают изолированными. Преобладающий возраст — 40–60 лет. Преобладающий пол — женский (2:1–3:1).
Этиология • Подавляющее большинство случаев (более 95%) ревматической этиологии • Явный ревматический анамнез удаётся собрать у 50–60% пациентов • Почти всегда дебютируя до возраста 20 лет, спустя 10–30 лет порок становится клинически выраженным • Неревматические случаи порока включают тяжёлый кальциноз створок и кольца митрального клапана, врождённые аномалии (например, синдром Лютембаше — 0,4% всех ВПС), новообразования и тромбы в области митрального клапана и левого предсердия, массивные вегетации на митральном клапане при инфекционном эндокардите, рестенозы после митральной комиссуротомии или имплантации протезов в митральную позицию.
Патофизиология • В норме площадь митрального отверстия составляет 4–6 см 2 • Сужение левого АВ-отверстия затрудняет переток крови из левого предсердия в левый желудочек • Увеличиваются диастолический объём и давление в левом предсердии (обычно в пределах 15–20 мм рт.ст.), возникает повышенный трансмитральный градиент (обычно в пределах 10–15 мм рт.ст) • Это ведёт к гиперфункции левого предсердия, его гипертрофии и тоногенной дилатации • Левое предсердие — слабый отдел сердца, и период компенсации при МС длится недолго: ещё больше повышается давление в левом предсердии, а далее — в устьях лёгочных вен, что приводит к пассивной венозной лёгочной гипертензии, а также к активной гипертензии в малом круге кровообращения благодаря пролонгированному рефлексу Китаева (спазм артериол малого круга кровообращения в ответ на повышение давления в устье лёгочных вен) • Затрудняется работа правого желудочка, развиваются его гиперфункция, гипертрофия, довольно быстро возникают миогенная дилатация, относительная недостаточность трикуспидального клапана и застой в венах большого круга кровообращения • Часто наблюдают суправентрикулярные тахиаритмии • Выделяют четыре степени МС: незначительный (площадь митрального отверстия [МО] составляет более 3,0 см 2 ), умеренный (площадь МО — 2,3–2,9 см 2 ), выраженный (площадь МО — 1,7–2,2 см 2 ) и критический (площадь МО — 1,0–1,6 см 2 ).
Клиническая картина и диагностика
• Жалобы •• Повышенная утомляемость (20% всех случаев) • Перебои в работе сердца • Одышка (возникает при сужении площади МО менее 2,0 см 2 ) или сердечная астма (наиболее чувствительный симптом) • Кашель, кровохарканье (наиболее специфичный симптом, встречающийся у 10% пациентов) • Синдром Ортнера — осиплость голоса • Ревматические атаки и системные эмболии в анамнезе (20% всех пациентов и 80% пациентов с фибрилляцией предсердий, из них 25% — множественные и повторные) • Стенокардия возникает в 10–15% случаев (причины — сопутствующий коронарный атеросклероз, эмболии венечных артерий, субэндокардиальная ишемия при тяжёлой лёгочной гипертензии).
• Симптомы, связанные с увеличением левого предсердия •• Симптом Кассио — запаздывание I тона после верхушечного толчка •• Симптом Нестерова, или двух молоточков, — пальпируемые попеременные толчки левого предсердия и левого желудочка •• Симптом Попова — сниженное наполнение пульса на артериях левой верхней конечности •• Симптом Боткина-I — визуальное уменьшение левой половины грудной клетки •• Симптом Боткина-II — крепитация и хрипы по левому краю грудины •• Симптом Ауэнбругера — эпигастральная пульсация левого желудочка.
• Клапанные симптомы •• Диастолическое кошачье мурлыканье в области верхушки сердца •• Симптом Ромберга — хлопающий I тон на верхушке сердца •• Тон открытия митрального клапана (выслушивается на верхушке сердца не позже 0,12 сек после II тона), создающий вместе с шумом Ромберга аускультативную картину мелодии митрального стеноза, или ритма перепела •• На верхушке определяют низкочастотный диастолический шум в разных вариантах — пресистолический, протодиастолический, голодиастолический с прото- и пресистолическим усилением •• Пресистолический шум выслушивают при нормальном ритме, шум исчезает при фибрилляции предсердий, часто осложняющей митральный стеноз •• При резко выраженном стенозе шум может совсем исчезнуть •• Нередко наряду с диастолическим шумом выслушивают и систолический, обусловленный сопутствующей митральной недостаточностью, относительной трикуспидальной недостаточностью, также систолический шум может иметь внутрижелудочковое происхождение •• Шум митральной недостаточности проводится в левую подмышечную область, трикуспидальной недостаточности — вправо (на грудину и вправо от неё), внутрижелудочковый шум — вверх, шум митрального стеноза усиливается при нагрузке (приседаниях, приподнимании ног) и никуда не проводится («умирает там, где зарождается»).
• Симптомы, обусловленные нарушением насосной функции сердца •• Диффузные влажные разнокалиберные хрипы, лучше выслушиваемые в базальных отделах •• Усиление II тона над лёгочной артерией •• Facies mitralis — румянец на щеках и цианоз губ •• Шум Грэма Стилла при относительной недостаточности клапана лёгочной артерии •• Расширение границ сердца вправо и толчок правого желудочка при его гипертрофии •• Набухание шейных вен, отёки, асцит, увеличение печени, симптом Плеша — при развитии застоя в большом круге кровообращения.
• Симптомы основного заболевания (ревматизма, ВПС).
Специальные исследования
• ЭКГ •• Признаки гипертрофии левого предсердия и правого желудочка •• Суправентрикулярные тахиаритмии, чаще всего — фибрилляция предсердий.
• Рентгенография органов грудной клетки •• Выбухание дуги левого предсердия, лёгочной артерии и правого желудочка •• Сглаживание талии сердца (митральная конфигурация) •• Отклонение контрастированного пищевода по дуге малого радиуса •• Расширение теней полых вен •• Кальциноз митрального клапана •• Расширение теней корней лёгких •• Усиление лёгочного рисунка, линии Керли В.
• ЭхоКГ •• Определение площади МО в допплеровском режиме по пиковому и среднему трансмитральному градиентам давления и в В-режиме (для оценки тяжести за основу берут наименьшую цифру), деформации и кальцинозу клапанного аппарата •• При сращении створок митрального клапана при сканировании по короткой оси МО имеет форму «рыбьего рта», во время сокращения левого предсердия переднеебоковая створка выбухает в полость левого желудочка, а в М-режиме определяют характерное П-образное движение передней створки митрального клапана •• Увеличение левого предсердия, правого желудочка •• В импульсноволновом допплеровском режиме в спектре трансмитрального кровотока исчезает пик Е •• Чреспищеводную ЭхоКГ проводят всем пациентам для исключения тромбоза левого предсердия и вегетаций, даже при нормальном ритме, а также определения степени кальциноза клапана (I степень — кальциноз расположен по свободным краям створок или в комиссурах отдельными узлами, II степень — кальциноз створок без перехода на фиброзное кольцо, III степень — переход кальциевых масс на фиброзное кольцо и окружающие структуры).
• Катетеризация всех камер сердца •• Повышение давления в левом предсердии и лёгочной артерии, а также трансмитрального градиента давления •• Повышение давления в правых отделах сердца при правожелудочковой недостаточности •• Проведение функциональных проб с аминофиллином и кислородом для определения обратимости лёгочной артериальной гипертензии и прогноза хирургического лечения •• Исследование проводят при несоответствии клинической картины данным ЭхоКГ.
• Левые атриография и вентрикулография •• Увеличение объёма левого предсердия •• Замедленное изгнание контраста из левого предсердия (обычно тонкой струёй) •• Воронкообразная граница между левым предсердием и левым желудочком •• Исследование проводят при несоответствии клинической картины данным ЭхоКГ.
• Коронарная ангиография. Выполняют при наличии эпизодов стенокардии и положительных результатах нагрузочного тестирования, а также всем женщинам старше 45 лет, мужчинам старше 40 лет и всем кандидатам на протезирование митрального клапана.
ЛЕЧЕНИЕ
• Хирургическое лечение •• Показания ••• Выраженный и критический стенозы, независимо от наличия клинических симптомов ••• Умеренный стеноз при III–IV функциональном классе недостаточности кровообращении или повторных эмболиях •• Противопоказания ••• Тяжёлая сопутствующая патология, угрожающая жизни больного ••• Терминальная стадия недостаточности кровообращения ••• Отрицательный результат пробы с аминофиллином и кислородом ••• Активность ревматического процесса не считают противопоказанием к оперативному лечению •• Методы хирургического лечения ••• Чрескожную баллонную вальвулопластику проводят при отсутствии или I степени кальциноза митрального клапана, сохранности клапанного аппарата, изолированном стенозе или сложном митральном пороке с преобладанием стеноза и регургитации не более I степени, отсутствии тромбоза левого предсердия и сопутствующей ИБС ••• Закрытую митральную комиссуротомию выполняют редко в связи с большей инвазивностью и большим количеством осложнений при аналогичных показаниях ••• Из-за высокой частоты рецидивов порока и необходимости в реоперациях открытую митральную комиссуротомию в условиях искусственного кровообращения проводят фактически только вместе с тромбэктомией из левого предсердия перед планируемой беременностью ••• Протезирование митрального клапана в условиях искусственного кровообращения с использованием биологических протезов выполняют детям или перед планируемой беременностью ••• В остальных случаях (и во всех случаях инфекционного эндокардита) поражённый клапан заменяют механическим протезом ••• Во время беременности рекомендуют операцию на сроках 14–26 нед, либо в 37–39 нед одновременно с кесаревым сечением.
Специфические послеоперационные осложнения • Тромбоэмболии • Вторичный инфекционный эндокардит протезов • Атриовентрикулярная блокада • Дистрофические изменения биологических протезов, рестеноз и необходимость в репротезировании • Специфические осложнения баллонной вальвулопластики: тромбоэмболии — 1–4%, тяжёлая митральная недостаточность, требующая протезирования митрального клапана, — 1–3%, преходящая АВ-блокада — 1%, тампонада сердца — 1%, ДМПП — 20% (отношение лёгочного минутного объёма кровотока к системному обычно ниже 1,0, в большинстве случаев в течение 3–6 мес размер дефекта уменьшается).
Прогноз • Выживаемость в течение 1 года при естественном течении заболевания — 78%, 2-летняя выживаемость — 67%, 5-летняя — 50%, 9-летняя — 35% • Летальность при закрытой митральной комиссуротомии — 0,5–1% • В течение 10 последующих лет у 20% больных наступает рестеноз • 5-летняя выживаемость после баллонной вальвулопластики — 95%, летальность — около 1% • Летальность при операциях с искусственным кровообращением — 2–8% • 5-летняя выживаемость после протезирования клапана — 85%, 9-летняя — 78% • 8-летняя выживаемость после сложных реконструктивных операций на митральном клапане — 87%, количество осложнений — 6%, реопераций — 7%.
Синонимы • Стеноз митрального клапана • Стеноз левого предсердно-желудочкового отверстия • Сужение левого предсердно-желудочкового отверстия • Сужение левого венозного устья
Сокращения • МС — митральный стеноз • МО — митральное отверстие
МКБ-10 • I05.0 Митральный стеноз
Какой метод расчета площади левого атриовентрикулярного отверстия применяется наиболее часто
а) ЭхоКГ при ревматическом митральном стенозе. Ревматический митральный стеноз является второй по частоте причиной обструкции приносящего тракта левого желудочка. При патологоанатомическом исследовании выявляют сращение комиссур и сухожильных хорд, что в сочетании с уплотнением створок, а также укорочением их и подклапанного аппарата нарушает нормальное открытие клапана и уменьшает площадь левого атриовентрикулярного отверстия.
Критерии. Диагностика ревматического митрального стеноза основывается на результатах двумерной ЭхоКГ и приведенных ниже диагностических критериях:
— патологическое движение митрального клапана при открытии в диастолу и выпячивание его створок при сканировании в позиции четырехкамерного сердца по длинной оси;
— сращение комиссур митрального клапана при исследовании в профиль из парастернальной позиции;
— уменьшение площади поверхности митрального клапана при сканировании из парастернальной позиции.
Эхокардиографические признаки митрального стеноза при исследовании в М-режиме представляют лишь исторический и дидактический интерес.
б) Количественная оценка степени митрального стеноза:
2. Планиметрия. При сканировании в поперечной плоскости из парастернальной позиции датчика можно непосредственно измерить площадь митрального отверстия. Из-за воронкообразной формы митрального клапана оценка степени митрального стеноза, особенно при выраженном куполообразном выпячивании его створки, оказывается завышенной, если выбранная плоскость сканирования приходится лишь слегка выше митрального отверстия. Избежать такой ошибки можно, меняя угол наклона датчика, установленного в парастернальную позицию в направлении вверх-вниз, т.е. в краниокаудальном направлении, до тех пор, пока при максимальном диастолическом расхождении створок митрального клапана отверстие его не окажется наименьшим. Поворачивая датчик в парастернальной позиции так, «переводят» митральное отверстие в продольную плоскость и, сравнивая расхождение передней и задней створок митрального клапана в обеих плоскостях, выясняют, соответствует ли измеренная площадь отверстия клапана стенозу.
Контролируемая трехмерная планиметрия. Недостатки двумерной ЭхоКГ можно преодолеть, используя контролируемую трехмерную планиметрию площади митрального отверстия. Опасность существенной недооценки площади митрального отверстия при многократной ЭхоКГ сейчас не представляет серьезной проблемы, учитывая наличие новых, более чувствительных ультразвуковых сканеров. Потеря эхо-сигнала (выпадение) в латеральной области может влиять на точность измерения.
3. Расчет времени полуспада градиента давления. Время полуспада градиента давления (Т1/2P) представляет собой время, в течение которого градиент давления с начального максимального значения снижается наполовину. Учитывая зависимость градиента давления от квадрата скорости кровотока, это время соответствует промежутку, в течение которого скорость кровотока снижается в √2 раза от начального значения. Т1/2P можно рассчитать по крутизне Е-волны кривой кровотока, полученной при допплеровском исследовании в непрерывноволновом режиме. Чем меньше площадь митрального отверстия, тем медленнее опорожняется предсердие и медленнее снижается градиент давления и тем дольше Т1/2P. В соответствии с этим существует эмпирически найденная зависимость между площадью отверстия митрального клапана (MVA) и Т1/2P:
MVA (см 2 ) = 220/Т1/2P (мс) (формула Хатла)
Результат определения площади отверстия митрального клапана с помощью этой формулы на участке кривой скорости кровотока, соответствующем снижению Е-волны, характеризуется высокой степенью воспроизводимости, и на него не влияют умеренные изменения минутного объема сердца и ЧСС. Время Т1/2P зависит не только от MVA, но и от податливости предсердий и желудочков (Cnet) в целом и от начального ΔPmax:
Относительное постоянство числителя дроби в данном уравнении («220») объясняется тем, что между Cnet и ΔPmax существует обратная зависимость: при повышении давления в левом предсердии и тем самым градиента ΔPmax на крутой части кривой зависимости давление-объем податливость Cnet снижается, и наоборот. Однако при остром и значительном изменении гемодинамики, а также сразу после чрескожной баллонной митральной комиссуротомии эта зависимость не сохраняется. При нарушении функции левого желудочка, когда податливость его снижена, резкое повышение диастолического давления в левом желудочке приводит к укорочению Т1/2P и тем самым к завышенной оценке площади отверстия митрального клапана. Аналогичный эффект наблюдается, когда одновременно имеется аортальная недостаточность, так как наполнение желудочка при этом происходит также из дополнительного источника.
Если при митральном стенозе имеется ДМПП (синдром Лютембаше), то предсердие опорожняется и в дополнительную камеру, поэтому время Т1/2P в этом случае также оказывается укороченным. Если податливость левого предсердия резко снижена (например, у молодых пациенток с гемодинамически значимым митральным стенозом, часто на фоне синусового ритма), то происходит не только крутое нарастание давления в предсердии при его наполнении, но и резкое снижение давления при его опорожнении, что также вызывает укорочение Т1/2P. За исключением случаев, когда выполнена митральная вальвулотомия, все описанные случаи объединяет следующая особенность:
— Недостатки метода определения Т1/2P часто приводят к завышенной оценке SMK и практически никогда — к заниженной, и, если при правильном определении Т1/2P превышает 220 мс, то у больного имеется митральный стеноз тяжелой степени.
Принимая во внимание округлое поперечное сечение выносящего тракта левого желудочка, SLVOT можно определить через его диаметр (D 2 ×π/4).
В отличие от определения площади митрального отверстия по T1/2P, которая соответствует анатомической площади и измеряется эмпирически, при указанной методике оценка MVA является гемодинамической. Значение MVA всегда бывает меньше в среднем на 85% анатомического значения. Значение MVA при определении по уравнению непрерывности потока, как и при определении по формуле Горлина (которая легко выводится из этого уравнения), у больных с гемодинамически значимой митральной недостаточностью оказывается заниженным. Если же имеется аортальная недостаточность, в уравнении можно использовать значение ударного объема правого желудочка.
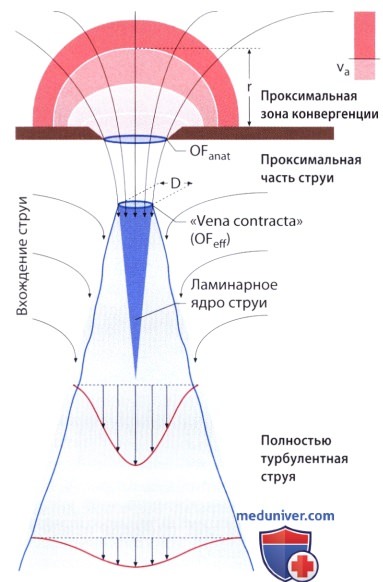
5. Площадь потока. Вместо непосредственного измерения площади стенозированного митрального отверстия можно с помощью цветового допплеровского картирования измерить диаметр митральной струи в левом желудочке в двух взаимно-перпендикулярных плоскостях и по большой и малой полуоси рассчитать площадь митрального отверстия как площадь эллипса. Поскольку диаметр потока дистальнее митрального отверстия расширяется, то измерение следует выполнить на уровне «перешейка» струи («горловина бутылки»), с тем чтобы избежать завышенного значения MVA. При митральной недостаточности площадь митрального отверстия рассчитывают, измеряя диаметр струи регургитации в проксимальной ее части. Результаты определения MVA с помощью цветового допплеровского картирования тесно коррелируют с результатами определения с помощью инвазивных методов, на них не влияют наличие аортальной или митральной недостаточности, а также давление в предсердии и желудочке. Митральное отверстие при определении этим методом всегда имеет вид эллипса, за исключением случаев, когда створки митрального клапана сильно деформированы, и, кроме того, степень разрешения в латеральных отделах митральной струи при этом методе не столь высока, как в ее центральной части.
На практике допплеровское изображение входящего митрального потока получают при сканировании в позиции четырехкамерного сердца. Для определения максимального трансмитрального кровотока радиус зоны конвергенции проксимальной части потока измеряют на максимальном расстоянии от места, где достигается предел Найквиста в диастолу, до отверстия митрального клапана. При этом минимальную предельную скорость Valias (предел Найквиста) выбирают по возможности низкой, с тем чтобы эта скорость достигалась относительно далеко от устья, так как в этом случае точность измерения радиуса наибольшая и можно избежать уплощения полусферического слоя вблизи от устья.
7. Оценка результатов. С помощью планиметрии обычно определяют средний градиент давления, Т1/2P и М VA (если качество изображения и морфологические особенности митрального клапана позволяют это сделать). Планиметрия требует больших затрат времени, чем метод определения Т1/2P, но при хорошем качестве изображения и тщательном измерении принимается в качестве «золотого стандарта». Значение Т1/2P>220 обычно соответствует тяжелому митральному стенозу. Если Т1/2P 2 ;
2. Бостонская шкала. Чтобы выяснить, можно ли при изменениях митрального клапана, имеющихся у больного, выполнить баллонную вальвулопластику (высокий шанс на успех при низком риске разрыва створок и развития митральной недостаточности), используется ряд методов исследования. В бостонской шкале и шкале Wilkins используются 4 параметра (подвижность створок митрального клапана; уплотнение и кальциноз митрального клапана, а также укорочение подклапанного аппарата). При оценке >8 баллов результаты операции неблагоприятные. Низкий балл хотя и характеризуется высокой специфичностью, не очень чувствителен, поэтому у многих больных, несмотря на неблагоприятную балльную оценку, результат вмешательства оказывается хорошим.
3. Оценка из парастернальной позиции по короткой оси. Успех вальвулотомии и возможность избежать осложнений зависят, прежде всего, от того, можно ли разделить сросшиеся комиссуры клапана. В этом смысле высокую предсказательную ценность имеет исследование в поперечной плоскости из парастернального доступа. Если обе митральные комиссуры сильно кальцинированы и подвижность их резко ограничена, то выполнять вальвулотомию нецелесообразно. Наилучшие результаты достигаются в том случае, когда кальциноз в обеих створках незначительный и створки относительно подвижны. Состояние обеих комиссур проверяют при трансторакальной ЭхоКГ.
4. Чреспищеводная эхокардиография. Хотя ЧПЭ позволяет получить более детальное изображение структур сердца и во многих центрах применяется для исключения тромбов в ушке предсердия (транссептальная пункция) перед выполнением баллонной вальвулотомии, проспективные исследования, которые бы могли доказать преимущество этого метода, не проводились.
5. Оценка состояния трехстворчатого клапана. Выбирая метод лечения (открытая хирургическая операция или рентгенохирургическое вмешательство с применением катетерных технологий), всегда следует выяснить состояние трехстворчатого клапана, и если имеется его недостаточность, то оценить ее степень. Успешно выполненная митральная вальвулотомия и вызванное ею снижение давления в легочной артерии не влияют не только на органическое поражение трехстворчатого клапана, но и длительно существующую функциональную его недостаточность, что связано с необратимой дилатацией кольца трехстворчатого клапана. Если больным с митральным стенозом и умеренной или тяжелой трикуспидальной недостаточностью вальвулотомию или открытую хирургическую коррекцию стеноза выполняют без трикуспидальной аннулорафии или имплантации клапанного кольца в трехстворчатую позицию, то прогноз неблагоприятный.
Видео ЭхоКГ при митральном стенозе
Редактор: Искандер Милевски. Дата обновления публикации: 29.1.2021