Анафилактический шок — первая помощь
Анафилаксия, или иными словами анафилактический шок, является очень опасным для жизни аллергическим проявлением.
Как протекает анафилаксия
В случае, когда аллерген попадает в организм, то иммунитет начинает выработку иммуноглобулинов. У организма повышается чувствительность к воздействию к чужеродных веществ, аллергенам, которая проявляется в виде отеков, зуда, понижения давления.
Когда человеческий организм второй раз встречается с аллергеном, то уже может возникнуть анафилактический шок. Иммуноглобулины распознают чужеродное вещество (аллерген), и медиаторы вбрасываются иммунными клетками в большом количестве, что служит причиной аллергического проявления уже осязаемого человеком.
В случае отсутствия квалифицированной медицинской помощи может произойти летальный исход.
Из-за чего случается анафилактический шок
Любое вещество может стать аллергеном. Аллергические реакции накапливаются в организме и расширяется спектр активных кампонетов. Если уже были проявления аллергии, то необходим аллерголог иммунолог, чтобы предотвратить неожиданные и печальные последствия в ближайшем будущем.
Вызвать реакцию могут:
Медикаменты
В мясных продуктах могут содержаться миорелаксанты и вызывать реакцию.
Укусы насекомых. В случае, если человека покусали такие насекомые, как осы, пчёлы, то может произойти анафилактический шок.
Продукты питания. К наиболее аллергенным относятся цитрусовые, молоко, морепродукты, орехи, разного рода пищевые добавки.
Пыльца. Пыльца цветов или трав может вызвать анафилаксию.
Гельминты. Паразитарные болезни зачастую становятся причиной аллергической реакции вызванной продуктами жизнедеятельности гельминтов.
Слишком насыщенная работа мышц. Тяжелые спортивные тренировки могут вызвать анафилаксию. Особенно в сочетании с применением разного рода лекарственных препаратов.
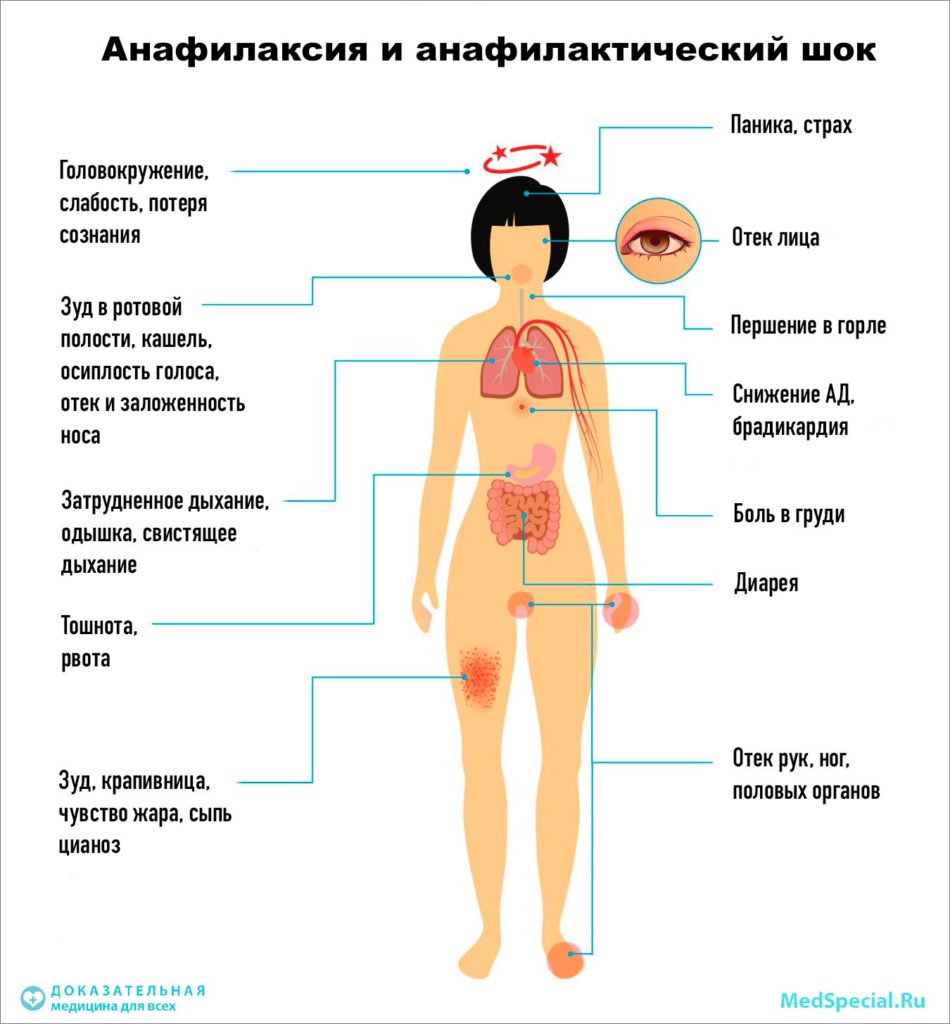
Симптомы анафилаксии
Когда аллерген попадает в человеческий организм, реакция может быть моментальной, либо может наступить в течение нескольких минут.
Тяжесть реакции зависит от времени её возникновения после контакта с аллергеном. Чем скорее начало, тем тяжелее будет происходить сама реакция.
Первые симптомы:
Анафилаксия может развиваться по-разному:
Количество полученных организмом аллергенов не имеет значения. Тяжелая реакция может быть вызвана даже малыми дозами.
Первая помощь при анафилаксии
В такой тяжёлой ситуации может помочь только моментальная квалифицированная медицинская помощь. Это может спасти человеку жизнь.
Алгоритм действий
Если у человека бывали раньше случаи анафилактического шока, у него всегда с собой должна быть шприц-ручка, содержащая одноразовую дозу адреналина.
В медицинском центре «Гераци», работает аллерголог-иммунолог, который поможет выяснить причины Ваших аллергических реакций и поможет предотвратить анафилактический шок. Он даст все необходимые рекомендации и план лечения. У нас можно сдать все анализы на аллергены. Ведет прием врач на дому и в клинике (на Западном и в «Александровке»).Стоимость на услуги медицинского центра можно посмотреть в разделе “Прайс” или обратившись по телефону круглосуточной горячей линии +7 (863) 320-19-87.
Смотрите полезное видео
Анафилактический шок
Общая информация
Краткое описание
Анафилактический шок (АШ) – острая системная аллергическая реакция на повторный контакт с аллергеном, угрожающая жизни и сопровождающаяся выраженными гемодинамическими нарушениями, а также нарушениями функций других органов и систем [1].
Название протокола: Анафилактический шок
Код протокола:
Код (коды) по МКБ-10:
T78.0 Анафилактический шок, вызванный патологической реакцией на пищу.
Т78.2 Анафилактический шок неуточненный.
Т80.5 Анафилактический шок, связанный с введением сыворотки.
Т88.6 Анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство.
Сокращения, использованные в протоколе:
АД – артериальное давление
АЛТ – аланинаминотрасфераза
АСТ – аспарагинаминотрасфераза
АШ – анафилактический шок
БАК – биохимический анализ крови
ВОП – врач общей практики
ГКС – глюкокортикостероиды
ДАД – диастолическое артериальное давление
ЖКТ – желудочно-кишечный тракт
ИВЛ – искусственная вентиляция лёгких
КЩС – кислотно-щелочное состояние
ЛС – лекарственное средство
МКБ – международная классификация болезней
ОАК – общий анализ крови
ОАМ – общий анализ мочи
САД – систолическое артериальное давление
УЗИ – ультразвуковое исследование
ЧСС – частота сердечных сокращений
IgE – иммуноглобулин класса
Е рО2 – парциальное напряжение кислорода
рСО2 – парциальное напряжение углекислого газа
SaO2 – сатурация (насыщение гемоглобина кислородом)
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: врачи всех профилей, фельдшеры.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация анафилактического шока
По клиническим вариантам [1]:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне: не проводятся.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: не проводятся.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
• мониторинг АД, ЧСС, SaO2, суточного диуреза.
Диагностические критерии
Жалобы и анамнез
Жалобы [1]:
кашель;
осиплоасть голоса;
удушье.
резкие боли в эпигастральной области.
Физикальное обследование [1]
В зависимости от клинических вариантов:
частый нитевидный пульс (на периферических сосудах);
тахикардия (реже брадикардия, аритмия);
тоны сердца глухие;
АД быстро снижается (в тяжелых случаях ДАД не определяется);
нарушение дыхания (одышка, затрудненное хрипящее дыхание с пеной изо рта);
зрачки расширены и не реагируют на свет.
резкое снижение АД;
слабость пульса и его исчезновение;
нарушение ритма сердца;
спазм периферических сосудов (бледность) или их расширение (генерализованная «пылающая гиперемия») и дисфункция микроциркуляции (мраморность кожных покровов, цианоз).
развитие ларинго- и/или бронхоспазма;
отёка гортани с появлением признаков тяжёлой острой дыхательной недостаточности;
развитие респираторного дистресс-синдрома с выраженной гипоксией.
наличие признаков раздражения брюшины.
• острое доброкачественное: стремительное наступление клинической симптоматики, шок полностью купируется под влиянием соответствующей интенсивной терапии.
характеризуется острым началом с быстрым падением АД (диастолическое— до 0 мм рт. ст.), нарушением сознания и нарастанием симптомов дыхательной недостаточности с явлениями бронхоспазма;
данная форма является достаточно резистентной к интенсивной терапии и прогрессирует с развитием тяжелого отека легких, стойкого падения АД и глубокого коматозного состояния;
чем быстрее развивается АШ, тем более вероятно развитие тяжелого АШ с возможным летальным исходом (поэтому для данного течения АШ характерен неблагоприятный исход, даже при проводимой адекватной терапии).
шок быстро проходит и легко купируется без применения каких-либо лекарств.
В зависимости от степени тяжести [1]:
• продолжительность АШ лёгкой степени от нескольких минут до нескольких часов.
• УЗИ органов брюшной полости и малого таза и др. показано для дифференциальной диагностики с другими заболеваниями, оценки степени поражения различных органов и систем при тяжёлых системных реакциях, для выявления сопутствующих заболеваний, которые могут имитировать и утяжелять течение основного заболевания.
Дифференциальный диагноз
Таблица 1 Дифференциальная диагностика анафилактического шока[1,2,4]
Экстренная медицинская помощь пациентам с анафилаксией
Общая информация
Краткое описание
УТВЕРЖДЕНО
Постановление
Министерства здравоохранения
Республики Беларусь
01.06.2017 № 50
КЛИНИЧЕСКИЙ ПРОТОКОЛ
«Экстренная медицинская помощь пациентам с анафилаксией»
1. Настоящий Клинический протокол устанавливает общие требования к оказанию экстренной медицинской помощи пациентам с анафилаксией.
2. Требования настоящего Клинического протокола являются обязательными для юридических лиц и индивидуальных предпринимателей, осуществляющих медицинскую деятельность в порядке, установленном законодательством Республики Беларусь.
3. Для целей настоящего Клинического протокола используются основные термины и их определения в значениях, установленных Законом Республики Беларусь от 18 июня 1993 года «О здравоохранении» (Ведамасцi Вярхоўнага Савета Рэспублiкi Беларусь, 1993 г., № 24, ст. 290; Национальный реестр правовых актов Республики Беларусь, 2008 г., № 159, 2/1460), а также следующие термины и их определения:
анафилаксия – это тяжелая, угрожающая жизни системная реакция гиперчувствительности, характеризующаяся быстрым началом проявлений со стороны дыхательных путей или гемодинамики, может сопровождаться изменениями со стороны кожи или слизистых. Анафилаксия – более широкое понятие, чем анафилактический шок.
4. Согласно Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра к анафилаксии относят:
Т78.0 – анафилактический шок, вызванный патологической реакцией на пищу;
Т78.2 – анафилактический шок, неуточненный;
Т80.5 – анафилактический шок, связанный с введением сыворотки;
Т80.9 – осложнение, связанное с инфузией, трансфузией и лечебной инъекцией, неуточненное;
Т81.1 – шок во время или после процедуры, не классифицируемый в других рубриках;
Т88.2 – шок, вызванный анестезией;
Т88.6 – анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство;
Т88.7 – патологическая реакция на лекарственное средство и медикаменты, неуточненная.
5. Основными причинами анафилаксии являются:
— Лекарственные средства – антибактериальные лекарственные средства, нестероидные противовоспалительные средства, аллергены для иммунотерапии, моноклональные антитела, химиотерапевтические лекарственные средства, компоненты вакцин (куриный белок, желатин), опиаты, рентгенконтрастные средства, высокомолекулярные декстраны, высокомолекулярные гепарины и другие);
— Укусы насекомых;
— Латекс;
— Пища и пищевые добавки (арахис, орехи, рыба, моллюски, ракообразные, молоко, яйца, мясо, специи, натуральные красители);
— Вдыхаемые частицы (перхоть лошади, кошки, пыльца растений).
Факторы и группы риска
Факторы риска и сопутствующие факторы анафилаксии
| Прием лекарственных средств | нестероидные противовоспалительные средства; ингибиторы ангиотензинпревращающего фермента; b-блокаторы |
| особенности пациента | подростковый, пожилой возраст; беременность; психогенный стресс |
| сопутствующие заболевания | астма и атопические состояния; сердечно-сосудистые заболевания; системный мастоцитоз; острые инфекции |
| образ жизни | физическая нагрузка; прием алкоголя |
Диагностика
6. Клинические критерии установления диагноза анафилаксии.
6.1. Острое начало (минуты – часы) с вовлечением кожи и (или) слизистых (генерализованная крапивница, зуд или гиперемия; отек губ, языка, язычка) и один из следующих симптомов:
респираторные (одышка, свистящее дыхание, стридор, бронхоспазм);
гемодинамические (снижение артериального давления, синкопальное состояние).
6.2. Два или более симптома после воздействия потенциального для пациента аллергена (минуты – часы):
вовлечение кожи и (или) слизистых (генерализованная крапивница, зуд или гиперемия, отек губ, языка, язычка);
респираторные (одышка, свистящее дыхание, стридор, бронхоспазм);
гемодинамические (снижение артериального давления, синкопальное состояние);
при пищевой аллергии – желудочно-кишечные симптомы (схваткообразная боль в животе, тошнота, рвота).
6.3. Гипотензия после воздействия известного аллергена (минуты – часы).
Клинические критерии диагноза анафилаксии
| Группа критериев | Клинические симптомы |
| 1 | острое начало (минуты–часы) с вовлечением кожи и (или) слизистых (генерализованная крапивница, зуд или гиперемия; отек губ, языка, язычка) |
и один из следующих симптомов:
– респираторные (одышка, свистящее дыхание, стридор, снижение пиковой объемной скорости выдоха);
– гемодинамические (снижение артериального давления, синкопальное состояние)
– вовлечение кожи и (или) слизистых (генерализованная крапивница, зуд или гиперемия; отек губ, языка, язычка);
– респираторные (одышка, свистящее дыхание, стридор, снижение пиковой объемной скорости выдоха);
– гемодинамические (снижение артериального давления, синкопальное состояние);
– при пищевой аллергии – желудочно-кишечные симптомы (боль в животе, тошнота)
Дифференциальный диагноз
Дифференциальный диагноз анафилаксии
| Заболевания кожи и слизистых | хроническая рецидивирующая крапивница или ангиоотек; синдром перекрестной пищевой аллергии при поллинозе |
| Респираторные заболевания | острый ларинготрахеит; обструкция трахеи или бронхов (инородное тело, дисфункция голосовых связок); астматический статус (без вовлечения других органов) |
| Сердечно-сосудистые заболевания | вазовагальная синкопальная реакция; эмболия легочной артерии; инфаркт миокарда; сердечные аритмии; гипертонический криз; кардиогенный шок |
| Фармакологические или токсические реакции | этанол; гистамин (отравление рыбой семейства скумбриевых); опиаты |
| Нейропсихические заболевания | гипервентиляционный синдром; паническое расстройство; соматоформные расстройства (психогенная одышка, дисфункция голосовых связок); диссоциативные расстройства; эпилепсия; цереброваскулярные болезни; психозы; кома (метаболическая, травматическая) |
| Эндокринные заболевания | гипогликемия; тиротоксический криз; карциноидный синдром; опухоли с продукцией вазоинтестинального полипептида; феохромоцитома |
Лечение
8. Мероприятия второго порядка при оказании медицинской помощи при анафилаксии (выполняют после мероприятий первого порядка).
8.1. При остановке дыхания и (или) кровообращения проводят сердечно-легочную реанимацию согласно действующим нормативным документам и вызывают реанимационную бригаду.
Сердечно-легочная реанимация начинается с проведения закрытого массажа сердца. Компрессия грудной клетки (непрямой массаж сердца) с частотой 100–120 в минуту на глубину 5–6 см, детям – 100 в минуту на глубину до 5 см. Соотношение вдохов к компрессии – 2:30.
8.2. При гипотензии или коллапсе обеспечивают:
положение пациента на спине с приподнятыми нижними конечностями;
подачу увлажненного кислорода (при наличии) через лицевую маску или воздуховод со скоростью 6–8 л/мин;
введение раствора хлорида натрия 0,9 % внутривенно или внутрикостно (до 20 мл/кг);
вызов реанимационной бригады.
При отсутствии ответа в течение 5–10 минут:
повторное введение эпинефрина в указанной выше (см. п. 7 настоящего Клинического протокола) дозировке в/м или внутривенно.
наладить внутривенное введение растворов.
8.3. При стридоре (нарушение вдоха) обеспечивают:
сидячее положение пациента;
подачу увлажненного кислорода (при наличии) через лицевую маску или воздуховод со скоростью 6–8 л/мин;
будесонид ингаляционно (1–2 вдоха).
При отсутствии ответа на терапию в течение 5–10 минут:
повторное введение эпинефрина в указанной выше (см. п. 7 настоящего Клинического протокола) дозировке в/м или внутривенно.
венозный доступ;
вызов реанимационной бригады.
8.4. При бронхоспазме (свистящее дыхание, затрудненный выдох) обеспечивают:
сидячее положение пациента;
подачу увлажненного кислорода (при наличии) через лицевую маску или воздуховод со скоростью 6–8 л/мин;
ингаляции b2-агонистов – сальбутамол 100 мкг дозирующий аэрозольный ингалятор (1–2 дозы) или через небулайзер 2,5 мг/3 мл.
При отсутствии ответа на терапию в течение 5–10 минут:
повторное введение эпинефрина в указанной выше (см. п. 7 настоящего Клинического протокола) дозировке в/м или внутривенно;
венозный доступ.
При отсутствии ответа на терапию в течение 5–10 минут:
повторные ингаляции b2-агонистов – сальбутамол 100 мкг дозирующий аэрозольный ингалятор (1–2 дозы) или через небулайзер 2,5 мг/3 мл;
повторное введение эпинефрина в указанной выше (см. п. 7 настоящего Клинического протокола) дозировке в/м или внутривенно;
вызов реанимационной бригады.
9. Мероприятия третьего порядка при оказании медицинской помощи при анафилаксии включают:
введение кортикостероидов (для предотвращения поздних симптомов анафилаксии) – преднизолон 90–120 мг (детям 2–5 мг/кг) в/м или в/в или внутрь;
введение антигистаминных лекарственных средств для терапии кожных симптомов (крапивница, ангиоотек) в/м клеместин 2 мг или хлоропирамин 20 мг или дифенгидрамин 25–50 мг в/м или в/в или внутрь;
доставку пациента в отделение анестезиологии и реанимации ближайшей организации здравоохранения, с госпитализацией минуя приемное отделение.
10. Длительность наблюдения и мониторинг при неосложненном течении анафилаксии – не менее 24 ч.
12. Наличие только ангиоотека или крапивницы не является анафилаксией и оказание медицинской помощи при этом включает:
введение антигистаминных лекарственных средства в/м, в/в или внутрь для терапии кожных симптомов (клеместин 2 мг; хлоропирамин 20 мг; дифенгидрамин 25–50 мг);
введение кортикостероидов – преднизолон 25–30 мг (детям 0,5–1 мг/кг);
наблюдение в течение 4 ч.
13. Факторы, повышающие риск анафилаксии, приведены в приложении 1, таблица 3.
14. В медицинской документации пациента должны быть указаны предполагаемые причины анафилаксии и предпринятые меры по оказанию экстренной медицинской помощи.
15. При оказании всех видов медицинской помощи обязателен сбор аллергологического анамнеза, в том числе о переносимости лекарственных средств:
какие лекарственные средства вызывали симптомы, подобные аллергическим (анафилаксию, бронхоспазм, ангиоотек, крапивницу, ринит, конъюнктивит и другое);
есть ли подтверждение в медицинской документации;
применял ли пациент эти лекарственные средства в последующем без вышеперечисленных симптомов.
16. После перенесенного эпизода анафилаксии обязательно направление на консультацию к врачу аллергологу-иммунологу с указанием сведений согласно п. 14–15 настоящего Клинического протокола.
17. Кабинеты, в которых выполняется парентеральное введение лекарственных средств, в приемных и других отделениях должны быть укомплектованы укладкой для оказания экстренной медицинской помощи при анафилаксии:
система инфузионно-трансфузионная 1 шт.;
шприц 2 мл, 5 мл и 20 мл – по 2 шт.;
раствор хлорида натрия 0,9 % – 250 мл – 4 шт.;
периферический венозный катетер разм. 18g или 20g 2 шт.;
воздуховод (ларингеальная маска);
мешок Амбу;
эпинефрин 1,8 мг/мл 1,0 мл – 5 ампул;
сальбутамол (аэрозоль для ингаляций) 100 мкг/доза 400 доз – 1 флакон (или при наличии небулайзера Сальбутамол сироп 0,4 мг/мл 125 мл – 1 флакон);
будесонид (аэрозоль для ингаляций 100 мкг/доза 200 доз) – 1 флакон;
преднизолон 30 (25) мг/мл – 1 мл – 3 ампулы;
клемастин 1 мг/мл 2 мл – 3 ампулы,
или хлорапирамин 20 мг/мл – 1 мл – 3 ампулы,
или дифенгидрамин 10 мг/мл – 1 мл – 3 ампулы;
жгут медицинский;
тонометр медицинский.
Информация
Источники и литература
Информация
ПОСТАНОВЛЕНИЕ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
Об утверждении клинических протоколов «Экстренная медицинская помощь пациентам с анафилаксией», «Диагностика и лечение системной токсичности при применении местных анестетиков» На основании абзаца седьмого части первой статьи 1 Закона Республики Беларусь от 18 июня 1993 года «О здравоохранении» в редакции Закона Республики Беларусь от 20 июня 2008 года, подпункта 8.3 пункта 8 и подпункта 9.1 пункта 9 Положения о Министерстве здравоохранения Республики Беларусь, утвержденного постановлением Совета Министров Республики Беларусь от 28 октября 2011 г. № 1446 «О некоторых вопросах Министерства здравоохранения и мерах по реализации Указа Президента Республики Беларусь от 11 августа 2011 г. № 360», Министерство здравоохранения Республики Беларусь ПОСТАНОВЛЯЕТ:
1. Утвердить прилагаемые: 1.1. клинический протокол «Экстренная медицинская помощь пациентам с анафилаксией»;
2. Настоящее постановление вступает в силу с момента его подписания.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ АНАФИЛАКТИЧЕСКОМ ШОКЕ
Поступила 15.02.05 г.
Т.И. Петрова, С.Л. Кожевникова
Неотложная помощь при Анафилактическом шоке
Чувашский государственный университет им. И.Н. Ульянова, Чебоксары
В лекции представлен современный материал по семиотике, диагностике, профилактике анафилактического шока. Рассмотрены этапы неотложной терапии. Приведен список препаратов, который должен входить в набор лекарственных средств для неотложной помощи при анафилактическом шоке в каждом лечебно-профилактическом учреждении.
The update material on semeotics, diagnostics, prevention of anaphylactic shock is given in the lectures. The stages of emergency therapy are considered. The list of drugs which should be included into the emergency healthcare set for anaphylactic shock in every medical and preventive facilities is given.
В последние годы отмечается увеличение числа аллергических заболеваний, в том числе острых аллергических реакций и состояний, нередко угрожающих жизни больного и требующих неотложной помощи [1, 3, 19]. Наиболее тяжелым проявлением системных аллергических реакций является анафилактический шок [4, 12].
Анафилактический шок (АШ) – угрожающая жизни, остро развивающаяся системная реакция сенсибилизированного организма на повторный контакт с аллергеном, сопровождающаяся нарушением гемодинамики, приводящая к недостаточности кровообращения и гипоксии во всех жизненно важных органах [13].
Термин «анафилаксия» (греч. ana – обратный и phylacsis – защита) был введен П. Портье и А. Рише в 1902 г. для обозначения необычной, иногда смертельной реакции у собак на повторное введение им экстракта из щупалец актиний [20]. Вначале анафилаксия считалась экспериментальным феноменом; затем аналогичные реакции были обнаружены у людей, их стали обозначать как АШ [14, 19, 20].
Эпидемиология. Статистические данные по АШ в разных странах существенно различаются. По данным эпидемиологических исследований, распространенность АШ в России составляет 1 на 70 тыс. населения в год. Основными этиологическими факторами острых аллергических реакций были медикаменты и укусы перепончатокрылых насекомых. В Онтарио (Канада) зафиксировано 4 случая АШ на 10 млн населения, в Мюнхене (Германия) – 79 на 100 тыс. В США в 2003 г. анафилаксия явилась причиной 1500 летальных исходов в год, причем 2,8-42,7 млн американцев были подвержены риску хотя бы одного эпизода анафилаксии в течение их жизни [9, 15, 16, 18].
Этиология. АШ развивается после контакта больного с непереносимым им аллергеном. Шок могут вызывать различные вещества, обычно белковой или полисахаридной природы, а также гаптены – низкомолекулярные соединения, приобретающие аллергенность после связывания самого гаптена или одного из его метаболитов с белком хозяина. Аллергены, вызывающие анафилаксию, могут проникать в организм пероральным, парентеральным, чрескожным или ингаляционным путем. Наиболее распространенными этиологическими факторами АШ являются [10, 11]:
пенициллинового ряда (природные – бензилпенициллин, полусинтетические – ампициллин, амоксициллин, карбенициллин, оксациллин и др., комбинированные препараты с полусинтетическими пенициллинами – амоксиклав, аугментин и др., особенно у больных с грибковыми заболеваниями),
тетрациклины (входят в состав многих консервантов).
Гетерологичные и гомологичные белковые и полипептидные препараты:
вакцины и анатоксины,
биологические экстракты и препараты ферментов (трипсин, химотрипсин и др.),
гормональные препараты (инсулин, АКТГ, экстракт задней доли гипофиза),
препараты плазмы и плазмозамещающие растворы.
Ароматические амины с аминогруппой в параположении:
хиноинин, сульфаниламиды, антибиотики,
гипотиазид, парааминосалициловая кислота,
парааминобензойная кислота и некоторые красители (урсол).
Препараты пиразолонового ряда, НПВС.
Анестетики («cainic» allergy – аллергия к новокаину, лидокаину, тримекаину и т.д.).
Витамины, особенно группы В 1 (кокарбоксилаза).
Укусы насекомых (пчелы, осы, шершни).
Пищевые продукты: рыба, ракообразные, коровье молоко, яйца, бобовые, арахис и др., пищевые биодобавки.
Физические факторы (общее переохлаждение).
Контакт с изделиями из латекса (перчатки, катетеры, резиновые пробки, маски и т.д.).
Необходимо отметить, что АШ может развиться также и на различные лекарственные препараты, имеющие общие антигенные структуры (табл. 1).
Группы лекарств, имеющие общие детерминанты
Лекарственные препараты, имеющие общую детерминанту
Цефалоспорины (цепорин, кефзол, цепорекс и др.)
II. Анилин (фениламин)
Новокаин, анестезин и родственные вещества
Сульфаниламиды (норсульфазол, сульфозин, сульфадимезин, уросульфан и др)
III. Бензолсульфамидная группа
Сульфаниламиды (уросульфан, сульфапиридазин и др.)
Производные сульфонилмочевины (бутамид, букарбан, хлорпропанамид, цикламид и др.)
Тиазидные диуретики (гипотиазид и др.)
Ингибиторы карбоангидраз (диакарб).
Имеют не связанную с кольцом бензола сульфамидную группу, могут быть перекрестные реакции
Нейролептики (аминазин, пропазин и др.)
Противогистаминные препараты (пипольфен)
Коронарорасширяющие препараты (хлорацизин, нонахлазин)
Йод и неорганические йодиды (калия или натрия йодид, спиртовый раствор йода, раствор Люголя)
Йодсодержащие рентгеноконтрастные средства (кардиотраст, трийодтраст, триомбрин, сергозин и др.)
Кремы, содержащие это вещество
Анафилактоидные реакции клинически идентичны анафилаксии, но вызваны не взаимодействием антиген-антитело, а являются результатом прямого или опосредованного (в том числе через активацию системы комплемента) действия различных веществ на тучные клетки и базофилы, обуславливающих высвобождение медиаторов аллергии.
гемодинамический вариант – на первый план выступают гемодинамические расстройства;
асфиктический вариант – в клинике преобладают симптомы острой дыхательной недостаточности;
церебральный вариант – преобладают симптомы поражения ЦНС;
абдоминальный вариант – на первый план выступают симптомы со стороны органов брюшной полости;
В зависимости от характера течения АШ: острое злокачественное, доброкачественное, зятяжное, рецидивирующее, абортивное.
По степени нарушения гемодинамики, как все виды шока, АШ имеет четыре степени тяжести.
По международной классификации болезней (1992 г., 10 изд.) – МКБ-10 выделяют:
Т78.2 АШ неуточненный;
Т78.0 АШ, вызванный патологической реакцией на пищевые продукты;
Т80.5 АШ, связанный с введением сыворотки;
Т88.6 АШ, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство.
Клиническая картина. Клинические проявления АШ обусловлены сложным комплексом симптомов и синдромов со стороны ряда органов и систем организма. Шок характеризуется стремительным развитием, бурным проявлением, тяжестью течения и последствий. Вид аллергена не влияет на картину и выраженность АШ. Симптомы АШ могут возникать внезапно на первых секундах контакта с аллергеном, но чаще через 15-20 мин или спустя 1-2 часа.
Клиническая картина АШ разнообразна, но определяющими признаками в ней являются падение артериального давления (АД) с развитием в тяжелых случаях сосудистого коллапса вследствие расширения периферических сосудов, спазм гладких мышц бронхов (приступ удушья или стридорозное дыхание) и кишечника (с возникновением рвоты, диареи), нарушение коронарного и мозгового кровообращения, связанное с венозным и артериальным стазом и гемолизом и возникающий вследствие повышения сосудистой проницаемости отек гортани, легких и мозга [2, 4, 6].
В зависимости от степени выраженности клинических проявлений различают три степени тяжести АШ: легкую, среднетяжелую и тяжелую.
При легком течении АШ нередко наблюдается короткий (в течение 5-10 мин) продромальный период-предвестник: зуд кожи, высыпания типа крапивницы, эритемы, чувство жжения или жара, отеки Квинке различной локализации. При развитии отека в гортани появляется осиплость голоса, вплоть до афонии. Больные при легком течении АШ успевают пожаловаться на свои неприятные ощущения: боли в грудной клетке, головокружение, головную боль, общую слабость, страх смерти, нехватку воздуха, шум в ушах, ухудшение зрения, онемение пальцев, языка, губ, боли в животе, пояснице. Отмечается бледность кожных покровов лица, иногда цианотичность. У ряда больных возникает бронхоспазм с затрудненным выдохом и дистанционными хрипами. Почти у всех больных наблюдаются рвота, схваткообразные боли в животе, иногда жидкий стул, непроизвольный акт дефекации и мочеиспускания. Как правило, даже при легком течении больные теряют сознание. АД резко снижено (до 60/30-50/0 мм рт. ст.), тоны сердца глухие, пульс нитевидный, тахикардия до 120-150 уд/мин, нередко экстрасистолия.
При среднетяжелом течении АШ имеют место определенные симптомы-предвестники: общая слабость, беспокойство, страх, головокружение, боли в сердце, в животе, рвота, удушье, крапивница, отек Квинке, холодный липкий пот, нередко – судороги, затем наступает потеря сознания. Отмечается бледность кожных покровов, цианоз губ. Зрачки расширены. Тоны сердца глухие, пульс нитевидный, неправильного ритма, с тенденцией к тахикардии, реже – к брадикардии, АД не определяется. Наблюдаются непроизвольные мочеиспускание и дефекация, тонические и клонические судороги, в редких случаях – маточное, носовое, желудочно-кишечное кровотечения.
При выходе из АШ у больного отмечаются слабость, вялость, заторможенность, сильный озноб, иногда лихорадка, миалгии, артралгии, одышка, боли в области сердца. Могут быть тошнота, рвота, тупые боли в животе.
Нередко после АШ развиваются поздние осложнения (аллергический миокардит, гепатит, гломерулонефрит, неврит, диффузное поражение нервной системы, вестибулопатии), которые являются причиной смерти больного. Через 1-2 недели после шока могут развиться бронхиальная астма, рецидивирующая крапивница, отек Квинке, при частых повторных контактах с аллергенными лекарственными препаратами – коллагеновые болезни (системная красная волчанка, узелковый периартериит).
Диагноз. В большей части случаев не представляет затруднений: непосредственная связь бурной реакции с инъекцией лекарственного препарата или укусом насекомым, характерные клинические проявления без труда позволяют поставить диагноз АШ. В постановке правильного диагноза одно из главных мест занимает аллергологический анамнез. Как правило, развитию АШ в анамнезе предшествуют более легкие проявления аллергической реакции на какой-либо лекарственный препарат, пищевой продукт или ужаление насекомым. При развитии молниеносных форм шока, когда больной не успевает сказать окружающим о контакте с аллергеном, диагноз может быть поставлен только ретроспективно. Заключение о причинной значимости тех или иных специфических стимулов делают на основе специфического обследования. Специфическая диагностика АШ состоит из следующих этапов:
Сбор аллергологического анамнеза.
Постановка кожных аллергических проб.
Проведение провокационных аллергических тестов.
При сборе аллергологического анамнеза необходимо выяснить:
Страдает ли больной или его родственники аллергическими заболеваниями (у лиц с аллергической конституцией чаще наблюдаются аллергические реакции на лекарства).
Получал ли больной лекарственный препарат раньше и не было ли на него аллергической реакции.
Какими лекарственными средствами больной лечился продолжительное время.
Отмечались ли какие-либо аллергические реакции или обострение основного заболевания после приема лекарств и каких именно, через какое время после приема медикаментов.
Получал ли больной инъекции сывороток и вакцин и не было ли осложнений при их введении.
Имеются ли у больного грибковые заболевания.
Имеется ли у больного профессиональный контакт с медикаментами и какими.
Не вызывает ли обострения заболевания контакт с животными.
Кожные аллергические пробы с лекарствами ставятся только специалистами-аллергологами по строгим показаниям:
Постоянный и длительный контакт (профессиональный) со многими медикаментами, при необходимости применения одного из них.
Аллергические реакции в анамнезе (крапивница, кожный зуд и др.) с нечеткими указаниями на тот или иной медикамент при витальных показаниях к назначению одного из «подозреваемых» медикаментов.
Аллергические реакции в анамнезе от одновременного применения двух медикаментов и более при витальных показаниях к назначению одного.
При витальных показаниях к назначению пенициллина у больных с грибковыми поражениями кожи и ногтей.
При назначении больному с аллергическим заболеванием высокоаллергенного медикамента, ранее многократно применявшегося.
анафилактические реакции, в отличие от анафилактоидных, не развиваются после первого контакта с веществом;
вегетативно-сосудистые реакции (в отличие от анафилаксии не проявляются тахикардией, гиперемией кожи, крапивницей, ангионевротическим отеком, зудом и бронхоспазмом): брадикардия с артериальной гипотензией;
коллаптоидные состояния, связанные с приемом ганглиоблокаторов или других препаратов с гипотензивным эффектом;
Отличительной чертой АШ является очень частое сочетание с кожными проявлениями в виде уртикарий, эритемы, отека, а также с развитием бронхоспазма перед или одновременно с появлением гемодинамических нарушений. Остальные проявления могут быть похожими на любой вид шока.
Лечение. Должно соответствовать принципам интенсивной терапии. Исход шока решают своевременность и адекватность мероприятий первой помощи. Проявления заболевания разнообразны, в связи с чем лечение должно быть индивидуализированным и адекватным симптоматике и тяжести процесса [4, 9-12, 14].
Первая доврачебная помощь:
Немедленно прекратить введение аллергена, вызвавшего реакцию, уложить больного на кушетку (голова ниже ног), голову повернуть в сторону, выдвинуть нижнюю челюсть, удалить имеющиеся зубные протезы.
Если антигенный материал был введен в конечность, наложить жгут выше места введения аллергена (на 25 мин).
Сублингвально в уздечку языка (чтобы не терять время на поиск вены) или внутримышечно ввести 0,1% раствор адреналина 0,3-0,5 мл (детям 0,05-0,1 мл/год жизни), для внутривенного введения адреналин развести в 10 раз физраствором (для получения 0,01% раствора).
Обколоть место инъекции 0,3-0,5 мл (детям 0,1мл/год жизни) 0,1% раствора адреналина с 4,5 мл физраствора.
К месту инъекции приложить пузырь со льдом.
Срочно вызвать врача по телефону, одновременно вызывается реанимационная бригада.
Первая врачебная помощь. Если выполнены пункты 1-5 доврачебной помощи и нет эффекта, следует провести мероприятия:
Продолжить введение 0,3-0,5 мл раствора адреналина (детям 0,05-0,1 мл/год жизни) внутримышечно или внутривенно с интервалом в 5-10 минут. Кратность и доза вводимого адреналина зависит от тяжести шока и цифр АД. Общая доза адреналина не должна превышать 2 мл 0,1% раствора. Повторное введение малых доз адреналина более эффективно, чем однократное введение большой дозы.
Если АД не стабилизируется, срочно начать внутривенное капельное введение норадреналина (мезатона, дофамина) 0,2% 1,0-2,0 мл на 500 мл 5% раствора глюкозы или физраствора.
Внутривенно струйно ввести глюкокортикостероиды: преднизолон – 60-180 мг (детям 5 мг/кг), дексаметазон – 8-20 (детям 0,3-0,6 мг/кг), гидрокортизон гемисукцинат – 200-400 мг (детям 4-8 мг/кг). По состоянию введение гормонов повторяют и продолжают не менее 4-6 суток для предотвращения аллергических реакций по иммунокомплексному или замедленному типу.
Только при стабилизации АД внутримышечно ввести 2,0 мл 2% раствора супрастина (детям 0,1-0,15 мл/год жизни) или 0,1% раствора тавегила.
Симптоматическая терапия по показаниям. При бронхоспазме внутривенно вводится 10,0 мл 2,4% раствора эуфиллина на физиологическом растворе (детям 1 мл/год жизни). При необходимости вводятся сердечные гликозиды, дыхательные аналептики.
При возникновении АШ от пенициллина внутримышечно ввести 1670 МЕ пенициллиназы, растворенной в 2 мл физиологического раствора.
При необходимости отсасывают из дыхательных путей скопившийся секрет и рвотные массы, начинают оксигенотерапию.
Больным, получающим ß-адреноблокаторы, показано введение глюкагона 10 мг внутривенно струйно с последующей инфузией 2-8 мг/ч.
Все больные анафилактическим шоком подлежат обязательной госпитализации на срок не менее 10 дней в целях продолжения наблюдения и лечения, т.к. у 2-5% пациентов, перенесших АШ, наблюдаются поздние аллергические реакции.
Дозы вводимых лекарств и тактика врача определяются клинической картиной, но во всех случаях необходимо, в первую очередь, введение адреналина, глюкокортикостероидных препаратов. Введение препаратов фенотиазинового ряда (пипольфен, дипразин и др.) и препаратов кальция противопоказано.
До приезда реанимационной бригады необходимо оказывать медицинскую помощь и проводить постоянный контроль за гемодинамическими показателями и состоянием ФВД.
Список медикаментов, необходимых для оказания неотложной помощи при острых аллергических реакциях, приведен в табл. 2.
Набор медикаментов и инструментарии для оказания первой доврачебной помощи
Адреналин 0,1% раствор в амп. №5
Супрастин 2% раствор (или тавегил 0,1% раствор) в амп. №5
Физиологический раствор в амп. №5
Шприцы одноразового пользования 2 мл, 5 мл и иглы к ним
Указанный набор медицинская сестра использует при работе в палате, процедурном кабинете, на посту, на дому.
Список медикаментов, необходимых для оказания неотложной помощи
при острых аллергических реакциях (противошоковый набор)
Раствор адреналина 0,1% в амп. №10
Раствор норадреналина 0,2% в амп. №10
Раствор мезатона 1% в амп. №5
Раствор допамина 5 мл (200 мкг) в амп. №5
Раствор супрастина 2% в амп. №10
Продолжение табл. 2
Раствор тавегила 0,1% в амп. №10
Раствор преднизолона (30 мг) в амп. №10
Раствор дексаметазона (4 мг) в амп. №10
Раствор эуфиллина 2,4% в амп. №10
Раствор строфантина «К» 0,005% в амп. №5
Раствор кордиамина в амп. №10
Раствор глюкозы 40% в амп. №20, хлористого натрия 0,85% в амп. №20
Раствор глюкозы 5% 100 мл (стерильно) в амп. №2
Пенициллиназа амп. №3 1670 МЕ
Профилактика АШ включает:
первичную профилактику, которая направлена на предупреждение развития лекарственной аллергии;
вторичную профилактику, направленную на предупреждение лекарственной аллергии у лиц с аллергией;
третичную профилактику, предназначенную для людей, перенесших АШ или другие тяжелые проявления лекарственной аллергии
Основными мерами профилактики АШ являются:
тщательный сбор аллергологического анамнеза, сведений о непереносимости лекарственных препаратов, фармакологическом анамнезе пациента с занесением в медицинскую документацию;
оценку фармакотерапии, получаемой пациентом по поводу сопутствующих заболеваний;
предпочтение топическим и пероральным формам лекарственных средств парентеральному введению;
обязательное наблюдение за пациентом в течение 30 мин после введения любого, прежде всего, потенциально аллергенного, инъекционного препарата, включая аллергены при аллергенспецифической иммунотерапии;
исключение иммунотерапии при неконтролируемой бронхиальной астме;
наличие при больных информации, которая позволит даже при их бессознательном состоянии получить сведения об их аллергическом заболевании;
у больных с отягощенным аллергологическим анамнезом на сигнальном листе истории болезни ставят штамп «аллергия» и перечисляют лекарственные препараты, вызывающие аллергию;
проведение превентивной терапии при жизненных показаниях к введению рентгеноконтрастных веществ у пациентов с анафилактическими реакциями в анамнезе;
специальную подготовку медперсонала процедурных, хирургических кабинетов, медпунктов для оказания неотложной медицинской помощи при лекарственном АШ и лечении подобных состояний;
обязательное наличие набора неотложной помощи у больных с высокой степенью риска случайного воздействия известного аллергена, а также с идиопатической анафилаксией.
Аллергические болезни у детей: Руководство для врачей/ Под ред. М.Я. Студеникина, И.И. Балаболкина. М.: Медицина, 1998. 381 с.
Березовская З.Б. Анафилактический шок у больных с лекарственной аллергией// Врачебное дело. М., 1991. №3. С. 4-8.
Бережная Н.М. Аллергология: Словарь-справочник. Киев: Наукова думка, 1986. 447 с.
Горячкина Л.А. Анафилактический шок: Пособие для врачей. М., 2000. 34 с.
Дранник Г.Н. Клиническая иммунология и аллергология. Одесса: Астро-Принт, 1999. С. 416-423.
Клиническая аллергология: Руководство для практических врачей/ Под ред. Р.М. Хаитова. М.: МЕДпресс-информ, 2002. 624 с.
Клиническая иммунология и аллергология: В 3 т./ Пер. с нем.; Под ред. Л. Йегера. 2-е изд., перераб. и доп. М.: Медицина, 1990. 1399 с.
Критические состояния у детей (диагностика и лечение)/ Под ред. И.Г. Шиленка. Н-Новгород, 1993. 34 с.
Лолор-мл. Г., Фишер Т., Адельман Д. Клиническая иммунология и аллергология: Пер. с англ. М.: Практика, 2000. С. 357-394.
Лопатин А.С. Анафилактический шок (методическая разработка). М.: МЗ СССР, 1980. 32 с.
Медицинские стандарты (протоколы) диагностики и лечения больных с аллергическими заболеваниями и нарушениями иммунной системы/ Под ред. Р.М. Хаитова. М., 2000. С. 76-78.
Неотложные состояния у детей: Справочник/ Под ред. Ю.Е Вельтищева, Б.А. Кобринского. М.: Медицина, 1994. 231 с.
Паттерсон Р., Грэммер Л.К., Гринбергер П.А. Аллергические болезни. Диагностика и лечение. М.: ГЭОТАР Медицина, 2000. С. 313-485.
Пыцкий В.И., Адрианова Н.В., Артомасова А.В. Аллергические заболевания. М.: Медицина, 1991. 470 с.
Федосеева В.Н. и др. Руководство по аллергологии и клинической иммунологии. Львов, 1997. 320 с.
Хаитов Р.М., Богова А.В., Ильина Н.И. Эпидемиология аллергических заболеваний в России// Иммунология. 1998. №3. С. 4-9.
Хацкель С.Б. Аллергология в схемах и таблицах. СПб.: СпецЛит, 2000. 715 с.
Цыбулькин Э.К. Угрожающие состояния у детей (экстренная врачебная помощь). СПб.: Спец. Лит., 1994. 340 с.
Matasar M.J., Neugut A.I. Epidemiology of anaphylaxis in the United States// Curr. Allergy Asthma Rep. 2003. Vol. 3, №1. P. 55-59.
Mitsuhata H. et al. The epidemiology and clinical features of anaphylactic and anaphylactoid reactions in the perioperative period in Japan: a survey with a questionnaire of 529 hospitals approved by Japan Society of Anesthesiology// Masui. 1992. Vol. 41, №11. P. 79-84.