Язва двенадцатиперстной кишки. Острая с прободением (K26.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
К ак правило острые язвы ДПК являются симптоматическими, т.е. не связанными с хеликобактерной инфекцией.
4. Гастродуоденальные язвы при некоторых заболеваниях внутренних органов:
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
В течении типичной прободной язвы выделяют три периода:
1. Период болевого шока.
2. Период мнимого (ложного) благополучия.
3. Период развития перитонита (воспаления брюшины).
В редких случаях наблюдаются атипичные формы прободной язвы, когда прорыв язвы осуществляется в забрюшинную клетчатку, отверстие прикрывается большим сальником, или массивный спаечный процесс ограничивает распространение излившегося содержимого желудка или ДПК небольшим участком брюшной полости. То есть имеется в виду прикрытие прободного отверстия прилегающими органами или инородным телом (частицами пищи, слизью и др.). Если такое прикрытие происходит вскоре после перфорации, наступает ограничение процесса и даже его самостоятельное излечение. Прикрытие прободного отверстия может быть кратковременным, продолжительным и постоянным.
Диагностика
Диагностика прободной язвы осуществляется на основании типичной клинической картины.
При проведении обзорной рентгенографии или рентгеноскопии органов брюшной полости выявляют наличие свободного газа, поступившего из желудка в брюшную полость (примерно в 60-70% случаев). Этот газ скапливается под диафрагмой, чаще под правым куполом диафрагмы.
Лабораторная диагностика
Как этап предоперационной подготовки, проводятся развернутый анализ крови, коагулограмма, определение группы крови и резус-фактора.
Прочие анализы выполняются в целях дифференциальной диагностики с другими заболеваниями.
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить со следующими заболеваниями:
Какой лапаротомный доступ следует выполнить у пациента с прободной язвой
а) Показания для ушивания прободной язвы:
— Абсолютные показания: подтвержденная прободная язва.
— Альтернативные операции: радикальное лечение язвенной болезни путем резекции желудка, особенно при при язвах желудка. Лапароскопическая операция.
б) Предоперационная подготовка:
— Предоперационные исследования: обзорная рентгенография органов брюшной полости, возможна эндоскопия.
— Подготовка пациента: назогастральный зонд, переливание жидкости и электролитов при перитоните, антибактериальная терапия.
в) Специфические риски, информированное согласие пациента:
— Необходимость сопутствующего лечения язвенной болезни (иначе риск рецидива может возрасти до 60%)
— Злокачественный процесс, сочетающийся с язвой желудка в 8% случаев
— Несостоятельность швов
— Повреждение желчного протока
— Внутрибрюшной абсцесс
— Нарушение эвакуации из желудка
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при ушивании прободной язвы. Верхнесрединная лапаротомия.
ж) Этапы ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Местоположение привратника соответствует границе между желудком и двенадцатиперстной кишкой, определяется в виде пальпируемого мышечного валика, здесь же видна поперечная вена.
— Наиболее часто прободение происходит в передней стенке постпилорической части двенадцатиперстной кишки.
— При недостаточном доступе к двенадцатиперстной кишке можно применить маневр Кохера.
— Предупреждение: помните о том, что в 8% случаев прободная язва желудка вызвана злокачественной опухолью: выполните биопсию и по возможности пошлите материал на гистологическое исследование.
— Если при лапаротомии не удается выявить язвенный дефект, исследуйте заднюю стенку желудка.
и) Меры при специфических осложнениях. При обширных (ампутирующих) язвах обычно требуется дистальная резекция желудка с реконструкцией по Бильроту I.
к) Послеоперационный уход после ушивания прободной язвы:
— Медицинский уход: удалите назогастральный зонд через 2-3 дня, если нет значительного заброса содержимого желудка. Назначьте антибиотики на 5 дней, если возможно, в соответствии с результатами посева. Назначьте антагонист Н2-рецепторов. Выполните эндоскопический контроль через 4-6 недель.
— Возобновление питания: маленькие глотки жидкости после удаления назогастрального зонда, затем питание жидкой пищей; твердая пища разрешается после первого стула.
— Функция кишечника: клизмы с 3-го дня, если нет самостоятельного стула.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 2-4 недели.
л) Оперативная техника ушивания прободной язвы:
— Иссечение язвы
— Ушивание язвы
— Перитонизация сальником
— Мобилизация двенадцатиперстной кишки (маневр Кохера)
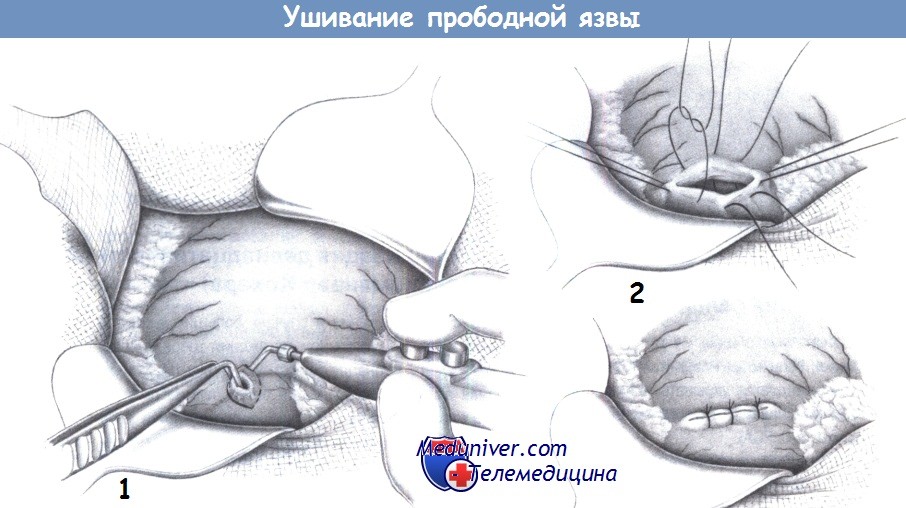
1. Иссечение язвы. Прободные язвы двенадцатиперстной кишки и небольшие препилорические язвы без признаков злокачественности можно ушивать без иссечения. Язвы желудка или язвы, подозрительные с точки зрения злокачественности, необходимо полностью иссекать. Если есть сомнение, может быть выполнено клиновидное иссечение.
Иссечение необходимо для установки патологоанатомического диагноза, а также для подготовки к пилоропластике при интрапилорической локализации. Выполняется иссечение скальпелем или диатермией, и должно учитывать возможность ушивания. При интрапилорических язвах следует выполнять частичную пилоропластику, включающую продольное иссечение и поперечное ушивание.
2. Ушивание язвы. Ушивание язвы выполняется глубокими отдельными швами (2-0 PGA) между двумя швами-держалками. Расстояние между швами и отступ от краев дефекта должен составлять 0,6-0,8 см. Обычно достаточно трех или четырех отдельных швов.
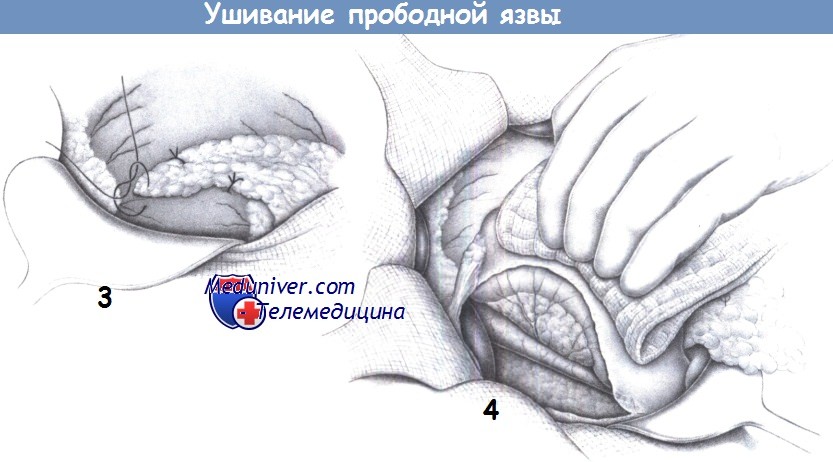
3. Перитонизация сальником. Если ткань, захватываемая в швы, не дает им достаточной поддержки, а также, если швы находятся под натяжением в хрупкой ткани, рекомендуется укрывать линию швов прядью сальника, которая фиксируется к передней стенке желудка отдельными швами (2-0 PGA).
4. Мобилизация двенадцатиперстной кишки (маневр Кохера). Чтобы снять натяжение в случаях больших дефектов передней стенки и при значительном натяжении швов рекомендуется мобилизовать двенадцатиперстную кишку по Кохеру. Если прободная язва распространяется более чем на половину окружности кишки (то есть, в случае «ампутирующей язвы»), то после резекции антрального отдела и привратника рекомендуется гастродуоденостомия по Бильроту I.
5. Видео урок ушивания перфоративной (прободной) язвы вы найдете здесь.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Перфоративная язва желудка и двенадцатиперстной кишки
Перфорация, или прободение, язвы желудка и 12-перстной кишки – это прорыв язвы в свободную брюшную полость с поступлением в нее желудочно-дуоденального содержимого. В 75% случаев перфоративная язва располагается в двенадцатиперстной кишке, чаще наблюдается у мужчин в возрасте 20 – 40 лет с кратким язвенным анамнезом (до 3 лет). Иногда перфорация язвы может произойти у людей, которые никогда ранее жалоб на боли в эпигастрии не предъявляли и о наличии у них язвы не знали. В молодом возрасте преобладает перфорация язв двенадцатиперстной кишки, а в среднем и пожилом – язв желудочной локализации. Перфорация язв чаще отмечается осенью и весной.
Классификация. По локализации: а) язвы желудка: малой кривизны (кардиальные, антральные, препилорические, пилорические), передней стенки (антральные, препилорические, пилорические), задней стенки (антральные, препилорические, пилорические); б) язвы двенадцатиперстной кишки: передней стенки, задней стенки. По течению: а) прободение в свободную брюшную полость, б) прободение прикрытое, в) прободение атипичное. Выделяют 3 фазы клинического течения перфоративной язвы: 1) фазу шока, 2) фазу “мнимого благополучия”, и 3) фазу распространенного перитонита.
Этиология и патогенез. Основным фактором, ведущим к развитию прободения, является обострение язвенной болезни, когда усиливаются процессы воспаления и деструкции в язве, она углубляется вплоть до образования отверстия в стенке органа. Через это отверстие в брюшную полость попадает содержимое желудка и двенадцатиперстной кишки – желудочный сок, воздух (газовый пузырь желудка), съеденная пища. Соляная кислота желудочного сока, внезапно попавшая в брюшную полость, вызывает химический ожог брюшины верхнего этажа брюшной полости (химический перитонит). В ответ брюшина начинает продуцировать жидкость – экссудат, который, разбавляя кислоту, уменьшает ее концентрацию и силу ее раздражающего действия. В то же время в кровь выбрасывается большое количество биологически активных веществ, определяющих первую клиническую фазу заболевания – фазу шока. Вторая фаза – «мнимого благополучия» – бывает обусловлена тем, что в брюшную полость перестает поступать желудочное содержимое (чаще всего за счет закупоривания перфоративного отверстия комочком пищи). Разбавленная экссудатом кислота меньше раздражает брюшину, а болевые рецепторы обожженной брюшины становятся менее чувствительными. В дальнейшем патогенные микроорганизмы, попавшие из желудка в брюшную полость и инфицировавшие брюшину, начинают размножаться, выделять токсины и обусловливать развитие третьей фазы заболевания – распространенного перитонита.
Жалобы. Основная жалоба при перфорации язвы – боль в верхней половине живота. У большинства больных прободение язв желудка и двенадцатиперстной кишки начинается внезапно, сопровождается резкими болями в животе. Боли бывают настолько сильными, что больные сравнивают их с “ударом кинжала”. Они носят постоянный характер, локализуются вначале в эпигастральной области или в правом подреберье, а затем сравнительно быстро распространяются по всему животу, чаще по правому боковому каналу. У 30-40% больных боли иррадиируют в плечо, лопатку или надключичную область: справа – при перфорации пилородуоденальных язв, слева – язв желудка. При перфорации язвы наблюдаются и общие симптомы: сухость во рту, жажда, тошнота. У 30-40% больных бывает рвота рефлекторного характера, учащающаяся при прогрессировании перитонита.
Анамнез. У 80-90% больных до прободения язвы имеется типичный язвенный анамнез или неопределенные желудочные жалобы, на фоне которых и наступает прободение. У 10-15% больных встречаются “безанамнезные”, или “немые” перфоративные язвы, когда прободение является как бы первым симптомом язвенной болезни. У 50-60% больных отмечаются продромальные симптомы прободения или обострение язвенной болезни (усиление болей, общая слабость, субфебрильная температура, тошнота, рвота).
Обследование больного. Состояние больных тяжелое. Отмечаются бледность, похолодание конечностей, холодный пот на лице. Дыхание частое, поверхностное, больной не может сделать глубокий вдох. Пульс в первые часы после прободения замедленный или нормальной частоты, а с развитием перитонита учащается. Температура тела вначале нормальная или субфебрильная, а в поздние сроки повышается до 38 гр. и больше. Отмечается также задержка стула и газов. Характерен вид больных: они принимают вынужденное положение на спине или на боку с приведенными к животу коленями, избегают его изменения. Выражение лица испуганное, страдальческое.
Характерные симптомы прободения выявляются при объективном исследовании. Живот часто ладьевидно втянутый или плоский, не участвует в акте дыхания. Напряжение мышц передней брюшной стенки – очень характерный и постоянный симптом прободной язвы. При этом у большинства больных отмечается доскообразное напряжение мышц живота. Оно может охватывать весь живот или верхний его отдел. Однако у пожилых больных иногда напряжение мышц может быть не резко выраженным. При пальпации кроме напряжения мышц отмечаются резкая болезненность, больше в верхнем отделе живота, симптом Щеткина – Блюмберга. Перкуторно часто выявляется очень важный признак – «исчезновение печеночной тупости» или уменьшение размеров ее в результате попадания свободного газа из просвета желудка через перфоративное отверстие в брюшную полость. Кроме того, в эпигастральной области может выявляться высокий тимпанический звук (симптом Спижарного), притупление в боковых отделах живота – за счет скопления там жидкого содержимого желудка, излившегося через перфоративное отверстие, и экссудата, продуцируемого брюшиной в ответ на резкое ее раздражение кислым желудочным соком. Аускультативно может выявляться отсутствие перистальтики кишечника, прослушивание сердечных тонов до уровня пупка (симптом Гюстена). При пальцевом ректальном исследовании может быть выявлена резкая болезненность в Дугласовом пространстве (симптом Куленкампфа).
Фаза шока (до 6 часов) характеризуется кинжальной, мучительной болью в животе. Состояние больных тяжелое, они возбуждены, бледны, покрыты холодным потом, проявляют страх и страдание. Дыхание частое, поверхностное. Боли локализуются в эпигастральной области или правом подреберье, могут иррадиировать в правое плечо и ключицу. Характерно “доскообразное” напряжение мышц передней брюшной стенки в эпигастрии. Перкуторно часто определяется симптом “исчезновения печеночной тупости”. Фаза “мнимого благополучия” (6 – 12 часов). В этой фазе состояние больного улучшается. Уменьшаются боли в животе и напряжение мышц передней брюшной стенки. Выравниваются дыхание. Симптом Щеткина – Блюмберга положителен в эпигастрии, правой половине живота. В этой фазе чаще всего происходят диагностические ошибки. Фаза распространенного перитонита (более 12 часов). Состояние больных вновь значительно ухудшается. Развивается бактериальный гнойный перитонит. В результате интоксикации общее состояние ухудшается, повышается температура тела до 38°.и больше, учащается пульс, снижается АД, появляется вздутие живота. Черты лица заостряются, язык сухой. Клиническая картина перфоративной язвы в этот период не отличается от таковой при распространенном перитоните другой этиологии.
Диагностика. Общий анализ крови. Наблюдается лейкоцитоз, нейтрофильный сдвиг лейкоцитарной формулы влево.
Обзорная рентгенография живота. Обнаруживается свободный газ в брюшной полости (пневмоперитонеум). На снимках в вертикальном положении больного он выявляется в виде серповидного просветления под правым, реже под левым или обоими куполами диафрагмы. Наиболее характерно серповидное просветление между печенью и правым куполом диафрагмы, то есть, справа. Пневмоперитонеум при перфорации язвы обнаруживается у 60-80% больных и является прямым симптомом прободения, но отсутствие его не исключает прободной язвы.
Пневмогастрография. При отсутствии пневмоперитонеума на обзорной рентгенограмме живота по зонду в желудок после его опорожнения вводят 500 – 700 мл воздуха, который частично проходит через перфоративное отверстие в свободную брюшную полость и обнаруживается под диафрагмой. Фиброэзофагогастродуоденоскопия (ФЭГДС). В ходе нее можно обнаружить перфорировавшую язву, а после процедуры – обнаружить свободный газ в брюшной полости.
Диагностическая лапароскопия. Можно выявить наличие экссудата в брюшной полости, признаки воспаления брюшины и само перфоративное отверстие желудка или двенадцатиперстной кишки. Лапароцентез. При абдоминальной пункции, выполняемой ниже пупка, стилет троакара направляется в правое подреберье. После этого вводится 30 – сантиметровая хлорвиниловая трубка, из которой аспирируется экссудат. При сомнении в характере экссудата может быть применена диагностическая проба Неймарка. Для выполнения этой пробы к 2-3 мл экссудата, обнаруженного в брюшной полости, добавляют 4-5 капель 10 % йодной настойки. Если в жидкости имеется примесь желудочного содержимого, то под воздействием йодной настойки она приобретает темное грязновато – синее окрашивание (из-за остатков крахмала). Диагностика «прикрытой» перфорации нередко представляет значительные трудности. Свободный газ в брюшной полости у таких больных выявляется реже, чем при открытом прободении. В диагностике этой формы перфорации важны язвенный анамнез в прошлом, острое начало заболевания, две фазы в клиническом течении – выраженного синдрома перфорации и угасания клинических симптомов.
Лечение. Больные с перфоративной язвой желудка или двенадцатиперстной кишки подлежат немедленной госпитализации в хирургическое отделение и экстренной операции. Возможные варианты операций: Ушивание язвы однорядным швом в поперечном направлении с аппликацией большим сальником. Ушивание язвы по Опелю – Поликарпову (с тампонадой перфоративного отверстия прядью большого сальника). При этом в перфоративное отверстие вводят прядь большого сальника, и затем узловыми швами в поперечном направлении плотно сближают края перфоративного отверстия и введенной в нее и прошитой прядью большого сальника. Резекция желудка выполняется редко, по строгим показаниям и с учетом противопоказаний. Операции при перфоративных язвах обязательно сопровождаются тщательной санацией брюшной полости, удалением экссудата и излившегося желудочного содержимого из брюшной полости, осушиванием и дренированием ее. Ушивание язвы при ее перфорации можно выполнить как открытым способом, так и с помощью лапароскопической техники.
Прободная язва желудка и двенадцатиперстной кишки – опасное осложнение язвенной болезни
Этому способствует большое количество факторов – неправильное питание, употребление в большом количестве фаст-фуда, курение, злоупотребление спиртными напитками. Как известно, язвенная болезнь проявляется болями в области желудка, особенно натощак, ночью, изжогой. И хотя язва сама по себе является серьезным заболеванием, при определенных условиях могут развиться еще более серьезные осложнения.
К таким осложнениям язвенной болезни относится прободная (или перфоративная) язва.
Заболевание развивается в результате возникновения в стенке желудка или двенадцатиперстной кишки отверстия, через которое содержимое желудка или двенадцатиперстной кишки попадает в брюшную полость или в забрюшинное пространство. Заболевание является очень опасным осложнением, так как ведет к развитию перитонита (воспаления брюшины) и может закончится летально без операции.
Чаще всего прободная язва развивается у лиц, которые долго страдают язвенной болезнью и не уделяют этому внимания. Тогда это является достаточно закономерным явлением. Однако перфорация стенки желудка может развиться и у молодых, не болевших людей. Еще одной группой риска являются пожилые пациенты, которые принимают большое количество лекарств, в первую очередь обезболивающих (анальлгин, диклофенак, индометацин) и гормональных(преднизолон) препаратов. В большинстве случаев, заболевшие – мужчины.
Симптомы заболевания. Прободная язва – это всегда внезапно развившиеся состояние. Пациент внезапно ощущает острейшую боль в верхних отделах живота, которую можно сравнить с ударом кинжала. Боль так и называют – «кинжальная», она иногда иррадиирует в правое надплечье. Внезапная слабость, бледность, холодный пот – тоже являются сопутствующими признаками. При осмотре больной может либо лежать, ходить согнувшись из-за боли. Живот резко напряжен, контурируются мышцы живота. Температура не повышается. Может быть однократная рвота.
Реже может быть ситуация, когда перфоративное отверстие выходит не в свободную брюшную полость, а в сальниковую сумку, забрюшинное пространство. Тогда симптомы могут быть не такие выраженные, и диагностика сильно затруднена.
Диагностика прободной язвы проводится только в стационаре. Госпитализация при выявлении обязательна. Основой правильного диагноза является осмотр и выполнение обзорной рентгенографии живота, при которой выявляется воздух в брюшной полости.
Лечение прободной язвы. Наличие диагностированной перфоративной язвы или подозрение на нее являются абсолютными показаниями к экстренной операции. В ходе операции минимальное вмешательство – ушивание отверстия. Но в зависимости от размеров язвенного дефекта и некоторых других факторов могут выполняться и более объемные вмешательства. Консервативное лечение применяется крайне редко.
В послеоперационном периоде в первые несколько дней больному не разрешается есть. При благоприятном течении длительность нахождения в больнице примерно 7-10 дней. Затем в течение всей жизни необходимо соблюдать жесткую диету и регулярно принимать лекарственные препараты для недопущения обострения язвенной болезни.
Для профилактики такого осложнения необходимо правильно питаться, при возникновении боли в районе желудка своевременно обратиться к врачу и пройти фиброгастродуоденоскопию. Если уже установлена язвенная болезнь – регулярно проходить профилактические курсы лечения.
Язва желудка. Острая с прободением (K25.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Прободение язвы представляет собой возникновение сквозного дефекта в стенке желудка в месте локализации язвы.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Возраст: преимущественно зрелый и пожилой возраст
Признак распространенности: Редко
Соотношение полов(м/ж): 10
Факторы и группы риска
Прободение язвы желудка характерно для пожилого возраста.
Факторы, провоцирующие прободение язв:
— переполнение желудка едой;
— погрешности в диете;
— прием алкоголя;
— физическое напряжение, сопровождаемое повышением внутрижелудочного давления.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
В течении типичной прободной язвы выделяют три периода :
1. Период болевого шока.
2. Период мнимого (ложного) благополучия.
3. Период развития перитонита (воспаления брюшины).
В редких случаях возможно возникновение атипичных форм прободной язвы. Например, когда язва перфорирует в забрюшинную клетчатку и отверстие прикрывается большим сальником, или распространение излившегося содержимого желудка или ДПК ограничено небольшим участком брюшной полости вследствие массивного спаечного процесса.
Диагностика
Диагностика прободной язвы осуществляется на основании типичной клинической картины.
При проведении обзорной рентгенографии или рентгеноскопии органов брюшной полости выявляют наличие свободного газа, поступившего из желудка в брюшную полость (примерно в 60-70% случаев). Этот газ скапливается под диафрагмой, чаще под правым куполом диафрагмы.
Лабораторная диагностика
Как этап предоперационной подготовки, проводятся развернутый анализ крови, коагулограмма, определение группы крови и резус-фактора.
Прочие анализы выполняются в целях дифференциальной диагностики с другими заболеваниями.
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить со следующими заболеваниями:











