Врожденный гипертрофический пилоростеноз (Q40.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Факторы и группы риска
Клиническая картина
Cимптомы, течение
Ребенок имеет скудный стул темно-зеленого цвета (из-за недостаточного поступления в кишечник молока и преобладания в химусе желчи и секрета кишечных желез).
Мочеиспускания редкие с уменьшенным количеством выделяемой мочи; моча концентрированная.
В результате рвоты могут появиться асфикция, аспирационная пневмония. К заболеванию могут добавиться такие гнойно-септические осложнения, как остеомиелит, пневмония, сепсис.
Диагностика
Инструментальная диагностика
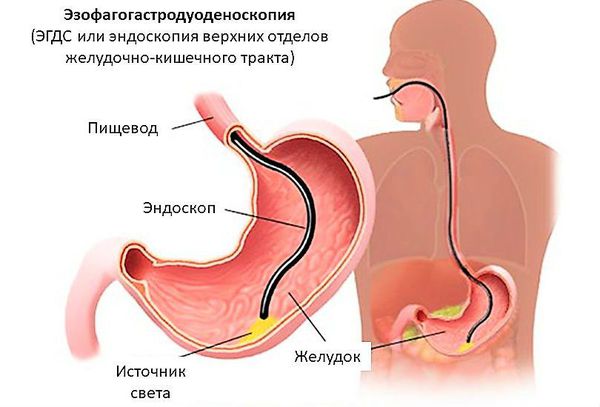
Обязательные исследования: УЗИ и гастродуоденоскопия.
УЗИ позволяет увидеть пилорическую оливу в продольном и поперечном срезах, определить характер перистальтики желудка и наблюдать продвижение желудочного содержимого через пилорический канал.
Дополнительные исследования
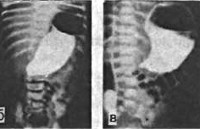
Рентгеновское исследование желудка с барием
Лабораторная диагностика
Дифференциальный диагноз
При врожденном предпилорическом стенозе наблюдается очень сходная с пилоростенозом клиническая картина, характеризующаяся высокой кишечной непроходимостью. Окончательный диагноз ставят на основании УЗИ, ЭГДС, рентгенологического обследования.
Осложнения
Лечение
В настоящее время основным методом лечения пилоростеноза является оперативный.
Хирургическое лечение
Немедикаментозное лечение
В первые сутки после операции ребенка следует кормить сцеженным грудным молоком по 10-20 мл через 2ч, постепенно объем кормления увеличивается (на 100 мл каждые сутки). Перевод на кормление грудью возможен при улучшении состояния к 6-7 дню после операции.
Медикаментозное лечение
В первые дни после операции осуществляется инфузионная терапия растворами аминокислот, глюкозы, микроэлементов, витаминов. Это необходимо для коррекции метаболических нарушений и получения достаточного объема питания.
Врожденный гипертрофический пилоростеноз
Общая информация
Краткое описание
Российская ассоциация детских хирургов
Клинические рекомендации
Врожденный гипертрофический пилоростеноз
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 5 лет)
Определение
Кодирование по МКБ 10.
Врожденный гипертрофический пилоростеноз (Q 40.0).
Этиология и патогенез
Этиология и патогенез
Этиология развития пилоростеноза мультифакториальна. Среди основных причин выделяют: незрелость и дегенеративные изменения нервных окончаний пилоруса, повышенный уровень гастрина у матери или ребенка, характер питания (грудное вскармливание), имеются сведения о том, что пилоростеноз чаще развивается у младенцев, чьи матери в третьем триместре имели стрессовые ситуации. Однако достоверно не доказана ни одна из гипотез происхождения пилоростеноза. Семейный характер заболевания подтверждает наследственный фактор в формировании порока.
Гипертрофия мышечного слоя развивается постнатально. Наиболее утолщенной становится передняя и верхняя стенки, постепенно суживая просвет выходного отдела желудка. Привратник приобретает веретенообразную форму. Развитие происходит постепенно, в результате чего уменьшается диаметр пилоруса и нарушается эвакуация в 12-перстную кишку. Гистологически определяется гипертрофия мышечного слоя без существенного увеличения количества мышечных волокон.
Эпидемиология
Эпидемиология
Пилоростеноз является наиболее частой причиной желудочной непроходимости у младенцев. Частота встречаемости 2-4 на 1000 живых новорожденных. Преимущественно болеют дети мужского пола. Соотношение мальчиков и девочек 4:1.
Клинические симптомы чаще всего проявляются в возрасте 2-4 недель жизни, однако, встречаются случаи более поздней манифестации заболевания.
Диагностика
Диагностика
Жалобы и анамнез
Физикальное обследование
Лабораторная диагностика
В качестве предоперационного обследования рекомендовано определить группу крови и Rh-фактор, коагулограмму.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Инструментальная диагностика
Лечение
Лечение
Консервативное лечение
Хирургическое лечение
Медицинская реабилитация
Реабилитация
Врожденный пилоростеноз
Врожденный пилоростеноз – порок развития желудочно-кишечного тракта, характеризующийся органическим сужением привратникового отдела желудка, примыкающего к 12-перстной кишке. Врожденный пилоростеноз проявляется на 2-4-й неделе жизни ребенка рвотой «фонтаном», возникающей после кормления, снижением массы тела и тургора кожи, олигурией, запорами. Методами диагностики врожденного пилоростеноза служат ультразвуковое, рентгенологическое и эндоскопическое исследование желудка. Лечение врожденного пилоростеноза проводится только хирургическим путем и заключается в выполнении пилоромиотомии.
Общие сведения
Врожденный пилоростеноз – аномалия развития желудка, а именно его пилорического (выходного) отдела, приводящая к нарушению его проходимости и затруднению эвакуации пищи. В педиатрии врожденный пилоростеноз встречается с популяционной частотой 1 случай на 300 новорожденных; в 4 раза чаще с данным пороком рождаются мальчики. Врожденный пилоростеноз является наиболее частой хирургической патологией периода новорожденности, требующей немедленного оперативного лечения.
Причины
Врожденный пилоростеноз является пороком развития дистального отдела желудка, обусловленным гипертрофией мышечного слоя привратника в эмбриогенезе, недоразвитием ганглиев и недостаточной пептидергической иннервацией пилоруса, внутриутробной задержкой открытия привратникового канала. В настоящее время врожденный пилоростеноз рассматривается как многофакторная патология, в происхождении которой могут участвовать семейно-наследственные факторы и неблагоприятные воздействия на развивающийся плод.
Промоторами развития врожденного пилоростеноза могут выступать неблагоприятные экзогенные факторы: внутриутробные инфекции (краснуха, цитомегалия, герпес), повышенный уровень гастрина у матери, лечение новорожденного антибиотиками (в частности, эритромицином) в первые 2 недели жизни.
Приобретенный пилоростеноз у взрослых может развиваться как осложнение пептических язв желудка, расположенных близко к привратнику, при раке желудка или раке поджелудочной железы. При этом происходит сужение пилорического канала за счет рубцовой ткани или опухолевого инфильтрата, что приводит к развитию симптоматики, напоминающей врожденный пилоростеноз.
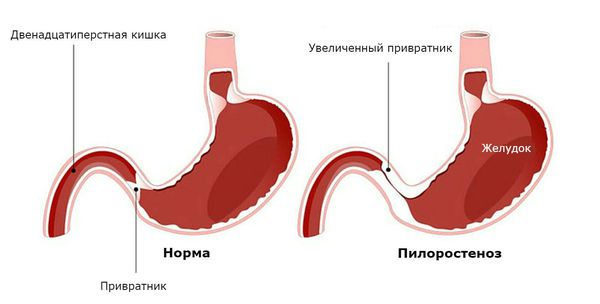
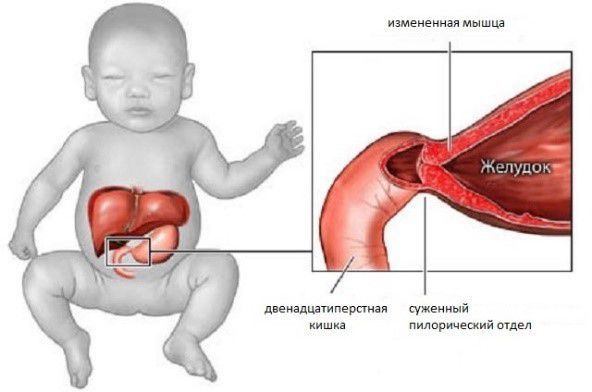
Макроскопически отмечается утолщение стенки привратникового канала до 3-7 мм (при норме 1-2 мм), удлинение и оливообразная форма пилоруса, его белый цвет и хрящевая плотность. При морфологическом исследовании препаратов выявляется гипертрофия циркулярных мышечных волокон, отек и склероз слизистого и подслизистого слоев, нарушение дифференцировки соединительнотканных структур.
Симптомы врожденного пилоростеноза
В зависимости от клинического течения различают острый и затяжной врожденный пилоростеноз, который проходит компенсированную, субкомпенсированную и декомпенсированную стадии. На время развития и остроту симптоматики врожденного пилоростеноза влияет степень сужения пилорического канала и компенсаторные возможности желудка ребенка.
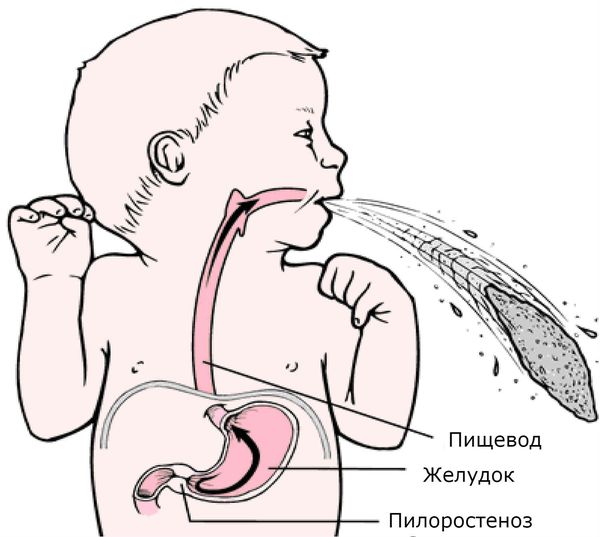
В первые дни жизни ребенка отмечаются срыгивания и нечастая рвота. Отчетливая клиника врожденного пилоростеноза проявляется к концу второй-началу третьей недели жизни ребенка. Типичным признаком стеноза привратникового отдела желудка служит рвота «фонтаном» практически после каждого кормления. При этом объем рвотных масс значительно превышает количество высосанного за последнее кормление молока. Характер рвотных масс – застойный, в виде створоженного молока с кислым запахом. Важным дифференциально-диагностическим признаком врожденного пилоростеноза служит отсутствие в рвотных массах примеси желчи.
На фоне постоянной рвоты у ребенка с врожденным пилоростенозом быстро прогрессирует обезвоживание и гипотрофия, урежается частота мочеиспусканий, появляются запоры. Стул ребенка имеет темно-зеленый цвет из-за преобладания желчи; моча становится концентрированной, оставляет на пеленках окрашенные разводы.
Вследствие нарушений водно-солевого баланса развиваются тяжелые метаболические и электролитные нарушения (гиповолемия, алкалоз), дефицитная анемия, сгущение крови. Осложнением врожденного пилоростеноза может служить язвенное поражение привратника с перфорацией язвы и желудочно-кишечным кровотечением. Синдром рвоты может приводить к асфиксии, евстахеиту, отиту, аспирационной пневмонии.
Диагностика
Ребенок с подозрением на врожденный пилоростеноз должен быть направлен педиатром к детскому хирургу. Диагноз подтверждается с помощью ультразвукового, эндоскопического, рентгенологического обследования желудка.
При осмотре ребенка с врожденным пилоростенозом определяется вздутие в эпигастральной области, видимая перистальтика желудка (симптом «песочных часов»). В большинстве случаев удается пальпировать гипертрофированный привратник, имеющий плотную консистенцию и сливообразную форму.
Лабораторные анализы (ОАК, КОС крови, биохимическое исследование крови) характеризуются повышением гематокрита, метаболическим алкалозом, гипокалиемией, гипохлоремией.
Детям с подозрением на врожденный пилоростеноз показано проведение УЗИ желудка с водно-сифонной пробой. При осмотре пилорического канала заметно его плотное смыкание, утолщение мышечного жома, отсутствие эвакуации содержимого в 12-перстную кишку. При проведении эзофагогастродуоденоскопии ребенку с врожденным пилоростенозом определяется расширение антрума и сужение просвета канала привратника до размеров булавочной головки. В отличие от пилороспазма, при врожденном пилоростенозе пилорический канал не раскрывается при инсуффляции воздуха. По эндоскопическим данным при врожденном пилоростенозе часто выявляется рефлюкс-эзофагит.
Дифференциальная диагностика врожденного пилоростеноза проводится с пилороспазмом, кишечной непроходимостью, грыжей пищеводного отверстия диафрагмы, атрезией и стенозом двенадцатиперстной кишки, ГЭРБ.
Лечение врожденного пилоростеноза
Наличие у ребенка врожденного пилоростеноза требует активной хирургической тактики. Проведение бужирования привратникового канала приводит к его кратковременному раскрытию и повторному стенозированию.
Хирургическому лечению врожденного пилоростеноза предшествует предоперационная подготовка ребенка, включающая инфузионную терапию глюкозо-солевыми и белковыми растворами, применение спазмолитиков, восполнение дефицита жидкости и питательных веществ микроклизмами.
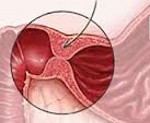
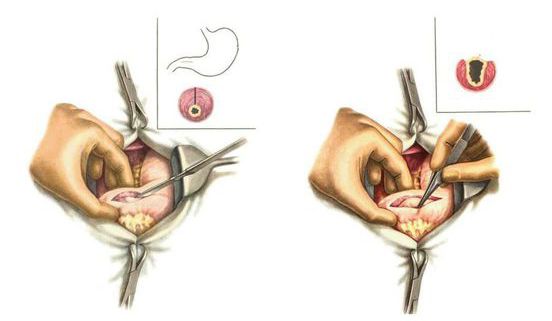
При врожденном пилоростенозе проводится пилоромиотомия по Фреде-Рамштедту, в ходе которой рассекается серозно-мышечный слой привратника до слизистой, тем самым устраняется анатомическое препятствие и восстанавливается проходимость привратникового канала. Операция выполняется открытым, лапароскопическим или трансумбиликальным способом. В послеоперационном периоде осуществляется дозированное кормление, объем которого к 8-9 суткам доводится до возрастной нормы.
Прогноз
Большой опыт оперативного лечения врожденного пилоростеноза позволяет добиваться хороших отдаленных результатов и полного выздоровления детей. После операции дети нуждаются в диспансерном наблюдении педиатра, детского хирурга, детского гастроэнтеролога с целью коррекции гипотрофии, гиповитаминоза и анемии.
Без своевременного оперативного лечения ребенок с врожденным пилоростенозом может погибнуть от метаболических нарушений, дистрофии, присоединения гнойно-септических осложнений (пневмонии, сепсиса).
Что такое пилоростеноз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычковой Н.К., педиатра со стажем в 42 года.
Определение болезни. Причины заболевания
Пилоростеноз (стеноз привратника) — сужение отверстия между пилорическим отделом желудка и начальным отделом двенадцатиперстной кишки.
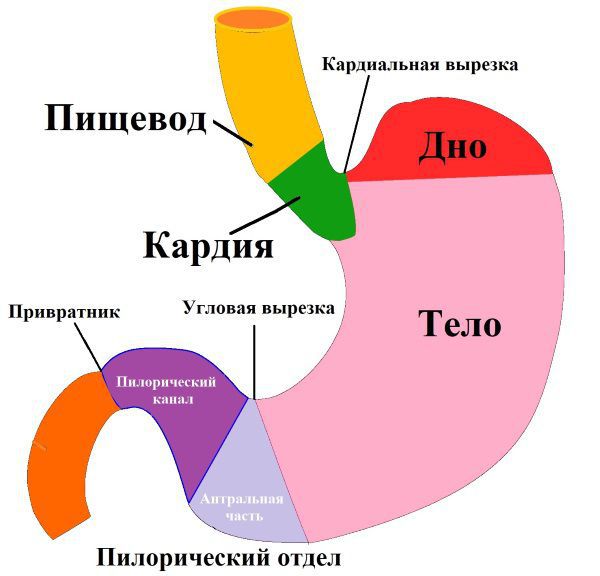
Пилорический отдел (от лат. Pylorus — привратник) — это нижняя часть желудка, граничащая с двенадцатиперстной кишкой. Он включает в себя антральную часть и привратник. Привратник желудка имеет особый мышечный сфинктер, который удерживает пищевой комок в желудке, а потом по частям перемещает его в двенадцатиперстную кишку.
Причины врождённого пилоростеноза
Внешние факторы, которые могут способствовать развитию патологии:
Причины приобретённого пилоростеноза
Пилоростеноз может быть приобретённым. Он встречается редко, в основном у подростков и взрослых. Заболевание также называют идиопатической гипертрофией привратника.
Причиной болезни являются рубцовые изменения, связанные с язвенной болезнью желудка, хроническим гастритом, опухолями нижнего отдела желудка и привратника. Болезнь также может развиваться после ушивания язвы желудка и двенадцатиперстной кишки.
Длительные воспалительные процессы и опухоли двенадцатиперстной кишки, кишечника, печени и других органов пищеварения способны нарушать процесс эвакуации пищи из желудка. В результате мышечный слой пилорического отдела желудка начинает усиленно работать и увеличивается, приводя к развитию пилоростеноза.
Так, гастринома — опухоль поджелудочной железы, чаще всего злокачественная, — может стать причиной язвенно-рубцового пилоростеноза.
К другим возможным причинам приобретённого пилоростеноза относятся:
Псевдопилоростеноз
Псевдопилоростенозом называют форму врождённого эндокринного заболевания — адреногенитального синдрома с потерей солей, который наследуется по аутосомно-рецессивному типу. При болезни нарушается работа надпочечников, избыточно выделяются мужские половые гормоны (андрогены). Болезнь имитирует симптомы пилоростеноза и протекает с рвотой, потерей веса.
Симптомы пилоростеноза
Основным симптомом пилоростеноза является обильная, многократная рвота (рвота «фонтаном»). Признаки пилоростеноза чаще всего проявляются на 2-4 неделе жизни, иногда — в первые дни после рождения. Установлено, что у 72,4 % детей рвота появляется в возрасте от двух до четырех недель и только у 7,7 % она наблюдается в первую неделю жизни.
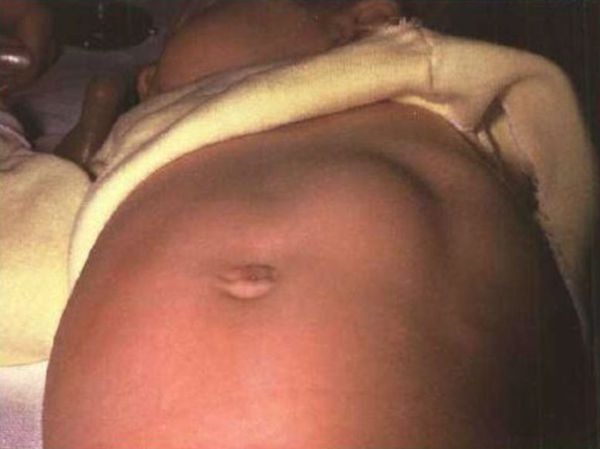
При осмотре верхней части живота определяются вздутие и видимые волнообразные сокращения (перистальтика) желудка, в виде волны на передней стенке живота, возникающие вскоре после кормления, но до рвоты. Они вызваны работой мышц стенки желудка, пытающихся с усилием протолкнуть пищу через суженный привратник в кишечник. Перистальтические волны на животе называются симптомом «песочных часов», это один из верных признаков пилоростеноза. Также при осмотре живота в верхнем отделе по средней линии определяется некоторое выбухание (утолщение мышцы привратника), при пальпации живота в этом отделе можно прощупать оливковообразное уплотнение. Как правило, ребёнок с пилоростенозом значительно отстаёт от возрастной нормы в массе тела.
Без своевременной диагностики и лечения состояние ребёнка становится тяжёлым, отмечается прогрессивная потеря массы тела, кожа становится сухой, черты лица заостряются, появляется голодное выражение лица, младенец выглядит старше своего возраста. Страдает общее состояние, ребёнок становится беспокойным, при затяжном течении вялость чередуется с приступами повышенного нервного возбуждения.
Время возникновения и тяжесть симптомов зависят от длины привратника, степени его сужения, а также от компенсаторных возможностей желудка ребёнка. У некоторых детей быстрее развивается декомпенсация (состояние, когда организм не может самостоятельно справиться с патологией) — обильная многократная рвота, потеря массы тела. Например, компенсаторные возможности снижены у недоношенных детей, а также при наличии перинатального поражения центральной нервной системы, дисбиозе кишечника, гипотрофии (отставании в массе тела) и т. д.
У взрослых пилоростеноз в большинстве случае проявляется спастической болью в верхней части живота. Человек чувствует тяжесть и боль в области желудка, возможна небольшая потеря в весе, тошнота, рвота, иногда возникают приступы сильной боли в поджелудочной области в виде колик.
Пилороспазм
Говоря о клинической картине пилоростеноза, нельзя не упомянуть патологию, очень часто встречающуюся в педиатрической практике, — пилороспазм. Э то выраженное спастическое сокращение мышц привратника желудка, обусловленное нарушением нервной системы ребёнка, т. е. регистрируется при перинатальном поражении центральной нервной системы (ППЦНС). Ввиду возбудимости ребёнка, повышения внутричерепного давления и т. д. происходит судорожное сокращение мышц привратника, в результате этого эвакуация желудочного содержимого в двенадцатиперстную кишку затрудняется, пища задерживается в желудке.
С первых дней жизни при пилороспазме у детей отмечаются срыгивания. С увеличением объёма питания возникает рвота съеденной пищей (грудным молоком или смесью), объём рвотных масс не превышает объём предыдущего вскармливания. Несмотря на рвоту ребёнок неплохо прибавляет в массе тела или слегка отстает, но при отсутствии своевременного лечения может развиться дефицит массы тела.
Патогенез пилоростеноза
Приобретённый пилоростеноз обычно развивается при длительном патологическом процессе (язвенной болезни и др.). Из-за запущенного состояния мышцы теряют свою функциональность и превращаются в плотную соединительную ткань.
Классификация и стадии развития пилоростеноза
Пилоростеноз бывает врождённым и приобретённым. Врождённый пилоростеноз имеет острую и затяжную формы.
Острая форма заболевания характеризуется появлением обильной, многократной рвоты створоженным молоком, вздутием живота, усиленной перистальтикой желудка. Ребёнок становится беспокойным, иногда очень вялым, развивается гипотрофия (снижение массы тела).
При развитии затяжной формы пилоростеноза прогрессирует потеря массы тела: формируется белково-энергетическая недостаточность, характеризующаяся развитием истощения — дистрофии. При дистрофии кожные покровы повышенной сухости, легко собираются в складку, так как их эластичность резко снижена, имеют сероватый оттенок. Подкожно-жировой слой снижен или полностью отсутствует. Резко снижен мышечный тонус и тургор тканей. У ребёнка появляется страдальческое выражение лица, отсутствует характерный блеск глаз (в литературе есть выражение при данной патологии — «лицо старичка»). Страдает функция внутренних органов, в том числе жизненно важных. Сердечные тоны становятся приглушёнными или глухими, нарушен сердечный ритм. Нарушено психомоторное развитие ребёнка. Иммунологическая защита резко снижена, легко присоединяются инфекционные заболевания, которые протекают атипично, имеют затяжное течение, осложняются токсико-септическим процессом. Это крайне тяжёлое состояние ребёнка, при неоказании своевременной медицинской помощи оно обычно заканчивается летальным исходом.
Кроме того, выделяют очаговый и диффузный, рубцовый и рубцово-язвенный пилоростеноз. Для очагового пилоростеноза характерны очаги разрастания мышечных волокон в пилорическом отделе желудка, для диффузного — рассеянное поражение мышечного слоя. Симптомы более выражены при диффузной форме.
Рубцовый стеноз протекает с ростом рубцовой ткани (фиброзом) в области привратника. Повторяющийся воспалительный процесс при язве, особенно без лечения, приводит к отёку и спазму стенок желудка, появляются язвенно-рубцовые и рубцовые стриктуры — так формируется язвенно-рубцовый пилоростеноз. Эти формы заболевания присущи только приобретённому пилоростенозу. Клиническая картина при таких состояниях выражена, состояние больных часто тяжёлое.
Стадии пилоростеноза
Выделяют три стадии болезни:
Осложнения пилоростеноза
В стадии декомпенсации пилоростеноза могут развиваться очень грозные осложнения. Упомянутую выше гипотрофию можно считать как клиническим проявлением пилоростеноза, так и его осложнением.
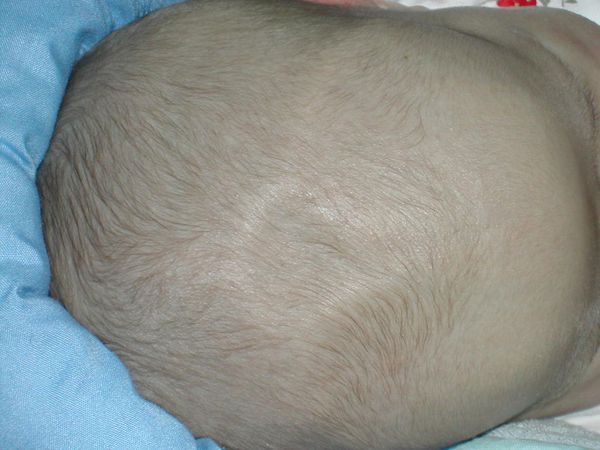
Следует особо выделить синдром обезвоживания (эксикоз). При затяжной форме заболевания ввиду сильной многократной рвоты организм младенца обезвоживается. Для ребёнка раннего возраста это очень тяжёлое состояние, способное привести к летальному исходу. При эксикозе кожные покровы и слизистые оболочки становятся сухими, мочеиспускание — редким, появляется склонность к запору. Важный диагностический критерий обезвоживания — западение большого родничка.
При длительно не диагностируемом пилоростенозе может возникнуть гиперкоагуляционный синдром — сгущение крови, повышение её свёртываемости. При лабораторном исследовании обнаруживают повышение гематокрита — соотношения форменных элементов крови (эритроцитов, лейкоцитов, тромбоцитов) к жидкой её части крови (плазме), что происходит с потерей воды при рвоте. При этом может развиться синдром диссеминированного внутрисосудистого свёртывания (ДВС-синдром). Это тяжёлое нарушение свёртываемости крови характеризуется как процессом гиперкоагуляции (рассеянным тромбозом в мелких сосудах), так и кровоизлияниями в органы. Уровень смертности при этом осложнении очень высок.
Диагностика пилоростеноза
Диагноз ставится на основании данных анамнеза, объективного обследования ребёнка и лабораторно-инструментальных исследований.
Сбор анамнеза
При беседе с родителями удаётся выяснить, что в первые дни после рождения у ребёнка регистрируются упорные срыгивания. По мере прогрессирования заболевания и увеличения объёма желудка возникает обильная рвота «фонтаном».
Осмотр
Инструментальные методы диагностики
Одним из наиболее информативных методов диагностики пилоростеноза является эзофагогастродуоденоскопия (ЭГДС). Это метод обследования, при котором врач может осмотреть пищевод, желудок и двенадцаперстную кишку при помощи микрокамеры. Эндоскопия позволяет выявить суженное отверстие привратника, сближение складок слизистой оболочки антрального (выходного) отдела желудка в сторону суженного привратника. Если провести инсуффляцию (вдувание) воздухом, привратник не раскроется, провести эндоскоп в двенадцатиперстную кишку будет невозможно.
Пилоротсеноз — это очень серьёзное заболевание, поэтому может потребоваться обследование других органов и систем, ЭКГ, исследования мочи и кала, консультации узких специалистов и т. д.
Лабораторные методы диагностики
Для диагностики пилоростеноза проводят атропиновую пробу. Атропин — препарат снимающий спазм, при пилороспазме после его применения отмечается облегчение или исчезновение симптомов. При пилоростенозе изменений не происходит, привратник остаётся закрытым. Во многих случаях выявляют антрум-гастрит (гастрит выходного отдела желудка у границы с двенадцатиперстной кишкой) и рефлюкс- эзофагит.
Общий анализ крови при пилоростенозе часто показывает, что снижен гемоглобин, т. е. развилась анемия. Также могут присутствовать признаки воспаления слизистой оболочки желудка и язвы: лейкоцитоз и ускорение скорости оседания эритроцитов (СОЭ).
При пилоростенозе важен тест на гематокрит — процентное содержание форменных элементов крови (большей частью эритроцитов) в её общем объёме. Гематокрит снижается при компенсированной стадии заболевания, когда рвота ещё возникает очень редко.
Повышение гематокрита при пилоростенозе — грозный симптом тяжести болезни. Он означает, что из-за многократной рвоты и обезвоживания сгустилась кровь. Гематокрит всегда повышен в декомпенсированной стадит заболевания.
Биохимический анализ крови особенно актуален при субкомпенсированной и декомпенсированной стадии пилоростеноза.
У пациентов отмечается:
Также важное значение при пилоростенозе имеет исследование электролитов, так как при обезвоживании организма снижается уровень хлора, натрия и калия.
Дифференциальная диагностика с пилороспазмом
| Симптомы заболевания | Пилоростеноз | Пилороспазм |
|---|---|---|
| Возраст начала заболевания | Рвота чаще с конца второй недели жизни | Рвота с рождения |
| Кратность рвоты | Редкая, в основном срыгивания | Частая |
| Характер рвоты | Обильная, «фонтаном» | Необильная |
| Частота рвоты | Более постоянная | Различная |
| Количество выделившегося с рвотой молока или смеси | Больше объёма съеденной пищи | Меньше объёма съеденной пищи |
| Стул | Запоры | Неустойчивый |
| Количество мочеиспусканий | Резко уменьшено ввиду обезвоживания | Норма |
| Перистальтика желудка | Усиленная, в виде «песочных часов» | Норма |
| Поведение рёбенка | Вялость, периодически беспокойство | Повышенная нервная возбудимость |
| Масса тела | Выраженный дефицит | Сохранена или умеренно снижена |
Как видно из таблицы, дифференциальная диагностика этих двух похожих по клинической картине заболеваний может быть осуществлена на ранних сроках. Учитывая тяжесть состояния при пилоростенозе и вероятность осложнений, ведущих к летальному исходу, необходимо своевременно исключать эту патологию у всех младенцев со рвотой и срыгиваниями.
Лечение пилоростеноза
Хирургическое лечение
При пилоростенозе проводится пилоромиотомия — хирургическое рассечение гипертрофированного привратникового сфинктера. Пилоромиотомия может выполняться открытым (через открытый разрез) или лапароскопическим (через небольшой прокол в животе) способом. Лапароскопия менее инвазивна, поэтому более предпочтительна. Выполняется продольное рассечение серозного и мышечного слоёв стенки желудка в пилорическом отделе, слизистая оболочка не рассекается. Таким образом мышце создают пространство для растяжения, она расслабляется, позволяя желудку продвигать содержимое в кишечник.
Медикаментозное лечение
Применяются спазмолитики: Но-шпа (Дротаверин) и Атропин. При приобретённом пилоростенозе к комплексной терапии добавляют антисекреторные препараты (Омепразол, Циметидин, Рабепразол, Ранитидин) и антациды (Маалокс и Фосфалюгель). При необходимости применяются антибактериальные препараты: Кларитромицин, Амоксициллин, Цефтриаксон и др. Могут назначаться седативные средства.
Диета при пилоростенозе
Взрослым пациентам следует питаться дробно: малыми порциями 5–6 раз в день, одна порция — 250–300 г. Учитывая замедленную эвакуацию пищи из желудка, промежутки между приёмами пищи не должны быть слишком короткими. Чтобы предотвратить выраженное растяжение желудка, не следует запивать еду. Пить можно до 1 л жидкости.
Из рациона полностью исключают острые и маринованные блюда, копчёности, любую раздражающую желудок пищу, пресное тесто, сдобу, сладости и продукты, содержащие грубую клетчатку.
Кормление грудного ребёнка с выраженным пилоростенозом
Ребёнка кормят специальными адаптированными (антирефлюксными) смесями с различными загустителями: камедью рожкового дерева, галактоманнаном (Nestargel, Friso Vom, Nutrilon антирефлюкс, Semper Lemolac). Смеси вводят в рацион, даже если ребёнок находится на грудном вскармливании. Выбор конкретной смеси и объём докорма определяет лечащий врач.
Кормить ребёнка нужно дробно и небольшими порциями в кроватке в специальном положении, приподняв головку малыша и верхнюю часть туловища.
Реабилитация
Важен послеоперационный период, а именно правильное дозированное вскармливание ребёнка. Первый раз кормить следует 10%-ным раствором глюкозы через 4-6 часов после операции по 5-10 мл, через 24 часа — сцеженным грудным молоком. Между кормлениями ребёнку дается по 10 мл 10%-го раствора глюкозы. Постепенно увеличивается объём сцеженного грудного молока на каждое кормление, обычно по 10 мл каждый день. Через неделю после операции ребёнок переводится на обычное грудное вскармливание.
При повреждении слизистой оболочки желудка ребёнка первый раз кормят не ранее чем через 24 часа после операции. Если у него продолжается рвота, то количество молока уменьшают, добавляя к нему 0,25%-й раствор новокаина по одной чайной ложке три раза в день.
Для дезинтоксикации применяются растворы высокомолекулярных декстранов (Реополиглюкин, Полиглюкин, Гемодез), раствор Рингера и витамины.
Очень ослабленным детям в первые дни после операции показано кормление через зонд, который вводится в тонкий кишечник.
Прогноз. Профилактика
Профилактические меры по этому заболеванию сводятся к генетическому обследованию при беременности. В нашей стране каждая беременная женщина должна проходить генетическое обследование. При наличии таких пороков в родословной будущие родители должны сообщить об этом доктору. Всем беременным женщинам для правильного формирования плода необходимо избегать контактов с инфекционными больными. Фармпрепараты им рекомендуется принимать только по назначению врача.