Санаторно-курортное лечение бронхиальной астмы
Санаторно-курортное лечение в России традиционно представляет собой составную часть государственной политики и важный раздел здравоохранения. По данным ГНИИ курортологии (г. Пятигорск), санаторно-курортное лечение позволяет существенно сократить трудовые
Санаторно-курортное лечение в России традиционно представляет собой составную часть государственной политики и важный раздел здравоохранения. По данным ГНИИ курортологии (г. Пятигорск), санаторно-курортное лечение позволяет существенно сократить трудовые и материальные потери: число больных, пользующихся освобождением от работы, — в 1,8–2,5 раза; количество дней временной нетрудоспособности — в 2,3–3,5 раза; потребность в госпитализации больных — в 2–4 раза, расходы на лечение больных в поликлиниках и стационарах — в 2,6–3,8 раза; выплаты пособий по больничным листам — в 1,8–2,5 раза; ущерб, наносимый производству в результате «недовыработки» продукции в связи с заболеваемостью, — в 2–3 раза.
Проблема реабилитации больных бронхиальной астмой (БА) остается одной из самых значимых в пульмонологии: от 4 до 10% населения Земли страдают этим заболеванием различной степени тяжести, среди детей этот показатель повышается до 10–15%. По социальной значимости БА выходит на одно из первых мест среди заболеваний органов дыхания.
В соответствии с рекомендациями по диагностике и лечению БА, разработанными Институтом усовершенствования клинических систем ICSI и Респираторным управляющим комитетом (дата выпуска — 1994 г., пересмотрено в 2001 г.), при БА следует проводить ступенчатое лечение, цель которого — сохранить контроль над астмой на фоне применения минимального количества лекарственных препаратов. Важное место в терапии БА занимает санаторно-курортное лечение (табл. 1). Оно является одним из самых дорогих и одновременно его можно признать одним из наиболее рентабельных, учитывая благоприятное послекурортное действие. По данным исследований, проведенных в детском санатории «Смена» (г. Кисловодск) совместно с Пятигорским НИИ курортологии, длительность ремиссии через год после курортного лечения в среднем достигает 9,7 мес.
О порядке медицинского отбора и направления больных на санаторно-курортное лечение
В мировой практике накоплен значительный опыт успешного лечения бронхиальной астмы на климатических курортах. Климатические факторы оказывают мощное терапевтическое воздействие и должны быть признаны сильнодействующими. Любой переезд в зону с измененными климатическими условиями, даже благоприятными для здоровья, всегда сопровождается реакцией адаптации, или, иными словами, кратковременными приспособительными физиологическими сдвигами многих функциональных систем, цель которых — обеспечение необходимого уровня жизнедеятельности в новых условиях. Длительность периода адаптации (акклиматизации) на курорте определяется индивидуально, в зависимости от особенностей болезни и контрастности смены климатических районов, а также от условий внешней среды. Важность этого вопроса подчеркивается в Приказе № 256 МЗСР РФ от 22 ноября 2004 г. «О порядке медицинского отбора и направления больных на санаторно-курортное лечение». При заполнении справки для получения путевки на санаторно-курортное необходимо указывать климатическую зону и климатические факторы в месте проживания.
Особенно ответственно следует подходить к выбору климата курорта для метеочувствительных людей. Установлено, что при сдвиге часового пояса на 3 ч и более в организме могут развиваться болезненные расстройства, комплекс которых получил название десинхроноза, проявляющиеся чаще всего расстройством сна, снижением работоспособности, ухудшением течения основного заболевания. Наиболее выраженные изменения возникают при перемещении с запада на восток, когда происходит инверсия привычного хода суточного времени. При переездах в непривычные климатические условия может нарушаться и структура сезонного ритма погодных условий. Неблагоприятное действие на организм человека оказывает (при переезде весной из средней полосы в условия лета южных курортов), а его инверсия, что обычно наблюдается при поездке осенью в южные страны, где еще сохраняется летняя погода. Таким пациентам следует рекомендовать не перелеты, при которых смена климатических условий происходит в течение нескольких часов, а поездки на поезде.
На курорте больным в период адаптации (акклиматизации) не назначают сильнодействующие климатические процедуры, рекомендуют соблюдать режим, который уменьшил бы интенсивность раздражителей, вызванных сменой климатических районов, а также способствовал правильной тренировке приспособительных механизмов.
Нецелесообразно направление больных БА, проживающих в резкоконтинентальных зонах, на южные курорты осенью, поскольку их возвращение к месту постоянного проживания чревато обострением вследствие контрастных климатических условий и сниженной способности к реадаптации. Также нецелесообразны короткие курсы санаторно-курортного лечения, столь популярные сегодня. Больным БА следует ограничивать инсоляцию из-за активного влияния УФ на иммунную систему, возможности развития солнечных ожогов и, как следствие, дополнительной сенсибилизации.
При выборе курорта для больных бронхиальной астмой необходимо принимать во внимание не только климатическую зону, в которой расположен курорт, но и сезон, учитывая контрастность метеоусловий и пору цветения.
По заключению врачей болгарского курорта Сандански, на эффективность лечения влияют сезон, а также форма бронхиальной астмы. Наибольший эффект дает курортное лечение атопической формы осенью — 96,7%, а наименьший летом — 86,8%, при инфекцинно-аллергической форме наиболее результативным лечение оказывается летом — 88,3%, а наименее эффективным весной — 79,1%. При смешаной форме наибольший эффект приходится на осень — 92,6%, а наименьший на весну — 76%.
Эффективность санаторно-курортного лечения БА зависит от правильного выбора курорта. В отечественной курортологической литературе имеются лишь отрывочные данные о зарубежных курортах и нет достоверных сведений о современных возможностях лечения на российских курортах. Россия обладает разнообразными курортными ресурсами, многие из которых уникальны. В настоящей публикации мы приводим перечень курортов с указанием основных природных факторов. В таблице 2 отражены климатические особенности курортов, наличие спелеоклиматических и галокамер, ингаляториев, градирен. Указаны также основные типы минеральных вод питьевого и бальнеотерапевтического назначения, лечебных грязей, что позволит врачу подобрать курорт с возможностью лечения основного (БА) и сопутствующих (или конкурирующих) заболеваний.
Климатические зоны, показанные для больных БА
Континентальный климат равнин лесной и лесостепной зоны с коротким летом характерен для обширной полосы умеренных широт Северного полушария. Характеризуется преобладанием в летние месяцы теплой температуры, умеренной влажностью и достаточной солнечной радиацией. Климат лесной и лесостепной зоны Европейской части России создает щадящие условия для больных. Для пациентов с заболеваниями органов дыхания особенно показан таежный климат (зоны хвойных лесов), воздух которых насыщен фитонцидами.
На многих немецких и австрийских бальнеоклиматических курортах с хлоридными натриевыми водами устроены градирни (от нем. gradieren — сгущать соляной раствор; первоначально градирни служили для добычи соли выпариванием), представляющие собой устройства для охлаждения воды атмосферным воздухом. На курортах градирни выполняют роль бальнеотехнических сооружений. Они представляют собой деревянный каркас, длиной до нескольких сотен метров, заполненный хворостом. Хлоридная натриевая (соленая) вода поступает в верхнюю часть устройства (в высоту градирни достигают 15 м) откуда падает, разбиваясь о хворост, и разлетается мельчайшими брызгами. Мельчайшие частицы воды распыляются на расстояние до 500 м, образуя аэрозоль и создавая микроклимат, близкий к условиям морских побережий: увлажненный, ионизированный воздух, насыщенный солями и аэроионами. Пребывание близ градирни, вокруг которой образуется естественный ингаляторий, чрезвычайно эффективно при лечении неспецифических заболеваний органов дыхания, в том числе и БА.
Климат полупустынь и пустынь (аридный климат умеренных широт) способствует более легкой регуляции теплообмена между кожей и легкими, обильному потоотделению, облегчает работу почек, при этом повышаются содержание гемоглобина и количество эритроцитов в крови.
Степной климат (семиаридный климат умеренных широт) отличается от климата пустынь (аридного климата) более резкими перепадами между дневной и ночной температурой. На степных курортах европейской части России дополнительно используют лечение кумысом. Первый кумысолечебный санаторий близ Самары был организован в 1858 г. доктором Н. В. Постниковым. В трех словах ему удалось выразить сущность действия кумыса на организм человека: «nutrit, roborat, etalterat» — «питает, укрепляет, обновляет».
Характерными особенностями горного климата являются пониженное парциальное давление кислорода в воздухе, повышенная солнечная радиация и ионизация воздуха, значительные колебания суточной температуры. Акклиматизация к горному климату связана с внешней гипоксией, суточными колебаниями температуры, повышенной солнечной радиацией.
Уже более 100 лет низкогорный курорт Кисловодск считается одним из лучших для лечения больных БА. В 1873 г. профессор Зарубин в сборнике материалов, посвященных изучению Кавминвод, опубликовал статью «О Кисловодске как о лечебном приюте для страдающих грудными болезнями». Климат сибирского курорта «Белокуриха» отличается постоянным атмосферным давлением, большим количеством ясных и солнечных дней в году, умеренной влажностью, наличием теплых фенов в зимнее время года; кроме того, количество аэроионов здесь в два раза выше, чем в швейцарском Давосе.
Приморский климат (морских побережий) характеризуется относительно высоким атмосферным давлением, отсутствием резких перепадов температуры, чистотой и свежестью воздуха при высоком содержании в нем озона и морских солей, интенсивным солнечным излучением. Пребывание возле моря способствует повышению обмена веществ и усилению секреции эпителия бронхиального дерева, оказывает тонизирующее, общеукрепляющее и закаливающее действие.
Согласно традиционной точке зрения, для больных БА противопоказан климат влажных субтропиков, в частности курортов сочинской группы. Однако эта гипотеза до сих пор не получила научных обоснований. Наоборот, умеренная влажность, характерная для упомянутого региона, этим больным просто необходима, как и рациональная гидратация. Дегидратация же способствует формированию густой слизи в просвете бронхов, что нарушает их проходимость. Лечение больных с умеренными проявлениями бронхиальной обструкции оказывается вполне эффективным в условиях умеренно влажного климата, как в районе Сочи (санаторий «Чемитоквадже»), так и в Прибалтике (г. Светлогорск). Противопоказаны эти климатические условия только больным декомпенсированной формой БА (Л. М. Клячкин, А. М. Щегольков, 2000).
Спелеотерапия, лечебные штольни
Особое место в лечении в курортном лечении БА занимает спелеотерапия (греч. speleon — пещера) — метод лечения длительным пребыванием в условиях своеобразного микроклимата естественных карстовых пещер, гротов, соляных копей, искусственно пройденных горных выработок металлических, соляных и калийных рудников. История спелеотерапии насчитывает около 2500 лет. Лечение под контролем врачей впервые начали применять в XIX в. в штольнях серебряных рудников близ австрийского города Oberzeiring. В 1959 г. в старой проходке карстовой шахты около городка Велички, возле Кракова, на глубине 200 м был организован санаторий на 70 мест, а год спустя подземная лечебница открылась в соляных копях Прайда (Румыния). С 1977 г. действует первая в России и в мире сильвинитовая спелеолечебница в калийном руднике на Верхнекамском месторождении калийных солей (г. Березники Пермской области). Спелеотерапия практикуется в самом большом в Европе подземном отделении Украинской аллергологической больницы, открытой в 1979 г. в пос. Солотвино Закарпатской области. Больные здесь лечатся на «двух койках»: одна в стационаре на 260 мест, а вторая — в подземной лечебнице, где они проводят 7–12 ч в сут, чередуя дневные процедуры и ночной сон. В Германии создан Немецкий союз спелеотерапии, объединяющий 12 курортов; метод получил название Hohlentherapie (пещерное лечение) или Heilstollentherapie (лечебные штольни). Врачи союза рекомендуют ежедневные процедуры по 2 ч, продолжительность курса должна составлять не менее
3-х нед. В Венгрии спелеотерапия признана официально. В настоящее время спелеотерапевтические лечебницы функционируют в Армении, Болгарии, Венгрии, Грузии, Киргизии, Польше, Румынии, Словакии, США (штат Монтана), Украине, Чехии. Длительность лечебных сеансов пещерного лечения составляет от 2 до 12 ч в сут, в продолжение которых пациенты читают, спят, занимаются дыхательной гимнастикой и даже играют в волейбол.
Клиническая эффективность подземной спелеотерапии в спелеолечебнице
г. Березники (15 лет наблюдений) составила 85,2% (у больных с тяжелой БА — 42,8%). При этом положительный эффект спелеотерапии у больных БА сохранялся в течение 1–3 лет в 93% случаев. По данным специализированного Спа-центра, расположенного на австрийском курорте Оберцайринг (Spa Center for Pulmonary Diseases Oberzeiring), эффективность лечения у пациентов с заболеваниями органов дыхания составила 72%.
Микроклимат подземных палат отличает факт стабильности: полное отсутствие пыльцевых аллергенов, практически стерильный воздух (3–5 микробов на 1 куб. м). Температура воздуха круглый год составляет 8–10 градусов выше нуля по Цельсию. В лечебных палатах отмечается высокий уровень ионизации воздуха (до 4000–5000 легких отрицательных ионов и 2200–3000 положительных аэроионов). Гамма-фон не превышает уровня, регистрирующегося на поверхности земли. Эффективность лечения атопических форм БА достигает 92%, а при инфекционно-зависимой форме — 67–78% (санаторий «Чон-Туз», Кочкарка, Киргизия).
Климатические камеры
Галотерапия (греч. hals — соль) — метод лечения с пребыванием в искусственно созданном микроклимате соляных пещер. Основным действующим фактором в этом случае является высокодисперсный сухой солевой аэрозоль (галоаэрозоль). Основную массу частиц аэродисперсной среды (более 97%) составляет респирабельная фракция (1–5 мкм), благодаря чему осуществляется эффективное воздействие аэрозоля во всех, в том числе самых глубоких отделах дыхательных путей. Физико-химические свойства аэрозоля определяют специфику методики галотерапии (ГТ), одной из особенностей которой является доставка в дыхательные пути чрезвычайно малых доз вещества. У пациентов с бронхиальной астмой ГТ способствует удлинению периода ремиссии и облегчению течения заболевания, в связи с чем становится возможен переход к меньшим дозам и более щадящим средствам базисной медикаментозной терапии БА. ГТ может применяться и у больных старших возрастных групп с хроническими обструктивными заболеваниями, имеющих, как правило, сопутствующую патологию, ограничивающую медикаментозную терапию.
Галокамеры — приоритетные разработки русской физиотерапевтической школы. Ими оснащены многие санатории, городские медицинские центры, в настоящее время они широко импортируются за рубеж. Некоторые разработчики продолжают пользоваться термином «спелеотерапия» (греч. speleon — пещера), хотя это не корректно, так как подземные условия как таковые не воспроизводятся при моделировании микроклимата. В настоящее время помещения, в которых создается микроклимат соляных пещер, называют по-разному: галокамера, спелеокамера, спелеоклиматическая камера, климатическая камера, соляная пещера, «живой воздух».
Спелеокамеры — это климатические камеры, облицованные сильвинитовыми блоками из Верхнекамских калийных рудников. Спелеокамеры позволяют производить высокоэффективное лечение особых категорий больных, которым противопоказано пребывание в подземных условиях (детей, стариков, инвалидов и т. п.). В отличие от галокамер, распылитель в спелеокамерах принципиально не используется. Клиническая эффективность сильвинитовой спелеоклиматотерапии БА у детей составляет 71%, при астме легкой степени — до 84 %.
Н. В. Маньшина
Медицинский центр «Медси», Москва
«Ловушки», в которые можно угодить при лечении бронхиальной астмы
Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ? С чем связаны возможны
 |
| Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания |
Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ?
С чем связаны возможные ошибки в диагностике?
Какова основная роль b-агонистов в терапии бронхиальной астмы?
Как назначаются кортикостероиды?
Несмотря на возросшую компетентность врачей и доступность эффективных методов лечения, смертность от бронхиальной астмы остается высокой. Предотвратить многие смертельные исходы и даже избежать большинства случаев госпитализации можно было бы при проведении правильного лечения.
Необходимо помнить, что ведение больных астмой — процесс сложный и длительный.
Недооценка степени несостоятельности дыхания. Тяжесть состояния пациента и степень несостоятельности его дыхательной системы можно не распознать, если пренебречь тщательным выяснением всех проявлений болезни и построением диаграммы измерений максимальной скорости потока (МСП) выдыхаемого воздуха.
Зачастую у больных астмой снижены виды на будущее, хотя некоторые и склонны недооценивать серьезность симптомов своего заболевания. Чтобы выявить такую недооценку, нужно подробно расспросить пациента, бывает ли у него кашель или хриплое дыхание ночью или при физической нагрузке.
Если пациентам не удается достичь наилучшей возможной функции легких, то для коррекции этого состояния необходимо для начала вычислить нормальную МСП выдыхаемого воздуха для данного пациента, пользуясь диаграммой, прилагаемой к пикфлуометру.
Если измеренная МСП более чем на 20% меньше вычисленной, стоит провести исследование обратимости этого состояния, что делается путем сопоставления МСП или жизненной емкости легких (ЖЕЛ) до и после лечения.
Необходимая терапия может состоять всего лишь в однократном приеме бронходилятатора, но если это не увеличивает МСП на 20%, то есть до вычисленного уровня, могут понадобиться более серьезные меры, например трехнедельный курс системных кортикостероидов (30 мг преднизолона в день для взрослых). Таким образом выясняется наилучший достижимый уровень МСП, на который ориентируются в последующем лечении.
Иногда пациенты сообщают об уменьшении одышки, но при этом значения МСП не изменяются. В таких случаях необходимо провести измерение ЖЕЛ с помощью спирометра, которое может подтвердить улучшение, не определяемое по МСП (рис. 2). Спирометрами в настоящее время укомплектованы все врачебные приемные.
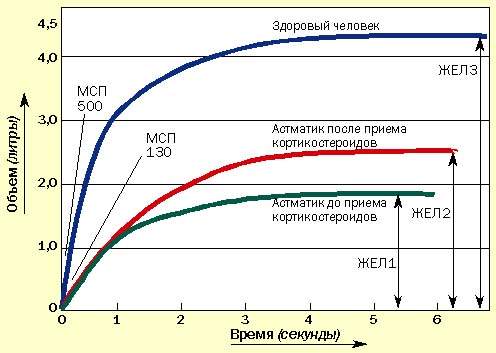 |
| Рисунок 2. Изменение ЖЕЛ под влиянием курса кортикостероидов. МСП может не измениться, но увеличение ЖЕЛ свидетельствует об улучшении состояния |
Бронхиальная астма, замаскированная под хроническое обструктивное заболевание легких (ХОЗЛ). Страдающие одышкой пациенты, которым поставлен диагноз ХОЗЛ или эмфизема, могут иметь скрытый бронхоспастический элемент, обусловленный бронхиальной астмой.
Таким пациентам необходимо провести исследование обратимости процесса, как описано выше. Любое улучшение функции легких можно поддержать, проводя адекватное лечение бронхиальной астмы. При отсутствии улучшения легочной функции назначение кортикостероидов ничем не оправдано, а только приводит к нежелательным побочным эффектам, таким как остеопороз.
Что должен помнить врач, наблюдающий больных с бронхиальной астмой
Постоянный прием b-агонистов короткого действия. Показано, что лечение астмы постоянным приемом b-агонистов увеличивает гиперреактивность легких и утяжеляет бронхиальную астму [1]. Если пациент использует b-агонисты скорее регулярно, чем случайно, их применение должно сопровождаться назначением ингаляционных кортикостероидов или, если кортикостероиды уже применяются, увеличением их дозы до достаточной, чтобы контролировать астму. Таким образом, b-агонисты оставляют на случаи одышки и хрипов.
Последние методические указания по лечению бронхиальной астмы в Британии рекомендуют начинать с высокой дозы ингаляционных или системных кортикостероидов для достижения быстрого контроля, затем постепенно снижать дозу до минимальной, обеспечивающей нормальное самочувствие пациента и оптимальные значения МСП или ЖЕЛ на фоне минимального применения бронходилятатора (рис. 3). Быстрое облегчение состояния, достигаемое при применении кортикостероидов, улучшает настроение пациента и увеличивает его доверие к лечению.
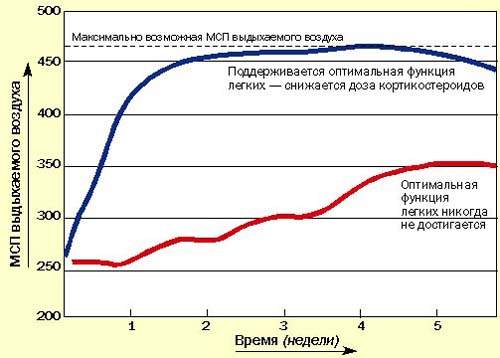 |
| Рисунок 3. Рекомендуется начинать с высоких доз кортикостероидов, а затем постепенно снижать дозу до минимальной (оптимальные значения МСП или ЖЕЛ) |
Последние данные свидетельствуют о том, что назначать кортикостероиды нужно как можно раньше всем астматикам, и не только для контролирования симптомов, но и для предотвращения прогрессирующих структурных повреждений легких, обусловленных хроническим воспалением [2,3]. Это означает, что кортикостероиды следует предпочесть b-агонистам, как только диагноз подтверждается МСП-диаграммой. b-агонисты остаются препаратами резерва на крайний случай.
Возможность альтернативного лечения. Хотя ингалируемые кортикостероиды должны быть краеугольным камнем в лечении астмы, в случаях, трудно поддающихся лечению, можно использовать и некоторые другие препараты. Доказано, что противовоспалительным эффектом обладают теофиллины в достаточно небольших дозах, но надо учитывать в каждом индивидуальном случае их возможное взаимодействие с другими препаратами.
Пожилым пациентам целесообразно назначать ипратропиум. Иногда оказываются эффективными недокромил и кромогликат.
Бронходилятаторы длительного действия, такие как сальметерол, могут облегчать состояние, особенно ночью, блокируя бронхоконстрикторные механизмы. Однако необходимо, чтобы все вышеперечисленные препараты сопровождались применением адекватных доз кортикостероидов.
Техника ингаляции. Нужно добиться, чтобы у пациентов выработались правильные навыки обращения с ингалятором. Врач должен помочь подобрать тот тип ингалятора, который наиболее удобен пациенту, и проверить его работоспособность. Для этого в кабинете врача должен быть полный набор ингаляторов.
Спейсеры. Применяемые вместе с аэрозольными ингаляторами, спейсеры облегчают проникновение препарата в легкие и снижают как накопление его в глотке, так и системное всасывание за счет проглатывания.
Спейсеры помогают координировать выброс препарата со вдохом. Это особенно важно при ингалировании кортикостероидов. Так как кортикостероиды применяются только дважды в день, громоздкий спейсер можно хранить дома.
Спейсеры обеспечивают лучшее накопление препарата в легких, чем распылители. Необходимо правильно их применять: встряхнуть ингалятор, чтобы лекарство смешалось с носителем, и однократно впрыснуть смесь с последующим скорейшим вдохом [4].
Триггерные факторы. Нераспознанные триггерные факторы могут быть и дома, и на работе, и на отдыхе, то есть практически в любом месте. Выявить источник поможет анамнез. Например, при профессиональной бронхиальной астме состояние улучшается во время отпуска и в выходные дни. Отсутствие раздражителя уменьшает или устраняет проявления болезни и снижает необходимость в лекарствах.
Проблемой, которую часто не принимают во внимание, может быть пассивное курение. Такие препараты, как b-блокаторы и нестероидные противовоспалительные средства (НПВС), также могут вызывать астму.
Использование распылителей (небулайзеров) без фоновой кортикостероидной терапии. При лечении острого астматического приступа без назначения пероральных кортикостероидов все еще используют распылители, которые обеспечивают проникновение более высокой дозы b-агонистов. Это действительно снимает бронхоспазм, но поскольку высокая доза b-агонистов не воздействует на сопутствующий воспалительный процесс, необходимо сразу же дать больному кортикостероиды внутрь, чтобы предотвратить нарастание приступа; эффект бронходилятаторов снижается по мере увеличения отека слизистой.
Если тяжесть приступа такова, что требуется небулайзер, необходимо назначить системные кортикостероиды. Даже при умеренном приступе бронходилятаторы сами по себе приносят лишь временное облегчение и есть опасность повторения приступа — возможно, глубокой ночью!
Несвоевременное назначение оральных кортикостероидов. Если не проводить противовоспалительной терапии, у больных нарастает отек слизистой, что приводит к повторению приступов. Такие пациенты часто нуждаются в госпитализации и назначении высоких доз кортикостероидов в течение нескольких дней, прежде чем у них наступит стабилизация состояния.
Пациенты, подверженные быстроразвивающимся приступам, нуждаются в как можно более раннем назначении кортикостероидов и бронходилятаторов. Они должны уметь распознавать ухудшение состояния, всегда иметь под рукой кортикостероиды и знать, как их использовать. Не следует заставлять этих пациентов дожидаться прихода к ним врача (рис. 4).
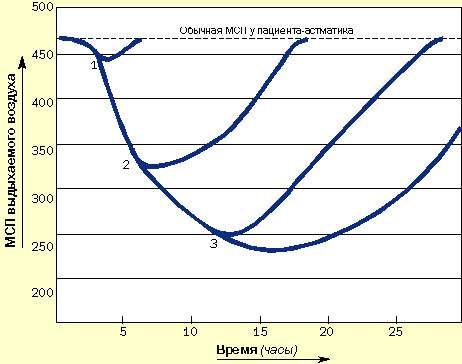 |
| Рисунок 4. Зависимость развития острых приступов от времени назначения кортикостероидов и как результат применения длительных курсов системной кортикостероидной терапии. (1) Кортикостероиды назначены сразу после возникновения приступа: выздоровление наступает быстро. (2) Кортикостероиды назначены через 6 часов: выздоровление замедлено. (3) Кортикостероиды назначены позже чем через 12 часов: приступ тяжелый и длительный, выздоровление наступает медленно |
Пациенты с постепенным развитием приступов могут подождать и посмотреть, помогает ли увеличенная доза ингаляционных кортикостероидов в сочетании с бронходилятаторами.
Неадекватный курс системных кортикостероидов. Иногда назначенные кортикостероиды отменяют до полного купирования приступа, что ведет к сохранению гиперреактивности бронхов и очередному приступу.
Подобная цепь событий может привести пациента к ложному заключению, что у него бронхиальная астма, трудно поддающаяся лечению.
Ситуацию можно исправить длительным курсом кортикостероидов, продолжающимся в течение нескольких дней после стабилизации состояния, и снижением их дозы постепенно до достижения минимальной поддерживающей.
Прекращение наблюдения за пациентом после острого приступа или госпитализации. Трудности возникают при отмене системного кортикостероида и назначении ингаляционного. В этот переходный период необходимо тщательное наблюдение; по достижении стабилизации состояния дозу ингалируемого кортикостероида постепенно снижают до минимально необходимой, чтобы заболевание никак себя не проявляло и функция легких была оптимальной.
Целью последующего лечения становится поддержание наивысшей МСП, достигнутой в больнице после курса системных кортикостероидов.
Консультация, проведенная через некоторое время после выписки, дает хорошую возможность проверить план ведения пациента, выяснить, что не так, и внести соответствующие поправки.
Кашель и хрипы с гнойной мокротой иногда принимают за легочную инфекцию. Однако мокрота больных астмой содержит гораздо больше эозинофилов, чем полиморфных клеток и бактерий. В пожилом возрасте левожелудочковая недостаточность и сердечная астма должны наводить на мысль о предшествующей бронхиальной астме. Будьте осторожны с b-блокаторами!
Внезапная одышка может быть обусловлена пневмотораксом или легочной эмболией. Хрипы встречаются при туберкулезе легких, бронхиальной карциноме или инородном теле и могут быть четко локализованы. Следовательно, у любого пациента с астмой, развившейся во взрослом возрасте, необходимо провести рентгенологическое исследование органов грудной клетки.
После установления диагноза основная цель врача — освободить пациента от проявлений болезни и оптимизировать функцию легких, а также установить контроль за болезнью. Для этого специально обученный медперсонал должен обучать больных и проверять правильность выполнения ими всех назначений.
Конечно, в некоторых случаях это может оказаться затруднительным, однако план предписанных действий способно усвоить абсолютное большинство больных.
Все пациенты должны:
Литература
1. Sears M. R., Taylor D. R. et al. Regular inhaled b-agonist treatment in bronchial asthma. Lancet 1990;336:1491–1396.
2. Tari Haahtela et al. Comparinson of terbutaline with budesonide in newly detected asthma. N Engl J Med 1991;325:388–392.
3. Redingon A. K., Howarth P. H. Airway remodelling in asthma. Thorax 1997;52:310–312.
4. O’Callaghan C., Barry P. Spacer devices in the treatment of asthma. BMJ 1997;314:1061–1062.
Спирометрия при хронической бронхиальной астме
Бочкообразная грудная клетка при хронической бронхиальной астме возникает из-за задержки воздуха в периферических отделах легких, что приводит к постоянному поддержанию грудной клетки в состоянии вдоха. Задержанный воздух не выдыхается и бесполезно занимает большую часть легких (остаточный объем). Это снижает объем воздуха (жизненную емкость легких), входящего в легкое.
Воздух задерживается из-за хронического воспаления, вызывающего отек слизистой периферических бронхиол. При лечении кортикостероидами отек спадает и воздух высвобождается. Это доказывается увеличением ЖЕЛ, определенной спирометрически. МСП может не изменяться (см. рис. 2.)
Обратите внимание!
Приступ астмы
Хроническая астма/ХОЗЛ



