10 лучших препаратов кальция
Какой кальций купить для укрепления костей.
вторник, 12 октября
Содержание
Кальций – очень важный макроэлемент, без которого организм не может правильно функционировать. Кальций – это не только крепкие кости и зубы. Он также отвечает за сокращение мышц, свертываемость крови, здоровье сердца и сосудов, функционирование нервной системы.
Чтобы получить из еды дневную норму кальция (примерно 1000 мг), вы должны выпивать стакан молока, стакан обычного йогурта и съедать кусок сыра чеддер. Но можно пойти более простым путем – и просто купить кальций в таблетках. Но здесь важно выбрать препарат, который будет хорошо усваиваться организмом. Именно такие средства – в нашем списке лучших препаратов кальция.
Формы кальция
Кальций в препаратах представлен в виде различных соединений. О них поговорим подробнее.
Как выбрать препарат кальция
Множество факторов влияют на то, как усваивается кальций в организме. Рассмотрим главные из них.
ВАЖНО! Любые препараты кальция нельзя запивать молоком. Молоко растворяет оболочку таблетки, а действующее вещество под действием желудочной кислоты быстро разрушается.
Как принимать таблетки кальция
Принимать препарат кальция лучше во время еды, поскольку для усвоения макроэлемента необходимы жиры, белки и желчные кислоты. Немаловажно учитывать также и циркадные (суточные) ритмы. В организме есть гормон, отвечающий за обмен кальция – его максимальная концентрация наблюдается во второй половине дня.
Суточную норму кальция лучше разделить на два приема, потому что 600-1000 мг кальция за один раз не усвоится. Запивать кальций нужно достаточным количеством воды (один стакан).
Если вы принимаете антибиотики из группы тетрациклинов, перерыв между антибиотиком и кальцием должен составлять не менее трех часов, потому что они связываются между собой и нейтрализуют действие друг друга.
Если вы принимаете мочегонные препараты, минимум раз в месяц контролируйте креатинин и кальций в крови.
Нельзя принимать кальций при:
Очень осторожно назначают препараты кальция пациентам с неконтролируемой гипертонией, тяжелой ишемической болезнью сердца, почечной и печеночной недостаточностью.
Топ-10 препаратов кальция
В нашем списке – как монопрепараты кальция, так и комбинированные. Мы собрали препараты с разной формой кальция и разной стоимостью, чтобы каждый мог выбрать то средство, которое ему больше всего подходит.
Кальций-D3 Никомед Форте
Этот препарат кальция можно смело назвать одним из самых популярных в России. «Кальций D3 Никомед Форте» продается в форме жевательных таблеток (в 1 таблетке – 500 мг чистого кальция и 400 МЕ витамина D3). Врачи рекомендуют принимать 2-3 таблетки кальция в день. На первый взгляд может показаться, что «Кальций D3 Никомед Форте» содержит слишком много витамина D (по сравнению с другими препаратами), но дневная доза этого витамина – от 800 до 1200 мг. Среди неоспоримых плюсов этого препарата – высокое содержания кальция и наличие витамина D. Минус один – не совсем демократичная цена.
Кальций-Д3 Никомед Форте
Такеда Фармасьютикал Компани, Япония
Now Foods, гидроксиапатит кальция
Это американский препарат кальция животного происхождения, то есть идеально подходит для укрепления зубов (97 % нашей зубной эмали – это кальций). Now Foods – это капсулы с порошком. Такая форма выпуска позволяет защитить кальций от агрессивного влияния желудочной среды, поэтому кальций усваивается практически полностью. Принимать кальций Now Foods можно с 18 лет, он уменьшает количество налета на зубах, делает их более «гладкими», дефекты эмали становятся не такими заметными, снижается вероятность развития кариеса.
Now Foods Гидроксиапатит кальция
Now Foods, США
Лечение и профилактика остеопороза: препараты выбора (ч. 4)
Комбинированные препараты кальция представлены в аптечном ассортименте большим количеством торговых наименований.
Преферанская Нина Германовна
Доцент кафедры фармакологии фармфакультета Первого МГМУ им. И.М. Сеченова, к.фарм.н.
КОМБИНИРОВАННЫЕ ПРЕПАРАТЫ КАЛЬЦИЯ
Кальция карбоната + Кальция лактоглюконат выпускается под ТН «Кальций-Сандоз форте», шипучие таблетки содержат Кальция карбоната 875 мг (1750 мг) + Кальция лактоглюконата 1132 мг (2263 мг), что эквивалентно 12,5 (25) ммоль ионизированного кальция.
Кальция карбоната + Холекальциферол выпускается под ТН «Кальций-D3 Никомед», жевательные таблетки со вкусом или ароматом апельсина (мятные). В 1 тб. содержится Кальция карбоната 1250 мг + Витамин D3 200 МЕ;
«Кальций-D3 Никомед форте», жевательные таблетки лимонные. В 1 тб. содержится Кальция карбоната 1250 мг + Витамин D3 400 МЕ, что эквивалентно элементарному кальцию 500 мг;
1 тб. препарата под ТН «Натекаль Д3» содержит Кальция карбоната 1500 мг и витамина D3 400 МЕ;
«КальцийОстеон» — таблетки для рассасывания со вкусом или ароматом апельсина. 1 тб. содержит Кальция карбоната 1250 мг и колекальциферол (витамин D3) 200 (400) МЕ;
«Компливит Кальций-D3» и «Компливит Кальций-D3 форте» — комбинированные препараты, действие которых обусловлено входящими в его состав компонентами, кальция фосфата 217 мг. Регулирует обмен кальция и фосфатов, снижает резорбцию и увеличивает плотность костной ткани, восполняет недостаток кальция и витамина D3 в организме, усиливает всасывание кальция в кишечнике и реабсорбцию фосфатов в почках, способствует минерализации костей.
В основном препараты кальция и витамина D используют для профилактики и комплексной терапии остеопороза (менопаузный, сенильный, «стероидный», идиопатический) и при осложнениях (любые переломы костей).
«Кальцемин», «Кальцемин Адванс» и «Кальцемин Сильвер» обладают целым рядом преимуществ. Наличие в их составе цитрата кальция снижает зависимость биодоступности препаратов от состояния пищеварительного тракта, а наличие карбоната кальция позволяет принимать препараты независимо от приема пищи. Цитрат кальция тормозит секрецию паратиреоидного гормона и тем самым повышает антирезорбтивное действие «Кальцемина», «Кальцемина Адванс» и «Кальцемина Сильвер». Присутствие в препаратах цитрата кальция снижает степень риска развития мочекаменной болезни при их длительном приеме. Имеющийся в составе препаратов витамин D3 повышает всасываемость кальция в кишечнике. Преимуществом препаратов является и наличие в их составе микроэлементов, необходимых для метаболизма костной ткани, – меди, цинка, марганца, магния, бора. «Кальцемин», «Кальцемин Адванс» и «Кальцемин Сильвер» оказывают остеохондропротекторное действие, стимулируют синтез коллагена, гликозаминогликанов в хрящах, костях, повышают темп накопления кальция в костях. В связи с положительным влиянием на формирование органического матрикса кости, минерализацию костной ткани эти комбинированные препараты могут использоваться для профилактики остеопенического синдрома, при сколиотических деформациях позвоночника, остеохондрозе, остеоартрозе, др. заболеваниях опорно-двигательного аппарата. Прием «Кальцемина» в дозе 2 тб. в день в течение 6 мес. достоверно снижает интенсивность вертебрального болевого синдрома у женщин с постменопаузальным остеопорозом и деформациями тел позвонков. Более выраженный эффект наблюдается у этой же категории больных при приеме «Кальцемина Адванс» по 2 тб. в день в течение 6 мес. Длительный прием таких препаратов больными с остеопорозом предупреждает развитие у них переломов шейки бедра.
«Витрум Кальций + Витамин D3» – 1 тб. содержит кальция карбоната из раковин устриц 1458 мг и витамина D3 200 МЕ.
«Морской кальций с витамином С» 0,5 г – биодоступная форма морского кальция из раковин моллюсков Белого моря с добавлением в микродозах 30 микро- и макроэлементов (БАД рекомендован институтом питания РАМН).
Препараты из яичной скорлупы, например, Кальцид, в который для лучшего усвоения Са включены витамины D и С, а также препараты, содержащие коралловый и устричный кальций, поскольку и яичная скорлупа, и коралловый, и устричный Са, по сути, есть тот же карбонат кальция плюс комплекс микроэлементов.
Казалось бы, что выбор препаратов с карбонатом кальция – самое правильное решение. Тем более что в настоящее время доля этих добавок в общем объеме выпускаемых кальцийсодержащих препаратов составляет около 85%, благодаря тому, что карбонат кальция из природных источников в 8–10 раз дешевле, чем цитрат кальция. Однако прием карбоната кальция имеет ряд недостатков.
Оказалось, что он хорошо действует только на людей со здоровым желудочно-кишечным трактом, поскольку при пониженной кислотности он плохо усваивается. Прием больших количеств карбоната кальция заметно понижает кислотность желудка, что особенно неприятно, если она и так понижена. Дело в том, что, попадая в желудок, карбонат кальция вступает в реакцию с соляной кислотой, содержащейся в желудочном соке. При этом выделяется углекислый газ, который вызывает метеоризм, запоры, усиливает образование соляной кислоты и вызывает другие проблемы. Тут уместно заметить, что препараты с карбонатом кальция не рекомендуется принимать натощак. Именно в этом случае снижение кислотности будет особенно ощутимо. Важно! Остальные же препараты кальция для лучшего усвоения как раз лучше не сочетать с приемом пищи.
Итак, очевидно, что наиболее оптимальным является прием комбинированных препаратов кальция, среди которых предпочтение следует отдать тем, которые содержат не только витамин D3, но и такие микроэлементы, как фосфор, магний. Применять же поливитаминные препараты при кальцидефиците, в которых содержание Са+2 недостаточно не только для лечения, но и для профилактики, не рационально.
Витамин D, его активные метаболиты и производные
Особое место в патогенезе, профилактике и терапии остеопороза отводится витамину D и его активным метаболитам. Витамин D рассматривается как стероид, превращающийся в организме в активный метаболит. Термин «витамин D» объединяет группу сходных по химическому строению двух форм витамина – эргокальциферола (D2) и холекальциферола (D3). Основным источником витамина D является его эндогенное образование в коже более 80% (D3) и только небольшая часть (до 20%) поступает экзогенно с пищей или при применении БАД. В норме витамин D3 (холекальциферол) синтезируется из находящегося в коже предшественника провитамина D3 – 7 дигидрохолестерина под влиянием ультрафиолетового света В-диапазона и тепла. Существуют различные факторы, от которых зависит уровень синтеза витамина D3: пигментация кожи, широта расположения региона, продолжительность светового дня, сезон года, погодные условия, площадь кожного покрова, не прикрытая одеждой. Зимой в странах, расположенных в северных широтах, большая часть ультрафиолетового излучения поглощается атмосферой, а в период с октября по март синтез витамина D3 практически отсутствует. С возрастом способность кожи производить витамин D3 уменьшается, после 65 лет она может снижаться более чем в 4 раза.
Дефицит D-гормона вызывает нарушение всасывания кальция. Снижение уровня кальция в плазме крови и уменьшение уровня активного метаболита витамина D в свою очередь вызывает пролиферацию клеток паращитовидной железы и увеличение секреции ПТГ. Такой вторичный гиперпаратиреоз вызывает остеокластическую резорбцию кости, нарушение процессов ремоделирования и минерализации костной ткани, снижение ее плотности и изменения костной архитектуры, что в свою очередь приводит к остеопорозу, повышению риска развития переломов. Международные исследования показали, что у большинства пациентов с остеопорозом диагностируется дефицит D-витамина. Выпускаются следующие препараты витамина DЗ –активный метаболит витамина DЗ Кальцитриол (Рокальтрол, Остеотриол) и его синтетический аналог Альфакальцидол (Альфа-Д3-Тева, Ван-Альфа, Оксидевит, Этальфа).
Оссеиногидроксиапатитный комплекс (Остеогенон), с одной стороны, благодаря наличию в составе комплекса органических веществ (остеокальцин, коллаген II типа и др.), способствует восстановлению и поддержке нормального образования костной ткани. С другой стороны, за счет минеральной составляющей — гидроапатита (комплекс кальция и фосфора в соотношении 2:1), Остеогенон ингибирует процесс резорбции. Биодоступность кальция в Остеогеноне выше по сравнению с другими препаратами, содержащими этот макроэлемент. Прием 2–4 тб. препарата в день достоверно уменьшает боли в спине и увеличивает двигательную активность. Препарат характеризуется хорошей переносимостью.
Применение ЛП, которые обладают способностью регулировать кальциевый баланс и уменьшать экскрецию кальция с мочой, например, тиазидных и тиазидноподобных диуретиков, может предотвращать остеопоротические переломы костей, т.к. они обладают определенной антиостеопоротической активностью. Тиазидные диуретики широко применяются лицами пожилого возраста для лечения артериальной гипертонии, сердечной недостаточности и устранения различных отеков.
Механизм, определяющий благоприятный эффект тиазидов на костную массу, пока до конца не выяснен. Тиазиды могут уменьшать экскрецию кальция и, таким образом, увеличивать плазменные уровни. Их действие связывают в первую очередь с увеличением почечной канальцевой реабсорбции кальция, что, в свою очередь, может приводить к увеличению уровня сывороточного кальция, снижению концентрации паратиреоидного гормона и активной формы витамина D. Другой потенциальный механизм действия тиазидов связан с незначительным подавлением карбоангидразы — фермента, принимающего участиe в остеокластопосредованной костной резорбции. Влияние на карбоангидразу, хотя и осуществляется некоторыми тиазидами, не считается основным механизмом действия, тогда как натрий, который проксимально не транспортируется, повторно реабсорбируется в нефроне.
Важно понимать, что остеопороз — нужно и можно лечить. Однако антиостеопоротическая терапия — длительный процесс, главное — набраться терпения. Если впереди 50-летие, то уже нельзя медлить, необходимо начать профилактическое пополнение запасов кальция и витамина D и запустить процесс омоложения костей сегодня, чтобы не жалеть об этом упущении завтра.
Применение препаратов для лечения остеопороза позволяет:
ТОП препаратов кальция
Кальций является одним из электролитов в организме. Это минерал, который несет электрический заряд при растворении в крови. Роль кальция в организме сложно переоценить, т. к. он является строительным материалом для костных структур, поддерживает здоровье клеточных мембран и принимает участие в передаче нервных импульсов. Также кальций обладает детоксикационным, противовоспалительным и противоаллергенным действием.
Лучшие препараты кальция представлены в рейтинге ниже. ТОП составлен в зависимости от эффективности и безопасности лекарственных средств, а также на основе отзывов. Не менее важный критерий – соответствие цена-качество. Самостоятельно подобрать лекарство непросто. Для начала следует проконсультироваться с врачом и при необходимости пройти обследование, чтобы уточнить диагноз.
Классификация препаратов кальция
Дефицит кальция часто развивается ползуче, а затем долго остается незамеченным. Это состояние может оказать негативное влияние на здоровье костей. Таким образом, увеличивается риск развития остеопороза и переломов костей.
Эксперты рекомендуют принимать добавки кальция только при доказанном дефиците данного минерала и витамина D или, а также при существующем остеопорозе. Главное – правильно подобрать препарат и дозировку.
Причины дефицита кальция в организме
Чтобы правильно выполнять свои разнообразные задачи, кальций должен присутствовать в организме в достаточном количестве. Но что такое достаточное количество? Суточные потребности разнятся в зависимости возрастных групп. В отличие от многих других питательных веществ, потребность в кальции не зависит от половой принадлежности. Мужчины и женщины нуждаются в минерале в одинаковой степени.
Таблица – Суточная потребность в кальции в зависимости от возраста
Кальций и витамин D в профилактике и лечении остеопороза
Кальций и витамин D имеют ключевое значение для поддержания здоровья костной ткани. Однако на протяжении последнего десятилетия их эффективность в профилактике остеопороза (ОП) вызывает споры, учитывая неоднозначность результатов контролируемых клинических исследований. Более того, высказываются опасения по поводу безопасности кальция для сердечно-сосудистой системы. Тем не менее, результаты нескольких метаанализов клинических исследований показали, что применение препаратов кальция ± витамина D у людей пожилого возраста, прежде всего женщин, задерживает снижение минеральной плотности костной ткани и вызывает уменьшение риска переломов. Убедительных данных в пользу увеличения риска сердечно-сосудистых исходов на фоне приема кальцийсодержащих препаратов также не получено. Препараты кальция и витамина D не заменяют бисфосфонаты и другие антиостеопоротические препараты у пациентов с ОП, однако лечение ОП необходимо всегда проводить на фоне адекватного потребления кальция и витамина D с пищей или в виде пищевых добавок. Назначение комбинированных препаратов, содержащих кальций и витамин D, необходимо также пациентам, получающим глюкокортикостероиды, даже в низких дозах, в течение более 3 мес, для профилактики стероидного ОП.
Остеопороз (ОП) – это самое распространенное заболевание костной ткани, характеризующееся снижением костной массы, ухудшением микроархитектуры и повышением хрупкости костей, которые приводят к увеличению риска переломов. В 2010 году в странах Европейского Союза расчетное число пациентов с ОП составляло 27,5 млн человек, в том числе 22 млн женщин [1], а в США – 10,2 млн [2]. При этом число людей со сниженной костной массой в несколько раз выше и, например, в США достигает 43,4 млн. По данным российского эпидемиологического исследования, ОП имеется примерно у каждой третьей женщины и каждого четвертого мужчины в возрасте 50 лет и старше [3]. Ожидается, что в Европе ежегодное число остеопоротических переломов (ОПП) увеличится с 3,5 млн в 2010 году до 4,5 млн в 2025 году, или на 28% [2]. Ежегодные затраты, связанные с ОП, в странах Европейского Союза в 2010 году составили 37 млрд евро, а в России прямые медицинские и немедицинские затраты на лечение ОПП за 1 год могут приближаться к 25 млрд руб. [4].
Важную роль в патогенезе ОП играет недостаточное потребление кальция и витамина D с пищей, поэтому на протяжении многих лет комбинированные препараты, содержащие эти и другие минералы, широко используют как для профилактики, так и лечения (в комбинации с бисфосфонатами или другими средствами) ОП. Дефицит кальция может препятствовать достижению адекватной пиковой костной массы у подростков и способствовать ее снижению у людей пожилого возраста.
Актуальность проблемы дефицита кальция была недавно подтверждена результатами крупного исследования, которое проводилось под эгидой Международного фонда остеопороза (IOF) [5]. В соответствии с рекомендациями IOF 2014 г. мужчины в возрасте от 50 до 70 лет должны потреблять 1000 г кальция в сутки, а женщины в возрасте старше 50 лет и мужчины в возрасте старше 70 лет – 1200 мг/сут [6]. По данным проведенного анализа, в 74 странах мира среднее потребление кальция с пищей варьировалось от 175 до 1233 мг/сут. Однако во многих странах Азии оно не превышало 500 мг/cут, а в большинстве стран Африки и Южной Америки составляло от 400 до 700 мг/сут. Среднее потребление кальция с пищей превышало 1000 мг/сут только в странах Северной Европы, а в России составило около 780 мг/сут. Во многих странах пониженное потребление кальция с пищей отмечалось преимущественно у женщин и людей пожилого возраста, для которых адекватное поступление этого минерала имеет особое значение. По данным других исследований, в нашей стране дефицит потребления кальция с пищей определялся у 60-90% россиян [7,8]. В рекомендациях Российской ассоциации по ОП указано, что в среднем российские женщины в возрасте 50 лет и старше потребляют менее 700 мг кальция в сутки, поэтому большинство из них нуждаются в увеличении потребления молочных продуктов или добавлении препаратов, содержащих как минимум 500 мг кальция, чтобы обеспечить рекомендуемое его потребление в 1200 мг/сут [9].
Сходные данные были получены и при анализе распространенности дефицита витамина D в популяции. J. Hilger и соавт. проанализировали 195 исследований, проводившихся в 54 странах более чем у 168000 участников [10]. Средние сывороточные уровни 25-гидроксивитамина D в популяции варьировались в широких пределах, однако в 37% исследований они были ниже 50 нмоль/л, что указывало на дефицит витамина. Результаты эпидемиологических исследований свидетельствуют о том, что частота недостаточности витамина D в популяции достигает 50%, а выраженный дефицит витамина наблюдается у 1 млрд человек [11]. Факторы, способствующие развитию дефицита витамина D, включают в себя недостаточное его потребление с пищей, преимущественное пребывание в закрытых помещениях, загрязнение окружающей среды, которое ограничивает воздействие на человека солнечного света, необходимого для активации синтеза витамина D из 7-дигидрохолестерина в эпидермисе.
Минеральная плотность костной ткани
Результаты некоторых исследований свидетельствуют о том, что минеральная плотность костной ткани (МПКТ) зависит от потребления кальция с пищей. Например, в Корее подобная ассоциация была изучена более чем у 4600 мужчин и женщин в возрасте старше 50 лет, распределенных на группы в зависимости от потребления кальция и сывороточной концентрации 25-гидроксивитамина D [12]. Недостаточное потребление кальция ассоциировалось с более низкой МПКТ в области шейки бедра как при более низкой, так и более высокой сывороточной концентрации 25-гидроксивитамина D. Полученные данные свидетельствовали о том, что более высокие сывороточные уровни витамина D не позволяют компенсировать дефицит потребления кальция с пищей.
J. Wu и соавт. оценивали эффективность кальция в профилактике снижения МПКТ на основании метаанализа 17 контролируемых клинических исследований у 2537 женщин постменопаузального возраста [13]. Результаты моделирования показали, что возраст и количество кальция, поступающего с пищей, были ключевыми факторами, влиявшими на изменение МПКТ. У женщин в возрасте 50, 60, 70 и 80 лет, потребляющих 1200 мг кальция в сутки в течение 2 лет, можно ожидать увеличения МПКТ на 1,33%, 1,94%, 2,60% и 3,27%, соответственно, в то время как при потреблении кальция в дозе 700, 1200, 1300 и 2000 мг/сут в течение того же срока у женщины в возрасте 60 лет степень увеличения МПКТ может составить 1,62%, 1,94%, 1,97% и 2,13%, соответственно. Таким образом, адекватное суточное потребление кальция составило 1200 мг/сут, так как дальнейшее его увеличение не приводило к существенному дополнительному эффекту на МПКТ у женщин постменопаузального возраста.
У женщин быстрое снижение МПКТ начинается за 1 год до последней менструации и продолжается в течение примерно 2 лет после наступления менопаузы, после чего скорость снижения МПКТ замедляется [14]. В течение указанного 3-летнего периода средняя скорость снижения МПКТ в области поясничных позвонков и шейки бедра составляет 2,5% и 1,8% в год, соответственно [15]. За 5 лет степень снижения МПКТ достигает 10%, а увеличение потребления кальция позволяет нивелировать или по крайней мере уменьшить этот эффект.
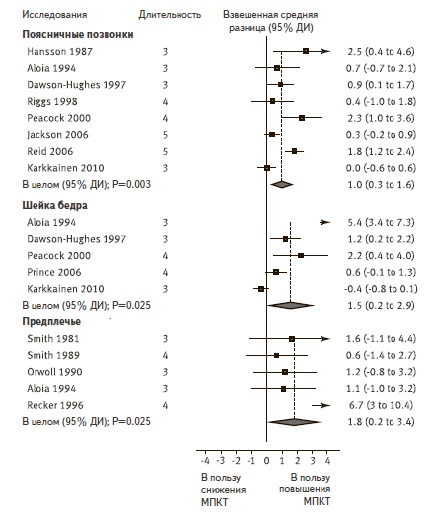
V. Tai и соавт. провели мета-анализ 59 рандомизированных контролируемых исследований, в которых изучалось влияние кальция (±витамина D) на МПКТ у лиц в возрасте старше 50 лет (подавляющее большинство участников исследований составили женщины) (рис. 1) [16]. В 15 исследованиях (n=1533) оценивали результаты потребления кальция с пищей, а в 51 исследовании (n=12257) изучали кальцийсодержащие препараты. Увеличение потребления кальция с пищей привело к увеличению МПКТ в области бедренной кости и всего скелета на 0,6-1,0% через 1 год и МПКТ в области бедренной кости, поясничных позвонков, шейки бедра и всего скелета на 0,7-1,8% через 2 года. Существенных изменений МПКТ в области предплечья выявлено не было. Применение препаратов кальция ассоциировалось с увеличением МПКТ в области бедренной кости, шейки бедра, поясничных позвонков, предплечья и всего скелета на 0,7-1,8% через 1, 2 и 2,5 года (рис. 1). Степень увеличения МПКТ в более поздние сроки была сопоставимой с таковой в течение первого года. Монотерапия препаратами кальция и препаратами, содержащими кальций и витамин D, оказывала сопоставимое влияние на МПКТ. Это согласуется с результатами мета-анализов, которые свидетельствуют о том, что витамин D сам по себе не вызывает увеличения МПКТ [17,18].
Таким образом, адекватное потребление кальция с пищей ассоциируется с более высокой МПКТ в области шейки бедра, а увеличение потребления кальция с пищей или применение кальцийсодержащих препаратов у женщин в период перименопаузы вызывает умеренное увеличение МПКТ в области различных костей и всего скелета.
Риск падений
Непосредственной причиной переломов у людей как без ОП, так и с ОП являются падения, частота которых увеличивается с возрастом. Витамин D и кальций принимают участие в регуляции мышечной функции, поэтому была высказана гипотеза о том, что их применение может способствовать улучшению силы мышц и снижению риска падений. В нескольких исследованиях было показано, что низкие сывороточные концентрации 25-гидроксивитамина D, особенно менее 20 нг/мл (50 нмоль/л), ассоциируются с увеличением риска падений [19,20].
K. Stockton и соавт. при мета-анализе 17 рандомизированных контролируемых исследований (n=5072) не выявили увеличения силы мышц при применении витамина D у взрослых с сывороточной концентрацией 25гидроксивитамина D >25 нмоль/л [21]. В то же время в других исследованиях у пациентов с концентрацией 25гидроксивитамина D
Профилактика переломов
Эффективность препаратов кальция и витамина D в профилактике ОПП изучались в многочисленных исследованиях, в которые включали людей пожилого возраста, преимущественно женщин. В самом крупном рандомизированном контролируемом исследовании (WHI) приняли участие 36282 американки в возрасте от 50 до 79 лет, которые получали кальция карбонат, содержащий 1000 мг элементарного кальция, + витамин D в дозе 400 МЕ/сут или плацебо [28]. Примерно 10% из них перенесли переломы в возрасте старше 55 лет. Длительность наблюдения составляла 7 лет. В конце периода наблюдения МПКТ бедренной кости в основной группе была на 1,06% выше, чем в контрольной (р
Нежелательные эффекты кальция и витамина D
На протяжении последнего десятилетия продолжаются споры по поводу возможных нежелательных эффектов применения кальция, в частности повышения риска сердечно-сосудистых исходов [52]. Еще в 2008 году в 5-летнем рандомизированном клиническом исследовании Auckland Calcium Study было выявлено увеличение риска инфаркта миокарда у пожилых женщин, получавших препарат кальция, по сравнению с таковым в группе плацебо [53]. Сходные данные были получены в нескольких мета-анализах. Например, M. Bolland и соавт. при анализе рандомизированных контролируемых исследований препаратов кальция показали, что применение кальция и витамина D ассоциировалось с увеличением риска инфаркта миокарда на 25% и суммарного риска инфаркта миокарда и инсульта на 15% [54]. Увеличение риска сердечно-сосудистых исходов при лечении препаратами кальция было отмечено также в когортных исследованиях, проводившихся в Швеции и Финляндии [55,56]. В основе неблагоприятного эффекта кальция на сердечно-сосудистую систему может лежать преходящая гиперкальциемия, способствующая развитию кальциноза сосудов.
Однако увеличение риска сердечно-сосудистых исходов под действием кальция не было подтверждено в других крупных исследованиях и мета-анализах. Например, в исследовании WHI не было отмечено увеличения риска инфаркта миокарда, коронарной болезни сердца, инсульта или любых сердечно-сосудистых исходов у женщин, получавших кальций и витамин D, как во всей выборке, так и в выборке пациенток, которые не получали подобные препараты до исследования [29]. Следует отметить, что в этом исследовании лечение препаратом кальция и витамином D ассоциировалось с увеличением риска образования камней в почках, хотя частота нефролитиаза в основной и контрольной группах составила всего 0,35% и 0,30%, соответственно. Неблагоприятный эффект кальция на риск сердечно-сосудистых осложнений не был установлен и в мета-анализе, проводившемся под эгидой Амери кан ского национального фонда остеопороза [57]. На основании полученных данных Национальный фонд остеопороза и Американское общество профилактической кардиологии опубликовали совместное заявление, в котором указано, что применение кальция ± витамина D с пищей или в виде пищевых добавок не сопровождается увеличением риска сердечно-сосудистых или цереброваскулярных осложнений и смерти от любых причин у здоровых взрослых людей, а потребление кальция в дозе не более 2000-2500 мг/сут можно считать безопасным для сердечно-сосудистой системы [58].
Заключение
Адекватное потребление кальция и витамина D с пищей или в виде пищевых добавок является основой профилактики ОП. В клинических исследованиях длительное применение препаратов кальция и витамина D у женщин постменопаузального возраста задерживало снижение МПКТ и вызывало снижение риска переломов. Последний эффект был более выраженным при высокой приверженности к лечению. Препараты кальция и витамина D не могут служить альтернативой бисфосфонатам и другим антиостеопоротическим средствам у пациентов с ОП, однако лечение ОП необходимо проводить на фоне адекватного потребления кальция с пищей или в виде пищевых добавок. ОП часто осложняет лечение ГКС, которые по-прежнему широко используют для лечения различных иммуновоспалительных заболеваний. Снижение МПКТ наблюдается даже при относительно непродолжительном применении этих препаратов в небольших дозах. В связи с этим все больные, получающие ГКС в дозе ≥2,5 мг/сут в пересчете на преднизолон в течение по крайней мере 3 мес, нуждаются в адекватном потреблении кальция и витамина D c целью профилактики стероидного ОП. Результаты клинических исследований и мета-анализов не позволяют сделать вывод о том, что применение кальция ассоциируется с увеличением риска сердечно-сосудистых исходов у здоровых людей.







