Иммунизация и вакцинация

Дженнер привил восьмилетнему мальчику жидкость из пузырьков на руке доярки, и мальчик приобрел иммунитет к натуральной оспе. После успешной и массовой проверки этого метода иммунизация как средство борьбы с инфекционными заболеваниями стала распространяться повсеместно. Благодаря широкой кампании, проведенной под эгидой Всемирной организации здравоохранения, в настоящее время оспа практически исчезла с нашей планеты.
Пассивную иммунизацию применяют также для лечения заболеваний, вызванных бактериальными токсинами (в частности, дифтерии ), укусов ядовитых змей, укусов пауков и для специфической ( анти-Rh0(D)-иммуноглобулин) и неспецифической ( антилимфоцитарный иммуноглобулин) иммуносупрессии.
Для пассивной иммунизации пользуются тремя видами препаратов:
— специфическими человеческими иммуноглобулинами с высоким содержанием антител против определенных возбудителей (например, против вируса гепатита В или против вируса varicella-zoster );
— специфическими сыворотками, в том числе антитоксическими, полученными от иммунизированных животных.
| Версия для печати | Версия для MS Word | Эпидемиологический надзор |

| (c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2021 г. Адрес: 629000, г. Салехард, ул. Титова, д. 10 Итог вакцинопрофилактики – какой иммунитет вырабатывается при введении вакцины?Вакцинирование – это процесс, целью которого является формирование защитных сил к определенным вирусным и инфекционным патологиям. Иммунизировать начинают с самого рождения. Некоторые родители негативно относятся к прививкам, считая, что они причиняют вред неокрепшему детскому организму. Но педиатры утверждают, что без профилактики, малыш подвержен опасным заболеваниям. Важно понимать, какой иммунитет вырабатывается при введении вакцины, как долго он сохраняется. Роль вакцинации в иммунологии Вакцинирование подразумевает введение определенной дозы антигенного материала в организм, с целью выработки защитных сил к конкретному вирусному, инфекционному заболеванию. Прививки играют большую роль в иммунологии. Пока что вакцины являются единственным эффективным способом защиты от заражения и развития осложнений некоторых патологий. С самого рождения детей планово прививают против дифтерии, коклюша, паротита, столбняка, гриппа, кори, краснухи, полиомиелита, гепатита, туберкулеза. По желанию проводят вакцинацию от бешенства, ветрянки, клещевого энцефалита, чумы, сибирской язвы. Существуют поливалентные препараты. Например, АКДС защищает одновременно от столбнячной, дифтерийной и коклюшной болезней. В любом случае иммунопрофилактика эффективна и приемлема для предупреждения эпидемий опасных заболеваний. В иммунологии известны такие типы вакцин: Сегодня благодаря разработкам в сфере иммунологии и микробиологии, начали создавать биосинтетические прививки. Их получают методами генной инженерии. Какой иммунитет вырабатывается при введении вакцины? Итогом вакцинирования является выработка защитных сил. У привитого человека формируется приобретенный иммунитет к определенным инфекциям и вирусам. Суть профилактики в том, что в организм вводится антигенный материал. Иммунные клетки сразу начинают реагировать на инородные вещества, продуцируя антитела, которые борются с вирусами и бактериями. Когда эти вещества достигают нужной концентрации, человек становится защищенным от последующего заражения. Создание искусственного иммунитета происходит по-разному. Одни прививки достаточно вводить единожды, другие требуют периодического повторения. В зависимости от необходимости ревакцинации, приобретенный иммунитет может быть первичным (сформированным после одноразовой инъекции) и вторичным (полученным в результате повторного введения антигенного материала). Через сколько дней после прививки возникает иммунный ответ? Иммунный ответ начинает формироваться сразу после введения вакцины. Но выявить наличие антител в сыворотке можно лишь спустя латентный период, который после первой прививки длится около 7-10 дней. Требуемая для надежной защиты концентрация антител, достигается спустя 3-4 недели после иммунизации. Поэтому в течение месяца ребенок еще подвержен заражению опасными патологиями. Медики отмечают, что антитела, которые относятся к разным классам иммуноглобулинов, образуются в неодинаковые сроки. Например, IgM формируются рано и проявляют низкое сходство к живому либо убитому патогену, анатоксину. Что касается поздних антител IgG, то они обеспечивают более надежную защиту. Есть такая категория людей, у которых специфический иммунитет от прививки не вырабатывается даже после многократного введения антигенного материала. Подобная особенность организма называется вакцинальной недостаточностью. Причину такого состояния медики видят в отсутствии у молекул HLA класса II участков, ответственных за распознавание антигенов. Вторичный иммунный ответ обычно проявляется быстрее – на 4-5 сутки после вакцинопрофилактики. Это объясняется наличием в крови человека определенного количества антител, которые моментально реагируют на проникновение в организм антигена. После повторной прививки резко повышается концентрация IgG. Сроки возникновения иммунного ответа зависят от таких факторов: Доктора отмечают, что не всегда низкая концентрация антител свидетельствует о подверженности к патологии. Есть ряд инфекций, для которых малого присутствия защитных тел, достаточно для противостояния заражению. Например, для предупреждения столбнячной болезни IgG в сыворотке должен быть на уровне 0,01 МЕ/мл. На какое время сохраняется иммунный ответ, возникающий путем иммунизации? Многие пациенты интересуются, на какое время сохраняется иммунный ответ, возникший в результате вакцинации. Все зависит от типа и качества прививки, введенной дозы, особенностей организма, наличия протективных антигенов, возраста человека. Например, антитела после профилактики гриппа наблюдаются в крови в течение 6-12 месяцев. Объясняется такой малый срок защиты тем, что вирус ежегодно мутирует. Вакцина против коревой болезни для детей действует около 5-5,5 лет, а для взрослых, прошедших полный курс прививок, – примерно 20 лет. Вакцинирование против свинки, краснухи и кори детям обеспечивает защиту на 5-6 лет, а взрослым – на 10 и более лет. У некоторых мужчин и женщин иммунный ответ сохраняется в течение всей жизни. После прохождения курса иммунопрофилактики гепатита В, человек становится защищенным на 20-25 лет. После укола АКДС первичный иммунный ответ наблюдается в течение 1,5-2 месяцев. После трехкратного введения препарата защита сохраняется в течение 8 месяцев. Далее для поддержки крепости детям вводят АКДС в 6 и 14 лет. У взрослых иммунный ответ отмечается на протяжении 10 лет. Методы оценки поствакцинального иммунитета у человека Для определения крепости приобретенного вследствие вакцинирования иммунитета, проводят специальные тесты. Существует немало методик оценки. Выбор зависит от типа используемой прививки и особенностей организма. Сегодня выполняется анализ приобретенных защитных сил после профилактики свинки, туберкулеза, коклюша, столбняка, кори, гриппа, бруцеллеза, туляремии, полиомиелита и т.п. Для выявления напряженности защитных сил применяют следующие способы: Используемые методики абсолютно безвредные, доступные и подходят для массового обследования. Правда ли, что вакцины обладают свойством убивать иммунную защиту ребенка? Противники вакцинирования утверждают, что прививки способны убивать иммунитет ребенка. Но исследования ученых опровергли такое предположение. Прививка действительно приводит к временному ослабеванию защитных сил. Это объясняется тем, что антигенный материал провоцирует определенные изменения в организме. В ходе такого процесса, иммунная система занята борьбой с искусственно введенным патогеном. В период выработки антител ребенок становится уязвимым к некоторым заболеваниям. Но после того как иммунный ответ сформируется, состояние нормализуется, организм становится крепче. Последние исследования американских ученых показали, что прививка не разрушает защитный барьер малыша. Были изучены медицинские сведения 944 детей возрастом от 2 до 4 лет. Одних малышей повергли воздействию 193-435 антигенов, другие не получали плановые вакцины. В итоге оказалось, что никакой разницы в подверженности инфекционным и неинфекционным заболеваниям, у непривитых и иммунизированных нет. Единственное, вакцинированные стали защищенными от тех болезней, от которых они прошли профилактику. Таким образом, прививки способствуют выработке специфического первичного или вторичного иммунитета. Защитные силы сохраняются в течение долгого времени и позволяют предупредить развитие опасных инфекционных и вирусных патологий. Самые частые вопросы о прививках. Часть 1. Общие вопросыОпубликовано в журнале: А. С. Боткина, к.м.н., доцент, ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, г. Москва
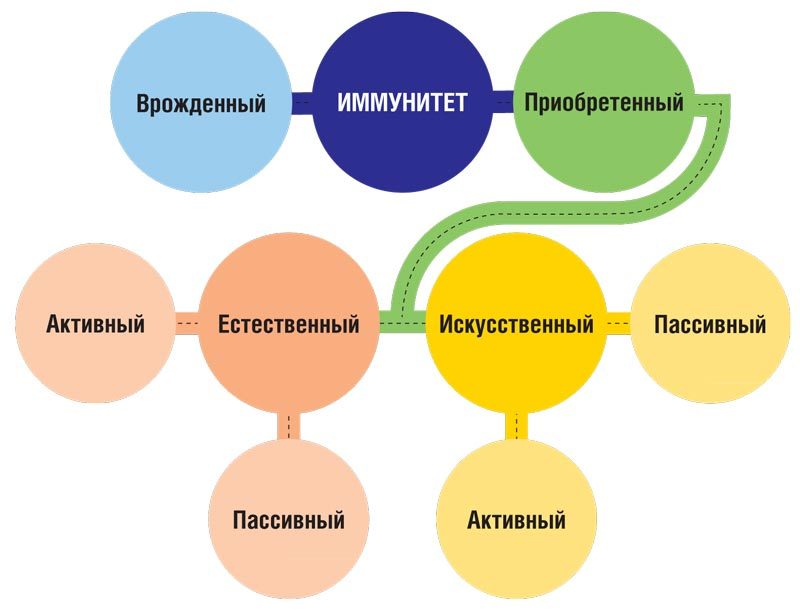
Желание победить болезнь, а лучше – предотвратить ее возникновение занимало умы врачей во все времена. С этой целью применялось множество различных средств: от заговоров и заклинаний до лекарственных препаратов. Однако несмотря на усилия человека, микроскопические патогены побеждали. Впервые для профилактики болезни сам патоген стали применять в Древнем Китае, когда для создания искусственной невосприимчивости к натуральной оспе вводили в нос и втирали в кожу здоровым людям растертые в порошок корочки оспенных пустул. Однако метод не получил широкого распространения, так как часто вызывал тяжелые формы заболевания и гибель привитых. Началом успешной борьбы с инфекционными болезнями можно считать 1796 г., когда английский врач и ученый Э. Дженнер предупредил заражение человека натуральной оспой. Он привил 8-летнего мальчика содержимым пустулы, взятым от заболевшей коровьей оспой молочницы. Привитой перенес слабую форму инфекции и приобрел устойчивость к инокуляции содержимого пустулы больных натуральной оспой. Материал, использованный для этой цели, был назван вакциной (от лат. Vacca – корова), а сам метод прививки – вакцинацией. Так родилась первая вакцина и начала свою историю наука о вакцинации. С момента первого опыта Дженнера прошло уже более 200 лет. Ликвидирована натуральная оспа, практически ликвидированы паралитический полиомиелит, дифтерия, резко сократилось количество коклюша, кори, эпидемического паротита и др. Однако, несмотря на видимые преимущества, споры о целесообразности вакцинации не прекращаются, а порой усиливаются, выливаются в конфликты и активную антипрививочную кампанию [2]. И даже у активных приверженцев вакцинации, родителей и врачей, постоянно возникает множество вопросов. В статье мы постараемся осветить наиболее часто задаваемые из них. Вопрос 1: нужно ли прививать ребенка: насколько эффективна вакцинация? Вакцинация – введение антигенного материала с целью вызвать иммунитет к болезни, который предотвратит заражение или ослабит его отрицательные последствия. В нашем кишащим патогенами мире речь не идет об отмене вакцинации, а лишь о грамотном ее применении [3]. Благодаря вакцинопрофилактике удалось ликвидировать и существенно уменьшить количество более 40 различных инфекционных заболеваний, что снизило смертность населения и продлило жизнь человека. По данным ВОЗ, благодаря развернутым по всему миру программам вакцинации ежегодно удается сохранить 6 млн детских жизней и 750 тыс. детей не становятся инвалидами. Вакцинация ежегодно дарит человечеству 400 млн дополнительных лет жизни [4; 5]. Количество осложнений, возникающих после перенесенного инфекционного заболевания, в сотни раз превышает аналогичные после вакцинации. Кроме того, вакцины не только создают специфическую защиту от конкретных инфекций, они оказывают сильное неспецифическое действие, стимулируя многочисленные факторы естественной резистентности. Таким образом, вакцинация является самым эффективным и экономически выгодным профилактическим мероприятием, известным в современной медицине [6; 7]. Вопрос 2: какой иммунитет «лучше»: после перенесенной болезни или вакцинации? Часто можно слышать от родителей, а порой и от самих врачей, фразу: «Пусть переболеет: иммунитет крепче (лучше) будет». Так ли это? Термин «иммунитет» произошел от лат. immunitas, что в переводе означает «свобода от податей». В настоящее время под иммунитетом понимают защиту организма, направленную против проникновения генетически чужеродных патогенов и веществ с антигенными свойствами. Иными словами, основная задача иммунной системы – защита и сохранение генетического постоянства человека. Иммунитет подразделяется на врожденный, тот с которым человек появляется на свет и приобретенный, возникающий в результате контакта с патогенами (см. рис. 1). Приобретенный естественный активный иммунитет возникает при контакте с циркулирующими в окружающей среде дикими штаммами возбудителя (инфекционное заболеваний), а пассивный – при поступлении в организм ребенка материнских антител трансплацентарно и с молоком (активен до 3–4 мес.). Искусственный приобретенный иммунитет формируется в результате введения в организм человека вакцины (активный) или иммунных сывороток и иммуноглобулинов (пассивный). При контакте с возбудителем, естественно или искусственно попавшим в организм, включаются одни и те же механизмы иммунного ответа [8]. Искусственный (поствакцинальный) иммунитет отличается от естественного, возникающего под влиянием перенесенной инфекции, меньшей напряженностью и напрямую зависит от вида вакцин (см. рис. 2). Обусловлено это тем, что при инфекции и введении живой или цельноклеточной вакцины организм отвечает на весь комплекс антигенов, входящих в состав микроорганизмов, тогда как при введении субъединичной вакцины иммунитет формируется под влиянием только отдельных антигенов (столбнячного, дифтерийного анатоксинов, Нbs-антигена и др.). Этим обуславливается и некоторое различие в длительности поствакцинального и постинфекционного иммунитета (табл. 1). Таблица 1. Продолжительность постинфекционного и поствакцинального иммунитета
Однако в процессе формирования естественного иммунитета возникает гораздо больше рисков от осложнений, вплоть до летального исхода. Так что в одних случаях целесообразнее перенести инфекцию, а других сделать прививку. Вопрос 3: содержат ли современные вакцины токсические примеси, такие как алюминий и ртуть? Опасно ли это для здоровья ребенка? Вакцины – это биологические препараты, применяемые для активной иммунизации с целью специфической профилактики инфекций. В состав вакцин входят: Идеальная вакцина должна быть высокоэффективной и безопасной. Эффективность зависит от реактивности макроорганизма и свойств антигена, используемого для вакцинации. Но повышение безопасности зачастую сопровождается понижением эффективности, так как чем выше степень очистки антигена, тем ниже его иммуногенная активность. Именно поэтому вакцинный препарат требует введения неспецифических иммуностимуляторов – адъювантов [9]. Механизм действия адъювантов сводится либо к стимуляции иммунной системы макроорганизма, либо к изменению структуры антигена, усиливая тем самым ответ на его внедрение. Кроме того, применение адъювантов позволяет получить надежный иммунитет даже на малые дозы антигена, уменьшить количество инъекций и снизить лекарственную нагрузку на организм. Наиболее часто в качестве адъюванта (только в инактивированные вакцины!) добавляют соли алюминия. Алюминий является одним из самых распространенных металлов в природе. Он присутствует во многих тканях нашего организма (головной мозг – 0,02 мг/г, легкие – 0,59 мг/г), поступает к нам с водой и пищей, содержится в грудном молоке (0,01 мг/мл), применяется в качестве лекарственных препаратов (антациды). Случаи хронической интоксикации алюминием связаны, прежде всего, с пищей, водой или вдыханием алюминиевой пыли. Повышенное поступления растворимых солей алюминия оказывает выраженное токсическое действие на весь организм [10]. В качестве адъюванта используют нерастворимые соли алюминия с практически нулевой биодоступностью, следовательно, опасения все беспочвенны [11]. В силу своей нерастворимости и депонирования в месте инъекции системные реакции на введение вакцины исключены, а местные закономерны и не требуют дополнительного лечения. Для обеспечения высокой безопасности, препятствия контаминации препарата микробной флорой обязательно введение и консервантов. Наиболее широкое применение нашли антибактериальные препараты. Для исключения лекарственной непереносимости рекомендуется тщательный сбор анамнеза, а в случае невозможности – проведение лекарственной пробы. Большой страх вызывает тиомерсал ртути, в незначительных количествах содержащийся в ограниченном перечне вакцин. Ртуть также является достаточно распространенным в природе элементом и в незначительных количествах содержится практически во всех тканях и органах нашего организма (0,3–2,0 мг/кг). Даже в крови новорожденных детей, до введения какой-либо вакцины, количество ртути составляет 0,1–4,5 нг/мл. Ежедневно человек массой тела 70 кг усваивает с пищей около 2,5–17 мкг ртути. Соли ртути оказывают выраженное токсическое действие на все живые организмы, что и послужило причиной использования ее в качестве консерванта. Содержание тиомерсала ртути в вакцинном препарате ничтожно мало – 0,3–0,5 мкг на дозу, а через 24 ч после введения вакцины снижается до 2,8 нг [12]. На сегодняшний день нет ни одного исследования, подтвердившего системное токсическое действие тиомерсала (при применении в стандартных дозах) или причастность его к развитию аутизма [13]. Так, в Канаде при обследовании почти 30 000 детей было выявлено, что среди получивших вакцинный препарат, содержащий мертиолят ртути, случаев аутизма было меньше, чем у детей, получавших вакцину без этого препарата [14]. Аналогичные данные были получены и в других странах, однако с 2003 г. ни одна педиатрическая вакцина не содержит солей ртути. Практически все вакцины по основным показателям безопасности и эффективности соответствуют требованиям ВОЗ, но почти каждая нуждается в дальнейшем улучшении. И в заключение хочется напомнить, что токсическим при определенных условиях может стать практически любой химический элемент, даже кислород. Вопрос 4: насколько часты осложнения после вакцинации? Вопрос безопасности вакцин является, пожалуй, самым частым на приеме у педиатра. Необходимость вакцинации как наиболее эффективного средства предупреждения инфекций не вызывает сомнений. В то же время известно, что в поствакцинальном периоде, иногда даже в день прививки, могут возникать разнообразные заболевания. В таких случаях родители, а также сами врачи часто связывают заболевания детей с введенной вакциной, и это служит причиной отказа от дальнейшей вакцинации, снижает доверие и дискредитирует вакцинацию. Сразу нужно подчеркнуть, что не существует абсолютно безопасных вакцин. Вакцина – это лекарственный препарат, а медицина не знает ни одного лекарства даже от аллергии, у которого не было бы побочных эффектов. Прежде, чем говорить об осложнениях, необходимо разобраться в терминологии. Различают три принципиально различных события: Побочное действие вакцины – это способность вакцины вызывать функциональные и морфологические изменения в организме, выходящие за пределы физиологических колебаний и не связанные с формированием иммунитета. По сути, является отражением реактогенности вакцин. Клинически проявляется в виде незначительного недомогания, лихорадки, нерезко выраженных местных реакций, которые в большинстве случаев разрешаются самостоятельно. Поствакцинальные реакции – клинические и лабораторные признаки временных патологических изменений в организме, связанные с вакцинацией. Это закономерные, ожидаемые процессы в поствакцинальном периоде, указанные в инструкциях к вакцинам. Различают: В зависимости от степени выраженности все поствакцинальные реакции разделяют на слабые (лихорадка до 37,5°С, размер инфильтрата не превышает 3 см), средние (лихорадка до 38,5°С, размер инфильтрата не превышает 6 см) и сильные (лихорадка более 38,5°С, размер инфильтрата более 6–8 см). Все проявления обычного вакцинального процесса кратковременны и разрешаются обычно в течение 3–5 дней. Поствакцинальные осложнения – клинические проявления стойких патологических изменений в организме, связанные с вакцинацией и не свойственные обычному вакцинальному процессу [15]. Выделяют следующие поствакцинальные осложнения. Серьезные поствакцинальные осложнения встречаются крайне редко – реже, чем при применении других лекарственных средств и намного реже, чем при инфекционных заболеваниях [16–18] (см. табл. 2, 3). Таблица 2. Сравнительная частота поствакцинальных осложнений и неблагоприятных реакций на ЛС
Выявить причинно-следственную связь между вакцинацией и патологией, появившейся в вакцинальный период, бывает трудно. Зачастую связь может быть кажущейся, совпадающей по времени. Патологические процессы, регистрируемые при вакцинации, могут быть следствием: Таким образом, постулат о том, что вакцинация представляет угрозу для жизни, – не более, чем выдумка. Многолетний опыт использования вакцин подтверждает, что вакцинация все же лучше, чем риск заболевания или его осложнения [19]. Вопрос 5: какие противопоказания к вакцинации имеются? До недавнего времени количество противопоказаний к проведению вакцинации было очень велико. Поводом не прививать ребенка служили различные, даже самые минимальные проявления аллергии, риниты, информация о когда-то перенесенном тяжелом заболевании, страх «перегрузить иммунитет» грудного ребенка и просто неведение родителей и врачей об истинных противопоказаниях к вакцинации. Прежде всего, нужно четко подразделять противопоказания к проведению вакцинации на истинные, на которые должны ориентироваться врачи, и ложные, являющиеся результатом невежества и мракобесия. К ложным противопоказаниям относятся: Список истинных противопоказаний в настоящее время весьма невелик и сформулирован на основании Приказа Минздрава России № 375 от 18.12.97 в соответствии рекомендациям ВОЗ [20]. Они включают в себя постоянные (абсолютные) и временные (относительные) противопоказания (см. табл. 4). Таблица 4. Истинные противопоказания к проведению вакцинации
Таким образом, необходимо помнить, что существует лишь небольшое число истинных медицинских противопоказаний к вакцинации, которые применимы не более чем к 1% детей в РФ. Вопрос 6: можно ли прививать детей с аллергическими заболеваниями? В настоящее время аллергические заболевания принимают размах эпидемии: по статистике, более 25% жителей планеты имеют симптомы аллергических заболеваний. К аллергическим относят такие заболевания, как атопическая бронхиальная астма, атопический дерматит (экзема), аллергический риноконъюнктивит, крапивница аллергическая. Все эти заболевания, если находятся в периоде ремиссии, не являются противопоказанием для проведения плановой вакцинации. Исключение составляют анафилактические реакции, возникшие на введение предыдущих доз вакцин. Необходимо помнить, что антигены вакцины редко бывают причиной возникновения аллергической реакции. Наиболее часто она развивается на различные примеси и добавки, содержащиеся в вакцинах (см. табл. 5): Таблица 5. Компоненты вакцин, вызывающие аллергические реакции
Для успешной и безопасной вакцинации пациентов аллергическими заболеваниями необходимо соблюдение некоторых правил: В заключение необходимо добавить, что у детей, страдающих аллергическими заболеваниями, достаточно высока сенсибилизация к бактериальным патогенам. Известно, что многие инфекционные заболевания (коклюш, корь, грипп) являются триггерами обострений бронхиальной астмы, атопического дерматита, аллергического ринита [21]. Следовательно, вакцинация играет важную роль не только в защите от инфекционного заболевания, но и в профилактике обострения основного заболевания. Вопрос 7: как вакцинировать детей с первичным иммунодефицитом? По классификации ВОЗ выделяют следующие виды иммунодефицитных состояний: Первичные иммунодефициты (ПИД) – это генетически детерминированные заболевания, обусловленные нарушением сложного каскада реакций, необходимых для элиминации чужеродных агентов из организма и развития адекватных воспалительных реакций. Типичными проявлениями ПИД являются тяжело протекающие бактериальные, вирусные и грибковые инфекции, аутоиммунные заболевания и повышенная склонность к развитию злокачественных новообразований. В настоящее время опровергнуто заблуждение в чрезвычайной редкости данной патологии: ПИД встречаются с частотой от 1 : 1000 до 1 : 5 000 000 (в среднем 1 : 10 000) и могут проявиться в любом (!!) возрасте [22; 23]. Если диагноз иммунодефицита подтвержден лабораторно, возникает вопрос не об отмене вакцинации, а о разумном ее назначении. Дело в том, что для большинства детей с ПИД инфекция представляет бо´льшую опасность, чем прививка. Чтобы вакцинация у таких пациентов была успешной и безопасной, необходимо придерживаться ряда правил: К сожалению, порой первые признаки ПИД (БЦЖ-ит, ВАПП) проявляются как раз после, прививки, что снижает приверженность вакцинации в целом. Решение проблемы кроется в ведении в РФ скрининга на ПИД у всех новорожденных детей. В заключение необходимо еще раз подчеркнуть, что профилактика болезни является самым эффективным и экономически выгодным способом сохранения здоровья людей. Современная вакцинопрофилактика является ярким примером преимущества превентивных способов охраны здоровья населения [24; 25]. |