IPMN-карцинома

Основной фактор риска – наличие кистозной опухоли поджелудочной железы (IPMN). Малигнизация чаще возникает в пожилом возрасте, у пациентов старше 65 лет. Мужчины болеют чаще. Помимо этого, курение, прием алкоголя, наличие хронического панкреатита являются факторами риска развития болезни.
Заподозрить заболевание можно при возникновении следующих симптомов:
При появлении любого из этих признаков, необходимо обратиться к врачу. Нельзя заниматься каким-либо самолечением, так как указанные симптомы могут быть следствием большого числа других заболеваний. Специалист оценит ситуацию и назначит нужное обследование.
Для диагностики IPMN-карциномы применяется следующие методы.
Прежде всего, так называемые неинвазивные методы, когда обследование проводится без того, или иного проникновения в организм и практически отсутствуют осложнения
К инвазивным (с проникновением в организм) методам относится эндосонография (УЗИ через эндоскоп) с возможной биопсией.
Среди лабораторных показателей, помимо биохимических, важны данные опухолевых маркеров СЕА и СА19-9. Они имеют не только диагностическое, но и прогностическое значение.
Данные обследования в сочетании с клиническими данными и учетом общего состояния больного позволяют определить рациональную тактику лечения.
В Московском клиническом научно-практическом центре имени А.С.Логинова этот вопрос решается в каждом конкретном случае на консилиуме (совещании) всех необходимых специалистов, прежде всего онкологов и хирургов.
В ряде случаев на первом этапе показано хирургическое лечение с/без последующей химиотерапией. В нашем центре выполняют современные лапароскопические операции, в том числе и с применением робота DaVinci. Накоплен самый большой в России и один из самых больших в мире опыт лапароскопических операций на поджелудочной железе.
В других случаях лечение начинается с химиотерапии, а затем в зависимости от её результатов вновь обсуждается вопрос об операции. В настоящее время в Центре трудится команда ведущих онкологов России, располагающих необходимыми современными средствами лечения.
Не откладывайте свой визит к специалистам нашего Центра. Это поможет своевременно диагностировать заболевание и правильно выбрать тактику лечения. Врачи отделения высокотехнологичной хирургии и хирургической эндоскопии и отделения химиотерапии ГБУЗ МКНЦ имени А.С. Логинова ДЗМ всегда готовы Вам помочь.
Ipmn поджелудочной железы боковой тип что это
а) Терминология:
1. Сокращения:
• Внутрипротоковая папиллярная муцинозная опухоль (intraductal papillary mucinous neoplasm-IPMN)
2. Синонимы:
• Внутрипротоковое папиллярное муцинозное новообразование, протоковая эктатическая муцинозная цистаденома, муцинозная гиперсекреторная опухоль, муцин-продуцирующая опухоль
3. Определения:
• Кистозное новообразование поджелудочной железы, развивающееся из муцин-продуцирующего эпителия главного протока поджелудочной железы и/или его боковых ветвей, характеризующаяся вариабельным злокачественным потенциалом
1. Общая характеристика:
• Основные диагностические признаки:
о Резко расширенный главный проток поджелудочной железы при отсутствии обтурирующего объемного образования
о Кистозное новообразование головки или крючковидного отростка поджелудочной железы с мелкими кистозными полостями, сообщающееся с главным протоком поджелудочной железы
• Локализация:
о Как правило, в головке/крючковидном отростке железы
о Может быть множественным (21-40%); примерно в 20% случаев поражает всю поджелудочную железу
• Размеры:
о Кисты боковых ветвей обычно имеют размеры 0,5-2,0 см; могут вырастать > 3 см
• Морфология:
о Опухоли главного панкреатического протока: расширение главного протока (> 5 мм); отсутствует причина обструкции
о Опухоль боковой ветви протока: мультикистозное новообразование, сообщающееся с главным панкреатическим протоком
о Смешанный тип: признаки обоих типов опухолей
2. УЗИ при внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Опухоль главного панкреатического протока: расширенный проток может содержать источники низкоинтенсивных эхосигналов (муцин или интрамуральные узлы)
• Опухоль боковой ветви протока: анэхогенное или гипоэхогенное кистозное образование ± перегородки; может определяться соустье с протоком железы и его расширение
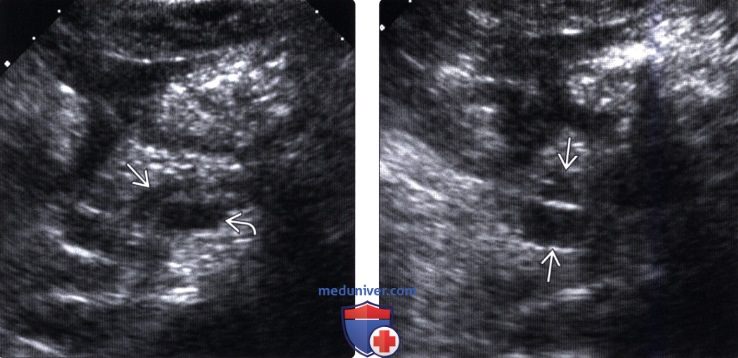
(Правый) У этого же пациента при УЗИ брюшной полости в головке поджелудочной железы в каудальном направлении от главного протока железы выявлено прилегающее к нему многокамерное кистозное новообразование. 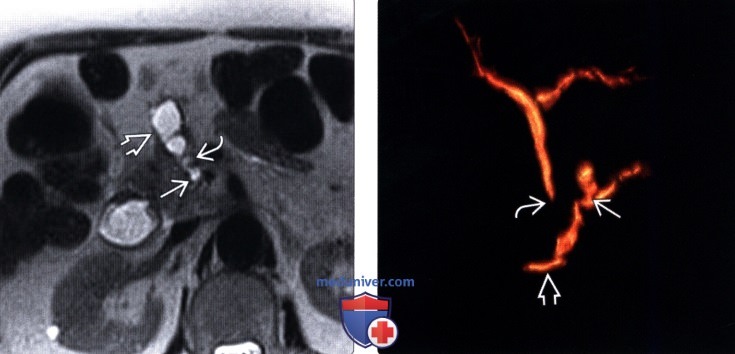
(Правый) При МР холангиопанкреатографии в режиме 3D-реконструкции лучше визуализируется соустье между кистозным новообразованием и главным протоком поджелудочной железы, что соответствует картине внутрипротоковой папиллярной муцинозной опухоли боковой ветви главного протока. Случайно выявлен длинная сегментарная стриктура общего желчного протока. 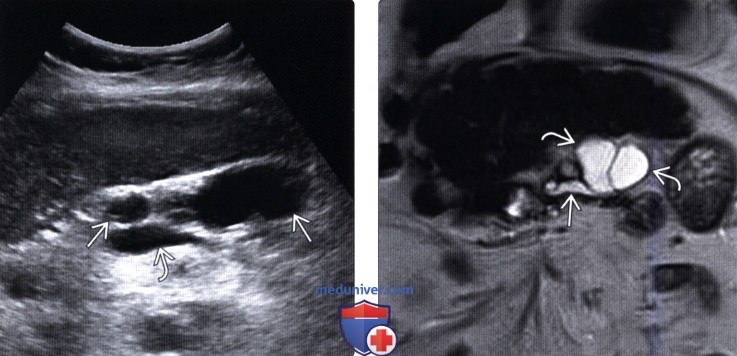
(Правый) При МРТ в режиме Т2 HASTE на корональной томограмме в теле поджелудочной железы лучше визуализируется удлиненное кистозное расширение боковой ветви протока и изогнутое соустье с расширенным главным протоком поджелудочной железы.
3. Другие методы исследования:
• Эндоскопическое УЗИ:
о Более высокое пространственное разрешение по сравнению с традиционным УЗИ брюшной полости; могут определяться внутренние перегородки, интрамуральные узлы, утолщение стенки
о Используется в качестве метода контроля при аспирации кисты и биопсии мягкотканных компонентов:
— Содержимое кисты: при озлокачествлении высокие уровни ракового эмбрионального антигена; уровень 5 мм, извитой; сегментарное или диффузное поражение
• Опухоль боковой ветви протока: многокамерное кистозное новообразование, возможно, сообщающееся с главным протоком железы:
о Скопления мелких кист типа виноградной ветви или тубул и дуг; может быть многоочаговой
• При КТ с контрастным усилением может выявляться контрастное мягкотканное утолщение или узлы стенки
6. МРТ при внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Т1-ВИ: гипоинтенсивна
• Т2-ВИ: опухоли как боковой ветви протока, так и желчно-панкреатического протока гиперинтенсивны:
о Опухоль боковой ветви протока: очаговое или мультифокальное дольчатое кистозное новообразование с тонкими внутренними перегородками:
— Скопление мелких Т2-ярких кист; ± криволинейное Т2-гиперинтенсивное соустье с главным протоком железы
• МР холангиопанкреатография:
о Т2-гиперинтенсивное соустье с протоком железы лучше всего выявляется в режимах тонких срезов и толстых блоков
о Могут выявляться внутрипротоковые узлы, вызывающие дефекты заполнения → усиливают опасения об озлокачествлении опухоли
о При наличии злокачественного новообразования применяется для диагностики обструкции
• Т1-ВИ с контрастным усилением:
о Обычно контрастируемые структуры отсутствуют
о Контрастное мягкотканное утолщение или узел в просвете протока или кистозного образования указывает на озлокачествление опухоли
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о КТ или МРТ имеют большое значение при выявлении факторов риска злокачественного перерождения опухоли
о Эндоскопическое УЗИ: более точный метод диагностики по сравнению с КТ и МРТ:
— Инвазивная методика
— Наиболее точный метод оценки морфологии опухоли, может использоваться как метод контроля при выполнении аспирации кисты/биопсии
о МР холангиопанкреатография:
— Наиболее информативная методика выявления соустья с протоком железы
• Рекомендации по методике проведения исследования:
о Первичная диагностика и морфологическая характеристика кистозных новообразований поджелудочной железы размерами > 1 см:
— КТ с контрастным усилением с криволинейной плоскостной реконструкцией; или МРТ с контрастным усилением с МР холангиопанкреатографией (в плоскости главного протока поджелудочной железы)
— Оценка факторов высокого риска или тревожных признаков
о Наблюдение с выполнением контрольных МРТ с контрастным усилением/МР холангиопанкреатографии
в) Дифференциальная диагностика внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
1. Муцинозная кистозная опухоль поджелудочной железы:
• Солитарная; не сообщается с главным протоком поджелудочной железы; могут выявляться периферические кальцинаты
• Обычно локализуется в теле/хвосте поджелудочной железы и выявляется у женщин среднего возраста
2. Серозная цистаденома поджелудочной железы:
• Солитарная; не сообщается с главным протоком поджелудочной железы; может наблюдаться кальциноз по типу колеса со спицами
• Обычно локализуется в теле/хвосте поджелудочной железы, диагностируется у женщин пожилого возраста
3. Хронический панкреатит:
• Атрофичнная поджелудочная железа, расширенные протоки, кальцинаты паренхимы
4. Псевдокиста поджелудочной железы:
• Возможно наличие соустья с главным протоком железы или его ветвью
• Картина и/или анамнестические данные об остром или хроническом панкреатите
5. Протоковая аденокарцинома поджелудочной железы:
• Солидное инфильтративное образование, вызывающее обструкцию главного панкреатического протока
(Правый) У этого же пациента при криволинейной плоскостной реконструкции наблюдается диффузное расширение главного протока поджелудочной железы, сообщающегося с кистозным образованием головки железы. Обратите внимание на неравномерное мягкотканное утолщение и узловатость на периферии. 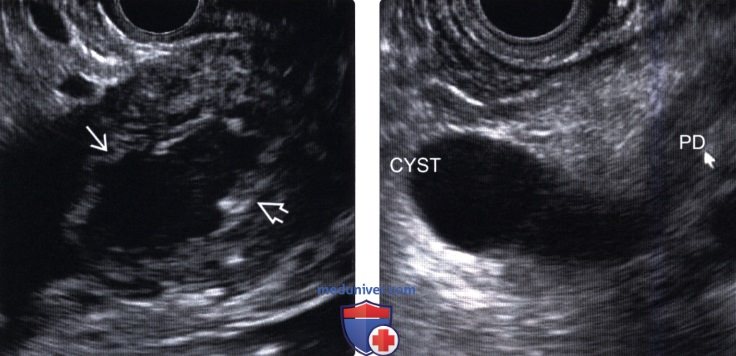
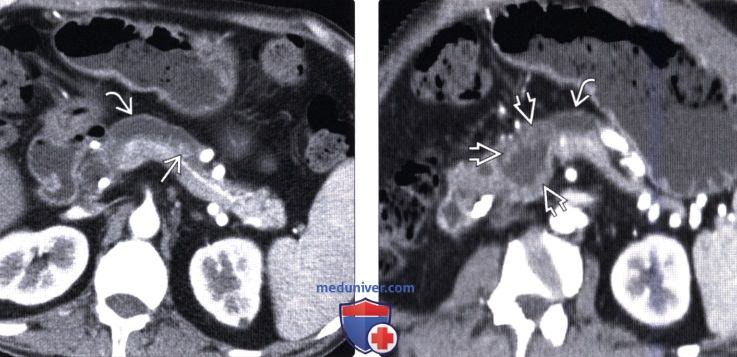
(Правый) У другого пациента при эндоскопическом УЗИ визуализируется диффузно расширенный проток поджелудочной железы (обозначенный PD), сообщающийся с фокальным кистозным новообразованием (обозначено CYST), что соответствует картине внутрипротоковой папиллярной муцинозной опухоли главного протока. 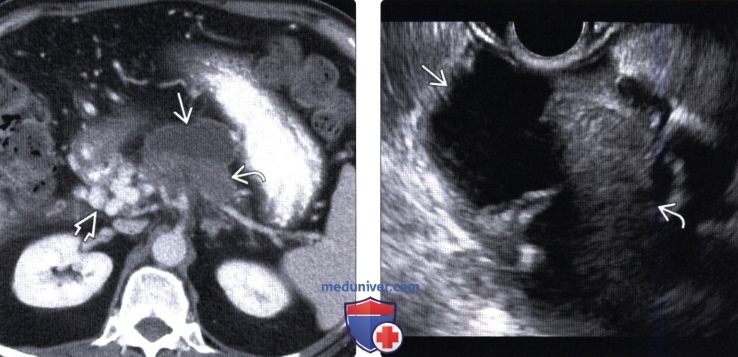
(Правый) При эндоскопическом УЗИ той же зоны визуализируется значительно расширенный заполненный муцином проток, содержащий источники низкоинтенсивных эхосигналов, а позади протока — крупное мягкотканное объемное образование.
1. Общая характеристика:
• Кистозное расширение сегмента протока поджелудочной железы вследствие протрузии в просвет протока эпителиального папиллярного новообразования
2. Классификация внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Опухоль главного протока: считается предшественником инвазивной карциномы протока поджелудочной железы
• Опухоль боковой ветви протока: обычно доброкачественная, риск озлокачествления низок
• Смешанный тип: ведет себя аналогично опухоли главного протока
• Критерии Tanaka (модифицированные в классификацию Sendai): в зависимости от результатов лучевых исследований внутри-протоковая папиллярная муцинозная опухоль подразделяется на опухоли высокого риска, подозрительные опухоли и опухоли низкого риска; на основании этой классификации принимается решение о тактике лечения:
о Признаки опухоли высокого риска: механическая желтуха при наличии кистозного новообразования головки поджелудочной железы, наличие у кисты контрастного солидного компонента или размеры главного протока поджелудочной железы > 10 мм
о Признаки подозрительной опухоли: размеры наиболее крупной кисты >3 см, утолщенная/контрастная стенки кисты, размеры главного протока поджелудочной железы 5-9 мм, неконтрастный интрамуральный узел или резкое изменение диаметра главного протока железы с атрофией паренхимы
о Признаки опухоли низкого риска: отсутствуют подозрительные опухоли, размеры наиболее крупной кисты 60% кистозных новообразований поджелудочной железы обнаруживаются случайно
о Может проявляться неспецифическими симптомами: тошнотой/рвотой, болями в животе, потерей веса, анорексией
• Другие жалобы/симптомы:
о Опухоль главного протока поджелудочной железы может вызывать развитие панкреатита вследствие обструкции протока из-за чрезмерной продукции муцина
• Сопутствующая патология:
о Внепанкреатические злокачественные опухоли, чаще всего карцинома желудка, ободочной или прямой кишки
о Возможно, обширная внутрипротоковая папиллярная муцинозная опухоль боковых ветвей протока чаще встречается после трансплантации органов и на фоне иммуносупрессии
2. Демография:
• Возраст:
о Средний возраст на момент постановки диагноза: 68 лет; в пределах 60-80 лет
• Пол:
о М>Ж
2. Формулировка заключения:
• Описываются подозрительные признаки и факторы высокого риска, в том числе размеры кисты, контрастность стенки, расширение главного протока поджелудочной железы, интрамуральные узлы или резкое изменение ширины протока с атрофией паренхимы
• На основании сопутствующих изменений определяется тактика ведения: наблюдение, выполнение эндоскопического УЗИ или резекции
ж) Список использованной литературы:
1. Freeny PC et al: Moving beyond morphology: new insights into the characterization and management of cystic pancreatic lesions. Radiology. 272(2):345-63, 2014
2. Kim JH et al: Intraductal papillary mucinous neoplasms with associated invasive carcinoma of the pancreas: imaging findings and diagnostic performance of MDCT for prediction of prognostic factors. AJR Am J Roentgenol. 201 (3):565-72, 2013
3. Tanaka Metal: International consensus guidelines 2012 for the management of IPMN and MCN of the pancreas. Rancreatology. 12(3): 183-97, 2012
4. Gore RM et al: The incidental cystic pancreas mass: a practical approach. Cancer Imaging. 12:414-21, 2012
5. Remotti HE et al: Intraductal papillary mucinous neoplasms of the pancreas: clinical surveillance and malignant progression, multifocality and implications of a field-defect. JOP. 13(2):135-8, 2012
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
Сложности и ошибки диагностики кистозных неоплазий поджелудочной железы
Шаповальянц С. Г., Зобнина М. В., Галкова З. В., Федоров Е. Д.
НОЦ абдоминальной хирургии и эндоскопии РНИМУ им. Н. И. Пирогова (зав. — проф. С. Г. Шаповальянц) ГКБ № 31 (гл. врач — Р. А. Маслова)
Москва, Россия
В связи с широким использованием в диагностике заболеваний пищеварительной системы УЗИ, КТ и МРТ, отмечается рост выявления различных кистозных образований поджелудочной железы (ПЖ). Наиболее часто среди них встречаются псевдокисты, возникающие в результате острого и хронического панкреатита и не имеющие внутренней эпителиальной выстилки. Лишь 5–10 % случаев представлены кистозными опухолевыми процессами (неоплазиями) железы, которые имеют характерную внутреннюю эпителиальную выстилку и в отличие от псевдокист могут быть злокачественными, либо имеют значительный потенциал малигнизации. К кистозным неоплазиям относят следующие основные группы: серозная кистозная неоплазия (СКН/SCN), муцинозная кистозная неоплазия (МКН/MCN), внутрипротоковые папиллярные муцинозные неоплазии (ВПМН/IPMN), солидная псевдопапиллярная неоплазия, кистозная эндокринная опухоль и другие, гораздо более редкие формы.
Кистозные неоплазии ПЖ нередко, особенно на начальных стадиях, протекают бессимптомно, имеют разный потенциал злокачественности, могут сочетаться с опухолями других локализаций, что определяет объём обследования и тактику ведения данной категории больных (оперативное лечение или динамическое наблюдение) и требует тщательного дооперационного обследования для постановки точного диагноза. Большинство исследователей признают, что, несмотря на имеющиеся в литературе данные, прецизионная оценка кистозных образований ПЖ до сих пор сложна и запутана.
Для их точной детальной диагностики рекомендуется оценивать совокупность клинико-анамнестических данных и результатов различных диагностических методик, среди которых эндоскопическая ультрасонография (ЭУС) является наиболее важным и предпочтительным уточняющим методом.
Цель исследования
Ретроспективно проанализировать результаты диагностики кистозных неоплазий ПЖ на основании результатов ЭУС, выявить диагностические ошибки на всех этапах обследования и определить пути их преодоления.
Материалы и методы
В период с I.2002 по XII.2012 года диагноз кистозной опухоли ПЖ был поставлен 86 пациентам, находившимся в клинике на обследовании и лечении.
Среди этих пациентов было 25 (29 %) мужчин и 61 (71 %) женщина, в возрасте от 17 до 91 года (средний возраст составил 58,8 ± 15,7). Большей части пациентов на начальном этапе диагностики в различных клиниках было выполнено УЗИ и/или КТ брюшной полости с различной величиной шага сканирования, с контрастированием, либо без него. Эндосонографию в нашей клинике за указанный период времени выполняли четверо эндоскопистов с разным опытом проведения данного исследования. ЭУС выполняли с помощью механических и электронных эхоэндоскопов GF-UM20, GF-UM160, GF-UE160-AL5; и ЭУС центров EU-M20, EU-M60, EU-ME1 (Olympus, Japan).
Результаты УЗИ брюшной полости было выполнено всем 86 пациентам, КТ брюшной полости — 65 (75,6 %) пациентам. Ни в одном случае не было высказано предположение о конкретном типе кистозной неоплазии ПЖ. Обнаруженные образования были интерпретированы в широком диапазоне патологических состояний ПЖ и других органов панкреато-билиарной зоны, а в ряде случаев они вообще не были обнаружены (табл.1).
При эндосонографии диагноз кистозной неоплазии был поставлен 85 пациентам (98,8 %): при этом у 76 пациентов (88,4 %) диагностированы различные виды кистозных неоплазий ПЖ (МКН/MCN — 19 пациентов (22 %), ВПМН/IPMN — 40 пациентов (47 %), СКН/ SCN — 17 (20 %), кистозная неоплазия без указания ее типа — у 5 пациентов, дифференциальный диагноз между различными видами кистозной неоплазий, а также с псевдокистой — у 4 пациентов. В одном случае был поставлен диагноз хронического панкреатита с формированием псевдокисты (табл. 2). У одного пожилого пациента астенического телосложения с поликистозом обеих почек по данным ЭУС невозможно было исключить наличие кист характерных для IPMN в проекции тела ПЖ. При КТ брюшной полости наличие кист в ПЖ было отвергнуто и определено прилегание к ПЖ множественных кист почек.
На основании результатов ЭУС показания для оперативного вмешательства были установлены у 44 пациентов, однако оперированы были лишь 24. Радикальные резецирующие операции на ПЖ были выполнены у 20 пациентов, паллиативные — у 4 (наложение дигестивных анастомозов — 3; эксплоративная лапаротомия — 1).
Из 20 радикально оперированных пациентов у 12 (60 %) ЭУС диагноз совпал с результатами гистологического исследования операционного материала; у 2 (10 %) подтвердилась MCN (до операции MCN дифференцировали с псевдокистой); у оставшихся 6 (30 %) пациентов ЭУСдиагноз не подтвердился (табл. 3). Следует подчеркнуть, что у 4 пациентов окончательный морфологический диагноз MCN был поставлен после совместного консилиума патоморфологов, хирургов и эндоскопистов.
Не диагностированные киста брыжейки и ГИСО малого сальника, возможно, связаны с редкой встречаемостью данных образований в этой зоне и недостаточным опытом диагностики внутренней структуры ГИСО. Ошибка ЭУС диагностики сложного клинического случая у пациентки с псевдокистой ПЖ, диагностированной при ЭУС как MCN, на наш взгляд связана с тем, что длительно существующий хронический панкреатит с частыми обострениями привёл к формированию множественных перегородок внутри крупного кистозного образования, занимающего большую часть ПЖ. У данной пациентки выполнялась и пункционная биопсия под ЭУС контролем, при которой было получено желеобразное густое содержимое, напоминающее муцин, что также привело к ошибочной интерпретации данных ЭУС, несмотря на отрицательные результаты цитологического исследования. В двух случаях, причиной сложностей дифференциальной диагностики псевдокисты от МКН, явилась редкая форма МКН/MCN в виде единичной кисты без типичных внутренних кистозных полостей. В остальных трех случаях ошибки интерпретации ЭУС данных связываем с недостаточным опытом начинающих эндосонографистов в оценке тонких морфологических признаков различных видов кистозных неоплазий.
Обсуждение
Сложности и ошибки диагностики кистозных неоплазий ПЖ встретились на всех этапах обследования пациентов, включая и патоморфологическое исследование биопсийного и/или операционного материала. Основной причиной этого является относительно редкая встречаемость данной патологии при большом разнообразии вариантов течения внутри одной и той же группы кистозных неоплазий, а также отсутствие опыта интерпретации тонкостей и деталей морфологической структуры кистозных неоплазий. Эндосонография превосходит УЗИ и КТ в определении морфологии кистозного образования (локулярность, перегородки, внутрикистозные тканевые разрастания, связь с панкреатическим протоком), а также изменений паренхимы ПЖ вне зоны кистозного поражения. Это позволяет существенно улучшить диагностику кистозных неоплазий и определить их различные варианты, что крайне важно в определении дальнейшей тактики ведения данной категории пациентов. Однако, это требует как высокого уровня оснащения клиники современным оборудованием, так и высококвалифицированного кадрового обеспечения. Большие надежды в настоящее время возлагаются на новые методы визуализации патологии ПЖ при эндосонографии, к которым относятся эластография, контрастное усиление, конфокальная лазерная эндомикроскопия.
ЭУС с контрастным усилением с большей точностью позволяет визуализировать минимальные очаговые изменения ПЖ, а также проводить дифференциальную диагностику между кистозными образованиями, солидными опухолями и различными типами кистозных неоплазий поджелудочной железы, основываясь на оценке их макро- и микроциркуляции. Использование данной методики позволяет более четко определить границы патологического образования, наличие перегородок, микрокист, папиллярных разрастаний, очагов склероза и фиброза.
Конфокальная лазерная эндомикроскопия позволяет проводить дифференциальную диагностику патологических образований поджелудочной железы на микроскопическом уровне.
С помощью этой методики в режиме реального времени возможно оценить микроскопическое строение стенки кистозного образования, а также выполнить прицельную аспирационную биопсию во время эндосонографии. Окончательным методом верификации диагноза у оперированных пациентов является патоморфологическое исследование. При этом важную роль для правильной интерпретации результатов морфологических исследований играет квалификация специалиста и знание тонкостей отличительных признаков данной патологии.
Поэтому, для более точной комплексной диагностики кистозных неоплазий необходима совместная работа эндоскопистов-гастроэнтерологов, хирургов и патоморфологов.
Заключение
Обнаружение кистозного образования ПЖ является поводом к более углублённому обследованию пациента, в первую очередь для исключения кистозной неоплазии ПЖ и для точной диагностики её типа. Своевременно диагностировать кистозную неоплазию ПЖ и определить показания к оперативному лечению позволяет комплекс клинико-анамнестических данных, лучевых, эндоскопических и морфологических методов обследования, дополняющих и уточняющих друг друга.
При этом эндосонография по результатам данного ретроспективного анализа является наиболее точным дополняющим методом диагностики. Новые методики, дополняющие стандартное ЭУС исследование, вероятно позволят более точно предсказывать гистологическую структуру неоплазии, риск злокачественности, а, соответственно, и повысить диагностическую точность ЭУС, которая должна стать методикой, менее зависимой от субъективных факторов. Таким образом, комплексное обследование пациентов с обязательным выполнением ЭУС, внедрение новых эндоскопических методов, обучение специалистов скрупулёзной интерпретации полученных данных, накопление опыта при мультицентровых исследованиях с учетом редкой встречаемости данной патологии будет способствовать улучшению результатов диагностики и лечения пациентов с кистозными неоплазиями поджелудочной железы.



