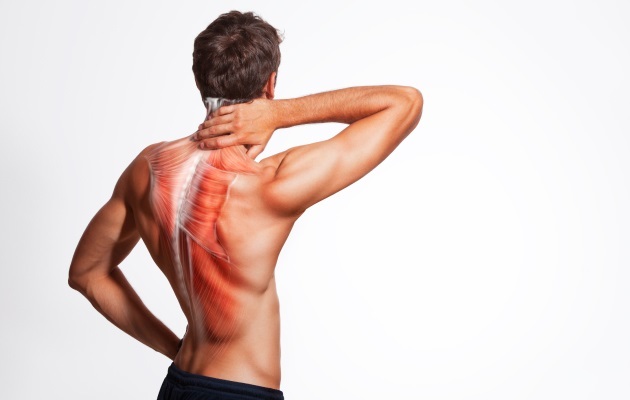
Почему хрустят суставы? Как основные «шарниры» организма теряют свою эластичность?
Часто во время активности люди отмечают хруст в суставах. В большинстве случаев пациенты не придают этому неприятному явлению значение, если хруст не доставляет других беспокойств. Однако, игнорирование этих симптомов может привести к развитию серьезных и даже необратимых патологий О том, как различить случаи, что делать, если хрустят суставы, и пойдет речь в настоящем обзоре.
Почему хрустят суставы?
Самая популярная причина такой патологии как хруст суставов- изнашиваемость хрящевой ткани. Нерегулируемая нагрузка на суставы, вовремя тяжелой физической работы или занятий спортом, возрастные физиологические изменения зачастую приводят к их истончению хрящевой ткани и, как следствие, к неприятным щелкающим звукам. Кроме того, все суставы находятся в суставной сумке, покрытой оболочкой из хрящевой ткани. Бывают патологии суставов, при которых суставной механизм «заклинивает». Как правило, это не вызывает больших последствий и случается, в большинстве случаев разово. Однако есть ряд дегенеративных заболеваний суставов, при которых симптом хруста лишь – «первая ласточка», за которым скрываются серьезные последствия, среди которых, такая неприятная патология как привычный вывих сустава.
Есть еще одна необычная причина хруста в суставах, — так называемый процесс кавитации. Внутри суставов человека находится синовиальная жидкость, которая насыщена углекислым газом. Когда мы двигаемся, суставные поверхности смещаются – сустав резко увеличивается в объеме. Наблюдается нехватка жидкости в суставе, которая провоцирует выделение газа и формирование пузырьков (полостей).
Момент образования таких полостей сопровождается звуком, который мы и называем хрустом. Когда пузырек лопается, газ тут же растворяется в жидкости. В здоровом организме образовавшийся звук не может повторяться ранее чем через 15 минут – период полного растворения газа и сближения поверхностей суставов.
При глухом и постоянном хрусте причину явления стоит искать в другом. Провокаторами такого хруста могут быть:
К хрусту в суставах может привести и избыточная масса, не комфортная обувь или положение тела. Причина тому – некорректное распределение нагрузки.
Хруст про всему телу — признак каких заболеваний?
Если вы столкнулись с такими неприятным симптомом как хруст по всему телу и всей суставной системы — это серьезный повод для беспокойства. Традиционно среди патологических причин этого неприятного симптома оказываются такие заболевания, как:
| Локализация хруста | Патологические явления, вызывающие хруст |
| Тазобедренный сустав | артроз подагра воспаление связок остеохондроз отложение солей в суставе износ костных структур или травма |
нехватка кальция и жидкости
гиподинамия
возрастные деформации
посттравматические состояния
хруст, сопровождаемый болью
артроз, остеоартроз, артрит, ревматизм
остеоартроз
артриты
травмы
грыжа и протрузия
отложение солей
сколиоз
травма
осложнение проведенной на позвоночнике операции
артроз
артрит
Хрустят суставы при сгибании и приседаниях
Хруст в коленях в момент приседаний и сгибаний чаще всего бывает спровоцирован проблемами с питанием и обменом веществ. Обычно человек потребляет в пищу недостаточное количество компонентов, образующих сустав и суставную жидкость (хондроитин и глюкозамин). Особенно не хватает этих веществ спортсменам.
Если же с питанием все хорошо, хруст в коленях – признак нарушения обмена веществ. Организм не в состоянии усваивать вещества в нужных дозах. В таком случае стоит обратиться к эндокринологу.
Если колени хрустят у подростка, у него проблемы с железами внутренней секреции. Причины этому – генетические аномалии или неправильный образ жизни.
Что делать, когда хрустят суставы?
Сам по себе хруст не говорит о 100%-ом развитии заболевании сустава. Тревогу должен вызвать только хруст, который проявляется тандеме с болью, отеком и покраснением тканей. К прочим тревожным симптомам можно отнести:
Такие симптомы свидетельствуют о разрушении суставов – необходимо немедленно обратиться к врачу, поскольку изменения в тканях необратимы.
К какому врачу обращаться, если хрустят суставы?
Хруст в суставе, как симптом — зачастую сигнал серьезных патологических процессов. Если вы впервые столкнулись с данной проблемой — обратитесь на первичную консультацию к врачу-терапевту: специалист составит план диагностики и направит к узкопрофильным специалистам
Врачи, которые лечат проблемы хруста в суставах: травматологи, ортопеды, ревматологи, артрологи. Прежде чем назначить лечение, врач определит этиологию хруста с помощью детальной диагностики. В ряде случаев не обходится без лабораторных и инструментальных обследований. В их числе — КТ (компьютерная томография).
При желании пациент может пройти самостоятельное обследование, однако, предпочтительнее сразу обратиться к узкому специалисту, который направит больного на дополнительное обследование. Результаты такой диагностики будут более ценными для постановки диагноза и проведения последующего лечения.
Методы диагностики заболеваний суставов, доступные в МЦ «Рэмси Диагностика»
Что показывает КТ при хрусте в суставе?
Хруст в суставе в сочетании с болью, припухлостью и покраснением – одно из показаний к проведению компьютерной томографии. Сканирование представляет собой неинвазивное, абсолютно безболезненное обследование. В ходе диагностики стол сканер с лежащим на нем пациентом передвигается по тоннелю рентген-установки, а датчики в стенках кольца излучают рентген-лучи. Они проходят через тело больного и улавливаются специальным детектором. Информация с последнего передается на компьютерное устройство.
Компьютер обрабатывает сведения и передает их на экран в форме изображений из всех срезов локального сустава. На томографических фото специалист может распознать анатомическое строение костей и хрящей, определить наличие и локализацию патологии сустава.
Какие заболевания суставов можно обнаружить с помощью КТ?
На снимках томографа доктор определяет симптомы следующих суставных патологий:
Как делают КТ коленного сустава?
Перед диагностикой больной снимает одежду, которая мешает обследованию, ювелирные украшения (металлические) очки, часы, оставляет с личными вещами мобильный телефон. Затем больной укладывается на передвижной столик.
В процессе диагностики пациента просят лежать неподвижно, для лучшей фиксации положения тела человека его фиксируют ремнями. При необходимости больной может связаться со специалистом через средство связи. Диагностика длится около 5-ти минут.
КТ коленного и прочих суставов не проводят беременным женщинам, пациентам младше 14-ти лет, а также людям с ожирением (массой тела более 150-160 кг).
Многих пациентов интересует, можно ли делать КТ сустава с титановой пластиной. Что касается пластины, то металл в теле человека не является ограничением к диагностике – потому КТ при диагностике суставов больного с пластиной нередко применяют, как альтернативу магнитно-резонансной томографии.
Результаты КТ пациент получает в течение 24 часов после обследования. Результаты можно получить на любом носители (пленка, диск). Однако самым удобным является обращение к личному кабинету. Всем пациентам «Рэмси Диагностика» выдается специальный логин и пароль для доступа в личный кабинет, где надежно и безопасно хранятся результаты исследований. Также кабинет содержит архив исследований, если вы проходили диагностику неоднократно, что дает возможность оценить ту или иную патологию в динамике. Доступ к исследованиям пожизненный и возможен из любой точки мира, в любое время суток. Результаты исследования вы также можете оперативно демонстрировать своему лечащему врачу в режиме он-лайн прямо на консультации. Это удобно, комфортно и всегда под рукой.
Как делают КТ тазобедренного сустава и костей таза?
Методика проведения компьютерной томографии в случае с тазобедренным суставом идентичная. Если во время диагностики необходимо визуализировать сосуды и мягкие ткани, окружающие сустав, используют контрастное вещество. Йодсодержащий препарат вводят внутривенно. Кровяной ток разносит контраст по всему телу человека. Вероятные побочные явления при использовании препарата – головокружение, тошнота и рвота. Если больному очень плохо, обследование прерывают.
Что показывает МСКТ костей таза
Исследование обладает высокой диагностической точностью, максимально комфортно для пациента и дает возможность предоставить заключение для следующих заболеваний и патологий:
Некоторые пациенты интересуются, можно ли делать КТ тазобедренного сустава с эндопротезом. Ответ на это вопрос короткий — да. Все разновидности эндопротезов тазобедренного сустава совместимы с КТ и рентгеном. Наличие имплантатов в теле – это не противопоказание к диагностике.
Что выбрать: КТ или МРТ сустава? Что лучше?
Многие пациенты задаются данным вопросом. Однако, решать не пациенту, а врачу, который составит план обследования и подберет наиболее целесообразную методику лучевой диагностики, основываясь на целях исследования и заболевания в анамнезе.
МРТ или магнитно-резонансная томография – это наиболее комплексное обследование. С помощью этой процедуры можно дать оценку различным суставным структурам – хрящам, костным образованиям, связкам, мягким тканям.
При этом и КТ, и МРТ достаточно информативны при выявлении новообразований и метастазов.
Лучший выбор, который может сделать пациент — это обратиться за квалифицированной медицинской помощью, где специалист примет решение о целесообразности проведения КТ или МРТ, базируясь на особенностях клинического случая.
Хрустят суставы – как лечить?
Патологии суставов можно и нужно лечить. Прогноз весьма благоприятный при своевременном обращении за помощью. И наоборот – чем запущеннее случай, тем сложнее и травматичнее будет лечение. Как правило – это комплексный подход: коррекция питания, коррекция двигательной активности, медикаментозная поддержка, физиотерапия и мануальная терапия (иногда ЛФК). Лечение курсовое и длительное. Так, например, лекарственное сопровождение составляет от 3 до 6 месяцев (по рекомендации доктора). Комплексный метод включает в себя:
Дополнительная поддержка для суставной ткани – это комплексы витаминов и минералов, которые позволяют устранить дефицитные состояния, наладить минерализацию костей, восстановить обмен веществ. Лекарств на базе гиалуроновой кислоты помогают реабилитировать поврежденную хрящевую ткань, улучшить эластичность костно-хрящевых сочленений.
Грамотно составленный терапевтический курс способствует исчезновению признаков воспаления, улучшает кровоснабжение и трофику тканей. Пациентам советуют проходить поддерживающую терапию не реже двух раз в год, чтобы сохранить длительность ремиссии.
В ходе лечения не всегда удается полностью избавиться от хруста в суставе. В зависимости от причины его появления терапия способна уменьшить хруст и остановить его развитие.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Мышечно-тонический синдром
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Самым частым проявлением дегенеративных патологий позвоночника является мышечно тонический синдром. Длительное и стойкое напряжение мышц, отвечающих за поддержание стабильности позвоночных сегментов, приводит к формированию болезненных «триггерных точек». И только комплексное лечение, направленное на оптимизацию различных звеньев двигательной системы, позволяет существенно облегчить состояние пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2021 года
Дата проверки: 29 Июня 2021 года
Содержание статьи
Причины мышечно-тонических болевых синдромов
Чрезмерные статические нагрузки и микротравмирование позвоночных структур влечет за собой рефлекторное напряжение мышц, ограничение их подвижности и формирование неоптимального двигательного стереотипа. Основной причиной мышечно-тонического синдрома являются дегенеративно-дистрофические заболевания позвоночника (остеохондроз, межпозвонковые грыжи) и нарушения осанки, связанные с врожденными аномалиями развития и деформацией спинного хребта.
Спровоцировать болезненный мышечный спазм может:
Под воздействием провоцирующих факторов в мышцах происходят биохимические процессы с выделением медиаторов воспаления, вызывающих рефлекторное сокращение мышц.
Симптомы мышечно-тонического синдрома
Основным признаком миотонического синдрома являются глубокие ноющие вертеброгенные боли. Болезненные спазмы, сопровождающиеся уплотнением и отечностью одной или нескольких мышц, существенно ограничивают подвижность. Из-за взаимодействия с нервными рецепторами развивается стойкая болезненность. Та, в свою очередь, усиливает сокращение мышц и замыкает порочный круг: спазм – отек – боль – спазм.
Мышечно-тонический синдром пояснично-крестцового отдела чаще всего становится следствием тяжелых физических нагрузок. Напряжение грушевидной мышцы может повлечь за собой боль в области ягодицы, тазобедренного сустава. В случае сдавливания седалищного нерва возможно онемение одной из конечностей.
Мышечно-тонический синдром шейного отдела проявляется цервикальными болями, болевыми ощущениями в шее, усиливающимися при разгибании и поворотах головы, гиперстезией 4-го и 5-го пальцев руки.
Для мышечно-тонического синдрома грудного отдела характерна болезненность между лопаток и по ходу ребер. Иногда может наблюдаться ощущение жжения и сдавленности в груди, имитирующих проявления сердечных проблем.
Классификация мышечно-тонических синдромов
Существует несколько разновидностей мышечно-тонических болевых синдромов. Они классифицируются в зависимости от локализации:
Помимо вышеперечисленных, патологическим изменениям нередко подвергается трапециевидная, широчайшая грудная, квадратная мышца поясницы, подниматель лопатки. Болевой синдром может быть первичным (охватывающим только спазмированные ткани) и вторичным, локализованным вне зоны повреждения.
Диагностика
Комплекс диагностических мероприятий включает:
Самым информативным, безопасным и безболезненным методом нейровизуализации признана магнитно-резонансная томография. Она дает максимально точную оценку состоянию позвоночника и спинного мозга, позволяет выявить протрузии и межпозвонковые грыжи, определить их размеры и локализацию.
Вы спрашивали:
Отвечает Невролог Рыжов В.Ю.
Вас совершенно справедливо настораживает «хруст позвоночника». Вообще в норме никакого хруста в спине быть не должно, тем более постоянный хруст позвоночника не может быть «от природы».
Давайте попробуем разобраться, почему позвоночник хрустит в вашем случае. Сразу же возникают вопросы, какой возраст у дочери и чем она занимается. Это имеет большое значение.
До 14 лет имеет смысл смотреть суставные ткани на предмет врожденных патологий. Если ребёнок находится в процессе активного роста и «хруст» в позвоночнике не сопровождается болевым синдромом, это свидетельствует о наличии пузырьков газа в синовиальной жидкости, в процессе роста и укрепления связочного аппарата. Данные симптомы обычно проходят.
Если девочка (девушка) старше 18 лет и профессиональный спортсмен или в силу какой-то иной деятельности подвержена интенсивным физическим нагрузкам, речь может идти о дегенеративно- дистрофических изменениях в опорно- двигательной системе. Стоит проверить состояние позвонков на предмет их изношенности. Поможет МРТ. Снимок должен показать изношенность хрящевой ткани на суставах между позвонками.
С этой проблемой в медцентре Доктор ОСТ можно справиться с помощью таких регенеративных инъекций, как СВФ, плазмогель. Они помогают восполнить дефицит тканей, в значительной степени омолодить и восстановить разрушенные ткани.
Другая возможная причина хруста в позвоночнике – нестабильное положение позвонков, которое часто имеет место при грыжах и протрузиях. Ее внешним проявлением может быть ощущение хруста в шее и в позвоночнике при движениях.
В таких случаях мы назначаем курс тракционной терапии на роботах DRX или Elite. Это современное вытяжение смещенных позвонков направляется строго в патологически измененный сегмент. Оно позволяет вернуть позвонок в анатомически верное положение и укрепить мышечный корсет, чтобы добиться стабильного положения позвонков.
При тяжелом течении грыжи могут осложняться появлением на костях остеофитов. Эти костные наросты возникают как защитная реакция кости на возросшую нагрузку. Оголенные кости позвонков, лишившись защиты хрящевой прослойки, пытаются защитить себя от риска полного истирания и активно разрастаются. Но костные наросты травмируют окружающие ткани и задевают друг друга при активном движении. Вот почему позвоночник как будто хрустит. Особенно заметен хруст в шее и при скручивании позвоночника.
Здесь также помогут инъекции СВФ, плазмогель, о которых упоминалось выше. Если нарастить вновь хрящевую прослойку на межпозвонковых суставах, кости перестанут защищать себя разрастанием остеофитов.
В более зрелом возрасте, при дисметаболических изменениях, в околосуставной зоне может наблюдаться разрастание фиброзных тканей, появление кальцинатов. Освободить ткани от таких новообразований поможет за несколько сеансов ударно-волновая терапия.
Сколько стоит?
Ознакомиться с ценами на услуги МЦ «Доктор Ост» можно здесь.
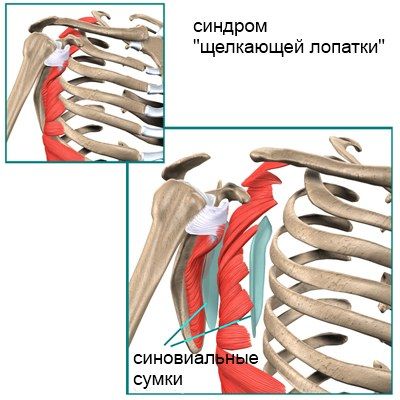
Синдром «щелкающей лопатки»
Лопатка – это плоская широкая кость, которая расположена свободно в толще мышц по задней поверхности грудной клетки. Между лопаткой и грудной клеткой находятся синовиальные сумки для уменьшения трения при движениях. Если при движениях возникают щелкающие звуки, хруст и прочие звуковые феномены, врачи говорят о синдроме «щелкающей лопатки».
Это достаточно редкое заболевание. Звуковые феномены появляются при морфологических изменениях в мягких тканях (воспаление, рубцевание, отек) между лопаткой и грудной клеткой.
Анатомия
К костям плечевого пояса относятся плечевая кость, ключица и лопатка. Две большие мышцы берут начало на внутренней поверхности лопатки. Это подлопаточная и передняя лестничная мышцы. Подлопаточная мышца прикрепляется к плечевой кости вблизи плечевого сустава, а передняя лестничная к ребрам на боковой поверхности грудной клетки.
Синовиальная сумка представляет собой наполненный вязкой тягучей жидкостью (синовией) мешочек, расположенный между трущимися поверхностями. Синовиальные сумки расположены между подлопаточной и передней лестничной мышцами, а также между передней лестничной мышцей и грудной клеткой. Воспаление бурсы носит название бурсита. Это заболевание может проявляться болью, а также звуковыми феноменами (треск, щелкание и проч.).
Причины
Бурсит в большинстве случаев является болезнью «перегрузки», когда в результате чрезмерного напряжения или длительной микротравматизации развивается воспаление мягких тканей, в том числе синовиальной бурсы. Синдром «щелкающей лопатки» является профессиональным заболеванием бейсболистов, а также строительных рабочих (маляры, штукатуры).
Еще одной причиной заболевания является атрофия окололопаточных мышц в результате длительного бездействия или алиментарного истощения. В результате лопатка более плотно примыкает к ребрам, формирующим грудную стенку. Трение увеличивается и может развиваться воспаление синовиальных сумок.
После неправильно сросшихся переломов лопатки или ребер нарушается конгруэнтность суставных поверхностей лопатки и грудной клетки. Это приводит к повышению трения при движениях и также может явиться причиной развития синдрома «щелкающей лопатки».
Звуковые феномены также могут возникать при наличии бугорков Лушка, являющихся анамолиями развития лопаточной кости. Они представляют собой костные выросты, расположенные около верхнего края лопатки. Под ними часто формируются дополнительные синовиальные сумки, которые могут воспаляться и явиться причиной бурсита.
Симптомы
Звуковые феномены, такие как хруст, щелкание при движениях руки, могут ощущаться только пациентом, а могут быть слышны на расстоянии нескольких метров. В некоторых случаях движения в лопатке могут сопровождаться не только звуковыми феноменами, но и болью, однако у многих пациентов боль полностью отсутствует. Пальпация области лопатки часто болезненна.
Диагноз
Во время осмотра доктор расспросит Вас о давности возникновения симптомов, не отмечалось ли похожих жалоб в прошлом. Будет задан вопрос о вашей профессии, о занятии спортом. Важное значение имеет наличие в анамнезе переломов лопатки или ребер.
Далее проводятся пальпация лопатки и аускультация (выслушивание) при движениях.
Для уточнения диагноза может быть назначена рентгенография грудной клетки, на которой выявляются аномалии развития, неправильно сросшиеся переломы ребер и лопатки. Для уточнения диагноза может быть назначена компьютерная томография, на которой получается детальное изображение костей в 3D проекции. Если заподозрен бурсит, наиболее ценную диагностическую информацию дает магнитно-резонансная томография.
Лечение
Консервативное лечение
В большинстве случаев лечение начинается с консервативной терапии. При болевом синдроме, наличии бурсита показан прием нестероидных противовоспалительных средств. Назначается аппаратная физиотерапия (магнитотерапия, лазерная терапия, электроаналгезия). В случае сохранения симптомов может быть предложено топическое введение стероидов в область воспаленной синовиальной сумки. Стероиды являются мощными противовоспалительными средствами, подавляющими локальный отек и воспаление.
Самым современным и эффективным является проведение курса ударно- волновой терапии.
Хирургическое лечение
Хирургическая операция показана только в случае неэффективности консервативного лечения при выраженной клинической симптоматике бурсита, сопровождающегося болевым синдромом
Нет опубликованных отзывов
Окончил в 1998г. Приднестровский государственный университет им. Т.Г. Шевченко по специальности «Лечебное дело»
2002г. – 2005г. – Московский областной институт управления, г. Балашиха. Квалификация «юрист» по специальности «Юриспруденция».
повышение квалификации по терапии – в 2008, 2013гг.
повышение квалификации в ГОУ ВПО «Калужский государственный университет имени К.Э. Циолковского» по программе «Современные технологии образования» в 2011г.
Наличие сертификатов специалиста:
«Организация здравоохранения и общественное здоровье»
Обучение по нейрохирургии для взрослых в 1998, 2006 и 2011 годах. Специализация по детской нейрохирургии в 2000 году. Специализация по хирургии и лечению заболеваний позвоночника в 2006 году. В 2008 году прошел узкую специализацию «Локальная инъекционная терапия болевых синдромов»(Проведение блокад). Ежегодно принимает участие в Российских и Европейских научных конференциях по нейрохирургии и проблемам боли.
Член Российской Ассоциации интервенционного лечения боли.
В 2011 году прошел первичную специализацию «Организация здравоохранения и общественное здоровье» и обучение в Высшей медицинской школе «Организация работы медицинского центра». С 2012 года ведет хирургическую практику в Клинике «Ортоспайн» г Москва. В 2014 году прошел курс обучения «Малоинвазивные методы хирургического лечения заболеваний позвоночника». В 2017 году прошел специализацию по технике проведения УЗИ контролируемых медикаментозных блокад.
В 2005г. поступил на факультет «Лечебное дело» в Смоленскую Государственную Медицинскую Академию. Успешно окончил ее в 2011г., получил квалификацию врача по специальности «Лечебное дело».
С 2011г. по 2012г. проходил интернатуру на базе больницы скорой медицинской помощи г. Смоленска по специальности «Травматология и ортопедия». За время прохождения интернатуры получил базовые знания работы с пациентами травматологического профиля. По окончании интернатуры получил сертификат по специальности «Травматология и ортопедия».
В 2012г. произошло первое знакомство с городом Калуга, получил опыт работы в Больнице Скорой Медицинской Помощи им. Шевченко К.Н. в травматологическом отделении. За время работы в должности врача травматолога-ортопеда овладел всеми видами консервативного лечения пациентов травматологического и ортопедического профиля, основными методиками интрамедуллярного, накостного, комбинированного, внеочагового остеосинтеза при переломах различной локализации и степени сложности у пациентов травматологического и ортопедического профиля.
С 2019 г. по настоящее время работает в ортопедическом отделении Калужской Областной Клинической Больнице в должности врача травматолога-ортопеда.
С 2020 г. работает в Калужской Клинике Боли в должности врача травматолога-ортопеда.