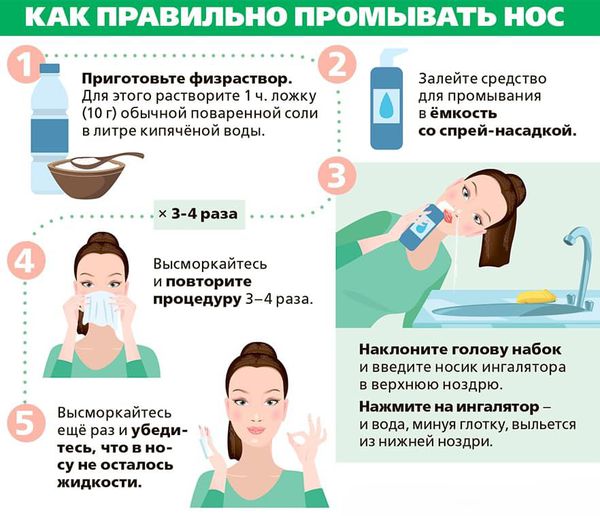
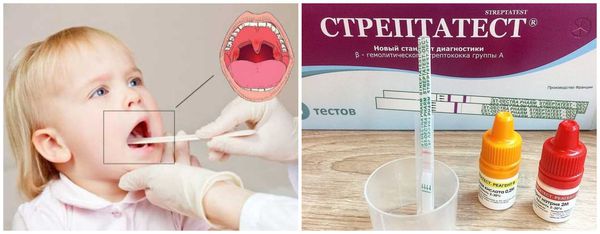
Что такое назофарингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зайцев В. М., ЛОРа со стажем в 20 лет.
Определение болезни. Причины заболевания
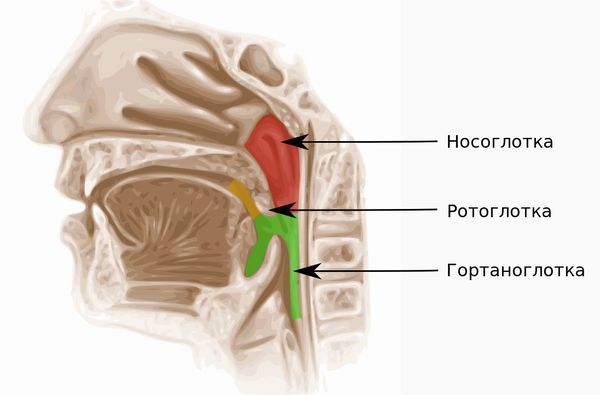
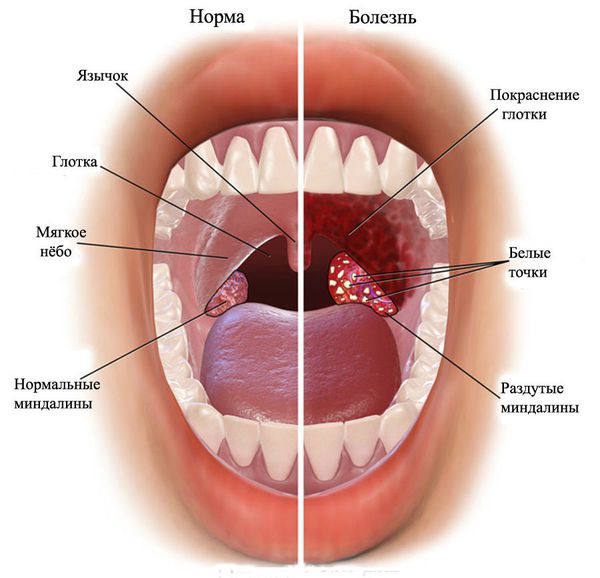
Назофарингит («nasus» — нос, «pharynx» — глотка) — это воспаление слизистой оболочки верхнего отдела глотки (носоглотки), которое сопровождается её отёком и покраснением. При назофарингите человеку трудно дышать носом из-за отёка слизистой и выделений, которые скапливаются в носу. Также его беспокоит дискомфорт и боль в горле.
Назофарингит — это полноценное самостоятельное заболевание, которое сочетает в себе признаки двух болезней: ринита (воспаления слизистой носа) и фарингита (воспаления слизистой глотки). Без лечения назофарингит может привести к риносинуситу с воспалением околоносовых пазух, хроническому фарингиту и гаймориту.
В медицинской литературе встречаются другие названия этого диагноза: «ринофарингит», «риноназофарингит», «эпифарингит», «риновирусная инфекция». В быту говорят «простуда» или «насморк». На самом деле простудой могут называть многие состояние, например вирус герпеса (простуда на губе) и острый ринит (когда течёт из носа).
Распространённость
Причины назофарингита
Предрасполагающие факторы:
Симптомы назофарингита
Болезнь начинается с зуда в носу, чихания, першения и саднения в горле. Затем из носа начинают течь жидкие прозрачные выделения. Через 2 – 3 дня они становятся густыми и приобретают зеленоватый или жёлтый оттенок.
Из-за отёчности слизистой носа появляется заложенность, становится труднее дышать носом. Больной перестаёт различать запахи (состояние аносмии). Кашель при назофарингите обычно сухой, поверхностный, без выделения мокроты. Часто наблюдается храп, особенно у маленьких детей с большими аденоидами.
Симптомы назофарингита сохраняются около недели, затем человек выздоравливает. В течение недели после выздоровления пациента может беспокоить остаточный кашель, так как в это время ещё остаётся сильная чувствительность гортаноглотки к различным раздражителям.
При неправильном лечении или его отсутствии болезнь из острого состояния переходит в подострое, а затем в хроническое. Хроническое воспаление протекает не так ярко, как острое: выделения из носа густые, боль в горле не так выражена, но дискомфорт и першение сохраняются. У больного часто болит голова, так как носовое дыхание нарушено и головной мозг не насыщается кислородом. Из-за проблем с дыханием нарушается сон. Температура тела при этом не повышается.
Патогенез назофарингита
Болезнетворные микроорганизмы попадают в организм воздушно-капельным путём. Если человек вдохнул инфекцию носом, то сначала воспаляется слизистая оболочка носа, затем процесс спускается в глотку. Если инфекция попадает через рот, то в первую очередь воспалятся горло, после этого воспаление поднимается наверх в носоглотку и нос.
Воспаление протекает в три фазы:
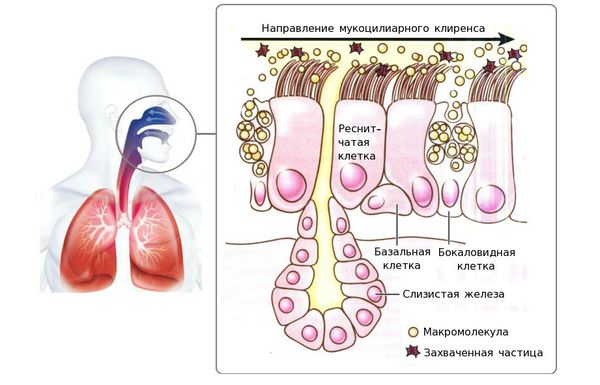
Фаза экссудации. Под воздействием цитокинов кровеносные сосуды расширяются и увеличивается проницаемость их стенок. Жидкая часть крови выходит через сосудистую стенку в очаг воспаления. За счёт этого лейкоциты быстрее добираются к месту воспаления. Пропитывание тканей лейкоцитами и воспалительным экссудатом приводит к тому, что слизистая оболочка носоглотки отекает и через сутки-трое после инфицирования появляются первые признаки назофарингита.
Фаза пролиферации. Это завершающий этап воспалительного процесса, при котором происходит восстановление повреждённой ткани.
Классификация и стадии развития назофарингита
В зависимости от возбудителя выделяют:
По длительности и характеру воспалительного процесса выделяют две формы назофарингита:
Хроническое воспаление в зависимости от характера развивающихся в слизистой оболочке изменений делится на три типа:
Стадии острого назофарингита:
Осложнения назофарингита
Сам по себе назофарингит не опасен. Осложнения развиваются нечасто. Но если игнорировать первые симптомы, лечить болезнь неправильно или вообще не лечить, воспаление может перейти на другие ткани и органы с присоединением бактериальной инфекции. В этом случае развиваются новые заболевания:
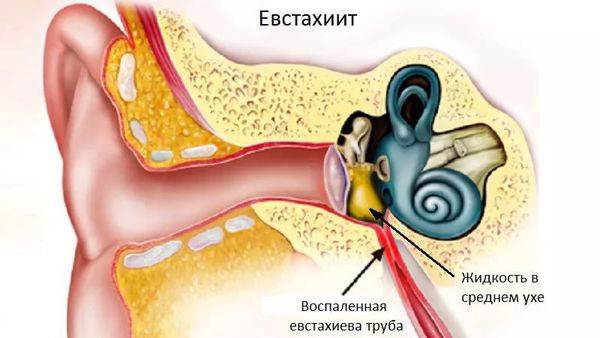
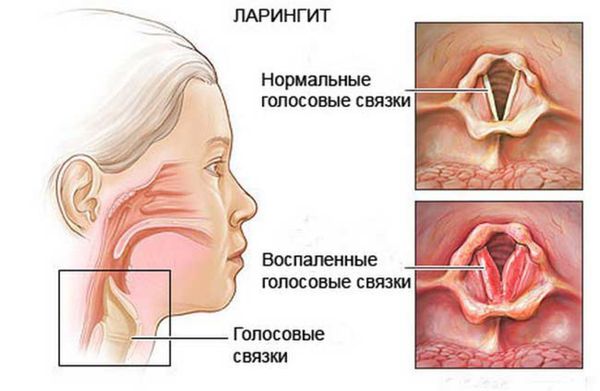
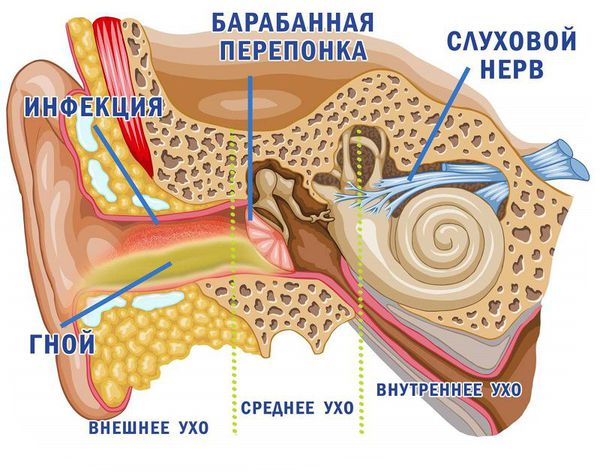
Чаще всего назофарингит осложняется синуситом, ларингитом и тубоотитом. Это связано с тем, что околоносовые пазухи, гортань и слуховые трубы расположены ближе всего к воспалённой носоглотке.
Диагностика назофарингита
Диагноз «назофарингит» ставит врач-оториноларинголог на основании сбора анамнеза, выяснения жалоб больного, физикального осмотра и результатов лабораторных исследований.
Сбор анамнеза и осмотр
Сначала ЛОР-врач выясняет жалобы больного, спрашивает, когда и при каких обстоятельствах появились первые симптомы, проводилось ли самостоятельно лечение, есть ли у больного аллергия.
Затем врач проводит осмотр ЛОР-органов:
Лабораторная диагностика
Инструментальная диагностика
Инструментальные исследования проводятся, если врач подозревает развитие осложнений. В этом случае могут потребоваться рентген или компьютерная томография (КТ) околоносовых пазух, рентген органов грудной клетки, отоскопия (осмотр полости уха) или эндоскопическое исследование носоглотки.
Дифференциальная диагностика
В некоторых случаях может потребоваться консультация врачей смежных специальностей: инфекциониста, педиатра или аллерголога. Если ЛОР-врач подозревает, что в организме пациента высокая концентрация инфекционного возбудителя, то к лечению подключается врач-инфекционист.
Помощь педиатра нужна в том случае, если у ребёнка на фоне назофарингита поднялась высокая температура, появился кашель, слабость, вялость или адинамия.
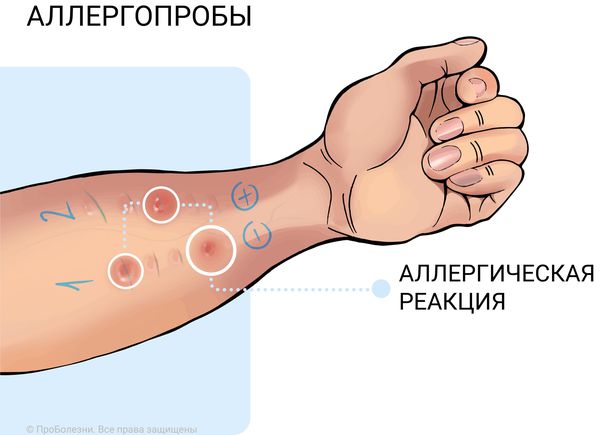
Консультация аллерголога нужна, если есть подозрение на аллергический ринит. На него могут указывать прозрачные выделения из носа и обильное слизетечение. Контролировать уровень аллергии и выполнять аллергопробы должен врач-аллерголог.
Лечение назофарингита
Назофарингит чаще всего развивается из-за вирусов, поэтому некоторые врачи назначают пациентам противовирусные препараты. Но их эффективность не доказана, т. е. они не влияют на скорость выздоровления. Причина скорее в самих вирусах: они быстро мутируют, поэтому находить эффективные противовирусные препараты достаточно сложно.
При лечении назофарингита показана симптоматическая терапия, которая включает:
Помимо медикаментозной терапии необходимо создать больному условия для выздоровления. Пациенту необходимо:
Что нельзя делать при назофарингите:
Прогноз. Профилактика
Если появились первые признаки простуды, лучше сразу обратиться к врачу. При своевременном обращении к доктору и выполнении всех его рекомендаций прогноз благоприятный: пациент выздоравливает в течение 1–2 недель, болезнь не переходит в хроническую форму и не развиваются осложнения.
Профилактика
Для профилактики назофарингита нужно соблюдать ряд простых рекомендаций:
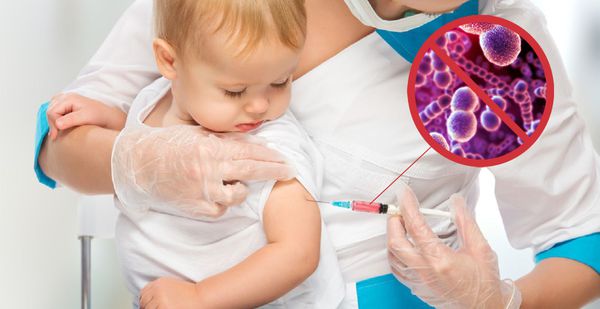
Вакцинация от гриппа и других вирусов, а также от гемофильной палочки снижает риск развития назофарингита. После введения вакцины в организме появляются антитела. После введения вакцины в организме появляются антитела, которые уничтожают вирус и не дают болезни развиться.
Ринофарингит
Ринофарингит – преимущественно острый, реже хронический воспалительный процесс, развивающийся в слизистой оболочке носовых ходов и задней стенки глотки и проявляющийся заложенностью носа, ринореей, першением в горле, сухим кашлем, иногда нарушением общего самочувствия. Основные причинные факторы – инфекция, профессиональные и бытовые вредности, аллергены. Диагностика включает сбор анамнеза, физикальное и инструментальное обследование (риноскопию, фарингоскопию, рентгенографию придаточных пазух носа), иногда проводится идентификация возбудителя. Лечение симптоматическое: капли в нос, полоскания горла, отхаркивающие средства, при инфекциях – противовирусные и антибактериальные препараты.
Общие сведения
Ринофарингит (назофарингит) – острое или хроническое воспаление верхних дыхательных путей чаще инфекционной природы с преимущественным поражением слизистой оболочки носовых путей и глотки. Чрезвычайно широко распространено. В 70-80% случаев вызывается вирусами, является одним из основных клинических проявлений гриппа и других острых респираторных инфекций. В осенне-весенний период заболеванием страдает до 80% населения. Патология может выявляться у пациентов любого возраста, но чаще диагностируется у детей, что обусловлено возрастными особенностями строения ЛОР-органов. Воспалительный процесс у детей и взрослых в большинстве случаев не протекает изолированно, а захватывает и носовые пути, и глотку. Возможен переход заболевания в хроническую форму.
Причины ринофарингита
Патология возникает при проникновении в верхние дыхательные пути возбудителей инфекционных заболеваний, воздействии аллергенов, физических и химических раздражителей.
Предрасполагающими факторами, способствующими развитию воспаления слизистой носа и глотки, являются переохлаждение и неполноценное питание с дефицитом витаминов. Возникновению патологии также способствует загрязнение атмосферного воздуха вредными выбросами, затруднение носового дыхания, наличие хронических заболеваний уха, горла, носа и внутренних органов.
Патогенез
Инфекционные агенты, аллергены и раздражающие факторы вызывают повреждение клеток мерцательного эпителия полости носа и слизистой оболочки задней стенки глотки с развитием воспалительного процесса, стимуляцией чувствительных нервных рецепторов, расширением кровеносных сосудов, повышением проницаемости сосудистой стенки, усиленным выделением слизи. Наблюдается инфильтрация эпителиального и субмукозного слоя слизистой оболочки лимфоцитами, десквамация и скопление выпота под эпителием, появление эрозий слизистой. Наличие болевого синдрома при фарингите объясняется богатой иннервацией задней стенки глотки с участием чувствительных, двигательных и вегетативных ветвей глоточного сплетения (языкоглоточный, блуждающий нерв, симпатические волокна верхнего шейного ганглия).
Симптомы ринофарингита
При остром назофарингите инфекционной природы после короткого инкубационного периода (1-3 суток) возникает чувство сухости и жжения в носовых ходах, чихание, першение в горле, ухудшение дыхания через нос, поверхностный кашель. Вскоре появляются обильные слизистые выделения из носа, усиливается боль и першение в горле, могут присоединяться симптомы общего недомогания: головная боль, озноб, слабость, потливость. При переходе воспалительного процесса на слуховые трубы беспокоит боль и чувство заложенности в ушах, при поражении околоносовых пазух – боль в области лба и переносицы, усиливающаяся при наклоне головы. На 4-6 день болезни выделения из носа становятся слизисто-гнойными, густыми, их количество уменьшается, восстанавливается носовое дыхание, симптомы общей интоксикации исчезают.
При аллергическом назофарингите более выражены симптомы раздражения верхних дыхательных путей, что проявляется частыми приступами чихания, ринореей, кашлем с трудноотделяемой мокротой, затруднением дыхания и чувством нехватки воздуха, а также признаками аллергического процесса со стороны других органов и систем (крапивница, атопический дерматит, конъюнктивит, бронхиальная астма). При хроническом ринофарингите общая реакция организма не выражена. К основным симптомам заболевания можно отнести постоянное чувство заложенности носа, ощущение сухости в глотке, першение, покашливание, частые глотательные движения, затруднение при продолжительном разговоре (необходимость прокашляться, выпить воды). Ринофарингит может осложняться развитием синусита, отита, ларингита, бронхита.
Диагностика
Правильная диагностика ринофарингита требует тщательного сбора анамнеза с выявлением возможного этиологического фактора, внимательного физикального обследования пациента с участием врача-терапевта или педиатра, оториноларинголога, инфекциониста, при необходимости назначения лабораторных и инструментальных исследований. При проведении риноскопии выявляется гиперемия и набухание слизистой оболочки носа, сужение носовых ходов, при затяжном и хроническом процессе – признаки гипертрофии или атрофии.
При фарингоскопии наряду с гиперемией и отечностью слизистой задней стенки глотки нередко можно заметить наличие отдельных лимфаденоидных фолликулов в виде возвышающихся над поверхностью гранул ярко-красного цвета. Для идентификации возбудителя может проводиться исследование отделяемого из зева и носа (посев на питательные среды, ПЦР). При развитии осложнений с переходом воспалительного процесса на придаточные пазухи, бронхи и легкие требуется рентгенография околоносовых пазух и органов грудной клетки. Дифференциальная диагностика ринофарингита проводится с другими заболеваниями ЛОР-органов (в том числе с синуситами, инородными телами носа, аденоидами), инфекциями и аллергическими реакциями.
Лечение ринофарингита
Основные принципы лечения острого назофарингита – соблюдение щадящего режима и диеты, использование медикаментов, воздействующих на причинный фактор и проявления заболевания.
Госпитализация требуется только при наличии осложнений. Прогноз при остром процессе благоприятный, при хронических атрофических назофарингитах необходимо систематическое проведение поддерживающих курсов лечения.
Острый ринофарингит в педиатрической практике
Рассмотрены методы купирования симптомов острых респираторных вирусных инфекций и ринофарингита в амбулаторной педиатрической практике. Показано, что амилметакрезол оказывает антимикотическое и антисептическое действие, активен в отношении грамположительн
Methods of rapid relief of acute respiratory viral infections and rhinopharyngitis symptoms in outpatient pediatric practice were considered. Amylmetacresol was stated to have antimycotic and antiseptic effect, and active in respect to gram-positive and gram-negative microorganisms.
.jpg)
Одним из проявлений ОРВИ является острый инфекционный ринофарингит (изолированный острый инфекционный ринит у детей встречается крайне редко). Из-за большого количества возбудителей, которые могут вызывать данное заболевание, четкой его сезонности не существует. Однако отмечено, что пики риновирусной инфекции приходятся на весну и осень, зимой же данное заболевание чаще вызывается респираторно-синцитиальным вирусом. Основными бактериальными возбудителями острого инфекционного ринита считают Streptococcus pneumoniae, S. pyogenes и Haemophilus influenzae.
При инфицировании риновирусом основная часть мерцательного эпителия полости носа остается относительно интактной, в связи с чем ринит протекает сравнительно легко и реже сопровождается осложнениями. Риновирус, попадая на слизистую оболочку, соединяется с молекулами внутриклеточной адгезии, которые постоянно экспрессированы на эпителиальных клетках полости носа и носоглотки. Затем вирус проникает через мембрану клетки в ее цитоплазму, внося туда свою рибонуклеиновую кислоту (РНК) для репликации. После репликации вирус распространяется по слизистой оболочке полости носа, образуя разбросанные участки инфицированного эпителия. Воспалительные изменения, происходящие в слизистой оболочке, включают выделение медиаторов и стимуляцию чувствительных нервных окончаний, расширение кровеносных сосудов и повышение их проницаемости, клеточную инфильтрацию, гиперпродукцию желез.
Дифференциальный диагноз следует проводить с дифтерийным назофарингитом (при дифтерии обычно визуализируются грязно-серые налеты; исследование мазка из носоглотки обычно позволяет четко установить дифтерийный характер поражения); с врожденным сифилитическим и гонококковым процессом (здесь на первый план выступают другие признаки — гонорейный конъюнктивит, при люэсе — гепатоспленомегалия, характерные кожные изменения); с заболеваниями клиновидной пазухи и клеток решетчатого лабиринта (здесь рентгенографическое исследование помогает установить правильный диагноз) [10].
В амбулаторной педиатрической практике наиболее предпочтительно назначение средств, купирующих основные симптомы заболевания и позволяющих свести к минимуму количество приема лекарственных препаратов.
При лечении острого ринита следует учитывать фазу заболевания: сухая стадия (стадия раздражения), стадия серозного отделяемого, стадия слизисто-гнойного отделяемого (стадия разрешения). В первую фазу используются различные масляные препараты, которые вводятся в полость носа. Возможно применение и аэрозолей. Неплохой эффект достигается от местного введения иммунных и противовирусных препаратов, например интерферона [16]. Возможно использование горячих ванн, растираний, тепловых процедур.
Кроме того, необходимо промывание полости носа солевыми растворами, способствующими лучшему очищению слизистой оболочки носа и элиминации вируса. Считается, что содержание в растворе для промывания носа таких микроэлементов, как Са, Fе, К, Мg, Сu, способствует повышению двигательной активности ресничек, активизации репаративных процессов в клетках слизистой оболочки носа и нормализации функции ее желез [15]. Перечисленные микроэлементы содержатся в препаратах из воды минеральных источников, обладающей лечебными свойствами (например, Сальц), и препаратах, которые готовят из морской воды, стерилизуя ее и доводя содержание солей до изотонической концентрации. Данные средства способствуют разжижению слизи и облегчают ее удаление из носа, усиливают резистентность слизистой оболочки носа к болезнетворным бактериям и вирусам.
В стадии серозной экссудации рекомендуется применять местные вяжущие препараты (Колларгол и Протаргол), изотонические растворы для промывания носа, деконгестанты в виде геля или капель в нос. При наличии выраженных общих симптомов назначаются жаропонижающие препараты, обильное питье.
В третьей стадии также используются изотонические растворы для промывания носа, сосудосуживающие препараты. Следует помнить, что из-за опасности формирования медикаментозного ринита (синдром «рикошета») сроки использования местных деконгестантов у детей примерно в 2 раза меньше, чем у взрослых, и составляют 3–5 дней. Детям младшего возраста желательно применять препараты короткого действия из-за опасности длительной ишемии не только слизистой оболочки полости носа, но и мозга, что может провоцировать общие судороги [1]. Применяются противовирусные препараты, иммуномодуляторы. Также возможна антигистаминная терапия.
При наличии обильного серозно-гнойного отделяемого необходимо проведение эвакуации экссудата. Оптимальным представляется использование аспираторов, с помощью которых полость носа освобождается от слизистого секрета. Конструкция современных аспираторов предусматривает предотвращение попадания удаленной слизи в полость носа. Кроме того, гигиенический процесс находится под контролем мамы, которая своим дыханием регулирует давление в насадке. Следует также отметить, что использование одноразовых насадок, предусмотренное в современных аспираторах, способствует предотвращению реинфицирования.
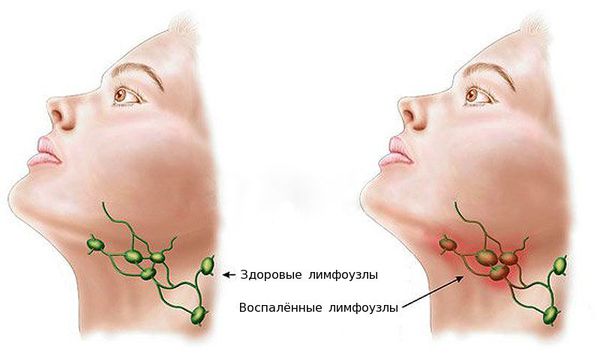
Нередко первыми симптомами ринофарингита являются боли, першение и саднение в глотке, доставляющие заметный дискомфорт маленьким пациентам, особенно в первые дни болезни. Дети грудного возраста становятся более беспокойными, у них нарушается сон, ухудшается аппетит. Диагноз фарингита устанавливается на основании фарингоскопии (осмотра глотки): определяются гиперемия, отек и инфильтрация слизистой оболочки задней стенки глотки, небных дужек, иногда и мягкого неба. При боковом фарингите определяется гиперемия и отек боковых валиков глотки. Степень гиперемии слизистой оболочки глотки может быть различной: от слабой до выраженного воспаления с налетами или гнойным экссудатом. Лихорадка, шейная лимфаденопатия и лейкоцитоз отмечаются как при вирусном, так и при бактериальном фарингите.
Известно, что примерно 70% фарингитов вызываются вирусами, среди которых отмечают риновирусы, коронавирусы, среди бактериальных возбудителей острого фарингита ведущая роль принадлежит бета-гемолитическому стрептококку группы А: 15–30% случаев заболевания у детей и 5–17% случаев у взрослых, относительно редко (
О. В. Зайцева, кандидат медицинских наук, доцент
ФГБУ НКЦ оториноларингологии ФМБА России,
ГБУЗ МОНИКИ им. М. Ф. Владимирского, Москва
Что такое фарингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пономарева О. Б., педиатра со стажем в 31 год.
Определение болезни. Причины заболевания
Ф арингит — острое или хроническое воспаление слизистой оболочки глотки, которое сопровождается кашлем, болями, першением или дискомфортом в горле.
Причины возникновения фарингита
Пути заражения фарингитом
Инфекционным фарингитом можно заразиться от больного пациента или носителя инфекции — здорового человека, который сам не болеет, но при этом заразен. Путь передачи — контактно-бытовой и воздушно-капельный, то есть вирусы и бактерии могут передаться при использовании общей посуды, рукопожатиях, поцелуях и т. д.
Распространённость фарингита
Фарингит при беременности
При беременности опасен не сам фарингит, а вызвавший его возбудитель. Поэтому важно определить причину болезни. П репараты для лечения фарингита беременные пациентки должны принимать только по назначению врача.
Симптомы фарингита
Симптомы острого фарингита
Иногда, особенно у детей, признаки фарингита сочетаются с ринитом, ларингитом и являются проявлением ОРВИ или других вирусных инфекций (кори, краснухи, ветряной оспы).
Симптомы хронического фарингита
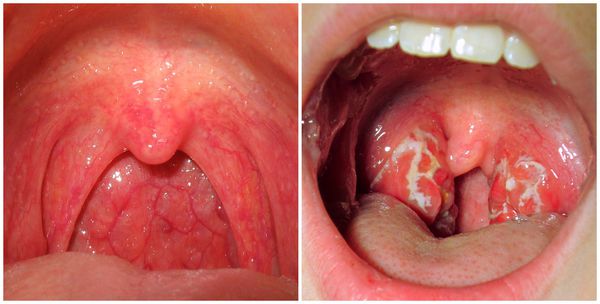
Гипертрофический (гранулёзный) фарингит проявляется мелкими узелками или гранулами на слизистой оболочке глотки. При этом обычно першит горло, выделяется слизь и пациента мучает сухой кашель.
Катаральный фарингит может переходить в стадию гипертрофического и закончиться суб- или атрофическим фарингитом.
Симптомы фарингомикоза (грибкового фарингита)
Грибковый фарингит проявляется более сильными болями в горле и жжением, а также белым творожистым налётом. Он легко снимается, иногда под ним можно обнаружить эрозии.
Патогенез фарингита
Классификация и стадии развития фарингита
По течению заболевания фарингиты подразделяются на два вида:
По этиологическому фактору:
По характеру изменений в слизистой оболочке:
Стадии развития фарингита тесно связаны с фазами воспаления.
В течении хронического фарингита выделяют периоды обострения и ремиссии. Стадии развития соответствуют изменениям слизистой оболочки. Так, катаральный фарингит может переходить в стадию гипертрофического и закончиться суб- или атрофическим фарингитом.
Осложнения фарингита
Изолированный фарингит, как правило, не имеет осложнений. Но в ряде случаев, особенно при инфекционном воспалении глотки и/или нёбных миндалин, возможны осложнения
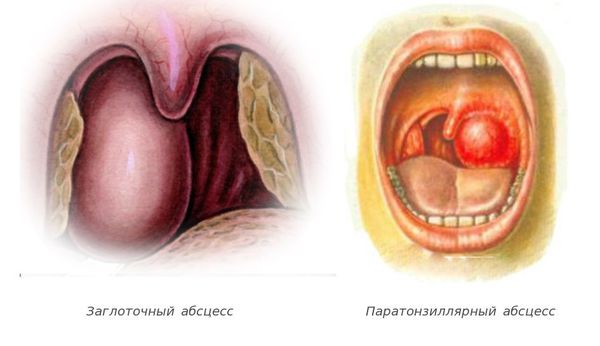
Местные осложнения возникают на 4-6 день болезни и связаны с вовлечением в воспалительный процесс лимфоидной ткани глотки, возникновением гнойных очагов и распространением инфекции по лимфатическим и венозным путям за пределы глотки. К таким осложнениям относятся [7] :
Диагностика фарингита
Когда нужно обращаться к врачу
К доктору следует обратиться при первых симптомах острого фарингита. Особенно при высокой температуре, сильной боли в горле и затруднённом глотании; а также если симптомы сохраняются после трёх дней лечения.
К какому врачу обратиться
При появлении признаков фарингита следует обратиться к терапевту, педиатру или отоларингологу.
Диагностику проводят на основании жалоб, анамнеза, клинической симптоматики и дополнительных методов обследования. Последнее помогает выявить возбудителя и правильно подобрать лечение, а также провести дифференциальную диагностику с другими заболеваниями.
При симптомах фарингита проводят следующие исследования:
Для выявления вирусных, микоплазменных и хламидийных возбудителей применяют метод определения антигенов в мазках из носо- или ротоглотки (ПЦР).
В случае отрицательного результата, но при наличии характерной для стрептококковой инфекции клинической картины, рекомендуется взятие мазка на посев с поверхности нёбных миндалин и задней стенки глотки. Однако ответ будет готов только через несколько дней. Также для выявления БГСА можно использовать иммуносерологическую диагностику (определение титра антистрептолизина в анализе крови), но это более трудоёмкий инвазивный метод.
Дифференциальную диагностику проводят со следующими болезнями:
Лечение фарингита
Лечение острого фарингита начинается с организации режима и питания:
Иногда уже эти меры приводят к улучшению состояния. По назначению врача, чтобы уменьшить симптомы фарингита, вызванные воспалением, используются комплексные средства в виде таблеток, аэрозолей, полосканий:
Для снижения температуры назначают нестероидные противовоспалительные средства ( ибупрофен, парацетамол).
Лечение бактериального фарингита
Вирусные фарингиты не требуют антибактериальной терапии.
Лечение грибкового фарингита
При микозах используют местные антимикотические средства (ко-тримоксазол, пимафуцин, 2 % щёлочной раствор). Если не помогает местная терапия, назначают противогрибковые антибиотики (амфотерицин В) или специальные противомикотические средства (кетоконазол, микогептин, флуконазол).
Лечение хронического фарингита
Лечение хронического фарингита в период обострения ничем не отличается от терапии острой формы болезни. Оно включает в себя симптоматическую терапию, правильную организацию режима дня и приёма пищи.
Гнойный фарингит не выделяют, поэтому отдельных рекомендаций по его лечению нет.
Лечение фарингита в домашних условиях
Острый вирусный фарингит лёгкой формы при соблюдения домашнего режима и регулярном тёплом питье проходит в течение семи дней. Однако болезнь может возникнуть не только из-за вирусной инфекции, но и по другой причине. Поэтому без постановки диагноза заниматься самолечением не стоит.
Физиотерапия
При навязчивом сухом кашле и сухости в глотке можно использовать ингаляции с физраствором по показанию врача.
Хирургическое лечение
Хирургическое лечение заключается в коррекции носовой перегородки и удалении полипов носоглотки. Операция необходима, если причиной хронического фарингита стало постоянно затруднённое носовое дыхание. Удаление аденоидов и нёбных миндалин проводится по строгим показаниям. Решение о необходимости операции принимает врач-отоларинголог после тщательной диагностики.
Прогноз. Профилактика
Меры профилактики: