ЦСХРП – диагноз, который расшифровывается как центральная серозная хориоретинопатия сетчатки. Другие названия – серозная макулопатия, серозная отслойка или ЦСХ. Это болезнь молодых, которая встречается людей в возрасте 20-50 лет, чаще у мужчин. [1]
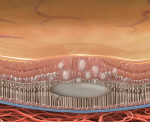
Рис.1 Схема развития серозного отёка центра сетчатки (макулы) при ЦСХРП
Причины и симптомы
При ЦСХРП поражается центральная часть сетчатки (макула). После микроскопического разрыва в ее пигментном слое: жидкость из сосудистой оболочки глаза, просачивается через разрыв под сетчатку, вызывая ее отек и расслоение. [2]
Как правило, заболевание одностороннее. При этом человек видит серое пятно перед глазом, искажение линий и цветовосприятия.
Считается, что спусковым механизмом развития ЦСХРП является стресс, при котором происходит выброс гормонов кортизола и адреналина. Они ответственны за повышение проницаемости стенок капилляров и выход из них жидкости. [3]
Диагностика
На ОКТ виден отёк и серозная отслойка сенсорной части сетчатки (нейроэпителия), на ФАГ – точка просачивания.
На данный момент в России имеются сложности с диагностическим препаратом для проведения ФАГ – флуоресцеином, поэтому такое обследование практически не проводится. Как альтернативу можно рассматривать ОКТА – оптическую когерентную томографию в режиме ангиографии, но с её помощью не всегда удаётся найти точку просачивания.
Видео по теме
Лечение ЦСХРП
Что касается лечения, оно может быть в трёх вариантах:
Задать все уточняющие вопросы по стоимости и порядку приёма, записаться на консультацию в нашу офтальмологическую клинику можно по телефону в Москве +7(495)955-91-34 или онлайн у нас на сайте.
Уважаемый Артём,
во-первых, разберитесь с диагнозом, т.к. серым пятном перед глазом может проявляться и влажная форма макулодистрофии, заболевания роговицы или зрительного нерва и т.д.
Хориоретинит
Смысл древнегреческих корней, из которых образован термин «хориоретинит», заключается в следующем. Хориоидея – сеть кровеносных сосудов задней стенки глазного яблока, питающая ретинальную (сетчаточную) ткань; окончание «-ит» в медицинской терминологии всегда указывает на воспаление. Таким образом, хориоретинит – воспалительный процесс, распространяющийся как на сетчатку, так и на сосудистую систему ее кровоснабжения. По типу течения хориоретиниты делятся на острые и хронические; по генезу (происхождению) – на врожденные и приобретенные.
Причины
К основным факторам, под действием которых может воспаляться ретинально-сосудистый комплекс, относятся:
Симптомы
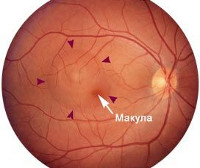
Клиническая картина хориоретинита существенно зависит от локализации воспалительного очага. Так, центральные хориоретиниты отличаются преимущественным поражением макулы («желтое пятно», наиболее светочувствительная и специализированная область сетчатки, отвечающая за четкость центрального поля зрения), экваториальные и периферические. Различают также несколько вариантов по характеру очаговости: собственно очаговые, мультифокальные (диссеминированные, разбитые на несколько отдельных очагов) и диффузные, вовлекающие всю сетчаточную ткань без четких очаговых границ. Острые хориоретиниты могут длиться до трех месяцев, хронические отличаются тенденцией к частым рецидивам.
Содержание субъективных жалоб также определяется локализацией воспалительного процесса. Так, хориоретинит периферического типа зачастую вообще не проявляет себя на уровне субъективных ощущений – и в этом случае диагностируется случайно, при консультации по другому поводу или в ходе профосмотра. Макулярный хориоретинит, напротив, манифестирует множественными и разнообразными зрительными нарушениями: «туманом перед глазами», скотомами (слепыми или темными зонами в поле зрения), фотопсиями (иллюзорными искрами или вспышками света), заметным снижением остроты и качества зрения. Достаточно типична «куриная слепота», а также искаженное восприятие размеров и формы наблюдаемых пациентом объектов.
Симптоматика подобного рода, каким бы ни оказался впоследствии окончательный диагноз, требует безотлагательного обращения к офтальмологу.
Диагностика
При подозрении на хориоретинит, как правило, назначаются следующие диагностические методы:
Для выявления возбудителя инфекции назначается ряд лабораторных анализов крови и мочи. Проводятся пробы на ВИЧ, реакция Вассермана, рентен-исследование грудной клетки и проба Манту при подозрении на туберкулез. При необходимости к лечебно-диагностическому процессу привлекают профильных специалистов, напр., фтизиатра, отоларинголога, иммунолога, инфекциониста, дерматовенеролога, аллерголога и др.
Лечение хориоретинита
Степень терапевтического успеха практически при любой офтальмопатологии, – тем более, столь серьезной, как хориоретинит, – решающим образом зависит от своевременности обращения и, соответственно, оказания специализированной помощи.
В данном случае местная терапия, как правило, не дает эффекта; назначают лишь пара- и ретробульбарные инъекции (вокруг и за глазное яблоко).
В целом, терапия может включать (в строгом соответствии с индивидуальными показаниями и клинической картиной) препараты противовоспалительного действия, в т.ч. гормонсодержащие (диклофенак, индометацин, дексаметазон, гидрокортизон, пролонг дипроспан); дезинтоксикационные средства (капельницы с гемодезом или 5%-ной глюкозой); иммуносупрессоры или, наоборот, иммуностимуляторы (фторурацил, меркаптопурин, левамизол при наличии ВИЧ); десенсибилизирующие антигистаминные (противоаллергические) препараты – супрастин, кларитин и т.д.; поливитаминные комплексы; рассасывающие ферменты (ретробульбарные инъекции фибринолизина, лидазы, гистохрома). В наиболее тяжелых случаях и при неэффективности применяемой терапии может понадобиться внешняя гемосорбция и/или плазмаферез.
Однако важнейшей задачей этиопатогенетической терапии является устранение непосредственной причины воспаления. Так, в зависимости от патогенности выявленного бактериального возбудителя и чувствительности штамма, применяют наиболее эффективный в данном конкретном случае антибиотик, а до получения точной лабораторной информации – мощные антибиотики широкого спектра действия. В частности, сифилитический хориоретинит лечат месячным курсом пенициллиновых антибиотиков, а при индивидуальной их непереносимости – препаратами цефалоспориновой группы, доксициклином, макролидами. При установлении вирусного возбудителя назначаются интерфероны, стимуляторы выработки собственного интерферона и другие противовирусные средства. При токсоплазмозе (заражении внутриклеточными паразитами Toxoplasma gondii) применяют сульфадимезин, фолиевую кислоту, витамины группы В (особенно В12). Активность герпес-вируса и цитомегаловируса подавляется, соответственно, эффективными в этом отношении препаратами (ацикловир, ганцикловир). Если диагностирован туберкулез, офтальмологическое лечение проводится в обязательном комплексе с фтизиатрическим; применяют изониазид, канамицин, рифампицин, гормональную терапию.
Физиотерапевтические процедуры, особенно ферментный электрофорез, эффективны на этапе выздоровления и ускоряют этот процесс.
В некоторых случаях очень важно локализовать, ограничить воспалительный процесс и минимизировать темпы его развития. С этой целью назначают лазерную коагуляцию сетчатки.
Наконец, при начавшемся отслоении сетчатки, появлении т.н. хориоретинальной мембраны и в других прогностически неблагоприятных вариантах развития процесса, единственным эффективным решением остается офтальмохирургическое вмешательство (витрэктомия в той или иной методической модификации).
Осложнения
При отсутствии своевременной адекватной терапии хориоретинит способен результировать самыми серьезными последствиями. В частности, неоваскуляризация (образование и разрастание новой сосудистой сетки), массивные кровоизлияния, тромбирование сетчаточных вен и артерий, отслоение сетчатки – такого рода осложнения, которые можно было бы предотвратить при своевременном обращении, в противном случае чреваты полной необратимой слепотой.
Центральная серозная хориоретинопатия
Центральная серозная хориоретинопатия – это патология органа зрения, характеризующаяся серозной отслойкой нейроэпителиального слоя сетчатки в сочетании с отслоением пигментного эпителия или без него. Клинически проявляется снижением остроты зрения, появлением «пятен» перед глазами, макро- или микрофотопсиями, метаморфопсиями, реже фотофобией. Диагностика центральной серозной хориоретинопатии включает в себя проведение флуоресцентной ангиографии, визометрии, офтальмоскопии, биомикроскопии, периметрии, ОКТ. Медикаментозное лечение сводится к дегидратационной и сосудоукрепляющей терапии. При отсутствии эффекта показана лазерная коагуляция сетчатки.
МКБ-10
Общие сведения
Центральная серозная хориоретинопатия – это заболевание в офтальмологии, проявляющееся расщеплением слоев сетчатки в связи с повышением проницаемости мембраны Бруха и просачиванием плазмы из капилляров хориоидеи через пигментный эпителий сетчатки. Впервые патология была описана немецким хирургом-офтальмологом Альбертом фон Грефе в 1866 году.
Лица мужского пола болеют в 8 раз чаще женщин. Как правило, патология встречается у людей молодой и средней возрастных групп. С возрастом увеличивается число бинокулярных поражений органа зрения. Согласно статистическим данным, у 52% пациентов заболевание развивается после применения экзогенных стероидов. Центральная серозная хориоретинопатия более распространена среди жителей Испании и Азии, редко наблюдается у афроамериканцев.
Причины
В группу риска развития центральной серозной хориоретинопатии входят лица с артериальной гипертензией, гормональным дисбалансом в анамнезе, т. к. механизм циркуляции крови в хориоидее регулируется уровнем кортизола и адреналина. В роли этиологического фактора зачастую выступает изменение гормонального фона в период беременности.
На состояние сосудов оказывает влияние тонус вегетативной нервной системы. Лица с повышенной активностью симпатического отдела подвержены большему риску заболевания, чем люди с преобладанием тонуса парасимпатической нервной системы. Предрасполагает к развитию центральной серозной хориоретинопатии отягощенный аллергический анамнез, наличие атопии у близких родственников.
В частных случаях заболевание развивается на фоне системных патологий (синдром Кушинга, системная красная волчанка). Повышение проницаемости капилляров сосудистой оболочки глаза провоцируется бесконтрольным введением стероидов, приемом препаратов, содержащих в своем составе силденафила цитрат, или психотропных средств. Реже возникновение патологии обусловлено осложнением после трансплантации органов. В большинстве случаев диагностируется идиопатическая центральная серозная хориоретинопатия, поскольку установить этиологию заболевания не удается.
Патогенез
Центральная серозная хориоретинопатия возникает в связи с повышением проницаемости капилляров собственной сосудистой оболочки глазного яблока. Выход плазмы в окружающие ткани приводит к серозной отслойке нейросенсорного слоя внутренней оболочки глаза. Как правило, участки отслоения соответствуют местам повышенной экссудации. Развитие данного процесса обусловлено нарушением транспорта ионов натрия и калия через пигментный слой. Также триггером заболевания выступает патология сосудистой стенки (хориоидальная васкулопатия). Локальное нарушение микроциркуляции в области собственной сосудистой оболочки является причиной вторичной дисфункции пигментного эпителия.
Симптомы
С клинической точки зрения различают острое, подострое и хроническое течение центральной серозной хориоретинопатии. Острое течение характеризуется внезапной абсорбцией серозной жидкости в среднем за 1-6 месяцев. При этом острота зрения восстанавливается до референтных значений. При подостром течении спонтанное разрешение наступает на протяжении одного года. Сохранение клинической картины более 1 года говорит о хронизации процесса.
Пациенты предъявляют жалобы на болезненность в области глазницы, появление полупрозрачных пятен перед глазами. Снижение остроты зрения медленно прогрессирует. Больные чаще отмечают нарушение зрительных функций в утреннее время. Развивается вторичная транзиторная гиперметропия.
Специфическим симптомом данной патологии является увеличение или уменьшение размера рассматриваемого предмета, что указывает на развитие макро- или микрофотопсий. При этом форма самих предметов может искажаться (метаморфопсии). Высокая степень микрофотопсий при одностороннем поражении приводит к нарушению бинокулярного зрения. Нарушение цветовосприятия или фотофобии возникают крайне редко, однако наиболее комфортным пациенты считают среднюю освещенность помещения. Прогрессирование заболевания приводит к появлению центральных скотом. Больные могут указывать на периодичность возникновения симптоматики при остром течении центральной серозной хориоретинопатии.
Диагностика
Диагностика центральной серозной хориоретинопатии основывается на проведении флуоресцентной ангиографии, визометрии, офтальмоскопии, биомикроскопии, периметрии, оптической когерентной томографии (ОКТ):
Дифференциальная диагностика центральной серозной хориоретинопатии проводится с хориоидальной неоваскуляризацией, хориоретинитом, опухолями хориоидеи.
Лечение
Консервативная терапия
Консервативное лечение центральной серозной хориоретинопатии сводится к проведению дегидратационной и сосудоукрепляющей терапии. С целью уменьшения отечности внутренней оболочки глаза показаны парабульбарные инъекции глюкокортикостероидов. Также данная группа препаратов обладает противоаллергическим эффектом. Для проведения дегидратации рекомендовано назначение диуретиков. С целью нормализации тканевого метаболизма в дни приема диуретических средств целесообразно применение препаратов калия и магния. Укрепление сосудистой стенки достигается при использовании ангиопротекторов, поливитаминных комплексов. В случае положительной динамики при последующих визитах к офтальмологу (10-й, 30-й дни) необходимы повторные парабульбарные инъекции глюкокортикостероидов.
Хирургическое лечение
При отсутствии эффекта от медикаментозного лечения или частых рецидивах заболевания показана лазерная коагуляция сетчатки. Фокальная коагуляция проводится в области поражения пигментного эпителия. Если дефект располагается в зоне папилломакулярного пучка или на расстоянии менее 500 микрон от фовеолы, рекомендован барраж макулы. После проведения лазерной коагуляции на протяжении 3-7 дней осуществляются инстилляции нестероидных противовоспалительных средств в форме капель. Критерием эффективности лечения является улучшение остроты зрения на 0,1 дптр и более, уменьшение выраженности центральных скотом на 5-10° и уменьшение отека макулы на 5-10%.
Прогноз и профилактика
Специфических превентивных мер по развитию центральной серозной хориоретинопатии не разработано. Неспецифическая профилактика сводится к применению стероидов в минимально эффективных дозировках, ограничению психоэмоционального перенапряжения, контролю уровня артериального давления. Пациентам, входящим в группу риска или имеющим данное заболевание в анамнезе, необходимо 2 раза в год проходить обследование у офтальмолога с обязательным измерением внутриглазного давления, проведением офтальмоскопии и визометрии.
Прогноз при центральной серозной хориоретинопатии для жизни и трудоспособности относительно благоприятный, поскольку патология склонна к частому рецидивированию, а восстановление остроты зрения не обеспечивает устранения других клинических проявлений заболевания.
Центральная серозная хориоретинопатия
Центральная серозная хориоретинопатия характеризуется отслойкой нейроэпителия сетчатой оболочки в зоне макулы. Предрасполагает к развитию заболевания дефект в мембране Бруха (самый внутренний слой сосудистой оболочки) и фильтрация жидкости под сетчатку. Центральная хориоретинопатия приводит к снижению остроты зрения, появлению серого пятна перед глазами и искажению прямых линий.
Лечением центральной серозной хориоретинопатии занимается врач-офтальмолог.
О заболевании
В структуре офтальмологической патологии это заболевание занимает 4-е место. У мужчин встречается в 6 раз чаще. Практически у половины пациентов имеется 2-стороннее поражение глаз, которое нередко характеризует переход в хроническую форму.
При одностороннем процессе в молодом возрасте прогноз благоприятный – отслойка сетчатки практически полностью ликвидируется, а зрение через некоторое время полностью восстанавливается. При двустороннем процессе во взрослом возрасте прогноз хуже.
Ведущим фактором прогрессирования считается повышенный уровень кортизола. Имеет значение гиперкортизолемия как внутреннего, так и внешнего (прием кортикостероидных препаратов) происхождения.
Лечение может быть консервативным или малоинвазивным лазерным. Последний вариант показал наибольшую эффективность.
Хроническая форма чаще встречается у пациентов категории 45+, нередко характеризуется двусторонним поражением с обширными дефектами. Атрофия в центральных отделах сетчатки зачастую носит необратимый характер. Утраченные зрительные функции практически не восстанавливаются. Чем раньше будет начато лечение, тем лучше будет прогноз.
Симптомы
Для центральной серозной хореоретинопатии характерно появление сероватого или желтоватого пятна перед глазом/глазами, постепенное снижение остроты зрения. Рассматриваемые предметы нередко кажутся меньше своих истинных размеров, их пространственное положение воспринимается неверно. Иногда у пациента появляется дальнозоркость, которой раньше не было.
Вовлечение в патологический процесс фовеолярной зоны у пациентов с хронической центральной серозной хориоретинопатией приводит к атрофическим изменениям и необратимому снижению остроты зрения.
Причины центральной серозной хориоретинопатии
На сегодня не выявлены достоверные причины развития заболевания. В роли предрасполагающих факторов рассматриваются следующие:
В настоящее время особая роль в цепочке патологических реакций отводится повышенному уровню в крови стероидных гормонов, в частности кортизола. Поэтому случаи центральной серозной хореоретинопатии часто наблюдают у пациентов с болезнью Кушинга, на фоне стрессов, беременности и при наличии гормон-продуцирующих опухолей. У беременных подобный процесс со стороны глазного дна является транзиторным. Заболевание полностью разрешается перед родами или в течение 1-го месяца послеродового периода.
Несмотря на то, что причины по-прежнему являются окончательно неустановленными, механизм развития центральной серозной хореоретинопатии представляется более понятным. Первоначальная дисфункция сосудистой оболочки приводит к повышению проницаемости капилляров. Пропотевшая плазма скапливается под сетчаткой с формированием серозной отслойки. Отслойка чаще прогрессирующего характера, что может привести к стойкой утрате части зрительных функций.
Диагностика
Для объективной диагностики заболевания применяются следующие дополнительные методы обследования:
Методы лечения
В настоящее время разработаны эффективные методы как консервативного, так малоинвазивного хирургического лечения центральной серозной хориоретинопатии. У молодых пациентов может применяться даже выжидательная тактика, т.к. возможны случаи спонтанного регресса патологии.
У пациентов старшей возрастной группы (45 лет и старше) требуется более активное вмешательство в патологические процессы, затрагивающие сосудистую и сетчатую оболочку. Наиболее прогрессивным и радикальным методом лечения в настоящее время считается микроимпульсное лазерное воздействие на точку фильтрации или фокальная лазерная коагуляция точки фильтрации – места, где происходит пропотевание жидкости в субретинальное пространство (расположено под сетчатой оболочкой).
Консервативное лечение
Для рассасывания отека при центральной серозной хориоретинопатии может быть показано комплексное консервативное лечение, которое предполагает назначение средств, нормализующих капиллярную проницаемость, нестероидных противовоспалительных, антигистаминных и других препаратов.
У молодых пациентов может быть выбрана выжидательная тактика. Динамическое наблюдение продолжается в течение 1 месяца, по истечении которого зона фильтрации должна самостоятельно закрыться. При отсутствии положительной динамики переходят к консервативному или лазерному лечению.
Оперативное лечение
Хирургическое лечение проводится при наличии отслойки нейроэпителия с четко выявленной точкой фильтрации. Операция выполняется в амбулаторных условиях – госпитализация не требуется.
Для того, чтобы хирургическое лечение было наиболее эффективным, на этапе предоперационной диагностики рекомендуется сдать анализ крови на герпес-вирусные инфекции и на определение уровня кортизола в крови. Помимо этого еще на этапе подготовки проводится исключение возможных противопоказаний. К последним относятся неадекватно компенсированный сахарный диабет и некоррегированная артериальная гипертензия, воспаление переднего отрезка глаза и помутнение оптических сред.
При выявлении ограничений сначала проводится их коррекция. Это позволяет создать благоприятный фон для хирургического лечения, в разы повысить его эффективность и избежать развития осложнений.
Операция при центральной серозной хореоретинопатии заключается в лазерной коагуляции области точки фильтрации. Для проведения процедуры в «СМ-Клиника» используется желтый лазер Iridex 577. Такое микроимпульсное лазерное воздействие при лечении центральной серозной хореоретинопатиии в современной офтальмологии считается самым безопасным и эффективным методом. Надпороговая лазеркоагуляция обеспечивает максимально щадящее воздействие на ткани глазного дна. В результате генерации серии повторяющихся малоэнергетических импульсов минимальной продолжительности температура повышается только в зоне приложения лазерного луча, окружающие ткани успевают остыть, а значит, расположенные рядом нейросенсорные клетки не погибают.
Хориоретинит глаза
Автор:
Центральный серозный хориоретинит относится к полиэтиологическим заболеваниям. При этом имеется связь с инфекционными, токсическими, аллергическими, сосудистыми факторами. Патогенез заболевания обусловлен появлением дефектов в базальной пластинке, а также вазомоторными расстройствами. В результате повышается проницаемость не только капиллярного русла, но и сетчатки, сосудистой оболочки, некоторых участков базальной пластинки.
Симптомы
В начале заболевания могут появляться затуманивание зрения. Через несколько дней этот симптом сменяется появлением пятна перед глазами. Также может присоединиться фотопсия, метаморфопсия. Острота зрения может снижаться от десятых до сотых долей единицы. Иногда появляется транзиторная гиперметропия, нарушенное цветоощущение и центральная скотома.
Диагностика
Во время офтальмоскопии можно обнаружить помутнение сетчатки в макулярной области, которое имеет круглую или овальную форму. Размер помутнения составляет 0,5-2 диаметра диска зрительного нерва. Обычно очаг выступает немного вперед, а сосуды по его краю изгибаются. Граница очага подчеркнута при помощи светового рефлекса.
Помутнение может быть выражено в различной степени (от незначительно до интенсивной серой). Не всегда дефект располагается в фовеальной зоне, он может располагаться парамакулярно или эксцентрично.
Спустя несколько месяцев или дней заболевание переходит во вторую стадию. Она называется стадией преципитатов. В это время острота зрения может постепенно восстанавливаться, однако относительная скотома сохраняется. В области глазного дна помутнений сетчатки уже нет, остаются только серо-белые мелкоточечные очажки, называемые преципитатами.
На третьей стадии хориоретинита метаморфопсия и центральная скотома исчезают, при этом отмечается восстановление остроты зрения. Как отек сетчатки, так и преципитаты иногда бесследно рассасываются, но обычно сохраняется диспигментация. Макула становится крапчатой за счет мелких глыбок пигмента, участков обесцвечивания и желтоватых плоских дефектов.
В процесс может вовлекаться один или оба глаза, иногда о имеет рецидивирующее течение, в связи с чем прогноз может быть неблагоприятным. При амбулаторном обследовании выявить признаки центрального серозного хориоретинита довольно трудно, так как он имеет скудную симптоматику. В этом случае на помощь приходят специальные методики обследования (офтальмоскопия, биомикроскопия, флуоресцентная ангиография).
Дифференциальную диагностику нужно проводить с ретробульбарным невритом, юношеской дистрофией пятна, а также другими заболеваниями. Характерные отличительные признаки центрального серозного хориоретинита включают: расширение оптического среза сетчатки, наличие транссудата между сетчаткой и пигментным эпителием, мелкие дефекты в базальной пластинке. При флуоресцентной ангиографии выявляют точечное просачивание красителя (так называемые флуоресцентные флаги.
Видео по теме
Лечение
Лечение заболевания обычно комплексное, оно должно учитывать этиологию патологии. Патогенетическим считают лечение, при котором проводят блокаду дефектов базальной пластинки при помощи лазерной коагуляции. После этой манипуляции отек сетчатки исчезает через 4-10 суток. Дополнительно используют лекарственные средства, которые нормализуют проницаемость сосудов и капилляров (аевит, аскорутин), дегидратирующие препараты (гипертонический раствор глюкозы, натрия хлорида, глицерин, фонурит), сосудорасширяющие агенты (никотинамид, но-шпа). Чтобы стимулировать трофические процессы, используют витамины, АТФ, кокарбоксилазу, гепарин. При отеке сетчатки используют кортикостероиды в виде ретробульбарной инъекции.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Врач ретинолог, пециалист по сетчатке глаза, проводит диагностику и лазерное лечение заболеваний сетчатки (дистрофий, разрывов, кровоизлияний).
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
location_on Семёновский переулок, дом 11 (м.Семеновская)