Хориоретинальная дистрофия ( Возрастная макулярная дегенерация )
Хориоретинальная дистрофия – это инволюционные дистрофические изменения, затрагивающие преимущественно хориокапиллярный слой сосудистой оболочки глаза, пигментный слой сетчатки и расположенную между ними стекловидную пластинку (мембрану Бруха). К симптомам хориоретинальной дистрофии относятся искажение прямых линий, появление в поле зрения слепых пятен, вспышек света, утрата четкости зрения, способности к письму и чтению. Диагноз хориоретинальной дистрофии подтверждают данные офтальмоскопии, проверки остроты зрения, теста Амслера, кампиметрии, лазерной сканирующей томографии, периметрии, электроретинографии, флуоресцентной ангиографии сосудов сетчатки. При хориоретинальной дистрофии проводят медикаментозную, лазерную, фотодинамическую терапию, электро- и магнитостимуляцию, а также витрэктомию, реваскуляризацию и вазореконструкцию области сетчатки.
МКБ-10
Общие сведения
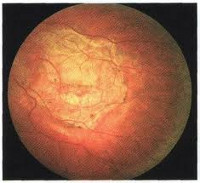
В клинической офтальмологии хориоретинальная дистрофия (возрастная макулярная дегенерация) относится к сосудистой патологии глаза и характеризуется постепенными необратимыми изменениями макулярной области сетчатки со значительной потерей центрального зрения обоих глаз у пациентов старше 50 лет. Даже в тяжелых случаях хориоретинальная дистрофия не вызывает полную слепоту, так как периферическое зрение остается в пределах нормы, но полностью утрачивается способность к выполнению четкой зрительной работы (чтению, письму, управлению транспортом).
Причины
Хориоретинальная дистрофия является многофакторной патологией, механизмы возникновения и развития которой до конца не ясны. Хориоретинальная дистрофия может развиваться как врожденное заболевание с аутосомно-доминантным типом наследования или быть следствием инфекционно-воспалительных, токсических и травматических поражений глаза.
В основе развития хориоретинальной дистрофии могут лежать первичные инволюционные изменения макулярной области сетчатки и мембраны Бруха, атеросклероз и нарушение микроциркуляции в хориокапиллярном слое сосудистой оболочки, повреждающее действие ультрафиолетового излучения и свободных радикалов на пигментный эпителий, нарушение обменных процессов.
В зону риска по хориоретинальной дистрофии попадают лица:
Классификация
По патогенезу различают следующие формы возрастной хориоретинальной дистрофии: сухую атрофическую (неэкссудативную) и влажную (экссудативную).
Симптомы хориоретинальной дистрофии
Сухая форма
Клиническое течение хориоретинальной дистрофии хроническое, медленно прогрессирующее. В начальном периоде неэкссудативной формы хориоретинальной дистрофии жалобы отсутствуют, острота зрения долго остается в пределах нормы. В некоторых случаях может возникнуть искажение прямых линий, формы и размера предметов (метаморфопсия).
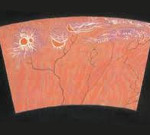
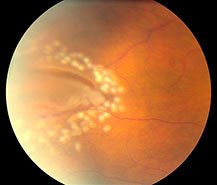
Сухая хориоретинальная дистрофия характеризуется скоплениями коллоидного вещества (ретинальными друзами) между мембраной Буха и пигментным эпителием сетчатки, перераспределением пигмента, развитием дефектов и атрофии пигментного эпителия и хориокапиллярного слоя. Вследствие этих изменений в поле зрения появляется ограниченный участок, где зрение сильно ослаблено или полностью отсутствует (центральная скотома). Пациенты с сухой формой хориоретинальной дистрофии могут предъявлять жалобы на двоение предметов, снижение четкости зрения вблизи, наличие слепых пятен в поле зрения.
Влажная форма
В развитии экссудативной формы хориоретинальной дистрофии выделяют несколько стадий.
Диагностика
В диагностике хориоретинальной дистрофии имеет значение наличие характерных проявлений заболевания (различных видов метаморфопсий, положительной скотомы, фотопсии). Проводится комплексное офтальмологическое обследование:
Необходимо проведение дифференциального диагноза хориоретинальной дистрофии с меланосаркомой хориоидеи.
Лечение хориоретинальной дистрофии
В лечении хориоретинальной дистрофии используют медикаментозные, лазерные, хирургические методы, электроокулостимуляцию и магнитостимуляцию, что позволяет стабилизировать и частично компенсировать состояние, т. к. полное восстановление нормального зрения невозможно.
Лечение сухой формы
Медикаментозная терапия при неэкссудативной форме хориоретинальной дистрофии включает в себя внутривенное, парабульбарное введение дезагрегантов и антикоагулянтов прямого и непрямого действия, ангиопротекторов, сосудорасширяющих препаратов, антиоксидантов, гормонов, ферментов, витаминов. Выполняется лазерстимуляция сетчатки низкоинтенсивным излучением полупроводникового лазера расфокусированным красным пятном.
Лечение влажной формы
При экссудативной форме хориоретинальной дистрофии показана местная и общая дегидратационная терапия и секторальная лазерная коагуляция сетчатки с целью разрушения субретинальной неоваскулярной мембраны, ликвидации отека макулярной области, что позволяет предупредить дальнейшее распространение дистрофического процесса. Перспективными методиками лечения экссудативной хориоретинальной дистрофии также являются фотодинамическая терапия, транспупиллярная термотерапия сетчатки.
Хирургическое лечение
Хирургическим лечением хориоретинальной дистрофии является витрэктомия (при неэкссудативной форме с целью удаления субретинальных неоваскулярных мембран), реваскуляризация хориоидеи и вазореконструктивные операции (при неэкссудативной форме для улучшения кровоснабжения сетчатки). Показатель остроты зрения, благоприятный для лечения составляет от 0,2 и выше.
Прогноз и профилактика
Прогноз в отношении зрения при хориоретинальной дистрофии в целом неблагоприятный. Профилактика заключается в минимизации факторов риска, своевременном лечении офтальмологических заболеваний.
Периферическая дистрофия сетчатки
Периферические дистрофии (дегенерации) сетчатки –патологические изменения периферии глазного дна, которые могут приводить к разрывам и отслойке сетчатки.
Часто офтальмологи в диагнозах указывают следующие аббревиатуры: ПХРД или ПВХРД. По сути, этот набор букв говорит лишь о наличии «проблемы» на периферии сетчатки, а не сообщает о виде дистрофии и степени ее опасности.
Что такое ПХРД и ПВХРД?
ПХРД – периферическая хориоретинальная дистрофия
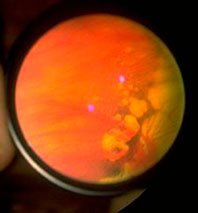
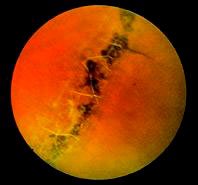
Этот вид дистрофии затрагивает непосредственно сетчатку глаза и его сосудистую оболочку (хориоидею). ПХРД считается благоприятным видом дистрофии, так как не несет никаких рисков для формирования тяжелого осложнения — отслойки сетчатки. Наиболее ярким представителем семейства ПХРД является дистрофия по типу «булыжной мостовой», представляющая собой безобидные единичные или множественные очаги хориоретинальной атрофии, разбросанные по периферии сетчатки.
ПВХРД – периферическая витреохориоретинальная дистрофия
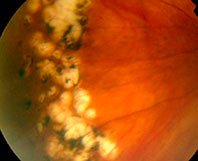
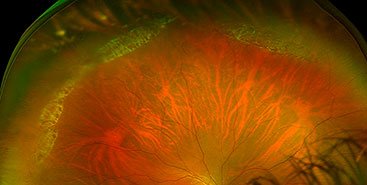
В сравнении с ПХРД, ПВХРД считается неблагоприятным видом дистрофии, так как в патологическом процессе, помимо сетчатки и хориоидеи, задействовано стекловидное тело (лат. сorpus vitreum), которое плотно спаяно с зоной хориоретинальной дистрофии. Считается, что при таких условиях, как подъем тяжестей, резкое сотрясение тела или головы, роды, стекловидное тело может провоцировать разрыв сетчатки, тем самым увеличивая риски формирования ее отслойки. Но, к счастью, на деле все не так страшно, как привыкли считать. Большинство ПВХРД являются безобидными и требуют просто динамического наблюдения. Существуют виды ПВХРД, опасность которых в большинстве случаев сильно преувеличена. К ним относятся 2 вида дистрофий: решетчатая дистрофия (или «решетка») и «след улитки». Именно об этих двух видах дистрофии офтальмологи постоянно спорят.
Причины возникновения дистрофий
До сих пор причины возникновения периферических дистрофий не определены. Они могут формироваться в любом возрасте, у мужчин и женщин, у людей с близорукостью, дальнозоркостью или отсутствием проблем со зрением. Стоит отметить, что данные дистрофии все же чаще встречаются у близоруких людей (миопов) и, чем больше близорукость выражена, тем выше вероятность их возникновения. Например, одной из причин этого явления увеличенный размер глазного яблока у близорукого человека — когда все оболочки глаза перерастянуты, ухудшается питание сетчатки в зоне экватора глаза. Опасные дистрофии, такие как «решетка» и «след улитки», встречаются всего у 6-12% всей популяции.
Симптомы периферических дистрофий
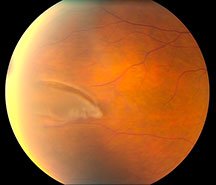
Как правило, большинство периферических дистрофий, включая опасные «решетку» и «след улитки», протекают абсолютно бессимптомно. В редких случаях человек может отмечать появление вспышек, сверканий, молний в глазу. Эти признаки являются неблагоприятными и определяют степень опасности дистрофии. Данные симптомы могут быть предвестниками разрывов сетчатки или знаком того, что разрывы уже сформировались. В случае появления темной «шторки», «занавеса» в проекции поля зрения, сгущения плавающих «мушек» перед глазами – следует незамедлительно обратиться к специалисту. Эти симптомы являются признаками отслойки сетчатки и требуют оказания медицинской помощи в срочном порядке.
Лечение периферических дистрофий сетчатки
Не существует методов профилактики возникновения периферических дистрофий. Кроме того, уже имеющиеся дистрофии не подлежат лечению при помощи лекарств, различных БАДов, глазных инъекций и капель. В качестве лечения рассматривается процедура проведения профилактической ограничительной лазерной коагуляции сетчатки.
В случае выявления периферической дистрофии сетчатки офтальмологами Рассвета будут даны рекомендации по последующему ведению этого состояния — в зависимости от вида дистрофии и степени ее опасности.
Мы не назначаем «поддерживающую» терапию витаминами, лекарствами, различными БАДами. Эти методы уже давно признаны бесполезными и неэффективными при лечении периферических дистрофий. При необходимости, по показаниям, будет рекомендована ограничительная лазерная коагуляция сетчатки.
В качестве лечения подразумевается проведение профилактической ограничительной лазерной коагуляции сетчатки.
Этот метод является своего рода профилактикой возникновения отслойки сетчатки в месте нахождения опасной ПВХРД, никак не влияя на саму ПВХРД: дистрофия никуда не исчезает и не «заживает». При помощи специального лазера на сетчатке, вокруг имеющейся дистрофии или сформированного разрыва сетчатки создаются так называемые лазеркоагуляты. В точках лазерного воздействия происходит «склеивание» сетчатки с подлежащими оболочками — таким образом создается защитный барьер, который в случае возникновения отслойки сетчатки в месте дистрофии будет препятствовать ее дальнейшему распространению.
Важно: данная процедура не является 100% защитой от отслойки сетчатки в оперированном глазу.
Существует вероятность, что сформированные коагуляты не смогут «удержать» сетчатку на месте, или отслойка возникнет совсем в другом месте. Поэтому правильнее будет воспринимать этот метод в качестве профилактической меры, снижающей риски отслойки сетчатки, и полностью не исключать ее возникновения.
Так нужно ли делать ограничительную лазерную коагуляцию сетчатки?
Как уже упоминалось выше, в лечении нуждается лишь малая часть дистрофий. Большая же доля дистрофий требует контрольного наблюдения в динамике.
Решение в пользу проведения лазерного лечения принимается в случае наличия опасных ПВХРД, сопровождающихся клиническими симптомами: «вспышки», «молнии», «искры» в глазах. Как правило, именно такие ПВХРД и приводят к формированию разрывов сетчатки с риском ее отслоения в будущем. Если ПВХРД не сопровождается никакими симптомами, решение в пользу проведения лазеркоагуляции может быть все же принято, учитывая сопутствующие факторы риска: отслойку сетчатки в наследственном анамнезе или на парном глазу, высокую степень близорукости, большую протяженность дистрофии, перенесенные травмы или операции на глазах и т.д.
Как лечат периферические дистрофии в клинике Рассвет?
Большинство дистрофий клинически себя не проявляют. Поэтому важно обращаться к офтальмологу и для профилактики этих патологий.
Наши офтальмологи проведут все необходимые обследования, включая осмотр сетчатки с широким зрачком, а также осмотр с использованием специальной диагностической трехзеркальной линзы Гольдмана для визуализации самой отдаленной периферии сетчатки. В случае выявления опасных дистрофий определят дальнейшую тактику ведения — контрольные осмотры в динамике или ограничительную лазеркоагуляцию сетчатки.
Мы не пугаем байками об отслойке сетчатки, не запрещаем заниматься спортом, самостоятельно рожать только по причине наличия близорукости или иной неопасной дистрофии.
Решение о дальнейшей тактике ведения принимается индивидуально в каждом конкретном случае с учетом всех сопутствующих факторов.
Гасанова Замира Эльмановна
офтальмолог
Хориоретинит
Общая информация
Краткое описание
Коды МКБ-10:
Н 30 Хориоретинальное воспаление
H30.0 Очаговое хориоретинальное воспаление
H30.1 Диссеминированное хориоретинальное воспаление
H30.2 Задний циклит
H30.8 Другие хориоретинальные воспаления
H30.9 Хориоретинальное воспаление неуточненное (Ретинит, Хориоидит)
H32.0*Хориоретинальное воспаление при инфекционных и паразитарных болезнях, классифицированных в других рубриках
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи общей практики, офтальмологи.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация: [1].
Клинико-патогенетическая классификация:
I. Инфекционные и инфекционно-аутоиммунные;
II. Аллергические при неинфекционной аллергии;
III. При системных и синдромных заболеваниях;
IV. Посттравматические, симпатическая офтальмия;
V. Ретиноувеиты при других патологических состояниях организма.
По течению:
· острый;
· хронический.
По локализации:
периферический увеит (парспланит)
задний увеит:
· очаговый;
· мультифокальный;
· диссеминированный;
· нейрохориоретинит;
· эндофтальмит.
панувеит:
· генерализованный увеит;
· панофтальмит.
По активности:
· активный;
· субактивный;
· неактивный.
По типу воспаления:
· негранулематозное;
· гранулематозное.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии
Жалобы:
· снижение остроты зрения различной степени выраженности, нередко быстро прогрессирующее, «туман», пелена, плавающие точки, мерцание, искажение предметов (макро- и микропсии), фотопсии, выпадение поля зрения.
Анамнез: наличие хронических инфекций, системных и аутоиммунных заболеваний, перенесенных хирургических вмешательствах на органе зрения и орбиты.
Визуальное исследование глаз:
· в большинстве случаев при наружном осмотре не выявляется каких-либо изменений;
· пальпаторная оценка уровня внутриглазного давления (ориентировочный метод).
Лабораторные исследования:
Обязательные:
· общий анализ крови (с целью исключения хронических воспалительных и системных аутоиммунных процессов);
· общий анализ мочи (с целью исключения хронических воспалительных и системных аутоиммунных процессов);
· биохимический анализ крови (глюкоза, АСТ, АЛТ) (необходимо перед назначением кортикостероидных препаратов, для контроля за возможным развитием медикаментозной гипергликемии);
· бактериологический посев из конъюнктивальной полости с выявлением возбудителя и определением чувствительности к антибиотикам;
· Реакция Вассермана;
· кровь на ВИЧ методом ИФА;
· определение маркеров гепатитов «В, С» методом ИФА;
· определение Ig А, М, G к вирусам простого герпеса, цитомегаловируса, токсоплазмоза, хламидиоза методом ИФА (с целью определения этиологии и активности процесса.
Дополнительные:
· определение С-реактивного белка в крови (для исключения системных и аутоиммунных заболеваний);
· кровь на ревмопробы (для исключения системных и аутоиммунных заболеваний).
Инструментальные исследования:
Диагностический алгоритм
Диагностика (стационар)
ДИАГНОСТИКАНА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии на стационарном уровне**:
Анамнез: наличие хронических инфекций, системных и аутоиммунных заболеваний, перенесенных хирургических вмешательств на органе зрения и орбиты.
Визуальное исследование глаз: в большинстве случаев при наружном осмотре не выявляется каких-либо изменений; пальпаторная оценка уровня внутриглазного давления (ориентировочный метод).
Лабораторные исследования:
Обязательные:
• общий анализ крови (с целью исключения хронических воспалительных и системных аутоиммунных процессов);
• общий анализ мочи (с целью исключения хронических воспалительных и системных аутоиммунных процессов);
• биохимический анализ крови (глюкоза, АСТ, АЛТ) (необходимо перед назначением кортикостероидных препаратов, для контроля за возможным развитием медикаментозной гипергликемии);
• бактериологический посев из конъюнктивальной полости с выявлением возбудителя и определением чувствительности к антибиотикам;
• реакция Вассермана;
• кровь на ВИЧ методом ИФА;
• определение маркеров гепатитов «В, С» методом ИФА;
• определение Ig А,М,G к вирусам простого герпеса, цитомегаловируса, токсоплазмоза, хламидиоза методом ИФА.
Дополнительные:
• определение С-реактивного белка в крови (для исключения системных и аутоиммунных заболеваний);
• кровь на ревмопробы (для исключения системных и аутоиммунных заболеваний).
Инструментальные исследования:
Диагностический алгоритм: см.амбулаторный уровень
Перечень основных диагностических мероприятий:
• визометрия;
• биомикроскопия глаза;
• тонометрия;
• офтальмоскопия;
• биомикроскопия глазного дна;
• периметрия;
• УЗИ глазного яблока;
• электрофизиологические исследования сетчатки и зрительного нерва;
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови (глюкоза, АСТ, АЛТ);
• реакция Вассермана;
• кровь на ВИЧ методом ИФА;
• определение маркеров гепатитов «В, С» методом ИФА;
• определение С-реактивного белка в крови.
Перечень дополнительных диагностических мероприятий:
• осмотр периферии глазного дна трехзеркальной линзой Гольдмана;
• оптическая когерентная резонансная томография заднего отрезка;
• офтальмохромоскопия;
• флюоресцентная ангиография;
• УЗИ орбиты;
• МРТ головного мозга;
• электроретинография;
• регистрация зрительно вызванных потенциалов (ЗВП).
Хориоретинит
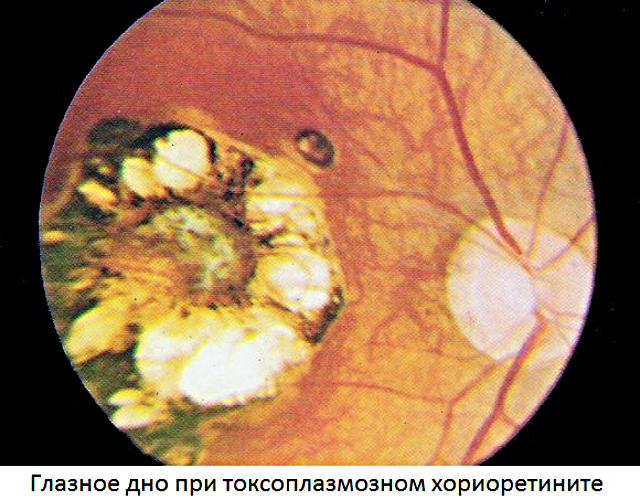
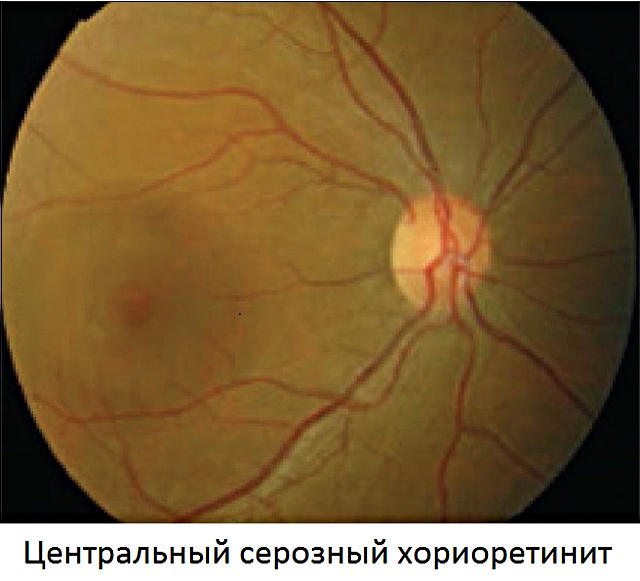
Смысл древнегреческих корней, из которых образован термин «хориоретинит», заключается в следующем. Хориоидея – сеть кровеносных сосудов задней стенки глазного яблока, питающая ретинальную (сетчаточную) ткань; окончание «-ит» в медицинской терминологии всегда указывает на воспаление. Таким образом, хориоретинит – воспалительный процесс, распространяющийся как на сетчатку, так и на сосудистую систему ее кровоснабжения. По типу течения хориоретиниты делятся на острые и хронические; по генезу (происхождению) – на врожденные и приобретенные.
Причины
К основным факторам, под действием которых может воспаляться ретинально-сосудистый комплекс, относятся:
Симптомы
Клиническая картина хориоретинита существенно зависит от локализации воспалительного очага. Так, центральные хориоретиниты отличаются преимущественным поражением макулы («желтое пятно», наиболее светочувствительная и специализированная область сетчатки, отвечающая за четкость центрального поля зрения), экваториальные и периферические. Различают также несколько вариантов по характеру очаговости: собственно очаговые, мультифокальные (диссеминированные, разбитые на несколько отдельных очагов) и диффузные, вовлекающие всю сетчаточную ткань без четких очаговых границ. Острые хориоретиниты могут длиться до трех месяцев, хронические отличаются тенденцией к частым рецидивам.
Содержание субъективных жалоб также определяется локализацией воспалительного процесса. Так, хориоретинит периферического типа зачастую вообще не проявляет себя на уровне субъективных ощущений – и в этом случае диагностируется случайно, при консультации по другому поводу или в ходе профосмотра. Макулярный хориоретинит, напротив, манифестирует множественными и разнообразными зрительными нарушениями: «туманом перед глазами», скотомами (слепыми или темными зонами в поле зрения), фотопсиями (иллюзорными искрами или вспышками света), заметным снижением остроты и качества зрения. Достаточно типична «куриная слепота», а также искаженное восприятие размеров и формы наблюдаемых пациентом объектов.
Симптоматика подобного рода, каким бы ни оказался впоследствии окончательный диагноз, требует безотлагательного обращения к офтальмологу.
Диагностика
При подозрении на хориоретинит, как правило, назначаются следующие диагностические методы:
Для выявления возбудителя инфекции назначается ряд лабораторных анализов крови и мочи. Проводятся пробы на ВИЧ, реакция Вассермана, рентен-исследование грудной клетки и проба Манту при подозрении на туберкулез. При необходимости к лечебно-диагностическому процессу привлекают профильных специалистов, напр., фтизиатра, отоларинголога, иммунолога, инфекциониста, дерматовенеролога, аллерголога и др.
Лечение хориоретинита
Степень терапевтического успеха практически при любой офтальмопатологии, – тем более, столь серьезной, как хориоретинит, – решающим образом зависит от своевременности обращения и, соответственно, оказания специализированной помощи.
В данном случае местная терапия, как правило, не дает эффекта; назначают лишь пара- и ретробульбарные инъекции (вокруг и за глазное яблоко).
В целом, терапия может включать (в строгом соответствии с индивидуальными показаниями и клинической картиной) препараты противовоспалительного действия, в т.ч. гормонсодержащие (диклофенак, индометацин, дексаметазон, гидрокортизон, пролонг дипроспан); дезинтоксикационные средства (капельницы с гемодезом или 5%-ной глюкозой); иммуносупрессоры или, наоборот, иммуностимуляторы (фторурацил, меркаптопурин, левамизол при наличии ВИЧ); десенсибилизирующие антигистаминные (противоаллергические) препараты – супрастин, кларитин и т.д.; поливитаминные комплексы; рассасывающие ферменты (ретробульбарные инъекции фибринолизина, лидазы, гистохрома). В наиболее тяжелых случаях и при неэффективности применяемой терапии может понадобиться внешняя гемосорбция и/или плазмаферез.
Однако важнейшей задачей этиопатогенетической терапии является устранение непосредственной причины воспаления. Так, в зависимости от патогенности выявленного бактериального возбудителя и чувствительности штамма, применяют наиболее эффективный в данном конкретном случае антибиотик, а до получения точной лабораторной информации – мощные антибиотики широкого спектра действия. В частности, сифилитический хориоретинит лечат месячным курсом пенициллиновых антибиотиков, а при индивидуальной их непереносимости – препаратами цефалоспориновой группы, доксициклином, макролидами. При установлении вирусного возбудителя назначаются интерфероны, стимуляторы выработки собственного интерферона и другие противовирусные средства. При токсоплазмозе (заражении внутриклеточными паразитами Toxoplasma gondii) применяют сульфадимезин, фолиевую кислоту, витамины группы В (особенно В12). Активность герпес-вируса и цитомегаловируса подавляется, соответственно, эффективными в этом отношении препаратами (ацикловир, ганцикловир). Если диагностирован туберкулез, офтальмологическое лечение проводится в обязательном комплексе с фтизиатрическим; применяют изониазид, канамицин, рифампицин, гормональную терапию.
Физиотерапевтические процедуры, особенно ферментный электрофорез, эффективны на этапе выздоровления и ускоряют этот процесс.
В некоторых случаях очень важно локализовать, ограничить воспалительный процесс и минимизировать темпы его развития. С этой целью назначают лазерную коагуляцию сетчатки.
Наконец, при начавшемся отслоении сетчатки, появлении т.н. хориоретинальной мембраны и в других прогностически неблагоприятных вариантах развития процесса, единственным эффективным решением остается офтальмохирургическое вмешательство (витрэктомия в той или иной методической модификации).
Осложнения
При отсутствии своевременной адекватной терапии хориоретинит способен результировать самыми серьезными последствиями. В частности, неоваскуляризация (образование и разрастание новой сосудистой сетки), массивные кровоизлияния, тромбирование сетчаточных вен и артерий, отслоение сетчатки – такого рода осложнения, которые можно было бы предотвратить при своевременном обращении, в противном случае чреваты полной необратимой слепотой.