Значение HLA-системы в ведении пар в программах ЭКО
С 5 по 6 марта 2008 года в Новосибирске проходила международная конференция «Иммунологические аспекты репродукции человека», в которой активное участие принимали врачи клиники ВРТ «Дети из пробирки». Доклад Цатуровой Кристины Ашотовны вызвал значительный интерес у иммунологов и репродуктологов.
Э.В. Вартанян, Т.Р. Курносова, К.А. Цатурова
Значение HLA-системы в ведении пар в программах ЭКО
Клиника ВРТ «Дети из пробирки»
Клинико-диагностическая лаборатория «ФертиЛаб»
В последние годы проблема бесплодия супружеских пар становится все более актуальной и требует пристального внимания специалистов. Генетическим аспектам возможных причин бесплодия, как правило, уделяется мало внимания, что отражается на эффективности применения программ ЭКО.
Проблема раннего невынашивания беременности при отсутствии аномалий кариотипа чаще всего имеет иммунологическую причину. Сенсибилизация беременных к отцовским HLA-антигенам плода, сходство супругов по HLA, присутствие в HLA-фенотипе родителей определенных антигенов приводит к спонтанным выкидышам, тяжелым гестозам беременности, врожденным порокам развития плода, снижению сопротивляемости потомства к неблагоприятным факторам окружающей среды.
В работе Hataya et al. (1998) показано, что частота встречаемости гаплотипов DRB1, DQB1, DPB1 у пациентов с привычным невынашиванием беременности значительно отличается от аналогичной частоты у фертильных женщин.
Все исследования, связанные с изучением системы HLA, в частности, проблема гистосовместимости супружеской пары, представляют большой интерес с точки зрения ЭКО и заслуживают пристального внимания. Большое число совпадающих антигенов главного комплекса гистосовместимости (HLA) у супругов приводит к тому, что зародыш не распознается организмом матери как плод, а воспринимается как измененная клетка собственного организма, против которой начинает работать система уничтожения.
Для преодоления этой проблемы существует несколько видов терапии, один из вариантов которой является иммунотерапия препаратами иммуноглобулинов человека.
В нашей клинике мы проводим типирование супружеских пар по локусам HLА 2 класса (DQ A1, DQ D1, DR B1): а) с более чем 2 неудачными попытками ЭКО в анамнезе; б) с длительным бесплодием; в) с привычным невынашиванием беременности неустановленного генеза.
Иммунотерапия препаратами иммуноглобулинов человека проводилась в два этапа: до планированной беременности и при наступлении беременности, что способствует увеличению титра неспецифических иммуноглобулинов, сенсибилизации организма женщины и выработки малоспецифичных антител. Всего обследовано 171 супружеских пар, из которых у 67 было выявлено совпадение супругов по двум и более аллелям. Средний возраст женщин (n=67) составил 33,2 (от 25 до 40) лет, с первичным бесплодием – 23; со вторичным бесплодием – 42 женщины. Привычное невынашивание было у 2 женщин. Среднее число попыток ЭКО в анамнезе в группе составило 2,2 попытки. HLA-совместимость выявлена по 2 антигенам в 19 случаях; по 3 антигенам – в 34 случаях; по 4 – в 10; по 5 и 6 антигенам в 2 случаях.
Число наступивших беременностей после курса иммунокоррекции составило 40, в том числе после ЭКО – 35, самостоятельных – 5.
Из наступивших беременностей 25 завершились родами, в том числе у обеих пар с привычным невынашиванием, две оказались внематочными беременностями. 9 беременностей замерли, в том числе три из-за генетической патологии плода, четыре беременности прогрессируют.
Проведение исследования HLA-совместимости целесообразно у супружеских пар с идиопатическим бесплодием и привычным невынашиванием беременности неясного генеза. Метод иммунокоррекции препаратами иммуноглобулинов человека эффективен в подготовке и ведении наступившей беременности у женщин, имеющих HLA-совместимость с партнером.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
HLA-типирование перед ЭКО

Анализы на HLA-совместимость супругов в последнее время всё чаще рекомендуют тем парам, у которых уже были неудачные попытки ЭКО. HLA-типирование мужчины и женщины, которые решили прибегнуть к ЭКО, как к последней возможности обзавестись потомством, даёт возможность определить степень «несовместимости». Как правило, HLA-типирование назначают с целью уточнения причины бесплодия, а также для определения методов дальнейшего лечения.
HLA- совместимость
HLA–антигены присутствуют на поверхности почти всех клеток организма, но максимально полно данные молекулы представлены на лейкоцитах, благодаря чему и получили своё название. У каждого человека имеется свой персональный набор HLA-антигенов. Благодаря их молекулам, организм обладает способностью различать свои клетки от чужеродных, вырабатывая при необходимости специфические антитела. Они способствуют уничтожению чужих агентов, в роли которых могут выступать вирусы, раковые клетки, бактерии.
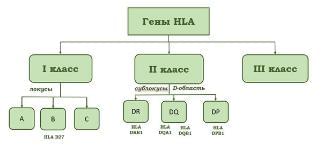
Наличие HLA-антигенов у каждого человека определяется точно таким же персональным набором HLA-генов. Ребёнок получает от своих родителей абсолютно индивидуальное сочетание HLA-генов, сходное по своей уникальности с отпечатками пальцев. Существует 2 класса HLA-антигенов: антигены локусов A, B и C и антигены локусов DR, DP и DQ. HLA-антигены первого класса встречаются на поверхности любых клеток, HLA-антигены второго класса присутствуют только на поверхности тех клеток, которые принимают участие в иммунологических реакциях. К ним относятся активированные Т-лимфоциты, В-лимфоциты, моноциты, дендритные клетки и макрофаги.
HLA- совместимость и беременность
Наследуя антигены тканевой совместимости, плод получает от матери и отца по одному гену каждого локуса. Таким образом, половина антигенов наследуется от отца, из-за чего ребёнок, которого вынашивает женщина, является для неё наполовину чужеродным. При нормальном стечении обстоятельств, подобный фактор относится к разряду обычных физиологических явлений. Запуск иммунологических реакций, обусловленный этим процессом, обеспечивает сохранение беременности. Формирование клона иммунных клеток способствует выработке особых блокирующих антител.
В организме не беременной женщины иммунные клетки, выполняющие роль разведчиков, находят на поверхности любых клеток белки главного комплекса HLA-антигенов. Обнаруживая «чужаков», например, раковые клетки или занесённые извне вирусы, иммунная система отдаёт приказ на уничтожение. Если бы при возникновении беременности этот процесс происходил в таком же порядке, то у плода не было бы шанса выжить, поскольку для организма матери он является «чужаком».
Но подобного не происходит по той причине, что во время беременности иммунная система матери не различает клеточные структуры плода. В этот период В-лимфоциты эндометрия способствуют выработке защитных антител, которые направлены против HLA-антигенов, полученных ребёнком в наследство от отца. Данные антитела обеспечивают блокировку HLA-антигенов отца, защищая их от материнских иммунных клеток, которые выступают в роли разведчиков, благодаря чему последние не в состоянии осуществить передачу информации клеткам-киллерам. По этой причине иммунная реакция организма матери не активируется в ответ на появление изначально «чужих» клеток, и эмбрион благополучно приживается.
При этом огромное значение имеет отсутствие идентичности HLA-антигенов супругов, поскольку лишь в этом случае механизм запуска блокирующих антител, способствующих сохранению беременности. Если же HLA-антигены родителей являются сходными, то антитела, главной задачей которых является блокировка отцовских HLA-антигенов, не вырабатываются. В результате клетки-разведчики воспринимают плод в качестве инородного тела, включая против него систему уничтожения. Итогом этого процесса становится выкидыш. Чем больше антигенов HLA совпадает у родителей, тем меньше шансов выносить беременность.
HLA-типирование
Наличие HLA-идентичности очень часто становится причиной женского бесплодия, либо привычного невынашивания. Именно поэтому пациенткам, избравшим в качестве метода лечения бесплодия экстракорпоральное оплодотворение, врачи часто рекомендуют пройти вместе с мужьями HLA-типирование. Показаниями к HLA-типированию являются не только бесплодие, но и наличие в анамнезе выкидышей или неудачных попыток ЭКО.
HLA-типирование подразумевает анализ полиморфизма HLA и осуществляется он, как правило, двумя способами. Первый из них, классический, базируется на микролимфоцитотоксическом тесте. Применение молекулярно-генетического метода подразумевает проведение полимеразной цепной реакции.
Для проведения лимфоцитотоксического теста HLA-типирования используется специальная сыворотка, в состав которой входят антитела к различным видам антигенов обоих классов. В процессе проведения серологического теста, изучая, какой вид сыворотки вступает в реакцию с лимфоцитами, удаётся выяснить HLA-тип. В случае возникновения реакции между сывороткой и клеткой, на поверхности последней формируется комплекс антиген-антитело. Если в сыворотку влить раствор, в состав которого входит комплемент, разрушение и гибель клетки неизбежны.
Для оценки серологического метода HLA-типирования используется флуоресцентная микроскопия, причём красная флуоресценция означает наличие позитивной реакции, а зелёная – негативной. При определении результата этого метода учитывается специфичность сывороток, проявивших реакцию, а также определённых групп антигенов, вступивших в перекрёстную реакцию. Кроме того, принимается во внимание также и интенсивность цитотоксической реакции.
У этого метода HLA-типирования существуют определённые недостатки:
— низкая экспрессия HLA-антигенов или слабое сродство антител;
— существование перекрестных реакций;
— отсутствие белковых продуктов у некоторых HLA-генов.
Применение молекулярно-генетических способов HLA-типирования подразумевает использование уже готовых синтетических образцов, вступающих в реакцию с ДНК, а не с антигенами, что позволяет с точностью определить присутствие в пробе конкретных типов антигенов. Этот способ, помимо прочего, не нуждается в наличии живых лейкоцитов, с его помощью можно изучить любую клетку организма, а для исследования необходимо ничтожно маленькое количество крови. В некоторых случаях достаточно лишь соскоба, взятого со слизистой оболочки рта.
При использовании молекулярного способа HLA-типирования применяется метод ПЦР. Первый этап – это получение из цельной крови чистой геномной ДНК, тканей или лейкоцитарной суспензии. После этого в пробирке, с помощью коротких одноцепочных ДНК, специфичных по отношению к конкретному HLA –локусу, получают копию имеющегося образца ДНК. Эту операцию повторяют много раз, с целью получения количества ДНК фрагментов, достаточного для визуальной оценки. С этой целью реакционные смеси подвергают гибридизации или электролизу, а затем устанавливают наличие специфической амплификации.
Молекулярно-генетическое HLA-типирование считается более точным, чем серологическое. Обусловлено это наличием стандартизированных образцов. Помимо этого, молекулярное HLA-типирование предоставляет большее количество важной информации, касающейся новых аллелей ДНК, а также обеспечивает более качественную детализацию за счёт идентификации и антигенов, и самих аллелей. Последние, в свою очередь, определяют наличие на клетке конкретного типа антигена.
Если совпадений было много, то зачатие не наступит без соответствующей иммунотерапии. Курс лечения проводят до начала протокола экстракорпорального оплодотворения, и занимает он обычно 2-3 месяца. Пациентке назначают препараты иммуноглобулинов, например, Интраглобин, Октагам и другие. Ещё один курс лечения проводят и в начале беременности, это помогает максимально снизить риск возникновения реакции отторжения эмбриона.
HLA совместимость супругов
Об услуге
Диагностика нужна для выявления причин болезни и провоцирующих факторов. Назначаются стандартные методы обследования и специфические варианты. Одним из таких исследований является иммунологическое, применяющееся для оценки взаимодействия антигенов (чужеродные тела) и антител, вырабатывающихся иммунной системой для борьбы с антигенами. Иммунная реакция проявляется в виде образования АСАТ (антиспермальные антитела) либо у женщины и мужчины, у одного партнера.
Для того чтобы провести эффективные лечебные мероприятия при бесплодии, пациентов, если это семейная пара, или женщину, желающую родить ребенка, тщательно обследуют после сбора анамнеза и осмотра. Чтобы обнаружить иммунную агрессию, как фактор бесплодия, исследуют биологические жидкости (кровь, сыворотка крови, моча, эякулят, цервикальная слизь) обоих партнеров.
HLA-типирование супругов
HLA-антигены присутствуют в клетках организма и представляют собой маркеры, которые идентифицируют чужеродные клетки. Так, при атаке организма вирусами, маркеры запускают цепь иммунологических реакций, направленных на уничтожение патогенных микроорганизмов.
Организм беременной женщины воспринимает плод, как чужеродное тело, поскольку наполовину геном малыша состоит из генетического материала отца, но саморегулирующиеся механизмы не допускают гибель ребенка. Если родительские HLA-антигены схожи, то плод не будет идентифицирован маркерами, следовательно, у матери выработается недостаточное количество антител, защищающих плод, что приведет к его гибели. При бесплодии супругов проверяют на совместимость HLA-антигенов, чтобы исключить данный фактор бесплодия. НLA-типирование выполняется серологическим методом или молекулярно-генетическим с помощью ПЦР. Результаты диагностики, проведенной с помощью последнего теста более достоверные.
Показания к проведению HLA-типирования
Расшифровка анализа на HLA
Анализ HLA сдают оба партнеры путем венопункции (кровь из вены), в котором исследуют лейкоциты крови и определяют сколько совпадений у мужчины и женщины. Если совпадения вовсе отсутствуют в полученном результате, то это идеальный вариант и значит, что причина бесплодия вовсе не в этом. В случае, если кровь на HLA совместимость имеет похожие антигены партнеров, то шансы на вынашивание такой беременности практически отсутствуют. При выявлении до трех похожих антигенов – есть вероятность на благоприятный исход зачатия. А вот наличие 4 и более антигенов снижает вероятность даже на наступление беременности или вынашивание ее после ЭКО.
Анализ HLA совместимость позволяет выявлять генетическую совместимость партнеров и шансы на вынашивание и наступление беременности.
HLA совместимость: расшифровка осуществляется путем сравнения результатов исследования генотипа обоих партнеров. HLA совместимость супругов: расшифровка результатов (таблица дает возможность интерпретировать результаты исследований) позволяет врачу составить генетическую карту и определить шанс на наступление и развитие беременности.
мы проводим большинство типов лабораторных анализов и тестов
Hla типирование совпадение по 2 генам что делать
Система HLA обеспечивает регуляцию иммунного ответа, контролируя такие важнейшие физиологические процессы, как взаимодействие иммунокомплектных клеток организма, распознавание клеток, запуск и реализация иммунного ответа. Система HLA представляет собой индивидуальный набор различного типа белковых молекул, расположенных на клеточной поверхности. Набор антигенов (HLA-статус) уникален для каждого человека.
Молекулярная система HLA кодируется в ДНК короткого плеса 6-й хромосомы, где находится информация о белках, предназначенных для распознавания своих и чужеродных антигенов и для координации клеток иммунитета. Чем больше сходства между двумя людьми по системе HLA, тем больше вероятность успеха при пересадке органа или ткани (хотя изначальный биологический смысл системы HLA заключается в обеспечении передачи белковых антигенов для распознавания различными разновидностями T-лимфоцитов, ответственных за поддержание всех видов иммунитета).
Какой биоматериал можно использовать для исследования?
Венозную кровь, щечный эпителий.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Одним из иммунологических факторов невынашивания беременности является совпадение по 3 и более общим антигенам HLA II класса. Для иммунной системы любые белки, кодируемые генами, являются антигенами и потенциально способны вызвать иммунный ответ. Ребенок получает половину генов от отца и половину от матери. В первом триместре беременности чужеродные для организма матери отцовские антигены плода вызывают у матери выработку защитных, блокирующих антител. Эти защитные антитела связываются с отцовскими HLA-антигенами плода, защищая их от клеток иммунной системы матери (натуральных киллеров) и способствуя нормальному протеканию беременности. Если у родителей совпадает 4 и более антигена HLA II класса, то образование защитных антител резко снижается или не происходит. В этом случае развивающийся плод остается беззащитным от материнской иммунной системы, которая без защитных антител расценивает клетки эмбриона как скопление опухолевых клеток и старается их уничтожить. В итоге наступает отторжение эмбриона и выкидыш. Таким образом, для нормального протекания беременности нужно, чтобы супруги отличались HLA-антигенами II класса.
Что делать при иммунологическом бесплодии?
— Перед планируемой беременностью необходимо вылечить инфекционно-воспалительные процессы у супругов, так как наличие инфекций активирует иммунную систему.
— На 5-8 день менструального цикла (первой фазе) за 2-3 месяца до планируемого зачатия проводят лимфоцитоиммунотерапию (ЛИТ) лимфоцитами мужа (подкожно вводят лейкоциты отца будущего ребенка). ЛИТ наиболее эффективна при наличии 4 и более совпадений по системе HLA и повышает шанс успешной беременности в 3-4 раза.
— С 16 по 25-й день менструального цикла (вторая фаза) проводят лечение гормоном дидрогестероном.
— На ранних этапах беременности используют методы активной и пассивной иммунизации: лимфоцитоиммунотерапию (проводят каждые 3-4 недели до 12-14 недель беременности) и внутривенное капельное введение средних доз иммуноглобулина. Эти мероприятия способствуют успешному протеканию I триместра беременности и снижают риск формирования плацентарной недостаточности.
Генетические маркеры
Что означают результаты?
1. Wen, L., Wong, F. S., Tang, J., Chen, N.-Y., Altieri, M., David, C., Flavell, R., Sherwin, R. In vivo evidence for the contribution of human histocompatibility leukocyte antigen (HLA)-DQ molecules to the development of diabetes. 2000.
2. Stanescu, H. C., Arcos-Burgos, M., Medlar, A., Bockenhauer, D., Kottgen, A., Dragomirescu, L., Voinescu, C., Patel, N., Pearce, K., Hubank, M., Stephens, H. A. F., Laundy, V., and 17 others. Risk HLA-DQA1 and PLA2R1 alleles in idiopathic membranous nephropathy. New Eng. J. Med. 364: 616-626, 2011.
3. Erlich, H., Lee, J. S., Petersen, J. W., Bugawan, T., DeMars, R. Molecular analysis of HLA class I and class II antigen loss mutants reveals a homozygous deletion of the DR, DQ, and part of the DP region: implications for class II gene order. Hum. Immun. 16: 205-219, 1986.
4. Nabozny, G. H., Baisch, J. M., Cheng, S., Cosgrove, D., Griffiths, M. M., Luthra, H. S., David, C. S. HLA-DQ8 transgenic mice are highly susceptible to collagen-induced arthritis: a novel model for human polyarthritis. J. Exp. Med. 183: 27-37, 1996.
5. Shackelford, D. A., Mann, D. L., van Rood, J. J., Ferrara, G. B., Strominger, J. L. Human B-cell alloantigens DC1, MT1, and LB12 are identical to each other but distinct from the HLA-DR antigen. Proc. Nat. Acad. Sci. 78: 4566-4570, 1981.
Hla типирование совпадение по 2 генам что делать
Типирование генов комплекса тканевой совместимости, локусы генов HLADR, DQ, комплекс человеческих лейкоцитарных антигенов II класса.
Синонимы английские
Полимеразная цепная реакция в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Буккальный (щечный) эпителий, венозную кровь.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Исследование выполняется с использованием полимеразной цепной реакции с аллельспецифическими праймерами. Учет результатов реакции проводится с автоматически использованием детектирующих амплификаторов в режиме реального времени ( RealTime ).
В клинической практике существуют два показания для данного исследования.
1. Расчет риска развития заболеваний в группах риска. Например, носители аллеля HLA-DRB1*1302 имеют повышенную способность к элиминации вируса гепатита В. Высокий риск развития инсулинзависимого сахарного диабета ( I типа) связан с наличием аллелей DQ8 и DQ2. Причем наличие обоих этих аллелей увеличивает риск развития заболевания. Наличие в генотипе аллеля DR4 является фактором риска развития ревматоидного артрита, а наличие у этих пациентов аллеля DR2, наоборот, оказывает защитный эффект.
2. Оценка риска невынашивания (ранней потери) плода при беременности.
HLA-типирование используют для диагностики причин невынашивания беременности и бесплодия. При репродуктивных нарушениях важно количество совпадений вариантов генов HLA II класса у супругов: чем их меньше, тем выше вероятность наступления беременности.
Согласно последним данным, исследование совпадений генотипов локусов HLA не входит в перечень рекомендаций при привычной потере беременности в связи с противоречивой информацией и отсутствием прогнозирования в лечении. Оценка значимости данного анализа в конкретной паре должна проводиться врачом-специалистом.
Выбор метода лечения осуществляется только врачом-иммунологом или репродуктологом на основании результатов полноценного обследования супружеской пары на все иммунологические причины нарушения фертильности.
Существуют также и другие показания к данному исследованию, например поиск донора при трансплантации костного мозга или поиск донора крови и ее компонентов для гипериммунизированного пациента. Однако эти исследования проводятся специализированными клиническим учреждениями.
Стоит также отметить, что заключение по степени риска развития заболевания или степени риска нарушения репродуктивной функции должно осуществляться только совместно с врачом-генетиком.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Полученные результаты не являются диагнозом, но необходимы для расчета степени риска развития патологии. Степень риска может рассчитать только специалист-генетик. На основании полученной информации лечащий врач может сделать клинические заключения в отношении диагноза, дальнейшего обследования и коррекции терапии.
Что может влиять на результат?
Важные замечания
Для данного маркера не существует понятия «норма» и «патология», т. к. исследуется полиморфизм гена.
Дополнительные исследования могут быть назначены врачом после постановки клинического диагноза.
Кто назначает исследование?
Врач-генетик, акушер-гинеколог, репродуктолог.