Что такое вальгусное отклонение 1 пальца? Причины возникновения, диагностику и методы лечения разберем в статье доктора Валеева М. М., травматолога со стажем в 37 лет.
Определение болезни. Причины заболевания
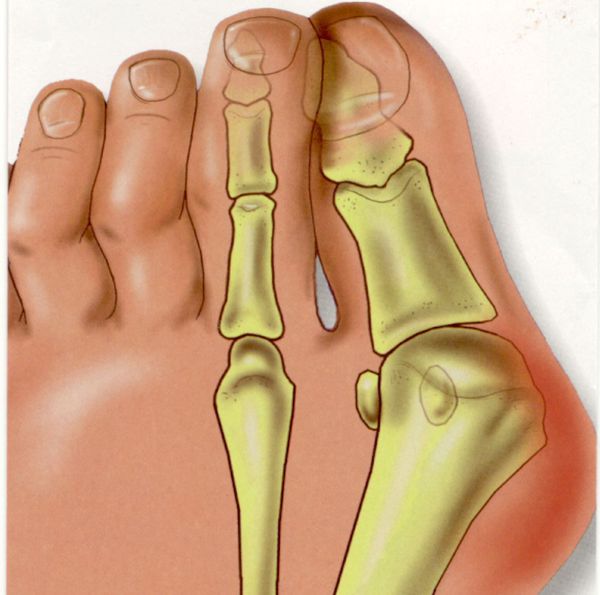
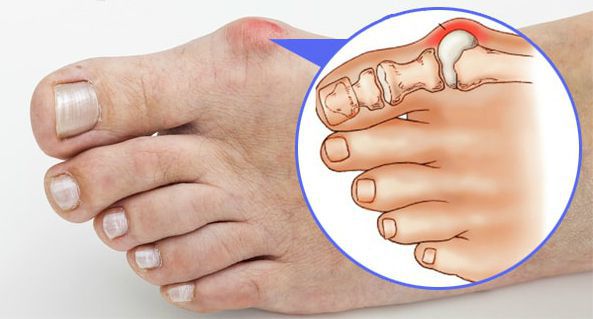
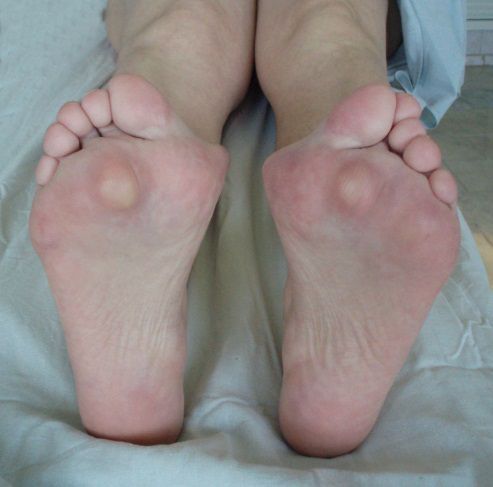
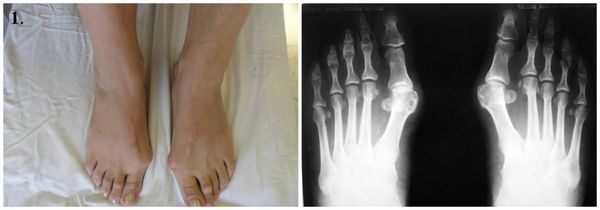
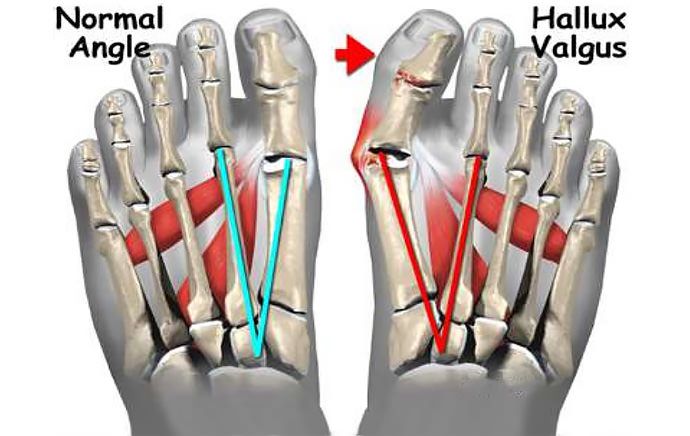
Вальгусное отклонение первого пальца — прогрессирующее дистрофическое заболевание стопы, при котором большой палец отклоняется наружу, а в области его сустава образуется экзостоз или «шишка». Помимо косметического дефекта, деформация приводит к нарушению ходьбы, вызывает боль и часто требует хирургического вмешательства. Пациенты с патологией не могут носить обычную обувь, а на тяжёлых стадиях — и ортопедическую. Это приводит к снижению подвижности и нарушению психологического равновесия больного.
Симптомы вальгусного отклонения 1 пальца
На начальной стадии заболевание протекает без симптомов. Позже па циенты замечают, что обувь начала давить, натирать и быстрее изнашиваться. Затем в области большого пальца формируется «шишка», которая вызывает дискомфорт при продолжительной ходьбе. Увидеть искривление большого пальца в этот период можно, только если тщательно разглядывать стопу. В дальнейшем угол отклонения увеличивается, что приводит к нарастанию симптомов:
Патогенез вальгусного отклонения 1 пальца
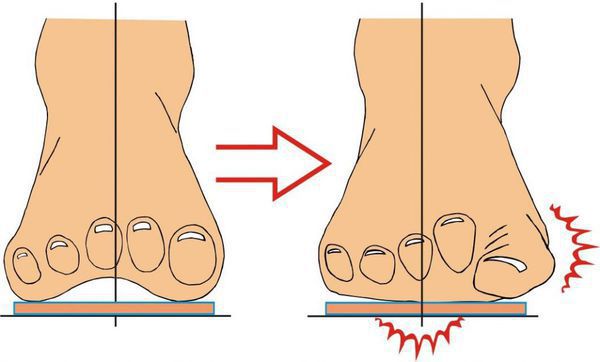
Ношение неудобной обуви ведёт к неравномерному распределению нагрузки на стопу. Кроме того, давление усиливается из-за разрушения соединительной ткани и слабости капсульно-связочного аппарата. В результате развивается распластанность переднего отдела стопы и поперечное плоскостопие.
Изменение формы стопы запускает механизм развития вальгусной деформации большого пальца.
В патологический процесс вовлекаются мышечные, костные и капсульно-сухожильные образования стопы. В результате мышечного дисбаланса смещаются сесамовидные кости (мелкие кости, которые принимают на себя нагрузку при ходьбе) и первая плюсневая кость с последующим отклонением большого пальца.
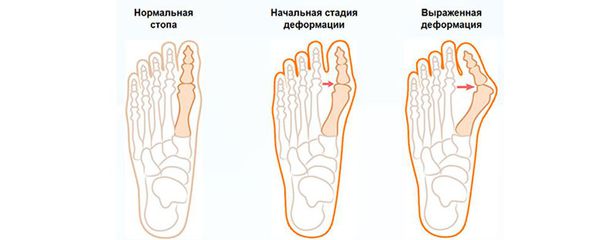
Классификация и стадии развития вальгусного отклонения 1 пальца
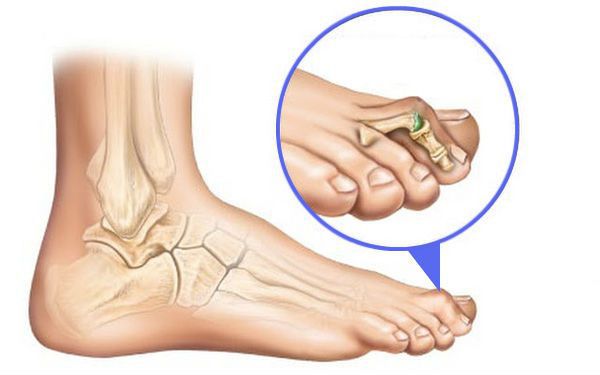
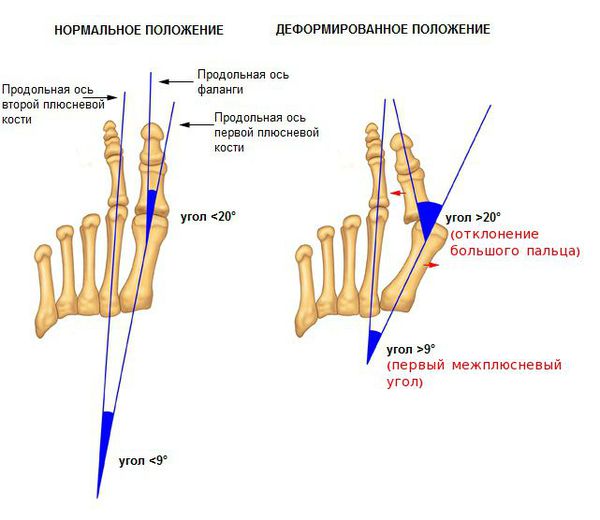
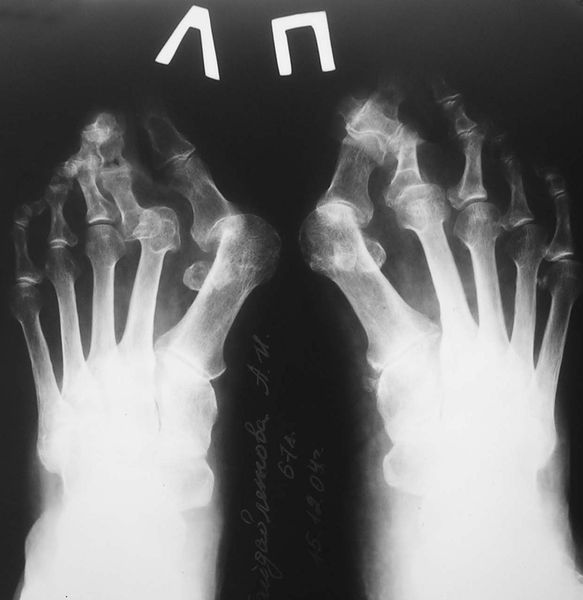
На основе данных рентгенографии выделяют три стадии заболевания. Степень деформации определяют на основании величины углов между первой и второй плюсневыми костями (межплюсневый угол) и отклонением большого пальца стопы.
Осложнения вальгусного отклонения 1 пальца
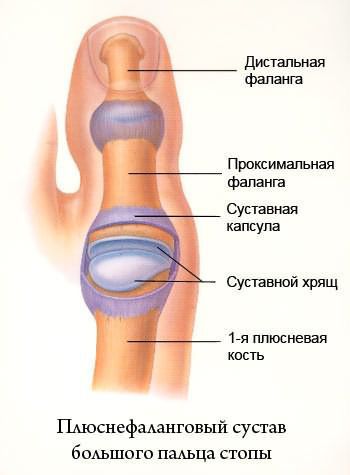
Постоянное давление на капсулу первого плюснефалангового сустава приводит к воспалению синовиальных сумок (синовиту). Патология проявляется гиперемией кожи, отёчностью, болями в области сустава. Иногда синовит усугубляется образованием синовиального свища (канала, соединяющий полости тела), который приводит к инфицированию сустава.
Диагностика вальгусного отклонения 1 пальца
Появление первых симптомов заболевания требует незамедлительного обращения к врачу-ортопеду. Диагностика при вальгусном отклонении большого пальца включает:
1. Уточнение симптомов и сбор анамнеза. Распространённая жалоба пациентов — появление «шишек», иногда болезненных. На поздней стадии заболевания к ним добавляется омозоленность, также причиняющая боль.
3. Рентгенография. Обследование, выполненное в положении стоя и в двух проекциях, позволяет детализировать степень деформации и выбрать дальнейшую тактику лечения. Основное значение при анализе данных рентгенограмм играют следующие показатели:
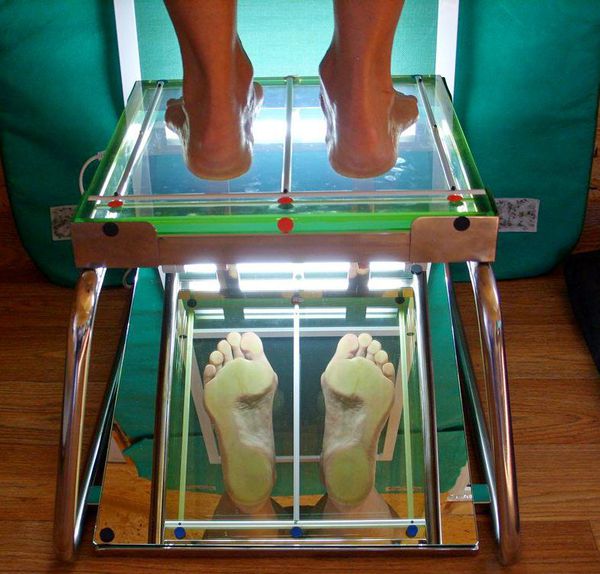
4. Плантография — снимок отпечатка подошвы стопы, выполненный с помощью сканирования на специальном устройстве (плантографе). Исследование включает получение отпечатков обоих стоп как в норме, так и с нагрузочной пробой, и дальнейший анализ этих снимков.
Лечение вальгусного отклонения 1 пальца
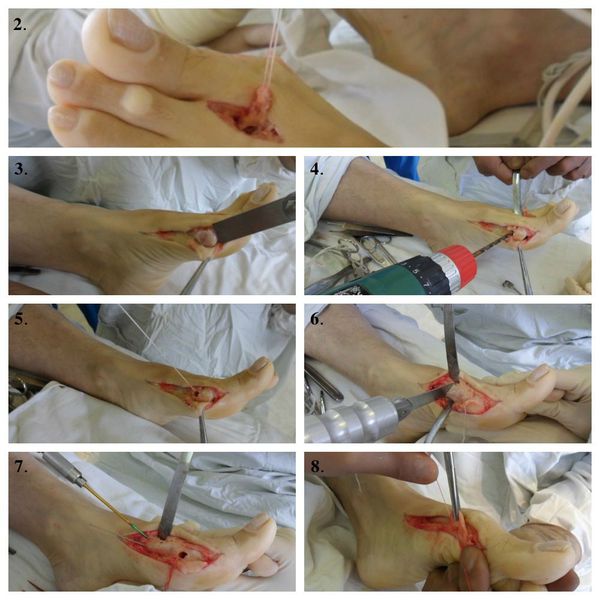
Этапы операции по реконструкции переднего отдела стопы при помощи миотенопластики:
1. Стопы до операции.
2. Выделение сухожилия мышцы, отводящей первый палец.
3. Удаление головки первой плюсневой кости (операция Шаде).
4. Создание канала для проведения сухожилия мышцы, отводящей первый палец.
5. Проведения в канал сухожилия мышцы, отводящей первый палец.
6. Проксимальная клиновидная остеотомия.
7. Остеосинтез (соединение) костных фрагментов первой плюсневой кости.
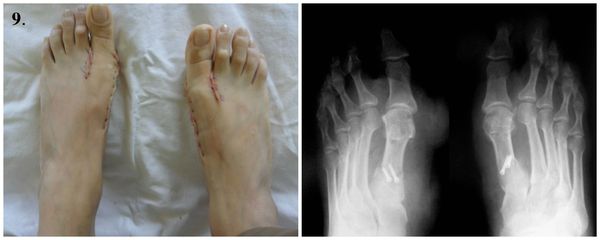
9. Стопы сразу после операции.
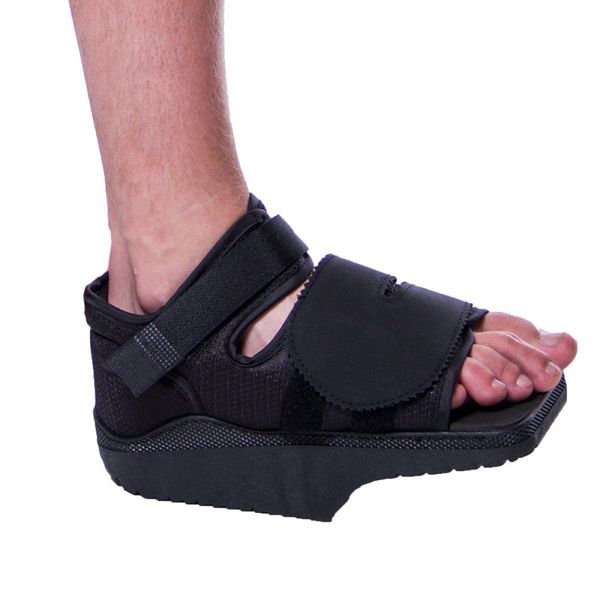
Из стационара пациента выписывают, как правило, менее, чем через неделю после операции. Ш вы снимают на 12-14 сутки. После операции пациент в течение месяца использует ортопедическую обувь Барука с подошвой клиновидной формы для разгрузки переднего отдела стопы. Её носят от двух до восьми недель в зависимости от сложности проведённой операции.
В среднем через два месяца пациент может носить обычную обувь и возвращается к привычному образу жизни. Однако д о полугода с момента операции нежелательно носить обувь на каблуках более трёх сантиметров. Для профилактики рецидивов следует носить стельки. Выводы об успешности операции можно делать через три-четыре месяца (в тяжелых случаях — через полгода) на основании контрольных рентгенологических снимков.
Прогноз. Профилактика
Как правило, данное заболевание носит наследственный характер. Если у ближайших родственников выявлена деформация переднего отдела стопы, то профилактика должна включать:
Действенным способом профилактики также является регулярная гимнастика для стоп, которая поможет укрепить мышцы и связки. Для упражнений потребуется 5-10 минут ежедневно:
Степени развития вальгусной деформации стопы Hallux Valgus
Hallux Valgus, как многие заболевания суставов, развивается медленно, а ранняя диагностика сложна из-за не ярко выраженных симптомов. Различают несколько стадий развития Hallux Valgus, о которых будет рассказано далее.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
В домашних условиях незначительные изменения стопы заметить сложно, так как они не вызывают особого дискомфорта. Поэтому при появлении первых же признаков болезни необходимо обратиться к ортопеду, чтобы избежать возможных осложнений. Выделяют несколько стадий развития вальгусной деформации стопы.
Каждая стадия Hallux Valgus имеет свои характерные проявления. Основным показателем для выявления степени деформации является угол смещения первого пальца стопы. Также оценивается наличие, и характер боли, есть ли покраснение на коже, опухлость.
Принято выделять четыре стадии вальгусной деформации стопы. Они различаются величиной угла между плюсневой костью, то есть насколько сильно отклонен большой палец стопы.
В отдельных случаях врач может назначить ряд дополнительных исследований кожных покровов и костей для более точной оценки патологических изменений стопы. Благодаря этому специалист сможет в полной мере оценить стадию деформации. Немаловажно определить нарушена ли нервная регуляция мышц. В таком случае стоит обратиться и к неврологу.
I степень Hallux Valgus
Первая стадия характеризуется незначительным смещением большого пальца – менее 200. Косточка начинает выступать, и портит внешний вид стопы. В области сустава появляется покраснение, кожа грубеет и становится плотной из-за повышенного трения с обувью. Помимо этого, наблюдаются некорректная работа связок. Внутренняя и внешняя связки начинают работать по-другому, что может вызвать подвывих пальца. Однако вовремя начатое консервативное лечение сможет полностью избавить от данного недуга.
II степень Hallux Valgus
При второй степени вальгусной деформации угол смещения от 200 до 300, а косточка на большом пальце намного заметнее. Помимо признаков, которые наблюдаются при первой степени, может появиться еще и ноющая боль в области сустава. Болевой синдром будет наиболее ярко выражен при больших нагрузках на стопы. «Шишка» на ноге будет становиться больше, а сам палец сдвигаться под углом к соседним пальцам ноги. Одновременно с фалангой деформируются и сухожилия.
III степень Hallux Valgus
Третья степень легко определяется визуально, угол смещения большого пальца ноги до 500. В данном случае консервативное лечение может не помочь, тогда остается только операция. Ощущается сильный дискомфорт при ходьбе, возникает боль в суставах плюсневых костей, появляется покраснение, опухлость, а огрубевшая кожа на «косточках», образует хрящевой нарост. Если имеется лишний вес, то он только увеличивает давление, а приобрести комфортную обувь становится достаточно сложно, так как «шишка» сильно выпирает. Большой палец плотно прилегает к соседнему, что создает еще более неприятные ощущения. Подобные деформации могут вызвать ряд других заболеваний суставов.
IV степень Hallux Valgus
Четвертая степень Hallux Valgus характеризуется углом смещения кости более 500. Первый палец практически полностью перекрывает соседний. Ярко выражены болевые ощущения суставов, особенно при сильных нагрузках на стопу, в состоянии покоя боль стихает, но не до конца. А также боль может возникнуть ночью особенно после длительной ходьбы днем. Стопа сильно перекручивается, что значительно портит внешний вид ноги. Помимо вторичных заболеваний в суставе плюсневой кости начинается воспаление. В таком случае исправить ситуацию сможет только оперативное лечение.
Диагностировать болезнь Hallux Valgus и степень деформации стопы сможет только дипломированный специалист. Длительность и способ лечения зависит от стадии развития недуга. Именно поэтому при обнаружении первых признаков деформации стопы необходимо обратиться к врачу. Тогда методы лечения будут менее болезненны, а сроки минимальны.
Hallux valgus 1 степени
Большинство людей знакомо с тем, что на внутренней стороне стопы в области сустава большого пальца может образовываться шишечка разных размеров. Но мало кто задумывается, что она не формируется в одночасье, а проходит в своем развитии несколько стадий. Это заболевание в медицине носит название Hallux valgus или вальгусное отклонение 1-го пальца стопы. А, как известно, с любой проблемой легче бороться на самых ранних стадиях, поэтому стоит подробно рассмотреть, как распознать Hallux valgus 1 степени и что следует предпринять для улучшения ситуации.
Что такое Hallux valgus 1 степени
Вальгусным отклонением большого пальца стопы называют его искривление наружу, а формирующееся у основания пальца выпячивание является ни чем иным как медиальной частью головки передней плюсневой кости. Впоследствии при сохранении причин развития деформации большой палец еще больше отклоняются в сторону остальных, 1-я плюсневая кость продолжает отводиться вовнутрь, а ее головка разрастается за счет формирования костной мозоли, чтобы противостоять постоянному давлению и трению.
Но на 1 стадии развития эти изменения практически незаметны невооруженным глазом и любые симптомы, как то боль, выраженная шишка и т. д., еще пока отсутствуют. Хотя все же больные могут обратить внимание на усталость в ногах после длительной ходьбы или физических нагрузок другого рода. Но часто, это воспринимается в качестве нормального явления и не принимается всерьез. В этом и заключается коварство заболевания и кроется причина того, что чаще всего пациенты обращаются к ортопеду уже на поздних стадиях его развития.
В норме межплюсневый угол между 1 и 2 плюсневыми костями должен составлять не более 10°, а нормальным отклонением большого пальца от 1-й плюсневой кости считается до 20°. О наличии Hallux valgus 1 степени говорят, когда межплюсневый угол уже больше 10° но меньше 12°, а отклонение большого пальца не превышает 25°. Таким образом, заметить подобные изменения чисто визуально весьма сложно, если не невозможно. Поэтому при наличии предпосылок к развитию заболевания следует как минимум в раз год проходить обследование у ортопеда. Это позволит диагностировать патологию на 1 стадии развития и принять меры для остановки ее прогрессирования и устранения.
При отсутствии лечения деформация будет прогрессировать, а первый плюснефаланговый сустав разрушаться. Это приведет к выраженному косметическому дефекту за счет искривления не только большого пальца, но и соседних, и формированию болезненной отечной шишки. Кроме того, резко возрастает риск развития бурсита, артрита и артроза пораженного сустава. На поздних стадиях пациентам становится крайне сложно ходить из-за постоянных болей и сложностей с подбором обуви.
Причины развития
Причинами возникновения патологии могут выступать:
Hallux valgus чаще всего встречается у женщин, особенно в 30—40 лет, поскольку их связочный аппарат отличается меньшей прочностью, чем у мужчин, и они более склонны к частому ношению неудобной обуви. А ведь именно узкая обувь на высоком каблуке, особенно в сочетании с наличием лишнего веса, является основным триггером развития заболевания. Тем не менее это не говорит о том, что вальгусная деформация 1-го пальца стопы не может возникать и у мужчин. Под действием вышеописанных факторов, несмотря на большую крепость связочного аппарата, у них так же большой палец может отклоняться кнаружи, а первая плюсневая кость вовнутрь с формированием экзостоза (выпячивания).
Лечение Hallux valgus 1 степени
Лечение вальгусной деформации большого пальца 1 степени осуществляется в основном консервативными методами, поскольку она пока не доставляет пациентам болей и дискомфорта другого рода. Хотя в некоторых случаях может быть показано проведение малоинвазивных операций для получения наибольшего результата.
В первую очередь после подтверждения диагноза с помощью рентгеновских снимков стопы и результатов плантографии рекомендуется пересмотреть свои привычки и образ жизни. Крайне важно для обеспечения максимальной эффективности терапии исключить действие факторов, провоцирующих деформацию плюсневой кости.
Поэтому всем больным рекомендуется внимательнее относиться к выбору обуви для повседневной носки и отдавать предпочтение удобным ортопедическим моделям с расширенными носками и удобным квадратным каблуком. Такая обувь будет обеспечивать равномерное распределение нагрузки на опорные точки стопы при условии отсутствия плоскостопия любого вида, а главное не будет сжимать пальцы. Благодаря этому удастся остановить прогрессирование патологических изменений.
Но это не значит, что женщинам с Hallux valgus 1 степени придется навсегда отказаться от красивых туфель с зауженными носками и высоким каблуком. Надевать такую обувь можно по особым случаям, на какие-либо мероприятия и т. д., но главное избегать ее ношения в повседневной жизни.
Рекомендуется проводить в подобной обуви не более 2 часов.
Также в лечении вальгусной деформации 1 пальца стопы 1 степени важно нормализовать вес, что обеспечит снижение нагрузки на стопу. В одних случаях для этого потребуется приложить незначительные усилия и лишь увеличить уровень физической активности, но в более серьезных ситуациях может дополнительно понадобиться помощь диетолога. Но при этом любые строгие диеты не рекомендуются. Они не способны обеспечить поступление в организм всех веществ, необходимых для его правильной работы. Поэтому такой вариант похудения нанесет больше вреда, чем принесет пользы. Питание обязательно должно быть разнообразным и сбалансированным, а легче всего составить такой рацион с помощью квалифицированного специалиста диетолога.
Для профилактики прогрессирования дальнейшей деформации стопы и коррекции Hallux valgus также показано:
Медикаментозная терапия при Hallux valgus 1 степени может заключаться исключительно в применении местных хондропротекторов с целью профилактики развития артроза и артрита.
Ортопедические фиксирующие средства
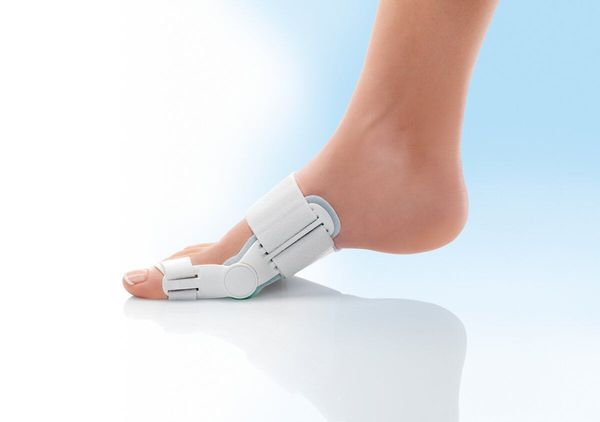
При выборе консервативной тактики лечения пациентам обязательно назначаются ортопедические бандажи, шины, фиксаторы большого пальца или одновременно несколько из них. Их задачей является отведение 1-го пальца стопы в анатомически правильное положение и удержание в нем. Все перечисленные средства обеспечивают получение этого эффекта, но отличаются по механизму воздействия.
Так, бандажи представляют собой фиксирующие эластичные приспособления, которые крепятся у наружной стороны большого пальца и обхватывают стопу. В основе их действия лежит принцип рычага, что и обеспечивает тракцию 1-го пальца до физиологически правильного положения. Бандаж надевают исключительно на ночь, поскольку передвигаться в нем не рекомендовано.
Шины и фиксаторы обеспечивают более жесткую фиксацию большого пальца и первой плюсневой кости. Они отличаются по степени жесткости. Так, наиболее жесткие и крупные фиксаторы, полностью исключающие возможность шевелить пальцем, стоит использовать по ночам и во время продолжительного отдыха. В то же время менее жесткие силиконовые шины используют в течение дня, так как в них можно самостоятельно передвигаться.
Также существуют шарнирные вальгусные шины. Они хорошо фиксируют большой палец в физиологическом положении и не ограничивают его движений.
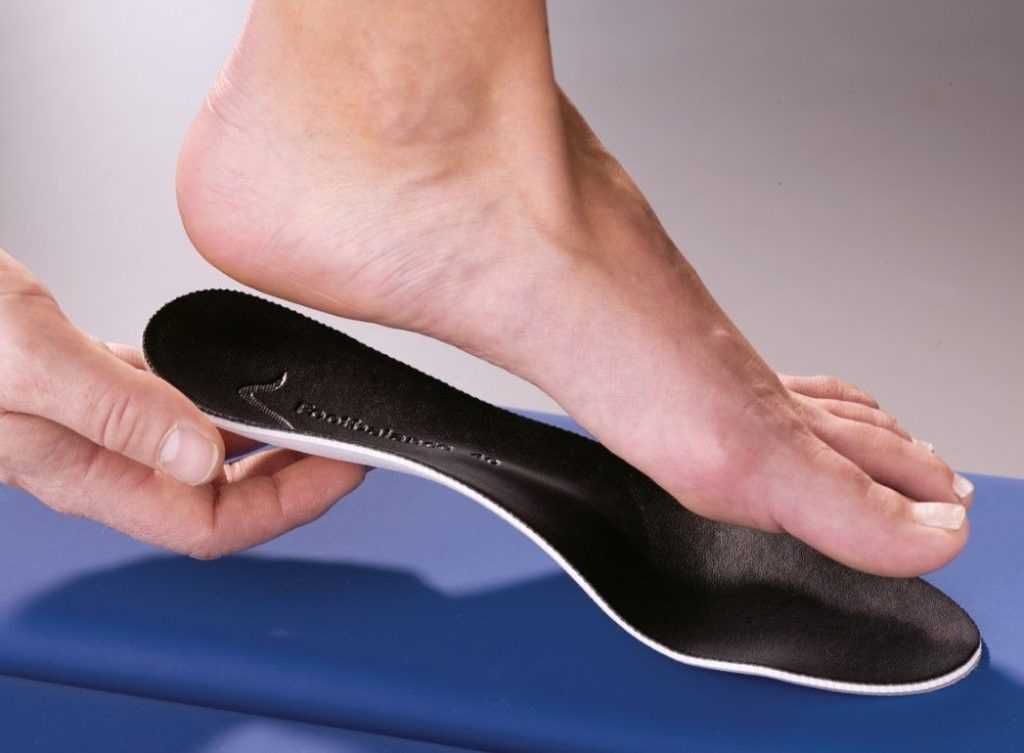
Индивидуальные ортопедические стельки
Ортопедические стельки, изготовленные специально для конкретного больного с учетом всех анатомических особенностей его стопы, являются обязательным компонентом борьбы с вальгусом, особенно при его развитии на фоне плоскостопия. Благодаря им удается правильно распределить нагрузку на все 3 опорные точки стопы, а главное разгрузить 1 плюснефаланговый сустав.
Такие стельки изготавливаются специальными техническими лабораториями по заказу врача-ортопеда на основании снятых слепков с учетом рекомендаций доктора. Готовые ортопедические стельки, продающиеся в аптеках, не дадут хорошего результата, особенно при наличии плоскостопия, так как не учитывают его степень и индивидуальные особенности.
Ортопедические стельки можно вкладывать в ортопедическую или обычную обувь. Но важно носить их как можно дольше, несмотря на дискомфорт, который может присутствовать поначалу. Но, как правило, через 1—2 недели он полностью исчезает.
Ортопедические стельки нуждаются в правильном уходе. Их нельзя стирать в автоматической стиральной машине и сушить под открытым солнцем и на батарее. Это ускорит их изнашивание. Лучше очищать их от загрязнений вручную или с помощью специальных средств. Но, как только стельки начнут деформироваться, важно снова обратиться к ортопеду и заказать новые.
Физиотерапия
Физиотерапевтические процедуры рекомендуются при отсутствии воспалительного процесса в плюснефаланговом суставе с целью повышения эффективности других принятых мер. В основном при Hallux valgus показано проведение курсов индуктотермии и озокерита, но при появлении болей и прогрессировании заболевания потребуется прибегнуть к электрофорезу с новокаином и фонофорезу с гидрокортизоном.
Операция при Hallux valgus 1 степени
При столь раннем обнаружении деформации пациентам может быть предложено проведение малоинвазивной операции на мягких тканях, особенно при отсутствии эффекта от консервативного лечения. Она отличается низким риском развития осложнений, а также коротким и легким восстановительным периодом.
Суть хирургического вмешательства этого вида заключается в перемещении мышц, сухожилий и суставной сумки в анатомически правильное положение. Это достигается за счет выполнения 2—3 миниатюрных прокола мягких тканей величиной 2—3 мм, поэтому после операции на стопе отсутствуют грубые рубцы.
После проведения малоинвазивной операции по устранению вальгусной деформации большого пальца пациент может вернуться к обычному распорядку дня уже через 3—4 недели. А до этого времени ему потребуется какое-то время носить специальную обувь (туфли Барука) для разгрузки переднего отдела стопы, а затем перейти на ортопедическую обувь.
Проведение операции при Hallux valgus 1 степени является наиболее эффективным методом лечения патологии. Благодаря ей удается в кратчайшие сроки восстановить нормальную анатомию стопы и избежать прогрессирования деформации. При этом операция дает прекрасный косметический эффект и не сопряжена с необходимостью проходить длительную и болезненную реабилитацию. Но если этот момент упустить и вальгусная деформация перейдет на 2-ю стадию, уже потребуется более сложное хирургическое вмешательство.
Таким образом, от развития Hallux valgus не застрахован никто. Но если внимательно относиться к своему здоровью и не пренебрегать профилактическими обследованиями, можно «поймать» болезнь на 1 стадии развития. В таком случае назначенное консервативное лечение будет наиболее эффективным. Но даже если оно не даст желаемых результатов, исправить патологию и избежать развития осложнений всегда можно с помощью малоинвазивной безопасной операции.