О рекомендациях по клинике, дифференциальной диагностике и лечению птичьего гриппа
Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека направляет для использования в работе рекомендации по клинике, дифференциальной диагностике и лечению заболевания гриппом у людей, вызванного высоко патогенным вирусом А(H5N1). Рекомендации разработаны директором НИИ гриппа РАМН академиком РАМН, профессором, д.м.н. О.И. Киселевым и главным инфекционистом Минздравсоцразвития России, академиком РАМН, профессором, д.м.н. В.В. Малеевым.
Указанные рекомендации прошу довести до сведения специалистов управлений здравоохранением субъектов Российской Федерации и использовать при проведения обучающих семинаров для медицинских работников по вопросам эпидемиологии, клиники, дифференциальной диагностики, лечения и профилактики гриппа птиц.
Рекомендации по клинике, дифференциальной диагностике и лечению людей, инфицированных высоко патогенным вирусом гриппа A(H5N1)
Этиология. ВГП принадлежат к вирусам гриппа типа А семейства ORTHOMYXOVIRIDAE. Существует несколько подтипов возбудителя, которые определяются в зависимости от особенностей антигенной структуры гемагглютинина (Н) и нейраминидазы(N). В настоящее время известно 15 подтипов Н (Н1-Н15) и 9 подтипов нейраминидазы (N1-N9), которые могут реасортировать в различных комбинациях. Среди наиболее патогенных для домашних птиц выделяются вирусы с антигенной формулой Н7N7 (вирус «куриной чумы») и Н5N1, способные вызывать поголовную гибель кур.
Патогенность ВГП для людей. За последние 7 лет вирусы гриппа птиц Н5N1 и H7N7 в результате мутаций резко изменили свои биологические свойства и приобрели способность не только преодолевать хозяйский барьер с непосредственным инфицированием людей (минуя промежуточного хозяина), но и вызывать чрезвычайно тяжелые клинические формы заболеваний, значительная часть которых заканчивается летальными исходами.
Выделяемые вирусы подтипа H5N1 активно реасортируют и, преодолевая межвидовой барьер, «направляются» из резервуара водоплавающих птиц к домашним птицам, а в последнее время – к диким птицам, обитающим на суше, и к человеку. Это определяет необходимость более широкого надзора и контроля за инфекцией, в особенности, если учесть, что вирус гриппа (в отличие от других респираторных агентов, включая SARS) необычайно быстро распространяется и этот процесс не поддается контролю традиционными способами изоляции больных, карантинных мер или рекомендаций путешествующим людям. Это определяет срочную необходимость усиления надзора за гриппом для определения фактов, позволяющих птичьему вирусу передаваться людям и для последующей разработки эффективных вакцин против вируса H5 как для людей, так и для животных.
В настоящее время вирус получил более широкое распространение в природе ввиду его адаптации к другим млекопитающим (кошкам, собакам, свиньям).
Молекулярно-генетический анализ ВГП. Исследования первичной структуры генома высоко патогенных для людей штаммов вирусов гриппа H5N1 и H7N7 (1997-2004 гг. выделения), выполненные в различных лабораториях мира показали, что они содержат, в сайте расщепления молекулы гемагглютинина на две субъединицы, множественные последовательности основных аминокислот (МАП), что является главным признаком патогенности возбудителя для кур. Наличие таких мутаций обеспечивает вирусу высокую инфекционную активность и патогенность. В отличие от апатогенных или слабо патогенных вирусов, у которых МАП последовательность не встречается, гемагглютинин высоко патогенных вирусов легко расщепляется не только трипсино-подобными протеазами, присутствующими в клетках респираторного тракта человека и кишечника птиц, но и убиквитарными фурино-подобными протеазами, которые экспрессируются в самых различных тканях, что придает патогенным вирусам способность поражать разные системы и органы (пантропизм).
Другой особенностью высоко патогенных штаммов ВГП является их способность сорбироваться не только на сиаловых рецепторах птиц (? 2,3), но и на человеческих рецепторах (? 2,6), что позволяет им расширить круг хозяев и инфицировать людей непосредственно в результате прямого контакта с пораженными птицами или их органами.
ультифокальные или отдельные инфильтраты, которые способны к быстрому распространению и слиянию. В некоторых случаях могут быть обнаружены сегментарные или долевые уплотнения. Прогрессирование заболевания сопровождается развитием дыхательной недостаточности и острого респираторного дистресс-синдрома.
В периферической крови больных определяется:

| (c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Красноярскому краю, 2006-2021 г. Адрес: 660049, г.Красноярск, ул. Каратанова, д. 21 Тел.: 8 (391) 226-89-50 (многоканальный), 8 (495) 380-28-43 (для звонков из Москвы). Телефон «горячей линии»: 8 (391) 226-89-50, Телефон доверия по вопросам противодействия коррупции: 8 (391) 226-89-93, факс: 8 (391) 226-90-49 H5n1 что это такоеВпервые был обнаружен в 1878 году итальянским ветеринаром. С открытием вирусной природы заболевания и установления, что возбудитель является вирусом гриппа, болезнь получила название сначала грипп птиц, а потом и птичий грипп.
Что такое птичий грипп? Грипп птиц – острое инфекционное заболевание птиц, передающееся человеку, характеризуется острым лихорадочным синдромом, поражением лёгких и высокой летальностью. Возбудитель – вирус гриппа типа А (Н5N1, H5N2 и др.). Является болезнетворным для людей. Непосредственно инфицирует человека. Поражает мозг, печень, почки и другие органы. Устойчив к противовирусному препарату римантадину. Более устойчив в окружающей среде, чем вирус гриппа человека (в птичьем помёте выживает до 3 месяцев, в воде – 4 дней, при температуре 0 С– более месяца). Хорошо переносит низкие температуры, легко погибает под воздействием дезинфицирующих средств. Обладает высокой изменчивостью и заразностью. Основной резервуар птичьего гриппа в природе- перелётные водоплавающие птицы (дикие утки), домашние птицы(гуси). Каким образом вирус птичьего гриппа попадает в организм человека? При контакте с инфицированными птицами (например, на птицеводческих комплексах, птицефабриках, личном подворье). От помёта птиц через грязные руки и предметы. Симптомы птичьего гриппа у человека.
Инкубационный период при гриппе А (H5N1) продолжается 2-3 дня, но может протекать от 1 до 7 дней. Начало болезни острое. Температура тела повышается до 39 о С. Лихорадочный период длится до 12 дней. Характерны озноб, мышечные и суставные боли, головная боль. На 2-3 день болезни (разгар) появляются признаки ринита, присоединяется кашель с мокротой (в мокроте может быть кровь), боль в горле, развивается бронхит. При поражении желудочно-кишечного тракта отмечается диарея, рвота, боль в животе. У части больных развивается поражение печени, почек. В большинстве случаев есть признаки поражения нервной системы, возможны нарушения сознания, развитие энцефалита. Осложнения инфекции: Развитие вирусной пневмонии. Поражение печени, почек, кроветворных органов. Факторы риска развития осложнённых форм заболевания: Возраст пациента (дети до 5 лет и взрослые, старше 60 лет) Наличие хронических заболеваний, сахарного диабета и заболеваний сердца. Своевременно поставленный диагноз и вовремя начатое лечение увеличивают шансы на выздоровление. При подтверждении диагноза, лечение проводится в стационаре в боксированном отделении. В течение всего периода болезни пациент должен неукоснительно соблюдать рекомендации врача, постельный режим, богатую витаминами диету, пить много жидкости. Медикаментозная терапия назначается только врачом. Профилактика птичьего гриппа у человека. Проводить своевременную вакцинацию против гриппа. На заражённых фермах полностью уничтожать поголовье птиц. Лица, осуществляющие уничтожение, должны работать в спецодежде и респираторах. Из поражённых регионов вывоз яиц и птицы запрещён. Проводить постоянный санитарно-эпидемиологический контроль за птицами, как на фермах, так и частных хозяйствах. Не контактировать с дикими и домашними птицами, имеющими признаки болезни (нахохливание, опущенная голова, выделения из ноздрей, заторможенность). Предупредить детей об опасности прикосновений с такими птицами. Не трогать руками и не использовать в пищу мясо умерших птиц. Извещать местного ветеринара о случаях смерти птиц. Мясо и яйца птиц перед употреблением подвергать тщательной термической обработке. Мясо и полуфабрикаты из мяса птицы в холодильнике хранить отдельно от других продуктов. Если после контакта с заражённой птицей появились симптомы ОРВИ – обратиться к врачу, обязательно поставив его в известность о бывшем контакте. Общие меры профилактики гриппа во время эпидемии. Часто и тщательно мойте руки. Старайтесь бывать реже в людных местах (общественный транспорт и другие места). Если это невозможно – используйте медицинскую маску. Придерживайтесь здорового образа жизни (полноценный сон, здоровая пища, достаточное количество жидкости, физическая активность). Регулярно проветривайте и увлажняйте воздух в помещениях. Избегайте объятий, поцелуев и рукопожатий при встречах. Не трогайте лицо, глаза, нос немытыми руками.
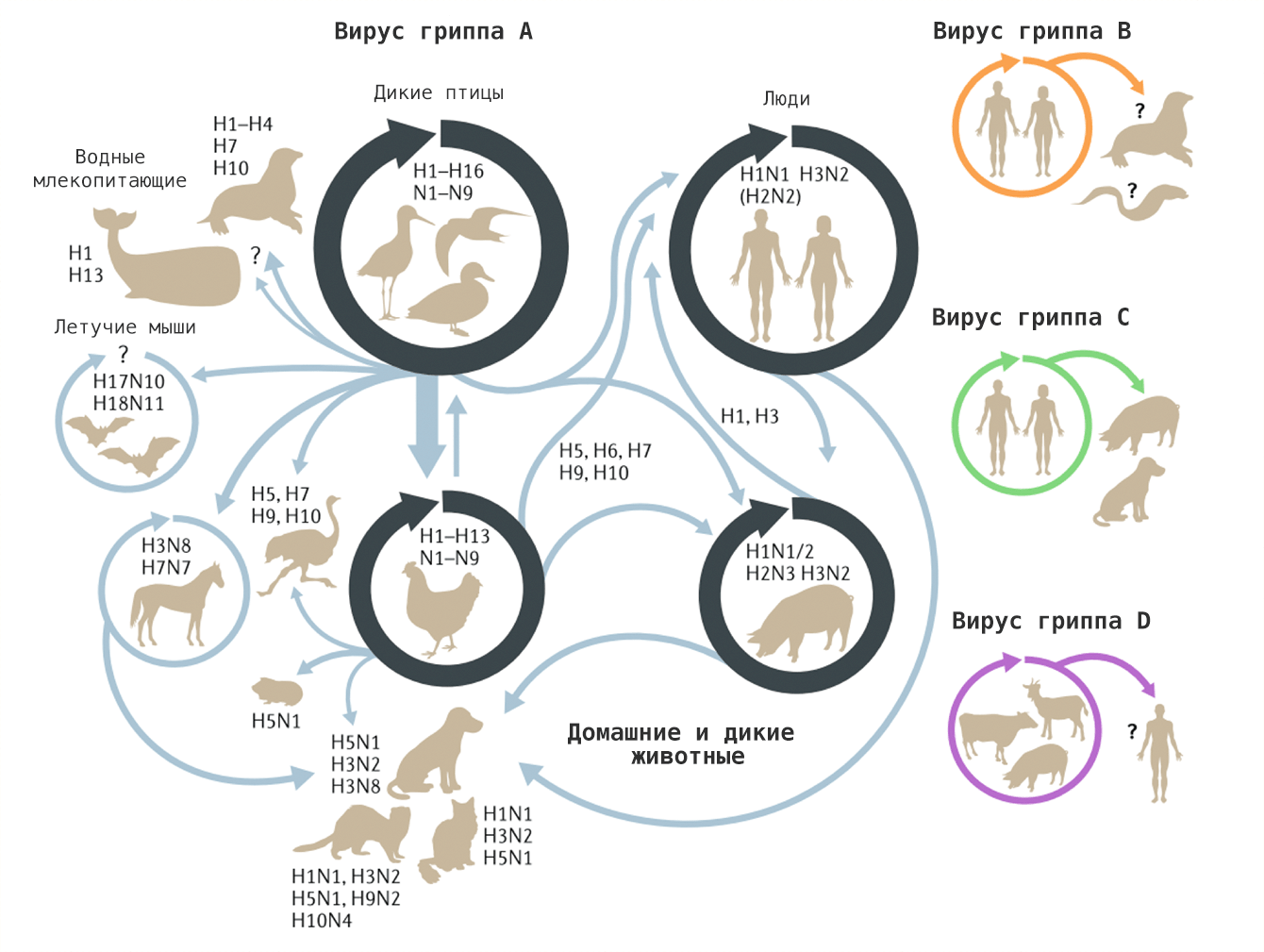
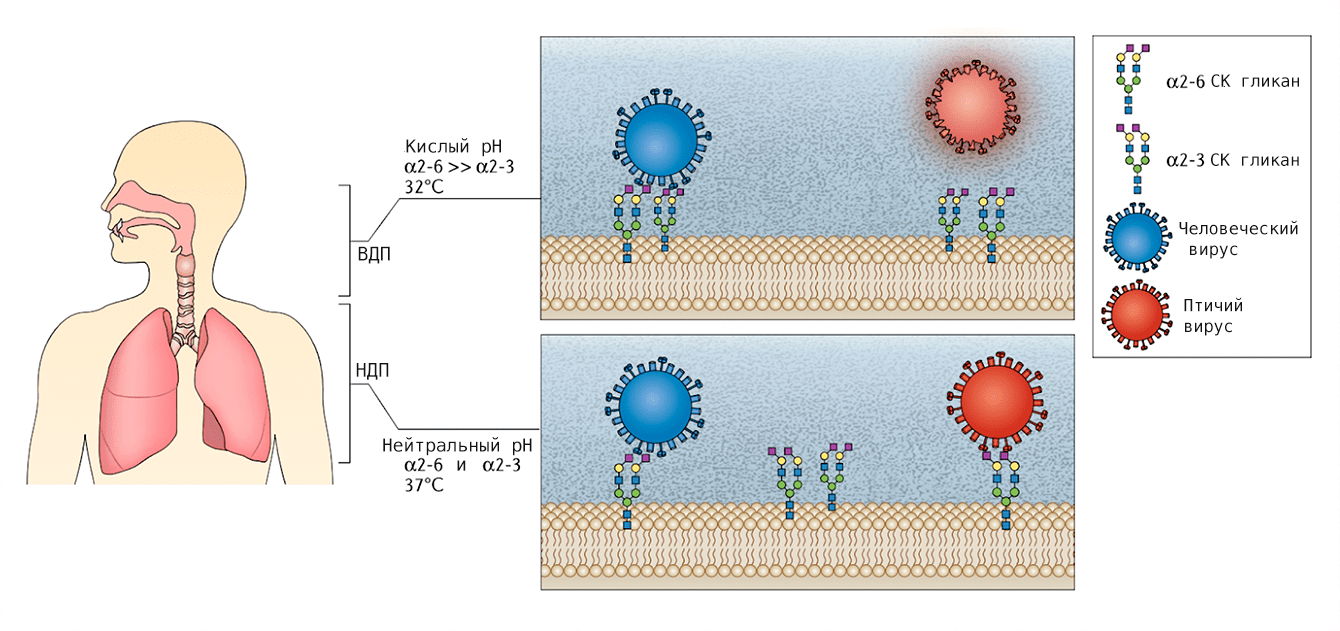
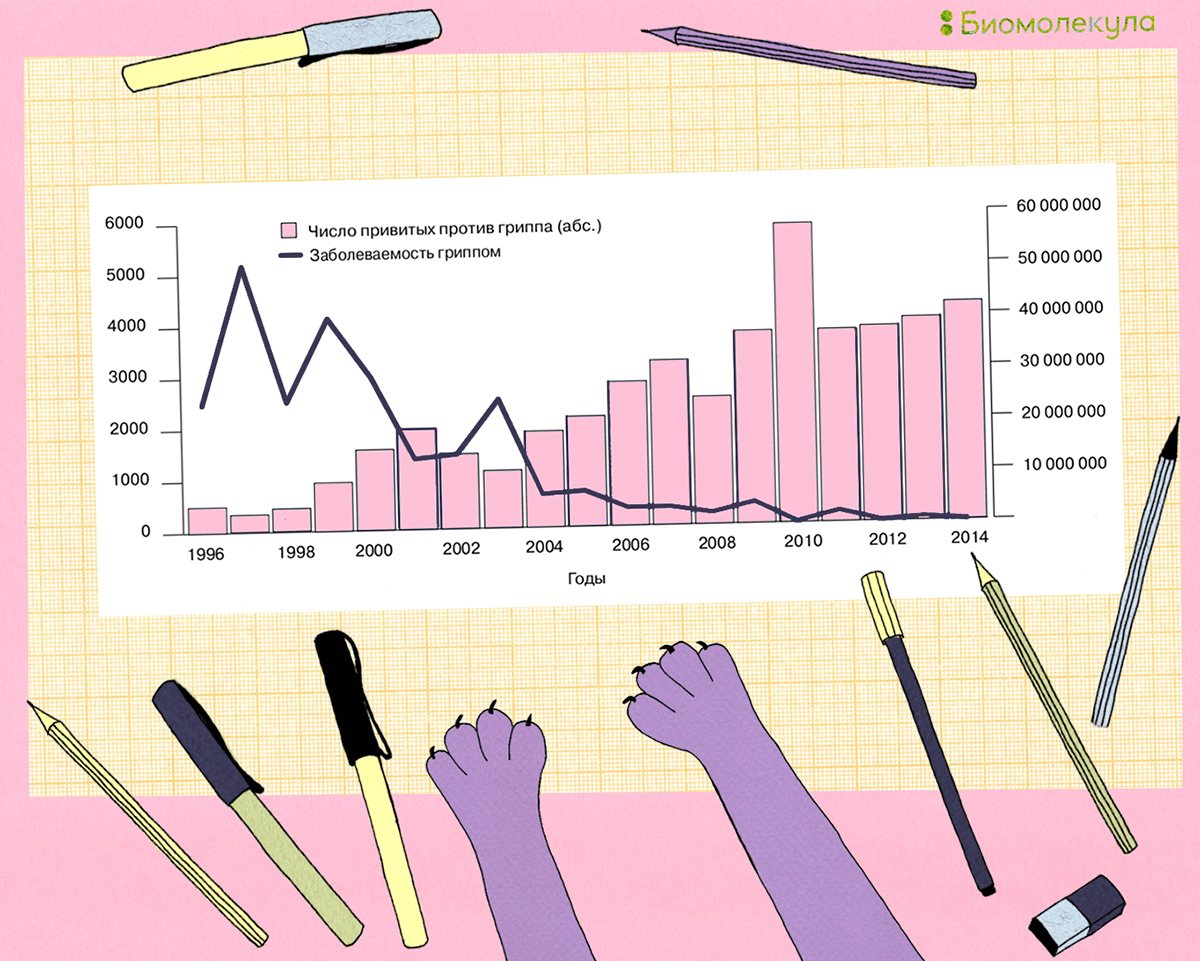
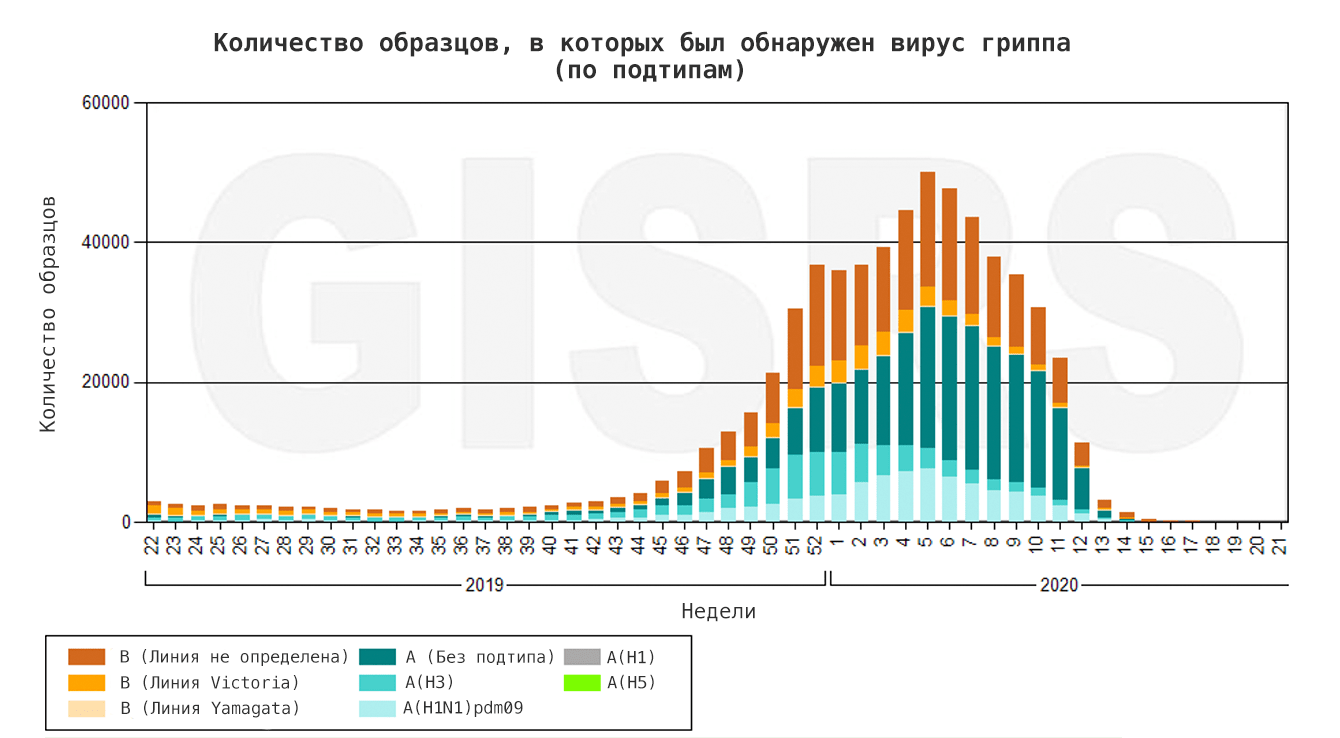
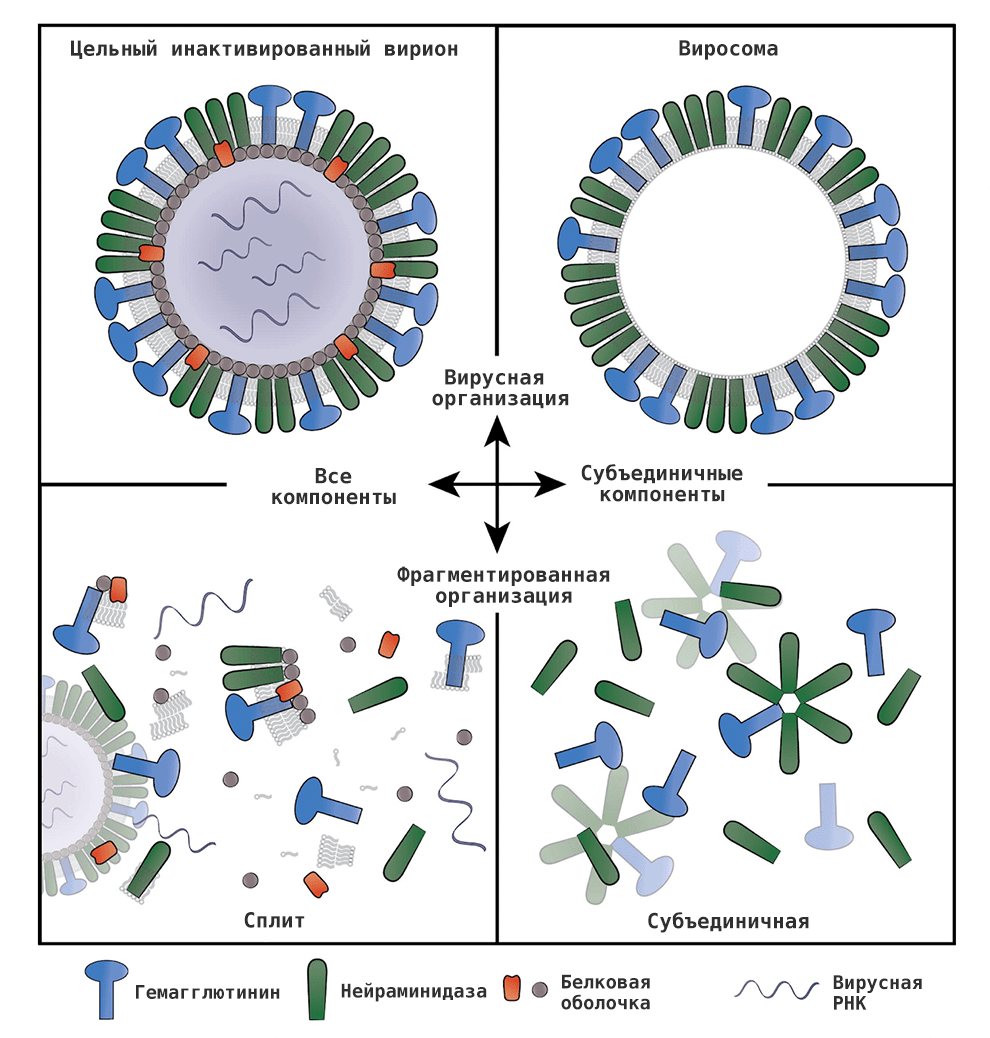
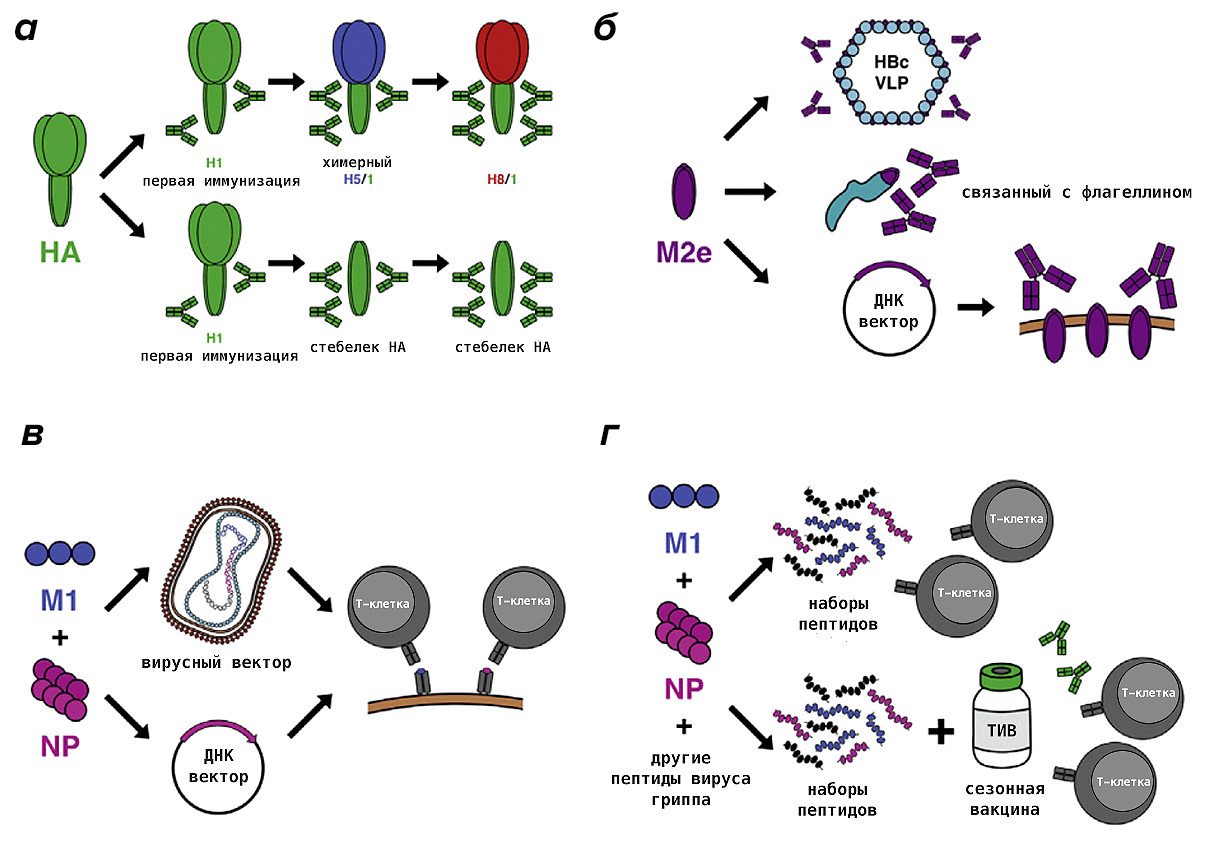
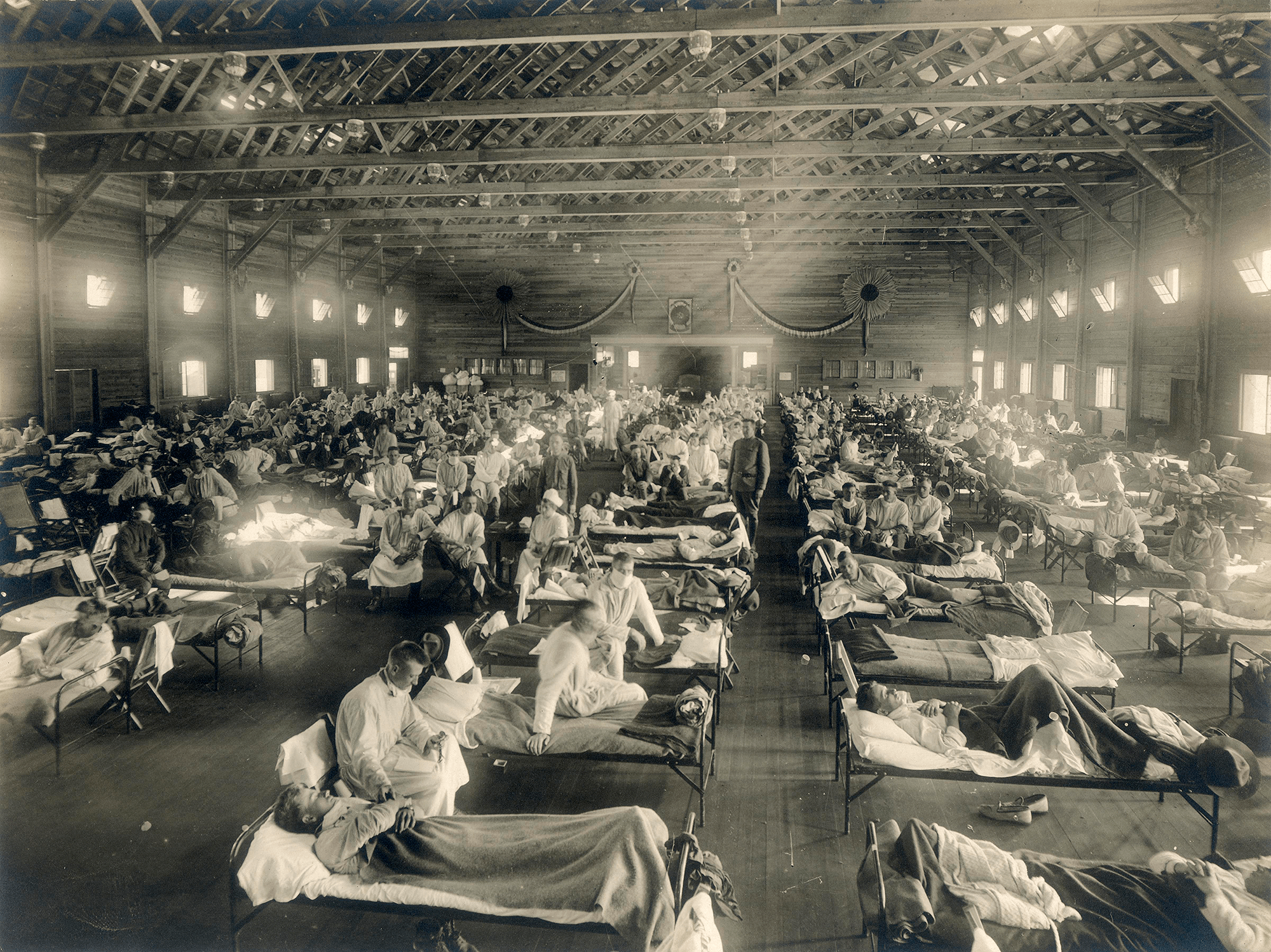
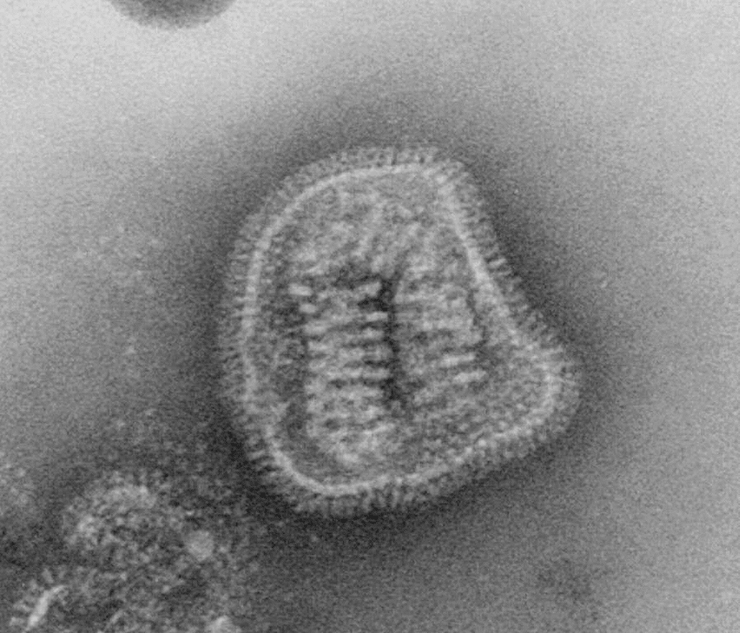
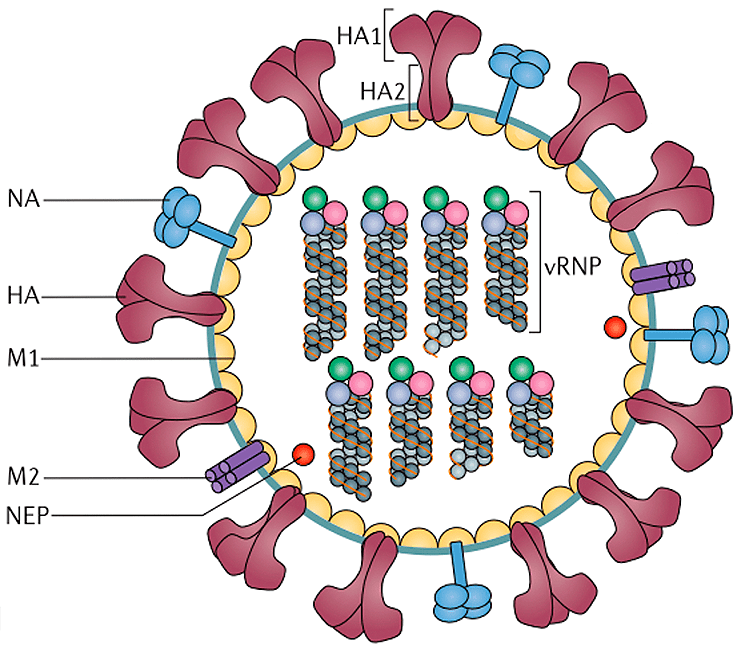
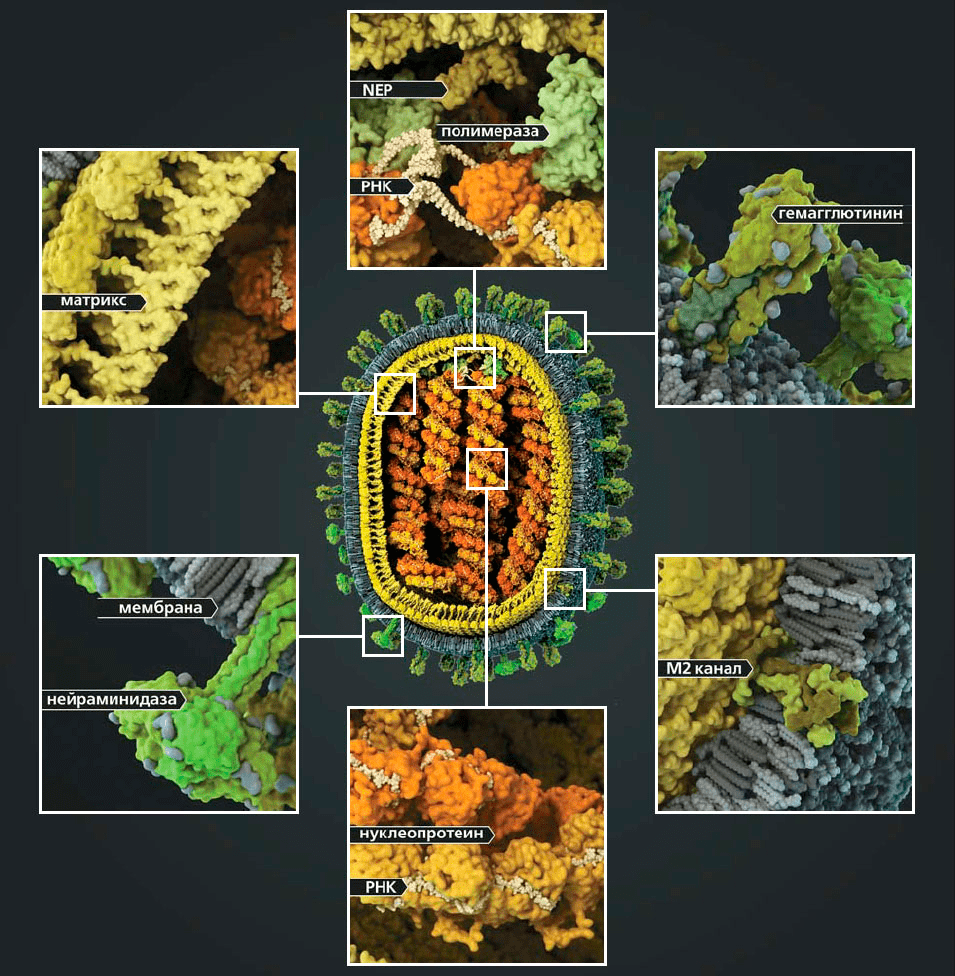
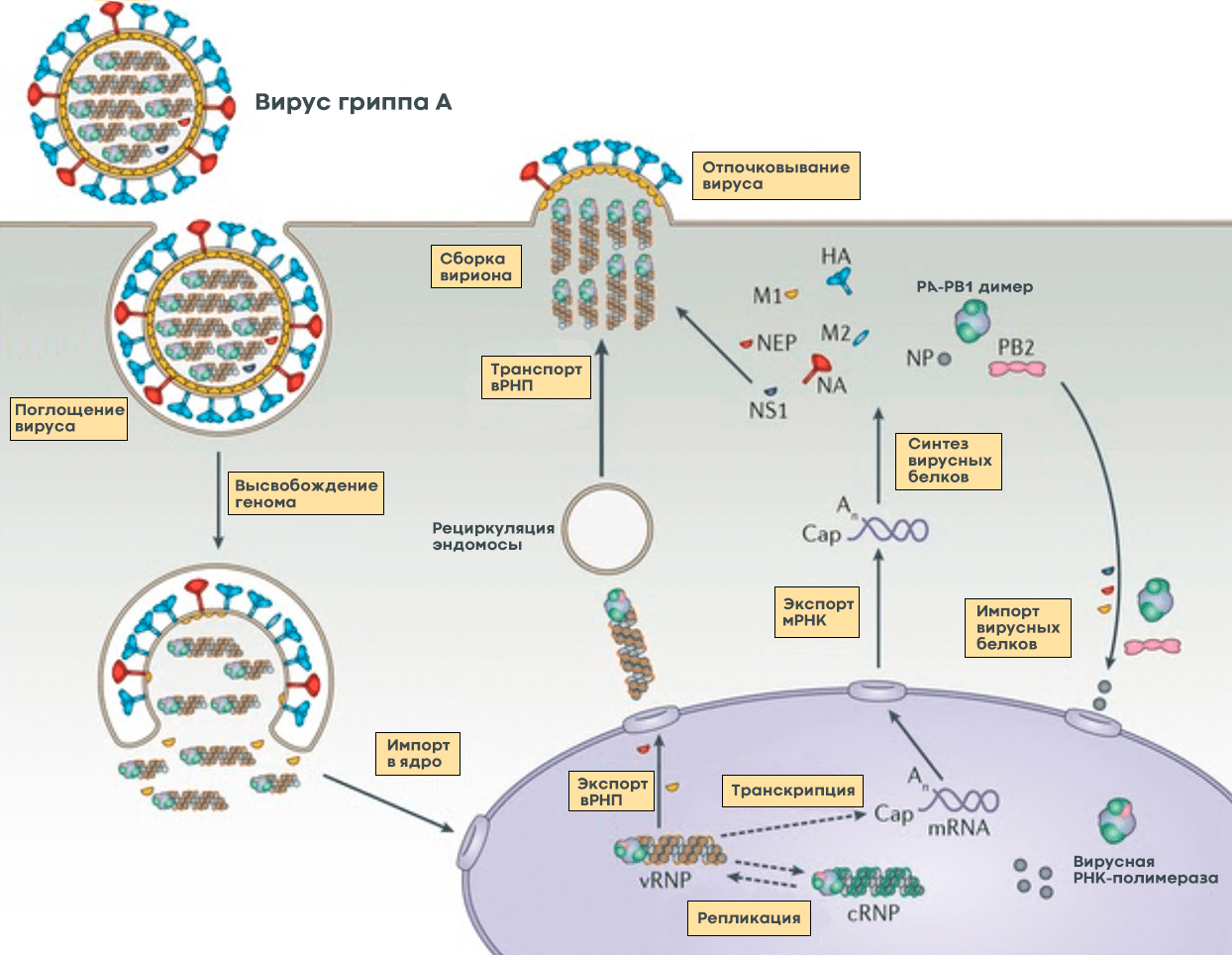
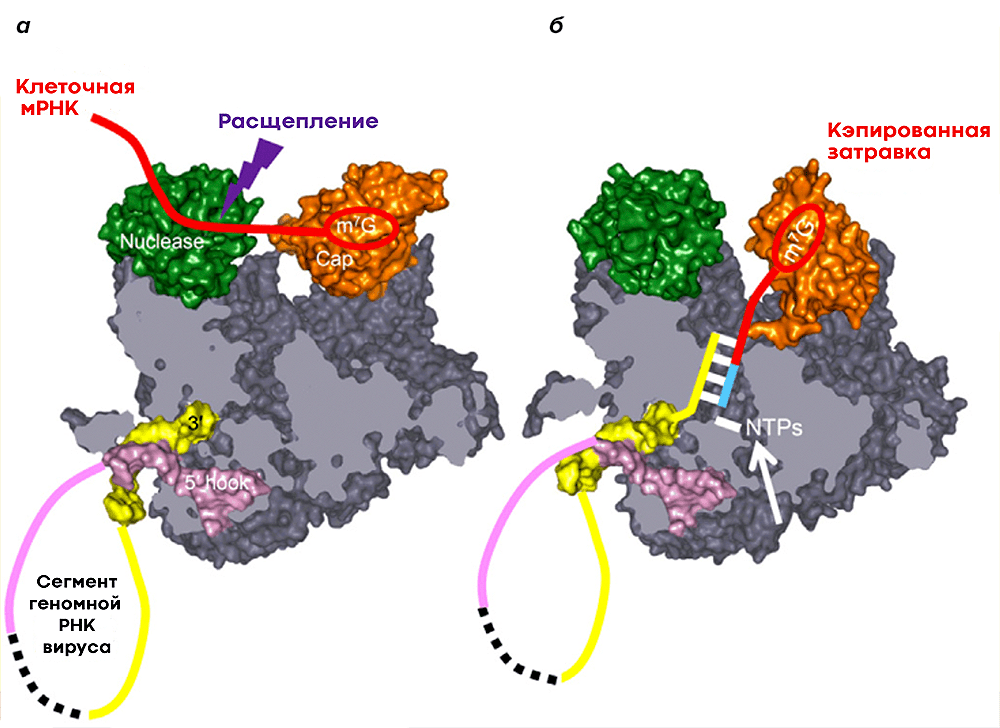
Птичий гриппОбщие сведения Для вирусов гриппа характерна высокая видоспецифичность. Это означает, что вирусы, инфицирующие отдельные виды (людей, определенные виды птиц, свиней, лошадей и тюленей) остаются «верны» этим видам и только в редких случаях выходят за их пределы и инфицируют другие виды. Однако проблема заключается в том, что если вирус гриппа животных все-таки преодолевает видовой барьер и инфицирует человека, организм оказывается совершенно незащищенным и неприспособленным к такому заболеванию. По сути, это новый вирус, который неизвестен нашей иммунной системе, а значит, очень опасен. Инфекция протекает тяжело, атипично и приводит ко многим осложнениям. Кроме того, современная медицина пока практически бессильна в борьбе с таким гриппом. ПричиныДля того чтобы вызвать эпидемию среди людей, вирусу необходимо не только «научиться» переходить от заболевшей птицы, но и от человека к человеку. Пока вирус не мутирует и не приобретет свойства, необходимые для этого, эпидемия птичьего гриппа нам не страшна. Во время первой зарегистрированной вспышки инфекции H5N1 среди людей, которая произошла в Гонконге в 1997 г., 18 случаев заболевания людей совпали по времени со вспышкой высоко патогенного птичьего гриппа, вызванного практически идентичным вирусом, на птицефермах и рынках живой птицы. В ходе всесторонних исследований случаев заболевания людей было выявлено, что источником инфекции явился прямой контакт с больными домашними птицами. Во время исследований, проведенных среди членов семей и других лиц, имевших контакты с пациентами, а также среди медицинских работников, оказывавших им помощь, и забойщиков птиц, было обнаружено, что, если и имела место передача вируса от человека человеку, она была очень ограниченной. Инфицирование людей прекратилось после оперативного (в течение трех дней) уничтожения всех популяций домашних птиц в Гонконге, насчитывавших около 1,5 миллиона голов. Cимптомы птичьего гриппаКлиническая картина птичьего гриппа отличатся большой вариабельностью, при этом обычно заболевание сопровождается тяжелой дыхательной недостаточностью и развитием вирусной пневмонии, которые и обуславливают тяжесть заболевания. Инкубационный период длится от 2 до 8 дней. Первоначальные симптомы схожи с обычным гриппом: боли в мышцах, насморк, кашель, иногда диарея, рвота, боль в области живота и груди и кровотечения из носа и десен. У пациентов, инфицированных вирусом H5N1, происходит быстрое клиническое ухудшение. Период между появлением симптомов болезни и развитием острой дыхательной недостаточности составлял около шести дней. В общей сложности более половины всех лабораторно-подтвержденных случаев заболевания закончились смертельным исходом. Что может сделать врачВ арсенале врачей имеется ряд противовирусных препаратов, которые обладают некоторым терапевтическим эффектом при раннем начале лечения. В остальном, используется симптоматическая терапия. В настоящее время птичий грипп H5N1 остается, в значительной степени, болезнью птиц. Видовой барьер достаточно высок: вирус не передается свободно от птиц человеку. Несмотря на инфицирование с середины 2003 г. десятков миллионов домашних птиц на огромных географических пространствах, насчитывается менее 200 лабораторно подтвержденных случаев заболевания людей. Профилактика птичьего гриппаИз всех циркулирующих среди птиц вирусов гриппа вирус H5N1 представляет наибольшую опасность для людей. Все данные, имеющиеся на сегодняшний день, свидетельствуют о том, что основным источником инфицирования людей вирусом является тесный контакт с мертвыми или больными птицами, а также их экскрементами. Учитывая то, что нигде не было отмечено эффективной передачи вируса от человека человеку, поездки в страны, где происходят вспышки болезни среди домашних птиц или отдельные случаи заболевания людей, не представляют повышенного риска инфицирования для людей, совершающих такие поездки, при условии, что они не посещают рынки живой птицы или рынки по продаже парного мяса, фермы и другие места, где может произойти контакт с больными птицами. Неуловимый гриппНеуловимый гриппВирус гриппа так быстро меняется, что всегда оказывается на шаг впереди врачей и ученых. Нам приходится участвовать в этой погоне, регулярно создавая новые вакцины и лекарства. Рисунок в оригинальном разрешении. АвторРедакторыЭпидемии гриппа накрывают нас ежегодными волнами. Мы уже воспринимаем их как обыденность и забываем о таящейся опасности. В этой статье спецпроекта «Вакцинация» мы расскажем во всех подробностях о вирусе гриппа; что будет, если им заразиться; и почему не стоит пренебрегать очередной вакцинацией. ВакцинацияГенеральный партнер спецпроекта — Zimin Foundation. Партнер публикации этой статьи — «Национальная иммунобиологическая компания», фармацевтический холдинг, созданный госкорпорацией Ростех в 2013 году с целью развития производства важных для национальной безопасности иммунобиологических лекарственных препаратов. Изобретение вакцин кардинально изменило жизнь человечества. Многие болезни, уносившие тысячи, а то и миллионы жизней ежегодно, теперь практически не встречаются. В этом спецпроекте мы не только рассказываем об истории возникновения вакцин, общих принципах их разработки и роли вакцинопрофилактики в современном здравоохранении (этому посвящены первые три статьи), но и подробно говорим о каждой вакцине, включенной в Национальный календарь прививок, а также вакцинах против гриппа и вируса папилломы человека. Вы узнаете о том, что собой представляет каждый из возбудителей болезней, какие существуют варианты вакцин и чем они различаются между собой, затронем тему поствакцинальных осложнений и эффективности вакцин. Для соблюдения объективности мы пригласили стать кураторами спецпроекта Александра Соломоновича Апта — доктора биологических наук, профессора МГУ, заведующего лабораторией иммуногенетики Института туберкулеза (Москва), — Сусанну Михайловну Харит — доктора медицинских наук, профессора, руководителя отдела профилактики НИИ детских инфекций (Санкт-Петербург), — а также Сергея Александровича Бутрия — педиатра, автора блога «Заметки детского врача». Современные медицинское и научное сообщества уже очень много знают про грипп, но едва ли могут с ним справиться. По оценкам Всемирной организации здравоохранения (ВОЗ), во время ежегодных эпидемий гриппа в тяжелом состоянии оказываются от 3 до 5 миллионов человек и от 290 до 650 тысяч — умирают. Только в США за прошлый сезон (2019 год) зарегистрировано до 740 тысяч госпитализаций и до 62 тысяч смертей, связанных с гриппом. При этом вирус так быстро мутирует, что мы с трудом успеваем за ним угнаться в создании новых лекарств и вакцин. Хотя здоровому взрослому человеку часто грипп не страшен — неделька в постели и ты здоров, — мы все участвуем в его распространении и отвечаем за последствия. И правда в том, что для предупреждения эпидемий у нас нет ничего более эффективного, чем противогриппозная вакцина. Есть разные гипотезы о происхождении названия «грипп». Согласно одной из них, оно заимствовано из французского языка (grippe) и трактуется как производное от глагола gripper — «схватить». По другой версии, исконный источник названия — слово «хрип» («хрипеть») [1]. Столь же сложно проследить и историю эпидемий и пандемий, вызванных вирусом гриппа. Для времени, предшествовавшего развитию вирусологии, это было практически невозможно, поскольку симптомы гриппа очень похожи на симптомы многих других заболеваний, не говоря уже о том, что до конца XVIII века никто не вёл систематических наблюдений и учета больных [2]. Наверняка мы можем говорить только о двенадцати пандемиях, которые возникали, начиная с 1510 года. Их можно опознать по задокументированным случаям лихорадки и проявлениям простудных симптомов, быстрому и взрывоопасному распространению по нескольким географическим регионам, заболеваемости в широком возрастном диапазоне и повышенной смертности среди пожилых, детей, беременных и людей с ослабленным здоровьем [2]. Самая страшная из пандемий («испанский грипп», или «испанка») прошла по миру в 1918–1920 годах (рис. 1). По разным оценкам, от нее погибли от 50 до 100 миллионов человек (3–6% населения Земли) [3]. В попытках изучить смертоносную природу «испанки» в 1997 году группе ученых удалось восстановить нуклеотидные последовательности небольших фрагментов вирусного генома, выделенных из образцов тканей жертв пандемии [4]. Эти и другие результаты показали, что люди ранее не сталкивались с этим штаммом вируса гриппа, который, вероятно, произошел от одного из вирусов гриппа птиц. В дальнейшем вирус, вызвавший испанский грипп, стал «матерью всех гриппозных пандемий» XX и XXI веков. Рисунок 1а. Испанский грипп, 1918–1920 гг. Больные испанским гриппом солдаты из форта Райли (штат Канзас, США) в больничной палате лагеря Фанстон. Рисунок 1б. Испанский грипп, 1918–1920 гг. Полиция Сиэтла (штат Вашингтон, США) носила маски, чтобы защитить себя во время пандемии гриппа 1918 года. Врачи XX века испробовали множество способов лечения гриппа — от кровопускания до кислородной терапии и разработки вакцин и сывороток против гемофильной палочки (бактерии Haemophilus influenzae), которую до 1933 года ошибочно считали возбудителем гриппа. Всё это, как и народные средства, не дало результатов, и только переливание крови от переболевших пациентов имело хоть какой-то успех [5]. Вскоре после того, как Уилсон Смит и его коллеги однозначно показали вирусную природу заболевания и выделили патоген, начались попытки создания вакцины против гриппа (рис. 2). Рисунок 2. История изучения вируса гриппа и разработки вакцин. 1933 г. Уилсон Смит, Кристофер Эндрюс и Патрик Лейдлоу выделили вирус гриппа А. 1936 г. Советский ученый Анатолий Смородинцев создал первую аттенуированную вакцину против гриппа. 1937 г. Вирус гриппа научились выращивать в куриных эмбрионах. 1940 г. Открыт вирус гриппа В, который так же хорошо, как и вирус гриппа А, размножался в куриных эмбрионах, но имел другие антигенные свойства. 1942 г. Разработка и тестирование бивалентной инактивированной противогриппозной вакцины, содержащей вирусы гриппа А и В. 1945 г. Одобрена первая инактивированная вакцина против гриппа для гражданского населения США. 1947 г. Обнаружена способность к изменению антигенных свойств вируса (антигенный дрейф), которая снижает эффективность вакцины. 1973 г. ВОЗ начинает делать прогнозы и выпускать рекомендации по составу противогриппозных вакцин на основании данных эпидемиологических лабораторий по всему миру. 1978 г. Производство трехвалентной вакцины (одновременно циркулируют два штамма вируса гриппа А и один штамм вируса гриппа В). 2013 г. ВОЗ начала давать рекомендации для состава четырехвалентной вакцины, включив туда второй штамм вируса гриппа В [6]. Рисунок 3. Советский агитационный плакат. Художник Н.А. Игнатьев, 1959 год. Первую аттенуированную (ослабленную) вакцину разработал наш соотечественник Анатолий Александрович Смородинцев в 1936 году. Более 50 лет ее широко использовали на территории СССР (рис. 3) [6]. В это же время другие группы исследователей работали над созданием инактивированных вакцин. В 1937 году австралийский ученый Фрэнк Бёрнет предложил относительно простой способ культивирования вируса в куриных эмбрионах, который позволил получать достаточное количество вирионов для создания убитой вакцины [6]. Затем в 1940 году выделили другой вирус гриппа, который также широко распространен в человеческой популяции, но значительно отличается по антигенным свойствам от ранее изученных вариантов. Новый вирус назвали вирусом гриппа В, а ранее открытому — присвоили название «вирус гриппа А». Второй вариант практически сразу дополнил состав инактивированной вакцины, которая имела эффективность около 69% и начала широко использоваться в армии США с 1944 года, а затем и среди городского населения [6]. Для ослабления вируса его выращивают в других клеточных культурах или живых организмах. После того, как вирус адаптируется к новым условиям, он уже значительно хуже размножается в организме человека и не вызывает серьезного заболевания, тем не менее активируя иммунную систему, — на этом основано действие живых аттенуированных вакцин. Подробнее о видах вакцин читайте в статье «Разработка вакцин: чем и как имитировать болезнь?» [7]. — Ред. Что мы знаем о вирусе гриппаВ природе циркулирует четыре вида вируса гриппа из семейства ортомиксовирусов (Orthomyxoviridae). Мы поговорим только о двух из них — A и B, — так как они представляют для нас наибольшую опасность. Вирус гриппа C тоже заражает человека, но не вызывает тяжелого заболевания [8]. Свидетельств же того, что недавно открытый вирус гриппа D заражает кого-то, кроме свиней и крупного рогатого скота, пока не найдено [9]. Строение и жизненный циклПод электронным микроскопом частицы вируса гриппа A и B практически не отличимы друг от друга: обе имеют сферическую или нитевидную форму с диаметром 100 нм и длиной (в случае нитевидной формы) около 300 нм [10]. Их структура также почти идентична. Условно ее можно разделить на три части: внешняя мембрана, белковая оболочка (или матрикс) и генетический материал (рис. 4). Рисунок 4а. Изображение частиц вируса гриппа, полученное методом электронной микроскопии (негативное окрашивание) Рисунок 4б. Строение вирусной частицы (вириона) вируса гриппа. Схема строения вирусов гриппа А. Условные обозначения: HA — гемагглютинин; HA1 и НА2 — субъединицы гемагглютинина; NA — нейраминидаза; M1 — матриксный белок; M2 — белки ионного канала; NEP — белок ядерного экспорта; vRNP — сегменты вирусного генома в виде комплекса из РНК и белков. Рисунок 4в. Строение вирусной частицы (вириона) вируса гриппа. Наиболее достоверная модель вируса гриппа A H1N1 в атомарным разрешении. На поверхности вирусной частицы находятся главные мишени иммунной системы и компоненты многих противогриппозных вакцин — белки гемагглютинин (HA) и нейраминидаза (NA). Первый необходим для проникновения в клетку хозяина, а второй — для успешного высвобождения вирусной частицы. Также считается, что нейраминидаза облегчает прохождение вируса через слизистую оболочку дыхательных путей [8], [10]. Вместе с этими белками во внешнюю липидную оболочку встроен ионный канал, состоящий из белков М2 (или NB и BM2 в случае вируса гриппа В). Изнутри вирион выстлан матриксным белком М1, который кроме механической защиты необходим для успешной распаковки вирусной частицы и сборки новых потомков. В самом центре частицы хранится вирусный геном в виде восьми молекул РНК (сегментов), покрытых нуклеопротеином (NP) и связанных с вирусной полимеразой. Для того чтобы вирус попал внутрь клетки, гемагглютинин связывается с остатком сиаловой кислоты на поверхности наших клеток по принципу «ключ—замок». Клетка захватывает связавшийся вирус, окружая его внешней мембраной, так же как она «съедает» многие питательные вещества, которые затем «переваривает», разбирая на части. Но вирусу гриппа удается перехитрить систему и вырваться из этой цепочки. Для переваривания клетка закисляет среду внутри мембранного пузырька с вирусом, что вызывает структурные изменения в гемагглютинине и последующее слияние мембран вируса и клеточного пузырька. Кроме этого, через ионный канал в вирион закачиваются протоны (H + ), что приводит к изменениям в структуре матриксного белка M1 и высвобождению комплекса из РНК и белков во внутриклеточную среду (рис. 5, видео 1) [8], [10]. Рисунок 5. Жизненный цикл вируса гриппа А. После того, как клетка «поглотила» вирус гриппа, происходит слияние вирусной мембраны с мембраной клеточного пузырька, в результате чего высвобождается вирусный геном в виде комплекса из РНК и белков (вРНП), который транспортируется в ядро. В ядре клетки вирусная РНК-полимераза синтезирует копии генома с использованием промежуточного комплекса из комплементарной РНК и белков (кРНП) — этот процесс называют репликацией. Также вирусная РНК-полимераза выполняет транскрипцию — синтезирует вирусную матричную РНК (мРНК), которая затем транспортируется в цитоплазму клетки и используется для синтеза вирусных белков. Часть белков возвращается обратно в ядро для запуска новых циклов репликации (образования новых геномных вРНП), а другая участвует в сборке вириона в цитоплазме. Новые вРНП также транспортируются к месту сборки. Вирусные белки, которые должны быть встроены в мембрану, попадают к месту сборки за счет рециркуляции клеточных пузырьков. После сборки вирион отделяется от клетки почкованием. Условные обозначения: HA — гемагглютинин; NA — нейраминидаза; M1 и М2 — матриксные белки 1 и 2, соответственно; NP — нуклеопротеин; PA, PB1 и PB2 — субъединицы РНК-полимеразы; NEP и NS1 — неструктурные белки; vRNP — вРНП; cRNP — кРНП; mRNA — мРНК. Видео 1. Взаимодействие вируса гриппа с клетками Вирусная РНК попадает в ядро клетки, где начинается синтез РНК для производства новых вирусных белков (матричной РНК, или мРНК) и новой геномной РНК. Новые копии вирусного генома тут же «одеваются» в нуклеопротеин, связываются с полимеразой и покидают ядро (для чего необходим белок NEP). Сборка новых вирусных частиц происходит на внутренней стороне клеточной мембраны, в которую к этому времени уже встроены вирусные мембранные белки. Готовый вирус отделяется (отпочковывается) от клетки, но не освобождается полностью, так как гемагглютинин тут же связывается с остатками сиаловой кислоты на поверхности той же клетки. На этом этапе ключевую роль играет нейраминидаза, которая удаляет остатки сиаловой кислоты с клеточной поверхности и гемагглютинина, после чего вирус отправляется в свободное плавание, чтобы заражать новые клетки. В завершении всего этого цикла каждую клетку покидает до 15 тысяч новых вирусных частиц [11]. Гриппозная тиранияДля того чтобы клетка синтезировала белки на основе вирусной мРНК так же хорошо, как и на основе клеточной, матричная РНК должна содержать кэп и поли(A)-хвост — специальные структуры на концах мРНК, выполняющие сигнальные функции. Поли(А)-хвост вирус гриппа легко может сделать сам, но вот для того чтобы получить кэп, вирусная полимераза откусывает его вместе с 5′-фрагментом мРНК клетки хозяина и использует полученный фрагмент в качестве «затравки», с которой начинает синтезировать собственную мРНК (рис. 6). Это явление получило название cap-snatching (от англ. snatch — «хватать», «красть»), или «молекулярный каннибализм». При этом вирусная полимераза подавляет синтез клеточной мРНК и способствует деградации клеточной РНК-полимеразы, таким образом приводя к подавлению экспрессии (функционального проявления) генов клетки хозяина. Этот процесс очень эффективен — уже через шесть часов после заражения около 50% всей мРНК в клетке является вирусной [12]! Рисунок 6. Кэп-зависимый синтез вирусной мРНК. а — «Откусывание» фрагмента с кэпом от клеточной мРНК (красная). Желтым и фиолетовым цветами отмечены концы вирусного РНК-генома (один из сегментов). б — Связывание отрезанного фрагмента с геномной РНК и начало синтеза вирусной мРНК (голубая). Почему погоня за гриппом никогда не закончитсяВирус гриппа отличается чрезвычайной изменчивостью генома. Каждый сезон появляются новые генетические варианты вируса (штаммы), отличающиеся по своим антигенным характеристикам от предшественников, и сформированная у нас ранее иммунологическая память снова и снова оказывается бесполезна против них. Для того чтобы различать отдельные штаммы, была создана специальная номенклатура, которая, помимо видовой принадлежности и антигенных характеристик вируса, включает информацию о месте и времени изоляции данного образца (рис. 7а). А на портале Nextstrain можно проследить, с какой интенсивностью происходит образование новых штаммов, их расположение на ветвях древа эволюции (принадлежность к генетическим линиям) и распространение по миру (рис. 7б). Рисунок 7а. Классификация вируса гриппа на примере вируса гриппа А. Название образца (штамма) состоит из названия вида (типа) вируса, региона, в котором он был найден, порядкового номера образца, года его получения и подтипа вируса. Подтип вируса существует только для вируса гриппа А и формируется из порядковых номеров вариантов гемагглютинина и нейраминидазы на поверхности данного штамма. Рисунок 7б. Фрагмент меню и филогенетическое дерево с портала Nextstrain. Меняя параметры на левой панели, можно изучить данные по образцам разных штаммов вирусов гриппа А и В, собранных по всему миру. По диаграмме филогенетического дерева видно, что всего за один год только в одном белке (гемагглютинине) вируса гриппа А H3N2 появляется огромное количество мутаций, а во всем вирусе их накапливается еще больше. Также на сайте можно проследить распространение штаммов по разным регионам планеты, накопление мутаций в разных положениях гемагглютинина или нейраминидазы и другие характеристики. Механизмы, которые использует вирус гриппа для достижения такого разнообразия, — антигенный дрейф и антигенный шифт. Антигенный дрейф — это постепенное накопление мутаций за счет ошибок, которые делает вирусная полимераза во время копирования генома. При этом полимеразы, которые синтезируют РНК, не славятся особой точностью из-за отсутствия механизмов исправления ошибок, поэтому скорость накопления мутаций у вирусов с РНК-геномом выше, чем у ДНК-вирусов [13]. Из-за постепенных точечных изменений в гемагглютинине и нейраминидазе возникают штаммы вируса, которые настолько отличаются от предыдущих вариантов, что наша иммунная система распознает их как совершенно новые. Именно поэтому к каждому последующему сезону падает эффективность противогриппозной вакцины, и приходится обновлять ее состав и заново всех прививать. Второй механизм, антигенный шифт, куда более радикальный. Это обмен вариантами гемагглютинина и нейраминидазы между разными вирусами в процессе сборки вирусной частицы. Сейчас в природе для вируса гриппа А найдено 18 подтипов гемагглютинина и 11 подтипов нейраминидазы, которые теоретически могут сочетаться в любых комбинациях, многие из которых найдены среди животных [14]. В нашей популяции обнаружены штаммы с комбинациями H1N1 (гемагглютинин подтипа 1 и нейраминидаза подтипа 1), H2N2 и H3N2. Но если одну и ту же клетку заразят два вируса с разными комбинациями, то может произойти реассортация — перетасовка вариантов, в результате которой образуется вирус с новой комбинацией подтипов гемагглютинина и нейраминидазы. Именно антигенный шифт привел к возникновению наиболее смертоносных пандемий XX века — «азиатского» (1–2 млн смертей) и «гонконгского» (0,5–2 млн смертей) гриппов [2], [15]. Не так давно, в 2009 году, мы столкнулись с новой пандемией, вызванной вирусом «свиного» гриппа со сложной историей реассортаций, на счету которой — до 575 тыс. смертей [15]. Новый штамм A(H1N1)pdm09 возник в результате комбинации двух свиных вирусов гриппа А, один из которых был результатом тройной реассортации (рис. 8) [16]. Рисунок 8. Образование нового штамма вируса гриппа A(H1N1)pdm09 («свиного»), вызвавшего пандемию в 2009 году О поиске новых реассортаций и их последствиях можно подробнее почитать в статье «Стремительная эволюция гриппа: как одни изменения влекут за собой другие» [17]. — Ред. Видоспецифичность вируса гриппаПодробнее о структурных особенностях взаимодействия гемагглютинина с остатком сиаловой кислоты можно почитать в статье «Объяснена различная вирулентность вирусов гриппа — возбудителей “испанки”» [18]. — Ред. Рисунок 9. Видоспецифичный ареал разных видов вируса гриппа и межвидовая передача. Вирус гриппа А: подтипы вируса с гемагглютинином 1–16 циркулируют среди диких и домашних птиц и могут заражать другие виды напрямую или через промежуточных хозяев. Вирусы с подтипами гемагглютинина 17 и 18 найдены только в популяции летучих мышей. Среди адаптированных к человеку вирусов гриппа А известны вирусы с подтипами гемагглютинина 1, 2 и 3, но сейчас циркулируют только вирусы с комбинациями H1N1 и H3N2. Эти же три подтипа гемагглютинина распространены среди свиней. Вирусы птичьего гриппа А с гемагглютининами подтипов 5, 6, 7, 9 и 10 заражали людей после долгого контакта с птицами, но не приобрели способность передаваться от человека к человеку. Вирусы гриппа В: циркулируют только среди людей, хотя были описаны инфекции у тюленей. Вирусы гриппа С: циркулируют среди людей и свиней. Вирусы гриппа D: циркулируют в популяциях крупного рогатого скота, коз и свиней. Возможность заражения человека пока что остается под вопросом. У клеток верхних дыхательных путей человека чаще встречается α-2,6-связь, что и определяет набор штаммов, циркулирующих в человеческой популяции. Но в нижних дыхательных путях также присутствуют клетки и со вторым вариантом связи — α-2,3, из-за чего иногда мы можем заразиться птичьим вирусом гриппа А H5N1, который приводит к тяжелой и быстро прогрессирующей пневмонии с летальностью, превышающей 60% [10]. Другими особенностями, определяющими видоспецифичность, являются градиенты температуры и кислотности среды в дыхательных путях человека (рис. 10) [14]. Рисунок 10. Особенности дыхательных путей человека, влияющие на видоспецифичность вируса гриппа А. В отличие от гемагглютинина человеческого вируса гриппа А, гемагглютинин птичьего вируса гриппа А менее стабилен в кислой среде верхних дыхательных путей и может быть инактивирован. Также в верхних дыхательных путях человека более низкая температура, при которой полимераза вируса гриппа А человека более активна, чем полимераза птичьего вируса гриппа А. Условные обозначения: ВДП — верхние дыхательные пути; НДП — нижние дыхательные пути; СК — сиаловая кислота. Грипп или другая ОРВИ?Симптомы гриппа знакомы практически всем: внезапно повышается температура, появляются кашель (обычно сухой), головная боль, боль в мышцах и суставах, слабость, боль в горле и насморк. При этом кашель может быть сильным и длиться две и более недели (как правило, из-за повреждения эпителия дыхательных путей [19]). Но всё это начинается не сразу, а только спустя 1–4 (в среднем 2) дня после заражения вирусом. Скрытая опасность гриппа в том, что инфицированные люди становятся разносчиками инфекции еще до проявления первых симптомов, то есть во время инкубационного периода. В первые же 3–4 дня после появления симптомов больной наиболее заразен, поэтому важно оставаться дома при первых же признаках недомогания [20]! Описанные выше симптомы практически не отличаются от других острых респираторных вирусных инфекций, вызываемых еще двумя сотнями вирусов, а определить, имеем мы дело именно с гриппом или нет, можно только по результатам лабораторной диагностики [21]. Уже через 5–7 дней после начала болезни большинство людей выздоравливает самостоятельно и больше не представляет опасности для окружающих, но у людей из групп риска на фоне гриппа могут развиться серьезные осложнения, угрожающие жизни. Наиболее уязвимы пожилые люди старше 65 лет, дети младше 5 лет, беременные женщины и люди любого возраста с хроническими заболеваниями практически всех систем органов или с подавленным иммунитетом. Осложнения могут быть как умеренными (синусит, отит), так и очень тяжелыми (пневмония, как вирусная, так и бактериальная). Кроме того, на фоне гриппа может произойти воспаление тканей сердца, головного мозга или мышц, а также полиорганная недостаточность. В ответ на вирусную инфекцию может развиться неадекватно сильная воспалительная реакция во всем организме (сепсис). Также грипп может усугубить течение уже имеющихся хронических заболеваний [22]. К сожалению, из-за того, что вирус гриппа довольно быстро мутирует, у нас до сих пор нет эффективных противогриппозных препаратов. К когда-то найденным блокаторам М2-канала на основе адамантана (амантадин и римантадин), которые затыкают канал подобно пробке, уже устойчивы почти 100% штаммов вируса гриппа А H3N2 и более 95% штаммов вируса гриппа А H1N1 [23]. Позже разработанные ингибиторы нейраминидазы (осельтамивир, занамивир, перамивир, ланинамивир), мешающие вирусу гриппа завершить выход из клетки, нередко приносят организму больше вреда, чем пользы, поэтому применять их следует чрезвычайно осторожно [24]. Другие препараты находятся на различных стадиях клинических испытаний. Препарат балоксавира марбоксил, нацеленный на вирусную полимеразу, получил одобрение для применения в Японии и США лишь в 2018 году, но уже успел привести к появлению устойчивых к нему штаммов [25]. Также клинические испытания проходят методы лечения при помощи донорской плазмы или моноклональных антител, специфичных к мало меняющемуся (консервативному) участку HA [26]. К слову, и для ингибиторов нейраминидазы вскоре нашлись устойчивые мутанты, о которых можно подробнее почитать в статье «Костыль для нейраминидазы» [27]. — Ред. За последнее время мы успели выучить назубок, какие существуют нефармацевтические способы защиты от распространения респираторных заболеваний, к которым относится как грипп, так и наш «новый знакомый» COVID-19. Чтобы избежать заражения контактным путем, необходимо регулярно мыть руки с мылом и не трогать грязными руками слизистые оболочки (рот, нос, глаза). Еще можно уменьшить вероятность заражения, если избегать близких контактов с больными людьми, а те, в свою очередь, должны прикрывать рот и нос при кашле и чихании и оставаться дома в случае плохого самочувствия. Грипп и COVID-19Коронавирус SARS-CoV-2 — один из тех вирусов, которые вызывают схожую с гриппом симптоматику, и до сих пор не прекращаются споры о степени тяжести новой коронавирусной инфекции в сравнении с гриппом. Грипп и COVID-19 действительно имеют схожую клиническую картину и общие пути передачи, но есть и много различий. Грипп распространяется быстрее, чем COVID-19, и главным образом через детей, в то время как новым коронавирусом дети скорее заражаются от взрослых. При COVID-19 доля случаев тяжелого течения заболевания выше, чем при гриппе, но серьезные осложнения чаще затрагивают пожилых и людей с хроническими заболеваниями, в то время как грипп представляет повышенную опасность еще и для детей и беременных женщин. Также, по предварительным оценкам, смертность от COVID-19 намного выше, чем от гриппа, особенно сезонного. И, пожалуй, самое главное: у нас уже многие десятилетия используется вакцина против гриппа, что делает его хоть немного контролируемой инфекцией — в отличие от COVID-19. Кстати, на «Биомолекуле» есть целая подборка статей о новом коронавирусе. Зимой и летом разным цветомМожет возникнуть впечатление, что каждый год вирус гриппа куда-то исчезает на несколько теплых месяцев. Однако оно обманчиво: вирус циркулирует в нашей популяции круглый год, а сезонные эпидемии возникают для жителей обоих полушарий Земли, живущих за пределами экваториальной зоны, в холодное время года или сезон дождей. Пока что мы не можем однозначно сказать, с чем это связано. Наиболее распространенное объяснение такое: в этот период года мы больше времени проводим в замкнутых помещениях и в обществе друг друга, кашляем, чихаем, разговариваем и просто дышим одним воздухом [28]. Особенно ярко это проявляется в школах и детских садах, так как дети наиболее активно болеют гриппом и распространяют инфекцию. Кроме того, вирус гриппа эффективнее распространяется и лучше выживает при более низких температурах и более низкой абсолютной влажности, характерных для зимы [29], [30]. Наконец, есть гипотеза, связывающая подверженность респираторным заболеваниям в зимнее время года с ослабленным иммунитетом в результате дефицита витамина D, который возникает из-за недостатка солнечных лучей [31]. Однако витамин D содержится в некоторых продуктах питания и является жирорастворимым, поэтому хорошо всасывается в кишечнике и может быть запасен в жировых и других тканях нашего организма на несколько месяцев вперед [32]. Спасительный укол?Зачем нам вакцинация от гриппаЭпидемии создают серьезную нагрузку на систему здравоохранения и могут привести к нехватке мест в больницах, что критично для людей, страдающих от тяжелых осложнений на фоне гриппа. Но в тоже время показано, что вакцинация способна сгладить эту проблему и предотвратить тысячи смертей и десятки тысяч госпитализаций [33]. В большом метаанализе ученые изучили опубликованные в период с 1967 по 2011 годы 17 рандомизированных контролируемых исследований и 14 наблюдательных исследований и определили среднюю эффективность противогриппозных вакцин. От сезона к сезону эффективность вакцинации была разной, но в среднем составила 59% для трехвалентной инактивированной вакцины у взрослых в возрасте 18–65 лет и 83% — для живой аттенуированной вакцины у детей в возрасте от 6 месяцев до 7 лет [34]. О том, что такое коллективный иммунитет, читайте в статье «Вакцинация перед школой: гайд для родителей» [37] — Ред. Видео 2. Важность количества вакцинированных людей для формирования коллективного иммунитета. В зависимости от доли вакцинированного населения (указаны в процентах, отмечены желтыми точками) инфекция с разной скоростью распространяется (красные линии) по популяции, заражая людей без иммунной защиты (синие точки). Чем выше доля вакцинированных, тем медленнее происходит распространение патогена, однако только при высоких значениях возможно полное блокирование эпидемии и обеспечение защиты людей из групп риска. К слову, отсутствие симптомов вовсе не означает отсутствие инфекции, которая даже в этом случае может нанести вред организму. Оказывается, что большинство людей переносит грипп бессимптомно. К такому выводу пришли британские ученые, которые тестировали добровольцев и наблюдали за состоянием их здоровья в течение нескольких сезонов [38]. Другой немаловажный аспект вакцинации — экономический. Ученые подсчитали, что затраты государства на повсеместную вакцинацию намного меньше, чем те убытки, которые приносит ежегодная эпидемия из-за сокращения рабочих часов, посещения врачей, покупки лекарств и оплаты больничных [39], [40]. Поэтому ежегодно многие страны стремятся увеличить охват вакцинации своего населения, и наша страна не стала исключением (рис. 11) [41]. Рисунок 11. Заболеваемость гриппом (правая ось ординат) и охват профилактическими прививками против гриппа (левая ось ординат) совокупного населения Российской Федерации в 1996–2014 годах. На графике видно, насколько хорошо увеличение количества вакцинированных людей коррелирует со снижением количества случаев заболеваемости гриппом. Какие бывают вакцины?Пожалуй, среди всех одобренных вакцин, рынок противогриппозных наиболее разнообразен. Многие из них уже были описаны в статье «Много — не значит хорошо: “Ультрикс”, “Гриппол”, “Совигрипп” — что выбрать?» [42]. Тем не менее давайте кратко рассмотрим, какие типы вакцин существуют, как их производят и в чем их различия. Наличие широкого ассортимента противогриппозных вакцин прежде всего связано с тем, что по всему миру в одно и то же время циркулируют разные штаммы вирусов гриппа А и В, да еще и сразу несколько в одной географической области. Поэтому вакцины против гриппа многосоставные: трех- или четырехвалентные, то есть содержащие три или четыре штамма (два штамма вируса гриппа А и один или два штамма вируса гриппа В). Производители разных стран включают в состав своих вакцин разные штаммы в соответствии с ежегодными рекомендациями, которые ВОЗ выпускает с 1973 года [6]. С миру по ниткеШтаммы вируса гриппа для предстоящего сезона выбирают на основе тщательного анализа эпидемиологических данных и свойств циркулирующих штаммов. Мониторинг проводят в течение всего года и по всему земному шару, что возможно только благодаря объединению усилий многих стран и организаций в рамках Глобальной программы ВОЗ по гриппу. Эта система носит название ГСЭГО (Глобальная система по эпиднадзору за гриппом и принятию ответных мер, англ. Global Influenza Surveillance and Response System, GISRS). В нее входят 114 государств, где располагаются 144 национальных центра по гриппу (назначены в качестве первой линии эпиднадзора и мониторинга), 6 международных центров передовой практики в области борьбы с гриппом, 4 головных контрольных лаборатории ВОЗ (занимаются эпиднадзором за гриппом и разработкой вакцин) и 13 референс-лабораторий ВОЗ (для оказания содействия странам и ВОЗ в области раннего выявления и подтверждения новых вирусов животного происхождения). Все собранные данные передаются в общедоступную и еженедельно обновляемую базу FluNet. Результаты в ней представлены в виде графиков и таблиц и могут быть проанализированы любым желающим (рис. 12). Рисунок 12. Количество образцов с вирусом гриппа, собранных в северном полушарии в течение 2019–2020 годов Не удивительно, что такая хорошо налаженная сеть лабораторий и научных центров пригодилась, когда мир столкнулся с новой пандемией, вызванной SARS-CoV-2, и часть мощностей этой системы была перенаправлена на тестирование, мониторинг и оценку эпидемиологической ситуации и изучение COVID-19. Адъювант — вещество, которое вводят вместе с антигеном для того, чтобы усилить иммунный ответ на вакцину. Подробнее о том, как создают вакцины, можно почитать в статье «Разработка вакцин: чем и как имитировать болезнь?» [7]. — Ред. По типу противогриппозные вакцины делят на живые ослабленные и инактивированные (рис. 13), представленные убитым вирусом (цельновирионные вакцины) или его частями (сплит-вакцины, они же расщепленные, а также субъединичные и виросомальные). Первая разработанная вакцина против гриппа была живой, однако сейчас большинство противогриппозных вакцин — инактивированные. Каждый год список доступных вакцин может быть разным, его можно уточнить у врача. Рисунок 13. Варианты инактивированной вакцины против гриппа У разных типов вакцин разные способы введения. Живые аттенуированные вакцины вводят при помощи назального спрея, и таким образом вакцинный вирус гриппа попадает сразу на слизистую верхних дыхательных путей и имитирует естественную инфекцию, стимулируя как системный, так и локальный иммунитеты. На удивление, живые аттенуированные вакцины не смогли составить конкуренцию инактивированным в эффективности, хотя теоретически должны были вызывать более сильный и обширный иммунный ответ [44]. Возможно, проблема в том, что многие из нас неоднократно сталкивались с вирусом гриппа, и иммунитет наших слизистых уже достаточно хорошо обучен и слишком быстро убивает вакцинный вирус, из-за чего системный иммунитет не успевает в полной мере с ним ознакомиться. Это предположение хорошо согласуется с тем фактом, что у детей живые аттенуированные вакцины имеют более высокую эффективность, чем инактивированные [34], [45], поэтому, несмотря на все сложности производства, в некоторых странах рекомендуют выбирать для детей этот тип вакцин. В то же время для взрослых не обнаружили значимой разницы между живой аттенуированной и инактивированной вакцинами, поэтому можно выбирать любую (если вы не из группы риска) [46]. Одно из обстоятельств, связанное с ограниченным применением живых вакцин, заключается в бесконтрольном накоплении мутаций в геноме вакцинного вируса и его возможном возврате к патогенному варианту (это описано, например, для вакцины против вируса полиомиелита [47]). Однако для гриппа такие события не были зарегистрированы на практике и имеют малую вероятность. Второе беспокойство вызвано тем, что использование живой аттенуированной вакцины против гриппа иногда приводит к проблемам с дыханием у детей в возрасте до двух лет, поэтому ее применение ограничено возрастом от 2 до 49 лет [48]. В случае с инактивированными вакцинами для стимуляции иммунного ответа и формирования надежной защиты необходимо намного больше антигена, так как вирус не будет размножаться в организме вакцинированного человека. Поэтому такие вакцины стали разрабатывать только после 1944 года, когда Уэнделл Стэнли подробно описал процедуру приготовления противогриппозной вакцины, выращенной в куриных эмбрионах, а затем инактивированной с использованием различных методов и сконцентрированной и очищенной при помощи дифференциального центрифугирования [6]. Инактивированные вакцины вводят внутримышечно или подкожно. Первая широко применяемая инактивированная вакцина против гриппа была цельновирионной и вызывала большое количество побочных эффектов, что, вероятно, было связано с недостаточной степенью очистки вакцины от фрагментов куриных яиц. Современные методы производства позволяют решить эту проблему. Позднее в практику ввели вакцины, содержащие только очищенные фрагменты вируса. Такие препараты вызывают меньше побочных реакций, но при этом содержат более ограниченное разнообразие антигенов вируса гриппа. Тем не менее метаанализы показывают, что все исследованные зарегистрированные инактивированные вакцины обладают схожей иммуногенностью и безопасностью [48]. В ответ на них формируется хороший титр нейтрализующих антител в сыворотке крови, однако они слабо стимулируют антительный ответ в слизистых оболочках и клеточный иммунитет [49]. Как производят вакцины против гриппаИз-за того, что вирус гриппа непрерывно мутирует, процесс производства вакцины оказывается результатом сбалансированного решения сложной дилеммы: чем ближе к сезону, тем выше вероятность совпадения вакцинных и сезонных штаммов, но вместе с этим и более поздний срок выхода вакцины на рынок и, соответственно, увеличение риска не успеть к началу сезона. Производство каждой сезонной вакцины включает в себя выбор необходимых штаммов, создание вакцинного вируса, его наработку, очистку, проверку на эффективность и безопасность и получение лицензии — только после прохождения всех этих этапов ее можно продавать. Но еще надо успеть наработать вакцину в достаточном для продажи количестве! Кроме сезонных вакцин, изготавливаемых каждый год, разработано несколько вакцин против пандемических штаммов «свиного» и «птичьего» вирусов гриппа. Некоторые из них уже использовались во время предыдущих эпидемий, другие припасены на случай будущих [48]. Кому и когда прививаться от гриппа в РоссииЕжегодная вакцинация начинается с момента поступления препарата на рынок. Обычно это происходит уже в сентябре, и вакцина доступна на протяжении всего сезона. Согласно Национальному календарю прививок, вакцинироваться можно в любом возрасте, начиная с шести месяцев. Если ребенок проходит вакцинацию первый раз, то необходимо привиться дважды с интервалом в четыре недели. Это связано с тем, что маленькие дети, вероятнее всего, еще не сталкивались с гриппом, и одной иммунизации будет недостаточно для формирования необходимого уровня защитных антител. Далее можно вакцинироваться один раз в сезон. По оценкам исследователей, дети до 5 лет и пожилые люди старше 65 лет особенно уязвимы для гриппа, поэтому вакцинация крайне важна как для них, так и для людей, с ними проживающих и о них заботящихся. Также в группу риска входят беременные женщины, люди с хроническими заболеваниями (в том числе с заболеваниями легких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением) и взрослые отдельных профессий и имеющие повышенный риск инфицирования (работники медицинских и образовательных организаций, транспортной и коммунальной сфер). Как и со многими другими прививками из национального календаря, противогриппозную вакцину можно вводить в один день с другими вакцинами (кроме вакцины против туберкулеза), но в разные участки тела и разными шприцами. В ином случае интервал между прививками должен составлять не менее одного месяца. Также есть ограничения для проведения диагностики на туберкулез (пробы Манту): так как прививки могут влиять на чувствительность к вводимому туберкулину, то вакцинацию проводят только после оценки результатов пробы Манту, либо за месяц до туберкулинодиагностики. Для вакцинации детей и беременных женщин разрешено использовать только не содержащие консерванты вакцины. А можно ли при беременности?Показано, что беременные женщины болеют гриппом с той же частотой, что и не беременные того же возраста, однако имеют более высокий риск развития серьезных осложнений. Инфекция может отразиться как на здоровье будущей матери, так и на развитии плода. Кроме вышеописанных осложнений грипп, протекающий в первом триместре, может вызвать нарушения в формировании нервной и сердечно-сосудистой систем ребенка, а на более поздних сроках беременности гриппозная инфекция может спровоцировать преждевременные роды, быть причиной недостаточного веса новорожденного или даже мертворождения [50]. Поскольку вирус гриппа крайне редко проникает через плацентарный барьер, вероятнее всего, негативное воздействие на плод связано непосредственно с воспалительными реакциями в ходе инфекции [50]. В дополнение к этому беременность сопровождается большими системными изменениями в работе самого иммунитета: сложный баланс провоспалительных и противовоспалительных процессов смещается то в одну, то в другую сторону на разных сроках беременности, в связи с чем беременные женщины оказываются более чувствительными к некоторым инфекциям [51]. По имеющимся данным, вероятность развития легких побочных реакций после противогриппозной вакцинации у беременных женщин такая же, как и у остального взрослого населения. Также не было обнаружено взаимосвязей между вакцинацией и повышенным риском самопроизвольного аборта, мертворождения, преждевременными родами и появлением врожденных пороков развития у плода [52]. И поскольку возможна передача нейтрализующих противогриппозных антител через плаценту [53], то ребенок вакцинированной матери будет иметь защиту от вируса гриппа в течение нескольких первых наиболее уязвимых месяцев жизни [54]. Дополнительную защиту обеспечат антитела IgA, специфичные к вирусу гриппа, которые в большом количестве содержатся в грудном молоке вакцинированной женщины [55]. Как ВОЗ, так и Министерство здравоохранения РФ рекомендуют беременным женщинам прививаться от гриппа, но вакцинацию лучше запланировать перед беременностью или на время второго и третьего триместров. Несмотря на высокую безопасность вакцины, данных о ее влиянии на формирование основных систем органов плода в первом триместре беременности всё же пока недостаточно [52]. По той же причине беременным противопоказаны живые противогриппозные вакцины и вакцины, содержащие консерванты. Противопоказания к вакцинацииСовременные вакцины могут производить с использованием как куриных эмбрионов, так и клеточных культур, поэтому сейчас от гриппа могут вакцинироваться даже люди с аллергией на белок куриного яйца. Тем не менее надо соблюдать осторожность, так как сильная аллергическая реакция может развиться в ответ и на другие компоненты вакцины. Кроме того, не являются причиной для отвода от противогриппозной вакцинации частые ОРВИ и хронические заболевания. Прививку делают через 5–10 дней после выздоровления от очередного ОРВИ или в период ремиссии в случае хронической болезни, но этот вопрос всегда необходимо сначала обсудить со своим лечащим врачом. Более подробные сведения о проведении вакцинации детей и взрослых с различными нарушениями здоровья можно найти в методических указаниях МУ 3.3.1.1123-02 «Мониторинг поствакцинальных осложнений и их профилактика». Для некоторых противогриппозных вакцин (особенно живых аттенуированных) беременность и период лактации могут являться противопоказаниями. Поэтому перед вакцинацией обязательно проконсультируйтесь с лечащим врачом или ознакомьтесь с инструкцией к вакцине. Многие инактивированные вакцины безопасны для беременных женщин и плода, а также кормящих матерей и их детей. Побочные реакции на вакцинациюВ большинстве случаев в ответ на противогриппозную вакцинацию не возникает серьезных осложнений. Если была введена инактивированная вакцина, то возможны побочные реакции в месте инъекции в виде покраснения, припухлости и болезненности. После введения живой аттенуированной вакцины могут появиться слабый насморк и небольшой кашель. Также возможны повышение температуры, недомогание, дрожь, потливость, болезненность в мышцах и суставах. И в любом случае в течение 30 минут после вакцинации необходимо оставаться под наблюдением врача, так как всегда есть вероятность аллергической реакции или развития других (более редких) осложнений. Можно ли победить грипп?К сожалению, нельзя сказать, что грипп находится под полным контролем. Вирус непрерывно мутирует, и в случае несовпадения вакцинных и циркулирующих штаммов эффективность вакцинации падает. И главное, мы никогда не избавимся от патогена, потому что у него есть обширнейший природный резервуар, а у нас не хватит сил и ресурсов для того, чтобы вакцинировать каждое животное в мире. Однако это не значит, что ситуация не может стать лучше. Опираясь на 70-летний опыт, ВОЗ разработала Глобальную стратегию для борьбы с гриппом на 2019–2030 годы, которая предполагает разработку общемировых и национальных программ для снижения последствий от сезонного гриппа, минимизации риска перехода зоонозного гриппа в человеческую популяцию и смягчения последствий пандемического гриппа. По утверждениям ВОЗ, для реализации намеченных целей нам необходимы более совершенные методы профилактики, выявления, контроля и лечения гриппа, в том числе более эффективные вакцины и противовирусные препараты. Разработка собственных программ и инвестиции в борьбу с гриппом помогут развитию различных сфер здравоохранения и сделают страну в целом более подготовленной к новой пандемии, которая может не только унести сотни тысяч жизней, но и стать причиной социально-экономического кризиса. А как мы уже знаем, ее приход — лишь вопрос времени. Например, совсем недавно на свинофермах обнаружили новый штамм G4 вируса гриппа А H1N1, который способен инфицировать людей, но значительно отличается от «человеческих» штаммов, а значит, обладает пандемическим потенциалом. Но к счастью, вирус был найден во время широкомасштабного скринингового исследования, а не в разгар очередной эпидемии, и у нас еще есть время для того, чтобы подготовить вакцинные варианты с этим штаммом «на всякий случай». Для борьбы с гриппом на вооружение взяли и высокие технологии. Вычислительные мощности современных компьютеров активно используют как в разработке новых вакцин [59], так и для предсказания новых штаммов, которые будут циркулировать в следующем сезоне (видео 3) [17]. Видео 3. Георгий Базыкин: «Как предсказать будущую эволюционную успешность вируса?» Универсальная вакцинаЕще один недостаток современных противогриппозных вакцин, о котором не было сказано выше, — возможность антигенного импринтинга. Когда наш иммунитет сталкивается с новым вариантом вируса гриппа (в результате инфицирования или вакцинирования), предпочтительнее активируется иммунологическая память, которая была сформирована в результате более ранних контактов с этим же патогеном и узнает неизменившиеся фрагменты вируса, таким образом подавляя формирование антител к изменившимся (новым для иммунитета) участкам [60]. Однако проверить, действительно ли предыдущие вакцинации и заражения оказывают влияние на эффективность последующих, очень сложно, так как в целом эффективность зависит от большого количества различных факторов [61]. Поэтому существуют данные, показывающие как наличие негативных последствий [61], так и их отсутствие [62]. Эту и многие из описанных выше проблем можно было бы решить, разработав одну универсальную вакцину, которой мы прививались бы один или несколько раз в жизни, как это происходит с вакцинами от других инфекций. Теоретически такая вакцина возможна, так как, несмотря на активное накопление мутаций, у вируса гриппа всегда остаются консервативные регионы, изменение в которых фатально для него. «Натаскивание» иммунитета на узнавание этих участков с последующим развитием достаточного для защиты иммунного ответа сделает организм устойчивым к любому из постоянно обновляемых штаммов. Попытки создания универсальной вакцины предпринимаются уже более десяти лет. Ученые пробуют различные целевые антигены, технологические платформы для их наработки и способы иммунизации. Самые успешные уже проходят первую или вторую фазы клинических испытаний [63], [64]. В целом, их можно разделить на две группы в зависимости от того, на какую ветвь иммунитета нацелена вакцина: гуморальную (антитела, которые блокируют вирус) или Т-клеточную (рис. 14). В первом случае наибольшей популярностью пользуются «стебелек» гемагглютинина (фрагмент белка, который ближе к вирусной мембране) и кусочек белка ионного канала М2, состоящий из 23 аминокислот (M2e). Для Т-клеток (убивающих зараженные клетки, чтобы остановить распространение вируса по организму) в качестве антигена были выбраны нуклеопротеин и матриксный белок 1, которые активно синтезируются в инфицированной клетке и критически важны на многих этапах жизненного цикла вируса. Также есть вакцины, взявшие за основу полимеразу вируса гриппа [65]. Рисунок 14. Разрабатываемые варианты универсальной противогриппозной вакцины. а — Использование химерных гемагглютининов (несколько последовательных вакцинаций гемагглютининами (HA) с разными «головками», но одинаковым «стебельком» будут способствовать формированию пула антител против «повторяющегося» антигена, то есть идентичного «стебелька»), либо вакцинация исключительно «стебельковой» частью гемагглютинина. б — Иммунизация консервативным фрагментом белка М2 (M2e), который связан с вирусоподобными частицами, состоящими из белка вируса гепатита В и липидов (HBc VLP), или с бактериальным белком флагеллином; либо при помощи ДНК-вектора. в — Матриксный белок 1 и нуклеопротеин могут быть доставлены в клетки нашего организма при помощи вирусного вектора (например осповакцины) или ДНК-вектора (ДНК-вакцины). г — Пептидные вакцины, состоящие из фрагментов матриксного белка 1, нуклеопротеина и других белков вируса гриппа, которые можно вводить отдельно или в комбинации с обычными сезонными вакцинами против гриппа (ТИВ — трехвалентная инактивированная вакцина), чтобы вызвать более обширный иммунный ответ. Мы ежегодно слышим о том, как важно прививаться против гриппа, и получаем всё больше для этого возможностей. И стоит ли в очередной раз пренебрегать этим советом, если вакцина против гриппа безопасна и имеет доказанную эффективность? Надеемся, что в этой статье мы смогли доступно объяснить, с чем связано такое внимание к противогриппозной вакцинации во всем мире и почему она может спасти жизнь вам и вашим близким. «Национальная иммунобиологическая компания» — партнер статьи о гриппе«Нацимбио» — фармацевтический холдинг, созданный госкорпорацией Ростех в 2013 году с целью развития производства важных для национальной безопасности иммунобиологических лекарственных препаратов. В структуре компании объединены российские производственные предприятия АО «НПО «Микроген», ОАО «Синтез» и ООО «ФОРТ». К числу рыночных приоритетов «Нацимбио» относятся разработка, производство по полному циклу и реализация вакцин и анатоксинов текущего и перспективного Национальных календарей профилактических прививок, препаратов крови, бактериофагов, аллергенов, аллергоидов и других препаратов. Стратегическая цель холдинга — трансфер технологий и локализация производства иммунобиологических лекарственных средств, производство которых отсутствует в России. Материал предоставлен партнёром — компанией «Нацимбио» |






pdm09.png)