Gemella (гемелла)
Гемелла (Gemella) – неподвижные грамвариабельные аспорогенные бактерии. Чаще всего они колонизируют в ротовой полости, в верхних отделах ЖКТ. Вид гемелла впервые выявили в 1938 г., а спустя почти 30 лет, его выделили в отдельный род. Название «Gemella» было предложено из-за особенности строения микроорганизма: их относят к диплококкам.
Систематика грамвариабельной бактерии гемеллы
Раньше гемелла входила в род стрептококков, но после тщательного изучения, ее вывели в Bacillales Family XI. Incertae Sedis.
Бактерии анаэробны, способны давать отрицательную реакцию на разные виды окрашиваний. Гемеллы обладают способностью ферментировать, производить кислоты.
К роду гемелла относят следующие микроорганизмы:
Гемелла встречается в ротовой полости, в верхних отделах пищеварительной системы у людей и у животных. Разновидность haemolysans способна вызывать легочные патологии у людей, страдающих пороками сердца, после стоматологических вмешательств. Для подавления колоний бактерий, применяют гентамицин и пенициллиновый ряд антибактериальных препаратов. При обнаружении гемеллы во влагалище, велика вероятность заражения ВИЧ-инфекции.
В некоторых случаях гемелла обнаруживается в желудке, но только при условии отсутствия большого количества хеликобактери пиллори.
Строение и размножение бактерии гемелла
Бактерии Gemella попадают во внешнюю среду с дыханием человека, животного. Этот вид имеет продолговатый сферический вид. Чаще всего они располагаются в парах. Соприкасающиеся стороны имеют уплощение. Как правило, в паре одна гамелла крупнее другой.
Стенка бактерии дает грамположительный окрас, а по Граму — вариабельна. Бактерии можно культивировать на кровяном агаре, МПА, где образуется росинчатые маленькие колонии. На молочном и капустном субстрате растут медленно. Бактерии способны вызывать гемолиз.
Некоторые представители рода колонизируют на растениях. Они могут сбраживать молоко, из-за чего применяются в пищевой промышленности совместно с другими видами микроорганизмов (например, для получения сыров, квашенной капусты). Микробактерии размером до 1.2 мкм окружены капсулой. При средней температуре 25 градусов хорошо размножаются.
При выявлении гемеллы в организме человека, применяют антибактериальные препараты пенициллинового ряда.
Leptotrichia (Лептотрихии)
Лептотрихии — грамотрицательные анаэробные бактерии. На латинском языке они называются Leptotrichia. Ранее носили название лептотрикс. Внешний вид микроорганизмов напоминает длинные и толстые палочки, немного изогнутые посередине, величиной от 1 до 15 мкм. Концы — прямые или заостренные. Во время жизнедеятельности бактерии нередко объединяются в группы. Колонии походят на нити. Нередко сбиваются в капсулы. Для роста и размножения лептотрихий необходимы оптимальные температурные условия — от 35 до 37 град. по Цельсию. При температуре меньше 25° или выше 45° роста не наблюдается. Дополнительное условие — необходимость наличия диоксида углерода и отсутствия кислорода.
Лептотрихии и человеческая микрофлора
Leptotrichia обирают в ротовой полости здорового человека. Они участвуют в формировании зубных бляшек. Согласно проведенным микробиологическим исследованиям, они считаются врожденными. У взрослого человека в полости рта содержится от 20² до 10⁴ на г. лептотрихий. Разные виды бактерий обнаружены у 40% детей возрастом до 1 года. Некоторые другие виды Leptotrichia находятся во влагалище. Иногда обнаруживаются внутри толстой кишки здорового человека.
Leptotrichia в качестве возбудителя заболевания
Лептотрихии совместно со спирохетами становятся основными возбудителями воспалительных и гнойных процессов, протекающих в ротовой полости человека. Зафиксированы случаи некротических и язвенных процессов, что подтверждают исследования А. М. Шабалова и В. П. Новиковой. Лептотрихоз носоглотки носит название Leptotrichia buccalis. Заболевание характеризуется появлением сероватых или белесых пятен на миндалинах, языке, небе и других слизистых оболочках ротовой полости.
Лептотрихии во влагалище способны стать причиной развития так называемого вагинального лептотрихоза. Это заболевание, подобно лептотрихозу глотки, проявляется наличием сероватых пятен на поверхности слизистых оболочек половых органов. Дополнительный симптом — выделения сероватого цвета. Распространено мнение, что причиной возникновения бактериального заболевания является использование внутриматочных спиралей в качестве контрацепции. Лептотрихоз — не венерическое заболевание, т. к. не передается половым путем. Бактерии нередко находят при комбинированных инфекциях: хламидиозе, кандидозе и др.
Ротовой и вагинальный лептотрихоз возникает при различных патологиях. Бактерии начинают активно размножаться и поражать слизистые ткани. Самыми распространенными катализаторами считаются хирургические травмы, дефицит иммунитета, лучевая терапия и др.
Leptotrichia amniomii — распространенная причина прерывания беременности, послеродового заражения крови, низкого веса плода. Обычно перечисленные симптомы наблюдаются среди беременных женщин с низкими показателями иммунитета. Проведенное исследование З. А. Муртазиной установило, что бактерии этого рода часто ассоциируются с бактериальным вагинитом.
Систематика
Согласно современной научной классификации, род Leptotrichia находится в семействе Fusobacteriaceae. По причине своего родства с бактероидами, ранее род относился к семейству бактероидов, но позднее вошел в отдельное вышеупомянутое семейство.
Муковисцидоз: что за болезнь, как проходит лечение?
Симптомы муковисцидоза
Специалисты выделяют несколько форм заболевания: кишечную, легочную и смешанную.
К основным симптомам заболевания обычно относят:
Симптомы муковисцидоза зависят от формы болезни. Муковисцидоз легких сильно снижает иммунитет, а поскольку слизистые пробки легко поражаются бактериями стафилококка или синегнойной палочки, люди постоянно страдают от повторяющихся бронхитов и пневмоний.
Основные признаки муковисцидоза легких 1 :
Кишечная форма муковисцидоза характеризуется ферментной недостаточностью, нарушением всасывания полезных веществ в кишечнике. В результате нехватки ферментов стул становится «жирным», могут активно размножаться бактерии, в результате чего накапливаются газы, что приводит к выраженному метеоризму. Стул учащается, а объем каловых масс может в несколько раз превышать возрастную норму.
Причины муковисцидоза
Скопление слизи создает благоприятные условия для размножения условно-патогенной флоры, поэтому резко возрастает риск возникновения гнойных осложнений и сопутствующих заболеваний. При муковисцидозе у взрослых значительно страдает репродуктивная функция.
Диагностика муковисцидоза
Для диагностики муковисцидоза могут понадобиться как лабораторные, так и генетические обследования. Генетические исследования обладают высокой информативностью и позволяют заподозрить развитие болезни почти сразу после рождения. На данный момент обнаружить заболевание можно еще до рождения ребенка при неонатальном скрининге.
Для того, чтобы с уверенностью говорить о наличии у человека муковисцидоза, врач должен диагностировать следующие показатели 1 :
Лечение муковисцидоза
Лечение муковисцидоза должно быть комплексным и направленным на основные симптомы болезни: борьбу с инфекционными заболеваниями, очищение бронхов от мокроты, восполнение недостающих ферментов поджелудочной железы.
Часть терапии обязательно должна быть направлена на поддержку бронхолегочной системы, предупреждение осложнений от повторяющихся бронхитов и пневмоний. При развитии инфекционных заболеваний показано лечение антибиотиками. Обязательно используют методы и средства, которые способствуют разжижению мокроты и ее свободному удалению из бронхов и легких. Муколитики – препараты, разжижающие мокроту, используют длительными курсами, делая небольшие перерывы.
Диета при муковисцидозе – это не временные ограничения, а пожизненный образ питания. В рационе человека должно быть большое количество белка, получаемого из нежирного мяса, качественной рыбы, творога и яиц. Желательно, чтобы диета была высококалорийной, но необходимо ограничить количество поступающих жиров животного происхождения, трансжиров и грубой клетчатки, которая раздражает воспаленные стенки желудочно-кишечного тракта.
При развитии непереносимости лактозы из рациона исключают молоко. Из-за сухости слизистых оболочек и нарушения секреции слизи рекомендуется повышенный питьевой режим, особенно в жаркие месяцы.
Препарат Креон ® при муковисцидозе
Также в линейке Креон ® есть специальная форма – Креон ® Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.
Подробнее о Креон ® Микро можно прочитать здесь.
Лабораторная диагностика мокроты
Исследование мокроты необходимо при наличии патологического процесса в легких и бронхах. Анализ позволит определить причины патологии, стадию процесса и характер болезни. Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Лечащий врач может назначить анализ мокроты, если есть длительный кашель, хронический патологический процесс в органах дыхательной системы, при неясности диагностической картины.
Виды исследования мокроты
Различают следующие виды исследования мокроты:
Макроскопический анализ позволяет оценить общие свойства и характер мокроты. Оценивается количество мокроты, её консистенция, цвет, запах. Также, изучаются примеси, их характер и количество, различные волокна. Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Микроскопический анализ дает более точной представление о составе мокроты. Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Бактериологическое исследование помогает подтвердить или исключить наличие микроорганизмов в мокроте. Это могут быть бактерии, грибок, паразиты. Проводится также анализ на чувствительность к антибактериальной терапии, что делает лечение более эффективным, сокращает его сроки и исключает неправильную тактику ведения пациента.
Химический анализ мокроты менее информативен. Проводится реакция на гемосидерин, что позволяет говорить о примеси крови. Также, оценивает кислотность биоматериала.
Виды мокроты
Мокроту можно классифицировать по нескольким признакам. Основным параметром является её характер. Различают такие виды мокроты:
Наблюдается при астме и воспалительных процессах. Имеет тягучую консистенцию, прозрачный цвет, стекловидный характер.
Сопровождает прорыв абсцесса или эмпиемы в просвет бронха. Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
Может содержать прожилки крови или сформированные сгустки. Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Мокрота жидкой консистенции является результатом пропотевания воды из капилляров в легкие, наблюдается при задержке крови в малом кругу кровообращения, отеке легких. Может иметь розоватый цвет.

Как подготовиться к лабораторной диагностике мокроты?
Пациенту рекомендуют набрать побольше воздуха в легкие и начать кашлять. После этого происходит забор материала.
Как собирается материал для анализа?
Материал для исследования собирается в стерильную посуду. После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
Как трактуются показатели анализа?
Оценка результатов всегда проводится в комплексе с анализом клинической картины, симптоматики и других исследований пациента. К примеру, на анализ сдается небольшое количество мокроты, но важно знать количество выделяемого вещества в сутки.
Наличие слизи наблюдается при остром бронхите, астме. Слизь и гной выделяются при бронхоэктазии, воспалении легких, абсцедировании, различных бронхитах. Кровь в мокроте наблюдается при тяжелом течении болезни, при инфаркте легкого, злокачественном росте, туберкулезе. Темный цвет и неприятный запах, наличие распадающихся тканей говорит о гангрене легкого.
Наличие грибка, мицелия, бактерий говорит о наличии соответствующей инфекции.
Какие болезни диагностируются с помощью анализа мокроты?
Острый бронхит
Мокрота начинает выделяться на первых стадиях болезни. Вначале она слизистая и вязкая, но постепенно приобретает слизисто-гнойный характер. Постепенно растет и количество отделяемого материала. Под микроскопом можно обнаружить лейкоциты, много эпителиальных клеток, одиночные эритроциты.
Хронический бронхит
Пациенты с хроническим бронхитом отмечают регулярное отхаркивание большого количества мокроты слизисто-гнойного характера. Изредка встречаются прожилки крови, особенно после интенсивного кашля. В мокроте появляются альвеолярные макрофаги, фибринозные слепки дыхательных путей, а также представители флоры.
Астма
Мокрота при астме слизистая и вязкая, имеет стекловидный характер. Наблюдаются спиральные элементы Куршмана и кристаллические фрагменты Шарко-Лейдена, эозинофилы.
Бронхоэктазы
Для данной патологии характерно большое количество мокроты, которое может достигать 1 литра. Отделяемое имеет грязный, серо-зеленый оттенок. Если оставить мокроты в посуде на время, она расслоится на несколько видов: слизь, гной и серозная жидкость. Наблюдаются пробки Дитриха, значительное количество лейкоцитов, биохимические примеси.
Пневмония
Характерная мокрота продуцируется при крупозной пневмонии. Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Абсцесс легкого
Мокрота двухслойная, содержит большое количество гноя и примеси слизи. Микроскопическое исследование позволяет обнаружить лейкоциты, волокна тканей, элементы жирных кислот, гематоидин и холестерин. Бактериологический анализ позволяет оценить характер флоры.
Туберкулез
Мокрота продуцируется при кавернозной форме болезни. Это сопровождается гнойным отделяемым, с примесями крови и слизи. Микроскопия позволяет определить наличие линз оха, волокон, кристаллов кислот. Если наблюдаются обызвествленные участки, это говорит о распаде старого туберкулезного очага.
Как видим, многие болезни имеют общие показатели мокроты. Это еще раз напоминает о необходимости целостной оценки клинической картины, в комплексе с симптомами и результатами других исследований.
Лаборатория АО «СЗЦДМ» предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО «СЗЦДМ» проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Зеленящие стрептококки
Темой сегодняшнего разговора будет группа зеленящих стрептококков – наименование не очень легитимное, но прочно вошедшее в практику. Под наименованием «Зеленящие стрептококки или S.viridans» прячется целая группа микроорганизмов, относящихся к альфа-зеленящим стрептококкам семейства Streptococcaceae.
Автор: Трубачева Е.С., врач – клинический фармаколог
Темой сегодняшнего разговора будет группа зеленящих стрептококков – наименование не очень легитимное, но прочно вошедшее в практику, как и обзывательство антибактериальной терапии – антибиотикотерапией, а кто мы такие, чтобы отменять традиции.
Под наименованием «Зеленящие стрептококки или S.viridans» прячется целая группа микроорганизмов, относящихся к альфа-зеленящим стрептококкам семейства Streptococcaceae. Эта группа является очень важным компонентом в составе нормально микрофлоры полости рта, слизистых оболочек дыхательных путей, пищеварительного тракта и половых органов. Поэтому обнаружив следующих ее представителей (S.gordonii, S.oralis, S. mutants, S.sanguis и S.salivarius) в посеве из полости рта, не надо немедленно начинать это лечить – этим вы только навредите организму, выбив из его состава важный компонент его нормальной микрофлоры.
Рассмотрим основных представителей семейства, на которых больше всего шансов наткнуться в антибиотикограммах.
Диагностические аспекты
Освоив вышеприведенный материал, мы видим, что только обнаружение данных микроорганизмов в стерильных средах может указывать на них как на потенциальных возбудителей. Почему все-таки потенциальных? Да потому, что в 80% случаев это может оказаться банальной контаминацией в связи с несоблюдением техники забора материала (все мы дышим, и если материал забирается с нарушением правил асептики и антисептики и без использования закрытых систем, то налететь в пробирку может много чего и не только из наших рта и носов). Таким образом, посевы нужно повторять.
Обнаружение этого же зоопарка в местах естественного его обитания не говорит нам практически ничего, если только пациент совсем не следит за полостью рта, и тогда ему можно настоятельно рекомендовать посещение стоматолога.
Аспекты антибактериальной терапии
Группа зеленящих стрептококков природно резистентна к тетрациклинам, макролидам и клиндомицину (до 50% штаммов), к биссептолу резистентно более 75%. Таким образом об этих группах мы даже не вспоминаем.
Само лечение должно быть комплексным и часто в сочетании с хирургическим. Выбор конкретных препаратов будет зависеть от локализации процесса, тяжести состояния пациента и выделенного возбудителя
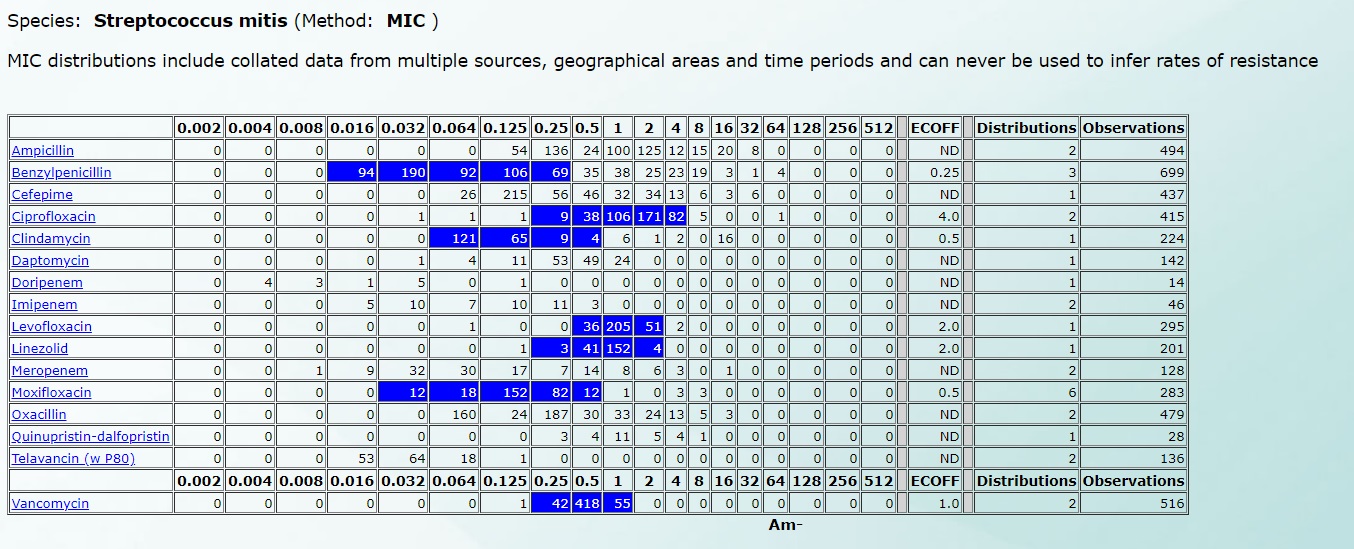
Например, чувствительность Streptococcus mitis будет выглядеть так (нажмите на картинку для увеличения):
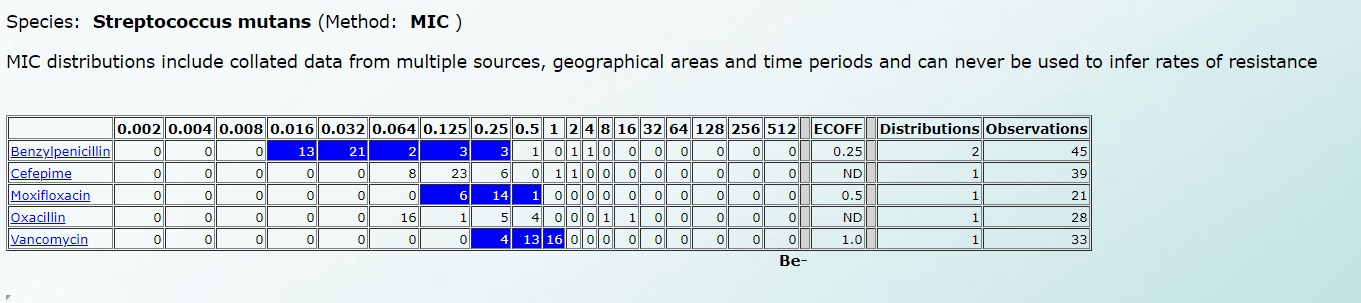
А чувствительность к Streptococcus mutans – вот так (нажмите на картинку для увеличения):
Подробнее все рассмотреть можно по этой ссылке, ведь именно на этой базе данных работают автоматические и полуавтоматические анализаторы в микробиологических лабораториях.
Препаратами выбора будут являться:
Как и в случае с любым стрептококком, крайне важно соблюдать длительность лечения, и она должна быть не менее 10-14 дней. Исключение составляет бактериальный эндокардит, там сроки лечения как минимум удваиваются.
В заключение хотелось бы сказать, что как ни прискорбно это сознавать, но недоступность, в первую очередь финансовая, адекватной стоматологической помощи вновь привела к всплеску заболеваний связанных с неблагополучием в полости рта, таким образом, мы вновь вынуждены вспоминать, что инфекционный эндокардит – это не только болезнь наркоманов и лиц со сниженным иммунным статусом, но и тех, у кого недостаточно средств на хорошего стоматолога, а потому и нам не лишне иногда осматривать полость рта у пациентов с инфекциями кровотока или абсцессами в головном мозге или печени.