Синдром «вялых век»
Е.Е. Гришина, А.А. Рябцева, Т.В. Белова
Московский областной научно-исследовательский институт им. М.Ф. Владимирского, Москва
Введение
Синдром «вялых век» относится к редкой патологии век, характеризующейся атонией хрящевой пластики век, ослаблением их контакта с поверхностью глазного яблока, частым самопроизвольным выворотом верхнего века в сочетании с хроническим папиллярным конъюнктивитом.
Впервые синдром «вялых век» был описан в 1981 г. W.W. Cuberton и H.B. Ostler [1]. Этот синдром чаще наблюдается у мужчин среднего возраста с избыточной массой тела, однако может встречаться у женщин любого возраста, а также у лиц без признаков ожирения. Большинство таких больных страдают обструктивным ночным апноэ или гипопноэ [2]. Когда больные спят на спине, во время вдоха происходит коллапс гортани, что проявляется громким храпом. Пациенты обычно жалуются на неустойчивый сон, хроническую сонливость, утреннюю головную боль. Факт обструктивного апноэ и храпа иногда лучше выяснять у ближайших родственников пациента. Обструктивные ночные апноэ приводят к тому, что пациенты чаще спят на боку или на животе, уткнувшись лицом в подушку.
Дряблость век способствует их спонтанному вывороту во время сна, в результате механическое раздражение приводит к воспалению конъюнктивы и повреждению роговицы. Пациенты, которые спят преимущественно на одном боку, как правило, имеют более выраженные глазные симптомы на этой стороне. Этот факт способствовал тому, что длительное время основной причиной конъюнктивита или кератита считалась механическая травма. В последнее время появились данные о связи синдрома «хлопающих век» с синдромом «сухого глаза» и его роли в развитии кератита.
Целью работы явилось изучение слезопродукции и состояния слезной пленки и роговицы у больных синдромом «хлопающих век».
Материал и методы
За последние три года мы обследовали 8 женщин в возрасте 41-87 лет (медиана — 59 лет). Диагноз синдрома «вялых век» был установлен на основании типичной клинической картины: при натягивании кожи в подбровной области кверху наблюдался самопроизвольный выворот верхнего века. Кроме традиционных методов офтальмологического исследования, включающих визометрию, кинетическую периметрию, тонометрию, биомикроскопию переднего отрезка глаза, офтальмоскопию, всем больным были определены базисная и общая слезопродукция и состояние слезной пленки. Для теста Ширмера и Джонеса были использованы тестовые полоски фирмы Alсon. Проба Норна (определение времени разрыва слезной пленки) проводилась по классической методике с использованием 0,2% раствора натриевой соли флюоресцеина.
Результаты
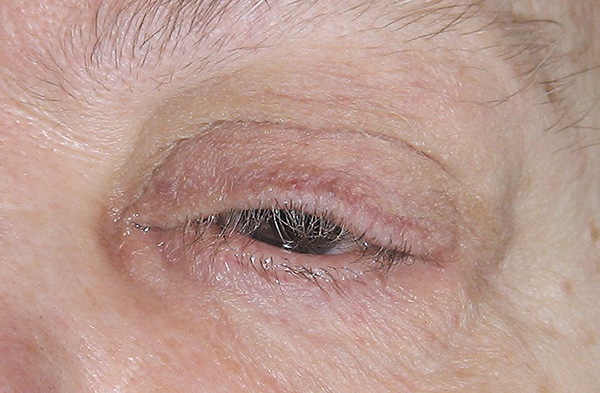
Со слов родственников все больные страдали ночным апноэ, что проявлялось храпом. Только 2 женщины имели избыточную массу тела, у остальных больных масса тела соответствовала возрастной норме. Больные предъявляли жалобы на периодическое покраснение глаз, слизистое отделяемое из конъюнктивальной полости по утрам, чувство инородного тела и ощущение «сухости» глаза, усиливающееся к вечеру, опущение верхнего века. При осмотре отмечался частичный птоз (псевдоптоз) верхнего века, веки представлялись дряблыми. У двух больных 76 и 87 лет наблюдался выраженный птоз ресниц верхнего века (рис. 1).
Рис. 1. Больная К., 80 лет. Птоз ресниц при синдроме «вялых век»
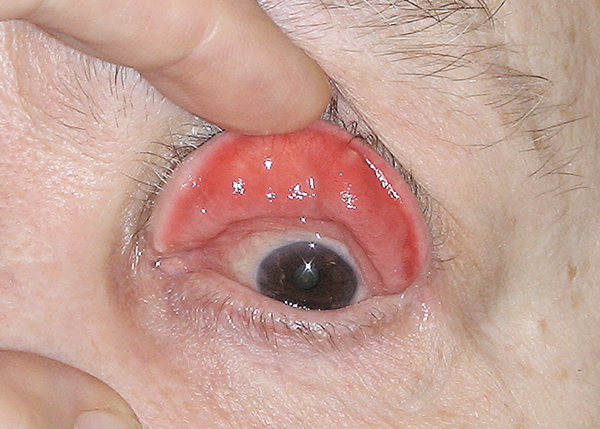
Конъюнктивальная инъекция разной степени была выявлена у 7 больных. У одной больной с язвой роговицы имелась выраженная смешанная инъекция глаза. У всех больных были отмечены различные признаки дисфункции мейбомиевых желез. Конъюнктива верхнего века была резко гиперемирована, гипертрофирована (рис. 2) с папилломатозными разрастаниями.
Рис. 2. Та же больная. Гиперемия конъюнктивы верхнего века
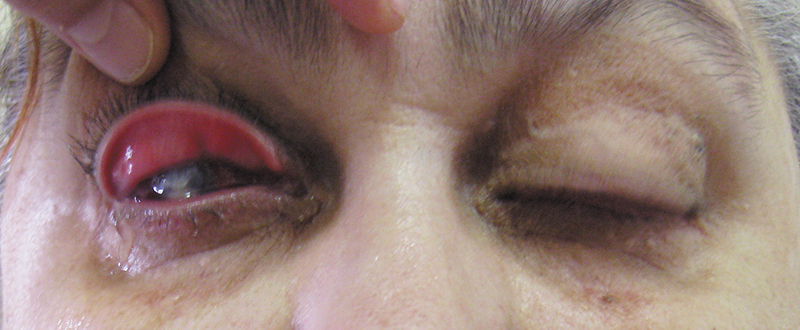
У подавляющего большинства больных (у 7 из 8 больных) отмечалась асимметрия выраженности клинических симптомов (рис. 3). При биомикроскопии у 8 больных (15 глаз) были выявлены мелкоточечные дефекты эпителия роговицы. У одной больной, страдающей сахарным диабетом II типа, синдром «вялых век» осложнился развитием гнойной язвы роговицы с ее перфорацией и эндофтальмитом (рис. 4). Больной была выполнена энуклеация пораженного глаза.
Рис. 3. Та же больная. Асимметрия клинических симптомов
Рис. 4. Больная М., 52 г. Гнойная язва роговицы при синдроме «вялых век»
Функциональные пробы слезопродукции и времени разрыва слезной пленки выполнены 8 больным (15 глаз). Из исследования был исключен глаз с гнойной язвой роговицы. Общая слезопродукция (тест Ширмера I) была умеренно снижена и составила 18,7±3,6 мм за 5 мин (норма — 23,3±3,1 мм за 5 мин). Базисная слезопродукция была также несколько снижена: 8,5±4,1 мм за 5 мин при норме 10 мм за 5 мин. Отмечалось резкое снижение времени разрыва слезной пленки до 4,8±2,9 сек при норме 10 сек [3]. Полученные данные свидетельствовали о развитии у больных с синдромом «вялых век» синдрома «сухого глаза» средней и тяжелой степеней. Всем больным были назначены слезозаменители, мазевые повязки на ночь, гели для санации век.
Обсуждение
Этиология синдрома «вялых век» до конца не установлена. Последние представления о патогенезе синдрома «вялых век» свидетельствуют об усилении активности ферментов, разрушающих эластин. Данные иммуногистохимических исследований и электронной биомикроскопии выявили уменьшение эластина хряща при нормальном содержании в нем коллагена [4, 5].
Необходимо отметить, что синдром «вялых век» часто сочетается с мейбомиитом и блефаритом [6]. В последнее время появились работы, свидетельствующие о развитии синдрома «сухого глаза» у пациентов с синдромом «вялых век», а также о значении количества и качества слезной пленки в патогенезе кератита у этой категории больных [7, 8]. По результатам функциональных проб можно предположить, что роговично-конъюнктивальный ксероз у наших больных был обусловлен преимущественно нестабильностью слезной пленки из-за нарушения ее липидного слоя.
На основании литературных данных и собственного опыта, нам представляется патогенез синдрома «вялых век» следующим образом. Повышение активности фермента эластазы приводит к уменьшению количества эластических волокон и патологии хрящевой ткани, что, в свою очередь, вызывает атонию хрящевой пластинки век и ночное обструктивное апноэ. Самопроизвольный выворот дряблого верхнего века во время сна приводит к механическому повреждению конъюнктивы и роговицы и развитию папиллярного конъюнктивита. Кроме того, возникает дисфункция мейбомиевых желез, расположенных в толще хрящевой пластики века, что способствует уменьшению липидного слоя слезной пленки и повышенному испарению влаги с глазной поверхности.
Повышенное испарение слезы приводит к повышению концентрации солей на поверхности глаза и развитию воспаления в роговице и конъюнктиве. В свою очередь, воспаление усиливает дисфункцию мейбомиевых желез. Порочный круг замыкается. С другой стороны, обструктивное ночное апноэ вызывает гипоксию во всех тканях, в том числе и в тканях глаза, что усиливает воспалительный процесс, повышает температуру на поверхности глаза и способствует усилению испарения слезной пленки. Замыкается второй порочный круг. Нарушение слезной пленки способствует развитию воспалительного процесса в роговице.
Таким образом, несвоевременная диагностика синдрома «вялых век» и сопутствующего синдрома «сухого глаза» приводит к развитию кератита вплоть до язвы роговицы.
Заключение
Синдром «вялых век», проявляющийся в самопроизвольном вывороте верхнего века, часто не диагностируется. Пациенты длительно и безуспешно получают лечение по поводу блефароконъюнктивита или кератита, прежде чем бывает установлен правильный диагноз. Своевременная диагностика и лечение синдрома «вялых век» предупреждает развитие язвы роговицы.
Литература
1. Culbertson W.W., Ostler H.B. The floppy eyelid syndrome // Am. J. Ophthalmol. – 1981. – Vol. 92. – P. 568–575.
2. McNab A.A. Floppy eyelid syndrome and obstructive sleep apnea // Ophthalmic Plast. Reconstr. Surg. – 1997. – Vol. 13. – P. 98-114.
3. Сомов Е.Е. Синдромы слезной дисфункции (анатомо-физиологические основы, диагностика, клиника и лечение). – СПб.: Человек, 2011. – 160 с.
4. Pham T.T., Perry J.D. Floppy eyelid syndrome // Curr. Opin. Ophthalmol. – 2007. – Vol. 18. – P. 430-433.
5. Netland P.A., Sugrue S.P., Albert D.M., Shore J.W. Histopathologic features of the floppy eyelid syndrome. Involvement of tarsal elastin // Ophthalmology. – 1994. – Vol. 10. – P. 174-181.
6. Gonnering R.S., Sonneland P.R. Meibomian gland dysfunction in floppy eyelid syndrome // Ophthal. Plast. Reconstr. Surg. – 1987. – Vol. 3. – P. 99-103.
7. Liu D.T., Di Pascuale M.A., Sawai J. et al. Tear Film Dynamics in Floppy Eyelid Syndrome // Invest. Ophthalmol. Vis. Sci. – 2005. – Vol. 46. – P. 1188—1194.
8. Acar M., Firat H., Acar U., Ardic S. Ocular surface assessment in patients with obstructive sleep apnea-hypopnea syndrome // Sleep Breath. – 2013 M. – Vol. 17 (2). – P. 583-588.
Главное меню
Главное меню
Флоппи-ирис синдром на стыке специальностей: oфтальмология и урология (обзор литературы)
Одним из моментов успешного проведения факоэмульсификации катаракты является достижение максимального мидриаза, что вызвано необходимостью обеспечить оптимальные технические условия для выполнения основных этапов операции, а также уменьшения возможности развития интраи послеоперационных осложнений [1].
Согласно данным литературы, причинами исходного и интраоперационного узкого зрачка являются не только глаукома [2], псевдоэксфолиативный синдром [3], сахарный диабет [4], дистрофические изменения в строме и мышечной ткани радужной оболочки у пациентов после 60 лет [5, 6], но и прием лекарственных препаратов, применяемых при различных соматических заболеваниях, к которым, в первую очередь, относят:
Среди вышеуказанных заболеваний, следует выделить ДГПЖ, при лечении которой, по данным разных авторов, часто (до 83%) нарушается диафрагмальная функция радужной оболочки [11, 12].
В настоящее время для лечения ДГПЖ назначаются высокоселективные альфа1-адреноблокаторы: тамсулозин, силодозин, альфузозин и доксазозин [13]. Их результативность оценивается по двум основным критериям: биодоступности, т.е. количеству препарата, доходящего до органа мишени, и чувствительности к альфа1-адренорецепторам, среди которых выделяют три подтипа (αльфа1А, αльфа1В, αльфа1D) по месту их расположения.
При этом, αльфа1Аи αльфа1Dадренорецепторы находятся в гладкой мускулатуре предстательной железы и их блокада приводит к снижению тонуса гладких мышц и уменьшению выраженности симптомов ДГПЖ, в то время как αльфа1В – адренорецепторы располагаются в гладкой мускулатуре кровеносных сосудов и играют важную роль в поддержании артериального давления [14, 15].
Наибольшей эффективностью в лечении ДГПЖ по этим критериям, согласно проведенным клиническим исследованиям, обладают тамсулозин и силодозин, являющиеся препаратами выбора [15, 16]. При этом биодоступность выше у тамсулозина, а чувствительность – у силодозина.
Необходимо подчеркнуть, что все вышеперечисленные альфа1-адренорецепторы находятся и в радужной оболочке глаза. Поэтому побочным эффектом от приема вышеуказанных препаратов у данного контингента мужчин является нарушение диафрагмальной функции радужной оболочки вследствие блокады альфа1-адренорецепторов мышцы дилататора и как следствие отсутствие адекватного мидриаза, которое проявляется в ходе экстракции катаракты в развитии, так называемого, флоппи-ирис синдрома. Этот синдром обусловлен интраоперационным расслаблением мышцы, расширяющей зрачок, вследствие блокады альфа1-адренорецепторов радужной оболочки и характеризуется триадой последовательно развивающихся признаков: дрожанием и смещением радужной оболочки вперед, ее выпадением в рану и выраженным миозом, что существенно увеличивает риск интраи послеоперационных осложнений.
Механизм развития флоппи–ирис синдрома не достаточно изучен. В литературе имеются единичные работы, указывающие на частоту его возникновения связанную с длительностью приема альфа1-адреноблокаторов, их отменой, реакциями зрачка на закапывания мидриатиков, мышечными и сосудистыми изменениями в радужной оболочке.
Первое описание данного синдрома было сделано в 2005 году докторами D.F. Chang и J.R. Campbell По данным авторов у 10 из 16 пациентов, принимающих тамсулозин, развился флоппи-ирис синдром [9]. В последующих работах отмечено, что частота развития флоппи-ирис синдрома на фоне приема тамсулозина и силодозина доходит до 83% [10, 11].
Для решения данной проблемы в офтальмологии общепринятым является отмена альфа1–адреноблокаторов за три дня до операции, однако имеются данные, что прекращение их приема даже более чем за год до операции не исключает возникновения флоппи-ирис синдрома [17, 18].
Следует отметить, что количество интраоперационных осложнений не зависит от длительности приема альфа1–адреноблокаторов. Так у пациентов принимающих тамсулозин впервые в течение 30 дней до операции, количество интраоперационных осложнений выше, чем у пациентов, принимающих данный препарат более 30 дней, в течение 3 лет [16].
Кроме того имеются данные, свидетельствующие о меньшем расширение диаметра зрачка до операции и выраженном миозе во время операции в случаях приема пациентами тамсулозина при ДГПЖ по сравнению с контрольной группой, не принимающих данный препарат [19, 20].
A. Storr-Paulsen и соавт. провели подсчет количества эндотелиальных клеток роговой оболочки после факоэмульсификации катаракты у пациентов, принимающих и не принимающих тамсулозин. На фоне приема препарата была отмечена значительная потеря количества эндотелиальных клеток роговой оболочки (12%), в отличие от пациентов, не принимающих тамсулозин, где потеря эндотелиальных клеток роговой оболочки составила 3% [11].
T.S. Prata и соавт. с помощью оптической когерентной томографии Visante OCT выявили на фоне приема тамсулозина структурные изменения в радужной оболочке, проявляющиеся уменьшением толщины мышцы дилататора в основной группе до 354,6±83,7 мкм и увеличением толщины мышцы сфинктера до 473,2±76,5 мкм, по сравнению с контрольной группой, где толщина мышц дилататора и сфинктера практически не изменилась. В тоже время R.M. Shtein и соавт. никаких структурных изменений и сосудистых нарушений у пациентов, принимающих тамсулозин при исследовании на Visante OCT и с помощью флюоресцентной иридоангиографии не выявили [21, 22].
При гистологическом исследовании радужной оболочки после трабекулоэктомии у пациентов, принимающих тамсулозин, наблюдалось только утолщение мышечного слоя артериол [23].
В офтальмологии хорошо известны следующие меры интраоперационной профилактики узкого зрачка:
Внутрикамерное введение 1,5% фенилэфрина пациентам с ДГПЖ, принимающих тамсулозин, способствует расширению диаметра зрачка с 4,77±0,88 до 6,68±0,93 мм и в 100% случаев препятствует развитию флоппи-ирис синдрома по сравнению с больными контрольной группы (без внутрикамерного введения фенилэфрина), у которых признаки флоппиирис синдрома наблюдались в 88% случаев [24, 25, 26].
По мнению ряда авторов, неоднократное введение когезивных вискоэластиков в переднюю камеру глаза, способствует временному послеоперационному повышению внутриглазного давления (ВГД) у 30% больных, вследствие частичной механической обструкции трабекулярного аппарата вязким полимером. Важно, что в ряде случаев остатки вискоэластиков могут стать причиной развития в дальнейшем вторичной глаукомы [27].
Наложение кругового ирисретрактора является противопоказанием для проведения бимануальной факоэмульсификации катаракты. Использование крючков-ретракторов требует проведение дополнительных парацентезов, не снимает риск интраоперационных осложнений, а только меняет их характер: увеличивает количество осложнений, связанных с раздражением и выпадением радужки, разрывами радужки, стромальной атрофией, вымыванием пигментного листка радужки, передними увеитами [28, 29].
По данным отечественных и зарубежных исследователей, одним из наиболее распространенных методов преодоления проблемы возникновения интраоперационного миоза является кольцо Малюгина – Malyugin Ring [30, 31, 32, 33, 34, 35]. Кольцо представляет временный имплантат, имеющий форму квадрата, выполненного из полипропиленовой нити и содержащий 4 петли расположенные по углам, служащие для захвата, и 8-ми точечной фиксации зрачкового края радужки. Кольцо имплантируется и эксплантируется через основной катарактальный разрез 2,0-2,2мм с помощью толкателя, однако при использовании технологии его инжектирования в операционный разрез, хирург может ввести и удалить кольцо через микроразрезы – 1,6-1,8 мм. Кольцо производится в двух размерах – 6,25 мм и 7,0 мм. Меньшее – более универсальное, может быть использовано практически во всех случаях. Кольцо большого диаметра показано пациентам с флоппи-ирис синдромом.
Несмотря на имеющиеся в настоящее время методы профилактики узкого зрачка, нет общепризнанного алгоритма интраи послеоперационного ведения больных ДГПЖ. Постоянный рост заболеваемости ДГПЖ, увеличение числа пациентов с катарактой, минимальное количество сведений об офтальмологических симптомах, способных вызвать флоппи-ирис синдром служит предметом дальнейших исследований.
ЛИТЕРАТУРА
1. Lucio Buratto. Хирургия катаракты. Переход от экстракапсулярной экстракции катаракты к факоэмульсификации».// Fabiano Editore. 1999. С. 18-19
2. Абрамов В.Г., Вакурин А.Е., Жердецкий А.С. Исходы экстракции катаракты у лиц с хирургически нормализованным офтальмотонусом при открытоугольной глаукоме.// Офтальмологический журнал.1993. N 2. С.83-86
3. Тахчиди Х.П., Баринов Э.Ф., Агафонова В.В. Патология глаза при псевдоэксфолиативном синдроме. М.: Офтальмология. 2010. С. 17-18
4. Можеренков В.П., Калинин А.П. Диабетические поражения органа зрения.// Офтальмологический журнал. 1991. N 1. С.54-57
5. Майчук Ю.Ф. Старческие изменения глаз. Проблемы долголетия. М.1962. С.119-123
6. Шершевская О.И., Старков Г.Л., Шершевская С.Ф. Старение глаза. М.: Медицина. 1970. С. 32-40
7. Schwinn DA, Afshari NA. Alpha(1)-Adrenergic receptor antagonists and the iris: new mechanistic insights into floppy iris syndrome.// Surv Ophthalmol. 2006. Vol. 51, N 5. P. 501-512
8. Gupta A, Srinivasan R. Floppy iris syndrome with oral imipramine: a case series.// Indian J Ophthalmol. 2012. Vol. 60, N 2. P. 136-138
9. Chang DF, Campbell JR. Intraoperative floppy iris syndrome associated with tamsulosin. // J Cataract Refract Surg. 2005. Vol. 31, N 4. P. 664-673
10. Haridas A, Syrimi M, Al-Ahmar B, Hingorani M. Intraoperative floppy iris syndrome in patients receiving tamsulosin or doxazosin – a UK – based comparison of incidence and complication rates.// Graefes Arch Clin Exp Ophthalmol. 2013. Vol 251. N 6. P.1541-1545
11. Storr-Paulsen A, Jorgensen JS, Norregaard JS, Thulesen J. Corneal endothelial cell changes after cataract surgery in patients on systemic sympathetic a-1a antagonist medication (tamsulosin). // Acta Ophthalmol. 2013. Vol 92, N4. P. 359-363
12. Doss EL, Potter MB, Chang DF. Awareness of intraoperative floppy iris syndrome among primary care physicians.// J Cataract Refract Surg. 2014. Vol 40, N 4. P. 679-80
13.Сивков А.В. Доброкачественная гиперплазия предстательной железы: персональный взгляд. // Урология сегодня. 2010. № 6. С. 7-11
14. Chapple CR, Montorsi F, Tammela TL, Wirth M, Koldewijn E, Fernández Fernández E. Use of the drug silodosin to treat the symptoms of lower urinary tract in men with suspected benign prostatic hyperplasia on the results of an international randomized, double-blind clinical trial with an active control, and placebo-controlled. // Eur Urol. 2011. Vol 59, N 3. P.342-352
15. Allan J. Intraoperative floppy iris syndrome: pathophysiology, prevention, and treatment.// Trans Am Ophthalmol Soc. 2009. Vol 107, N 12. P. 234-241
17. By Luther LF, Robert HO, Samuel M, Richard JM, David FC, Douglas DK, Alan SC. Intraoperative miosis. // Cataract & Refractive Surgery today. 2009. Vol 35, N 9. Р. 35-38
19. Casuccio A, Cillino G, Pavone C, Spitale E, Cillino S. Pharmacologic pupil dilation as a predictive test for the risk for intraoperative floppy-iris syndrome.// J Cataract refract surg. 2011 Aug. Vol 37, N 8 P.1447-54
20. Theodossiadis PG, Achtsidis V, Theodoropoulou S, Tentolouris N, Komninos C, Fountas KN. The еffect of alpha antagonists on pupil dynamics: implications for the diagnosis of intraoperative floppy-iris syndrome. // Am J Ophthalmol. 2012. Vol 153, N 4. P.620-626
21. Prata TS, Palmiero PM, Angelilli A, Sbeity Z, De Moraes CG, Liebmann JM, Ritch R. Iris morphological changes related to alpha-1 adrenergic receptor antagonists: implications for intraoperative floppy-iris syndrome.// Ophthalmology. 2009. Vol 116. №5. P. 877-881
22. Shtein RM, Hussain MT, Cooney TM, Elner VM, Hood CT. Effect of tamsulosin on iris vasculature and morphology.// J Cataract Refract Surg. 2014. Vol 40, N 5. P.793-798.
23. Panagis L, Basile M, Friedman AH, Danias J. Intraoperative floppy iris syndrome: report of a case and histopathologic analysis.// Arch Ophthalmol. 2010. Vol 128, N 11. P. 1437-1441.
24. Gurbaxani A, Packard R. Intracameral phenylephrine to prevent floppy iris syndrome during cataract surgery in patients on tamsulosin.// Eye (Lond). 2007. Vol 21, N 3. P. 331-332
25. Lorente R, de Rojas V, Vázquez de Parga P, Moreno C, Varela J, Landaluce ML, Méndez J, Lorente B. Intracameral phenylephrine 1.5% for prophylaxis against intraoperative floppy iris syndrome: prospective, randomized fellow eye study. // Ophthalmology. 2012. Vol 119, N 10. P. 2053-2058
26. Shugar JK. Use of epinephrine for IFIS prophylaxis. // J Cataract Refract Surg. 2006. Vol 32, N 7. P. 1074-1075
27. Поволоцкая В.А., Чайка Л.А. Вископротекторы в офтальмохирургии.и // Офтальмохирургия. 1997. № 1. C.56-61
28. Пучковская Н.А. Восстановление правильного положения радужной оболочки при ее отрыве и завороте и зашивание ее дефектов. // Офтальмологический журнал.1972. N 7. C.499-502.
29. Скрипниченко З.М. Операция на радужной оболочке при травматическом повреждении глаза и их последствиях.//Офтальмологический журнал.1972. N 7. C.502-508.
30. Астахов С.Ю. Тактика ведения пациентов с катарактой.// Доклад на сателлитном симпозиуме компании Алкон. 2012.
31. Малюгин Ю.Э. Кольцо Малюгина.// Новое в офтальмологии. 2013. N 4. С.59-61
32. Malyugin B. Small pupil phaco surgery: a new technique.// Ann Ophthalmol. 2007. Vol. 39, N 3. P. 185-193
33. Chang DF. Use of Malyugin pupil expansion device for intraoperative floppy-iris syndrome: Results in 30 consecutive cases. // J Cataract Refract Surg. 2008. Vol. 34, N 5. P. 835-841.
34. Wilczynski M, Kucharczyk M. Phacoemulsification with Malyugin ring in an eye with iridoschisis, narrow pupil, anterior and posterior synechiae: case report.// Eur J Ophthalmol. 2013.Vol. 23, N 6. P. 909-912
35. Ahmed Sallam, Hany El-Defrawy, Adam Ross, Samer J Bashir, Hamish MA Towler. Review and Update of Intraoperative Floppy Iris Syndrome. // Expert Rev Ophthalmol. 2011. Vol 6. №4. P. 469-476