«Омикрон»-штамм COVID-19: как он действует на организм? О способах защиты и реальной степени опасности
Коронавирус заставляет нас вспоминать греческий алфавит. Сначала был просто COVID-19. Его обнаружили в 2019-м. Затем появился более заразный «дельта»-штамм. Сначала испугались, но уже вроде бы привыкли. Теперь вот новый вариант – «омикрон». Его обнаружили в Южной Африке, и главная особенность – у него около 50 мутаций. Это значит, что потенциально «омикрон» более заразный, чем предшественник. И, опять же, (не факт, но возможно) способен уходить от действия антител, которые используются в вакцинах. Многие страны тут же ограничили въезд граждан из ЮАР, где вирус был обнаружен. Но в ВОЗ считают, что отмена полетов и закрытие границ не остановит «омикрон». Собрали факты и поговорили со специалистами о новой напасти. Так ли она страшна?
Гаутенг – провинция ЮАР. Для местных известно как «место золота», для туристов – колыбель экзотики, микс людей и культур. Отныне у этого места новая репутация – здесь родился новый вариант опаснейшего из вирусов последних десятилетий – COVID.
Провинция сейчас в прямом смысле страдает от наплыва пациентов с положительным тестом. Только за прошедшую неделю число инфицированных выросло втрое. В больницах оказываются даже самые маленькие, раньше такого не наблюдалось. Ученые обвиняют новый штамм – «омикрон».
Анн Фон Готтберг, клинический микробиолог Национального института по инфекционным заболеваниям ЮАР: «Мы постоянно проводим анализ. В 90% образцов находим новый штамм «омикрон». Процент даже чуть больше. В целом рост числа заболевания мы действительно наблюдаем. Но еще предстоит научно обосновать взаимосвязь».
Врачи, лечившие пациентов с диагностированным новым штаммом, говорят, что чаще наблюдаются незначительные симптомы. По состоянию больше похоже на простуду, и большинство пациентов все же не попадают в больницы. Примечательно, что кислород в крови у инфицированных остается в норме. Выздоровление в среднем происходит за 2-3 дня. Будет ли так же ситуация развиваться и дальше, выводы делать пока рано.
Адриан Пурен, исполнительный директор Национального института по инфекционным заболеваниям ЮАР: «Когда-то «дельта» вызвала третью волну заражений COVID-19 в Южной Африке. Даже это дает основания предполагать, что новый штамм поступит так же».
А вот то, что действительно вызывает обеспокоенность, – появились первые изображения этого варианта. Ученые насчитали около 50 мутаций. Он не только объединил изменения своих предшественников – «альфы», «беты», «гаммы» и «дельты», но и оброс новыми.
Энтони Фаучи, главный инфекционист США: «Пока рано об этом говорить. Я не знаю. Но надо готовиться к худшему».
Большая часть мутаций в так называемом спайк-белке. Это шип на поверхности вирусной частицы. С его помощью патоген проникает в клетку и начинает размножаться. Важно и то, что эта частичка вызывает иммунный ответ организма – именно на него нацелены все существующие вакцины. Потому все генетики так пристально следят за ней. Основная проблема, которую может вызвать столь масштабные изменения, – заразность.
Ирина Вальчук, заведующая кафедрой эпидемиологии Белорусского государственного медицинского университета: «Для исходного уханьского штамма COVID -19 и для»альфа»-штамма вот такой репродуктивный показатель равнялся примерно двум, то есть каждый источник инфекции, каждый пациент заражал в своем окружении примерно два человека. Для «дельта»-штамма этот показатель значительно больше – он равняется 5-6. В отношении нового штамма «омикрон» большое количество мутаций в S -белке вируса и особенно в рецептор-связывающем домене, с одной стороны, способствует лучшему проникновению вируса в клетку, с другой – большое количество одномоментно возникших мутаций могут повлиять на степень вирулентности. Он может стать менее вирулентным, менее успешным, менее конкурентоспособным, чем «дельта»-штамм.
Вирулентность вируса – (от лат. virulentus – «ядовитый») степень способности инфекции заражать организм. По ней судят о тяжести и исходу заболевания.
По сути, речь о том, насколько он токсичный. Так, путей развития ситуации эксперты предрекают несколько. Например, «омикрон» может быть наиболее вероятным кандидатом на замену высоко заразному варианту «дельта». Последний сейчас на планете встречается чаще всего. Но когда речь идет о новой болезни, врачи придерживаются правила «лучше перестраховаться». Не исключено, потому Всемирная организация здравоохранения буквально через 72 часа после обнаружения «омикрона» классифицировала его как вызывающий беспокойство вариант.
Тедрос Гебреисус, глава Всемирной организации здравоохранения: « Мы еще не знаем, связан ли «омикрон» с увеличением числа случаев передачи, более тяжелым заболеванием, повышенным риском заражения или повышенным риском уклонения от вакцинации. Ученые ВОЗ и всего мира срочно работают над ответами на эти вопросы».
Мутация вируса – абсолютно нормальное явление. Тем самым он пытается выжить. Но в кулуарах мировых лабораторий речь о том, что зародился «омикрон» у ВИЧ-инфицированного. У подобных пациентов новые варианты появляются чаще – коронавирус гораздо дольше может находиться в организме, так как иммунитет ослаблен. По сути, человек становится инкубатором для вируса. Но именно этот факт, уверены ученые, может сыграть с вариантом злую шутку и в обычной среде не даст ему шанса для выживания. К слову, как правило, новые штаммы развиваются в странах, где низкий уровень медицины и гигиены, мало вакцинированных, а плотность населения высокая, что приводит к постоянным контактам людей.
Ричард Хэтчетт, главный исполнительный директор Коалиции инноваций по эпидемической готовности CEPI (Швейцария): « Появление варианта «омикрон» в полной мере оправдало предсказания ученых, которые предупредили, что повышенная передача вируса в районах с ограниченным доступом к вакцине ускорит его эволюцию. Ботсвана и Южная Африка предоставили благодатную среду для такой эволюции. Вирус – безжалостный оппортунист».
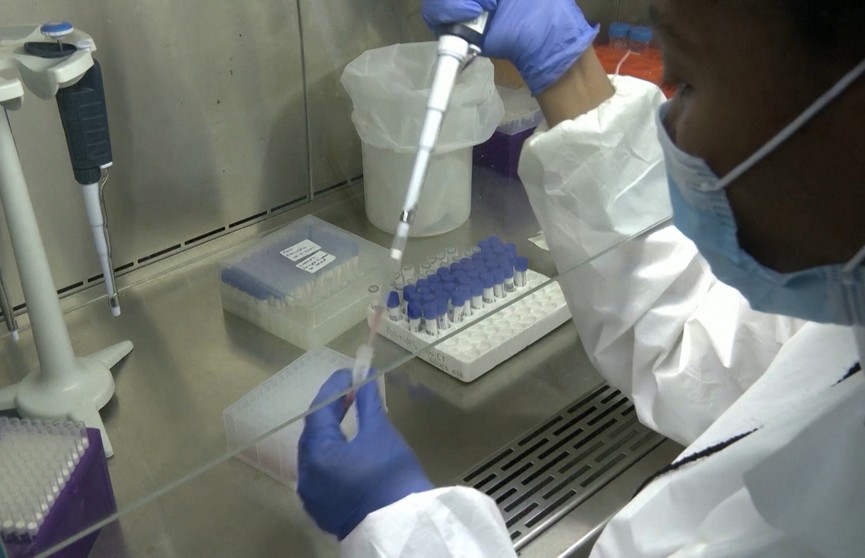
Но есть и хорошие новости. «Омикрон»-штамм обнаруживается ПЦР-тестами. Да и вирусологи уже накопили опыт, чтобы отреагировать на новую угрозу. Единственное – сроки! Чтобы понять реальную степень опасности, необходимо еще пару недель на исследования. В белорусских лабораториях к встрече с «омикроном» готовы, знают врага в лицо.
Елена Гасич, заведующая лабораторией РНПЦ эпидемиологии и микробиологии: «Позиции этих мутаций известны, поэтому пропустить такой вариант крайне сложно. Мы сегодня при выполнении скрининга, при оценке циркулирующих генетических вариантов, мы понимаем, как найти этот вариант. И мы понимаем набор уникальных мутаций, который будет характерен только для этого варианта. Но сразу скажу, пока у нас этого варианта в стране нет».
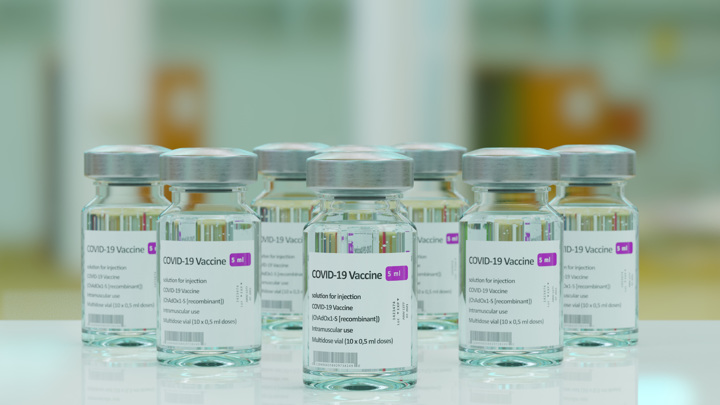
Получение нового штамма для лабораторий – это еще и вопрос создания новой вакцины. Ведь мутировать коронавирус будет и дальше, «омикрон» не последний. Математики подсчитали: если не удастся достигнуть коллективного иммунитета, примерно раз в два года коронавирус будет меняться. Потому прививка – не только защита самого себя, но и реальный вклад в борьбу с эпидемией.
Инна Федорова, заместитель заведующего кафедрой эпидемиологии Белорусского государственного медицинского университета: « В акцины сохраняют эффективность, так как в соответствии с рекомендациями ВОЗ те препараты, которые имеют эффективность 70% и выше, они относятся к высокоэффективным вакцинам. Мы знаем в отношении «Спутник V» эффективность по «дельта»-варианту 83%».
Тем временем в Центре Гамалеи, где и разработаны «Спутник V» и «Спутник Лайт», сообщили, что эти препараты защитят от «омикрон»-штамма. Если понадобится, там подготовят специальную версию за 45 дней. Все же стопроцентной гарантии, что прививка защитит, сегодня дать никто не может. Но работать будет. А это ведь и есть главная цель иммунизации – снизить риск тяжелых форм COVID.
Как новые мутации помогают коронавирусу «сбегать» от антител и чем этому мешает вакцинация
Замедлить появление новых мутаций в геноме нового коронавируса удастся, если все страны мира приложат усилия по остановке распространения вируса.
Иллюстрация Pixabay.
Исследовательская группа, работающая под руководством учёных из Гарварда, определила несколько вероятных мутаций, которые позволяют вирусам уклоняться от иммунной защиты человека. Эта защита включает как естественный иммунитет, приобретённый в результате инфекции или вакцинации, так и терапию с помощью антител.
Новые данные, полученные исследователями, помогают предсказать будущие эволюционные манёвры вируса SARS-CoV-2, вызывающего опасную инфекцию COVID-19.
По стечению обстоятельств, именно сейчас новый штамм вируса «омикрон» был признан «вызывающим опасения».
Учёные обнаружили, что «омикрон» содержит несколько мутаций, предотвращающих появление антител. Исследователи буквально предсказали это в своей научной статье.
В итоге результаты их работы вышли в авторитетном научном издании Science в виде публикации, предназначенной для немедленного выпуска.
Доводы учёных помогут в дальнейшем оценить, как SARS-CoV-2 может развиваться по мере того, как он продолжает адаптироваться к своим человеческим хозяевам. Это должно помочь медикам и учёным подготовиться к появлению наиболее вероятных будущих мутаций вируса.
Впрочем, исследователи предупреждают, что результаты их исследования не могут быть напрямую применены к «омикрону».
Поведение этого конкретного штамма будет зависеть от взаимодействия между его собственным уникальным набором мутаций — а их по меньшей мере 30 в вирусном S-белке — и от того, как он будет конкурировать с другими активными штаммами, циркулирующими среди населения по всему миру.
Этим летом, вместо того чтобы ждать, что принесёт следующий вариант SARS-CoV-2, главный автор работы Джонатан Абрахам (Jonathan Abraham) из Гарвардской медицинской школы решил определить, как возможные будущие мутации могут повлиять на способность вируса инфицировать клетки и уклоняться от защиты иммунитета.
Чтобы оценить, как вирус может трансформироваться в следующий раз, исследователи занялись поиском редких мутаций, обнаруженных у лиц с ослабленным иммунитетом, а также в глобальной базе данных вирусных последовательностей.
Учёные сосредоточились на части S-белка коронавируса — рецептор-связывающем домене (RBD), который вирус использует для прикрепления к человеческим клеткам.
Поясним, что большинство вырабатываемых организмом антител выполняют свою работу по обезвреживанию вируса, закрепляясь в одних и тех же местах на рецептор-связывающем домене S-белка вируса. Это блокирует его прикрепление к клеткам и предотвращает инфекцию.
Мутации и эволюция — нормальная часть естественного развития вируса, отмечают исследователи. Каждый раз, когда создаётся новая копия вируса (её генерирует заражённая клетка тела человека), есть вероятность того, что может появиться ошибка копирования, своего рода генетическая опечатка.
Поскольку вирус сталкивается с давлением со стороны иммунной системы хозяина, ошибки копирования, позволяющие вирусу избежать блокирования существующими антителами, предоставляют патогену больше шансов выжить и продолжить репликацию (воспроизведение себя).
(И именно поэтому медики пытаются вакцинировать всё человечество, вне зависимости от того, кто и как болеет. Чем меньше инфекций, тем меньше шансов у патогена «измениться» и стать незаметным для иммунитета.)
Мутации, которые позволяют вирусу таким образом ускользать от антител, известны как ускользающие или избегающие мутации.
Исследователи продемонстрировали, что вирус может развивать большое количество одновременных ускользающих мутаций, сохраняя при этом способность «подключаться» к рецепторам для заражения человеческой клетки.
Чтобы проверить свои догадки, исследователи создали лабораторные «заменители» вируса. Они производятся путём комбинирования безвредных вирусоподобных частиц с участками S-белка SARS-CoV-2, содержащими предполагаемые избегающие мутации. Такие искусственные частицы называют псевдотипами.
Исследователи показали, что псевдотипы, содержащие до семи из этих избегающих мутаций, более устойчивы к терапии антителами и сыворотке крови пациентов, получивших мРНК-вакцины.
Такой сложный уровень эволюции не наблюдался у широко распространённых штаммов коронавируса в то время, когда исследователи начали свои эксперименты.
Однако с появлением штамма «омикрон» такие сложные мутации стали совершенно реальной проблемой. У дельта-штамма было только две избегающих мутации в рецептор-связывающем домене, а у «омикрона» их, по-видимому, не менее 15!
Исследователи также обнаружили одно антитело, способное эффективно нейтрализовать все тестируемые штаммы. Однако они также отметили, что вирус сможет уклониться и от этого антитела, если в его S-белке возникнет всего одна мутация, которая добавит молекулу глюкозы в том месте, где антитело связывается с вирусом. Это, в теории, помешало бы антителу выполнять свою работу.
В другом эксперименте псевдотипы подвергались воздействию сыворотки крови людей, получивших мРНК-вакцину. Для некоторых сильно мутировавших штаммов сыворотка получателей одной дозы вакцины полностью утратила способность нейтрализовать вирус.
В образцах, взятых у людей, получивших вторую дозу вакцины, вакцина сохранила по крайней мере некоторую эффективность против всех штаммов, включая некоторые сильно мутировавшие псевдотипы.
Авторы работы подчёркивают, что повторная иммунизация даже исходным антигеном S-белка может иметь решающее значение для противодействия сильно мутировавшим вариантам SARS-CoV-2.
То есть полный курс вакцинации на данный момент является основным способом защиты даже от будущих вариантов нового коронавируса, считают исследователи.
По словам учёных, их результаты также подчёркивают важность продолжающихся исследований потенциальной будущей эволюции не только SARS-CoV-2, но и других патогенов.
Абрахам отметил, что чем дольше вирус продолжает воспроизводство в организме человека, тем выше вероятность того, что он будет продолжать развивать новые мутации.
Это означает, что усилия общественного здравоохранения по предотвращению распространения вируса имеют решающее значение как для предотвращения заболевания, так и для уменьшения возможностей дальнейшего развития вируса.
А упомянутые выше усилия, как мы уже знаем, включают массовую вакцинацию населения (в том числе в странах, которые не могут себе позволит собственные вакцины), соблюдение санитарных мер предосторожности и социальное дистанцирование.
Больше новостей из мира науки и медицины вы найдёте в разделах «Наука» и «Медицина» на медиаплатформе «Смотрим».
Вопросы без ответов: насколько опасен омикрон-штамм коронавируса
Первое сообщение про «омикрон» появилось 24 ноября. Всемирная организация здравоохранения заявила, что с начала пандемии коронавируса, в ЮАР были зарегистрированы три пика заражений, последний из которых был связан со штаммом «дельта» и уже пошел на убыль. Вдруг, в последние недели, число заражений в стране резко возросло, и тогда ученые обратили внимание на необычные симптомы и обнаружили совершенно новый штамм коронавируса. У пациентов болело горло и отмечалась сильнейшая усталость. По одной из версий, вирус попал в организм человека, зараженного ВИЧ, ослабленный иммунитет позволил ковиду размножаться и мутировать. Данных пока мало, но кое-что все же известно.
Еще 4 четыре мутации, которые помогают вирусу уходить от врожденного иммунитета и ускоряют его размножение внутри клетки, что ведет к большей вирусной нагрузке в организме зараженного.
Более того, американские исследователи выяснили, что в штамме «омикрон» найден фрагмент генома человека. Вероятно, во время мутации вирус сумел включить в себя этот фрагмент и это позволит ему избегать атак со стороны иммунной системы. При этом, ученые отмечают, что в предыдущих вариантах ковида такой мутации не было.
С момента обнаружения нового штамма прошло уже 10 дней и за это время он был обнаружен в Бельгии, потом в Чехии, Швеции, Израиле, Нидерландах, Германии, Китае, США, Индии и Гонконге. Первые случаи зарегистрированы даже в Японии. Там сначала «дельта» вытеснила все предыдущие варианты, эпидемия быстро набрала обороты, а потом внезапно закончилась. Ученые говорят, возможно, из-за высокой заразности «дельты», бесконечно копируя сам себя, вирус накопил в геноме массу ошибок и, выражаясь проще, сломался. Но почти сразу появился «омикрон».
На Шри-Ланке зафиксирован первый случай. Островное государство предпринимало жесткие меры по предотвращению эпидемии, но новый штамм привез один из местных жителей, вернувшийся из ЮАР. На сегодняшний день уже несколько десятков государств заявили об обнаружении на своей территории этой разновидности COVID-19, которая уже добралась и до Северной Европы. В Норвегии 60 человек, возможно, заразились «омикроном» на корпоративной вечеринке. Несколько сотрудников компании как раз накануне вернулись из Южной Африки. В Финляндии подтверждены семь случаев заражения новым штаммом.
Другие полагают, что говорить про апокалипсис пока рано. Мало данных и нужно подождать.
Не дожидаясь выводов исследователей, власти многих государств применили превентивные меры, чтобы не допустить распространения новой мутации. В Европе ужесточили карантинные меры, ввели обязательное тестирование пассажиров.
Израиль первым в мире закрыл границы для иностранцев полностью. Все прибывающие из-за границы израильтяне, вне зависимости, привиты они или нет, отправляются в карантин с обязательным ПЦР-тестированием.
Первые случаи зарегистрированы даже в Японии. Токио срочно ограничил авиасообщение, причем не только с Африкой. Заморожена выдача виз иностранцам, в страну пускают только тех, у кого есть вид на жительство.
В России также внимательно следят за ситуацией, и ждут когда появятся обновленные данные для того, чтобы оценить эффективность действующих вакцин. Пока случаев заражения «омикроном» в стране не зафиксировано.
Впрочем, ученые высказывают осторожный оптимизм по поводу «омикрона». Многие специалисты говорят, что возможно, эта мутация может стать концом пандемии.
В любом случае, все меры, которые принимают в разных странах мира носят предупредительный характер. Никто не хочет на своем примере выяснить, насколько опасен новый штамм. Но и остановить его распространение уже вряд ли получится. На следующей неделе ученые по всему миру надеются получить ответы на главные вопросы: насколько он заразен и насколько тяжело болеют зараженные.
Мнение, выраженное в данном материале, является авторским и может не совпадать с мнением редакции.
Завантаження.
Фаги эффективны против бактерий ESCAPE
В журнале Clinical Infectious Diseases группа ученых из Университета Техаса (США) опубликовала систематический обзор*, в котором подведены итоги и дана критическая оценка работам по использованию бактериофагов в клинической практике. Также в обзоре представлены критерии и рекомендации для клиницистов и ученых по эффективной фаготерапии. Для анализа из 1102 статей, найденных в базах PubMed, Ovid, EMBASE и библиотеке Cochrane, были выбраны 30, которые отвечали определенным характеристикам (целевые бактерии, когорты пациентов, дизайн исследования). В большинстве исследований использовались не монопрепараты, а фаговые коктейли.
Всего в этих 30 исследованиях приняли участие более 1105 пациентов в возрасте от 6 месяцев до 101 года, с инфекциями, вызванными патогенами ESKAPE. В 87% исследований фаготерапия была эффективной против целевых патогенов. В 67% было доказано, что использованные фагопрепараты безопасны. В двух исследованиях были зафиксированы побочные эффекты после фаготерапии, но не доказана их непосредственная связь с фаготерапией.
* Haddad LE, Harb CP, Gebara MA et al. A Systematic and Critical Review of Bacteriophage Therapy against Multi-Drug Resistant ESKAPE Organisms in Humans // Clinical Infectious Diseases, Published: 03 November 2018, ciy947. https://doi.org/10.1093/cid/ciy947
Бактериофаги (фаги) – вирусы бактерий, природные антимикробные агенты, безопасные для людей и животных. Фаготерапия – использование бактериофагов для лечения бактериальных инфекций, в том числе, устойчивых к антибиотикам. Бактериофаги – безопасная альтернатива антибиотикам.
Присоединяйтесь
Для врачей и фармацевтов
регистрация
Наглядно о бактериофагах
видеоэкскурс
Определить чувствительность
к фагопрепарату
Escape патогены что это
Об актуальных изменениях в КС узнаете, став участником программы, разработанной совместно с АО «Сбербанк-АСТ». Слушателям, успешно освоившим программу выдаются удостоверения установленного образца.
Программа разработана совместно с АО «Сбербанк-АСТ». Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.

Методические рекомендации MP 3.1.0229-21 «Рекомендации по организации противоэпидемических мероприятий в медицинских организациях, осуществляющих оказание медицинской помощи пациентам с новой коронавирусной инфекцией (COVID-19) (подозрением на заболевание) в стационарных условиях» (утв. Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека 18 января 2021 г.)
Методические рекомендации MP 3.1.0229-21
«Рекомендации по организации противоэпидемических мероприятий в медицинских организациях, осуществляющих оказание медицинской помощи пациентам с новой коронавирусной инфекцией (COVID-19) (подозрением на заболевание) в стационарных условиях»
(утв. Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека 18 января 2021 г.)
1. Общие положения и область применения
1.1. Настоящие методические рекомендации разработаны взамен методических рекомендаций MP 3.1/2.1.0170/4-20 «Рекомендации по предупреждению распространения новой коронавирусной инфекции (COVID-19) в медицинских организациях, осуществляющих оказание медицинской помощи в стационарных условиях» и предназначены для органов исполнительной власти субъектов Российской Федерации в сфере охраны здоровья, специалистов органов и учреждений Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, учреждений Министерства здравоохранения Российской Федерации и других медицинских организаций независимо от организационно-правовой формы.
1.2. В целях оперативного реагирования с учетом складывающейся эпидемиологической обстановки особенности применения отдельных положений настоящих методических рекомендаций могут уточняться Роспотребнадзором информационными письмами.
2. Противоэпидемические мероприятия при организации транспортирования и госпитализации пациентов
2.2. Госпитализация пациентов с установленным диагнозом COVID-19 или с подозрением на это заболевание осуществляется в инфекционный стационар или в медицинскую организацию (структурное подразделение), перепрофилированную для оказания медицинской помощи данному контингенту и функционирующую в режиме инфекционного стационара.
Пациенты с ОРВИ среднетяжелого или тяжелого течения, тяжелыми и (или) осложненными формами гриппа и внебольничной пневмонии госпитализируются в медицинские организации (структурные подразделения), осуществляющие медицинскую помощь в стационарных условиях, определенные для данного контингента пациентов, исключив возможность госпитализации в терапевтические, пульмонологические отделения и отделения анестезиологии и реанимации иных медицинских организаций.
Органы исполнительной власти субъектов Российской Федерации в сфере охраны здоровья определяют схему маршрутизации пациентов.
2.4. Важнейшей мерой профилактики является сортировка пациентов на этапе направления и приема в стационар с выделением раздельных потоков больных с подтвержденным диагнозом COVID-19 и пациентов с ОРВИ, гриппом и внебольничной пневмонией с учетом степени тяжести клинического течения заболевания и нуждаемости в интенсивной терапии и реанимации.
2.5. После завершения транспортировки каждого пациента (группы пациентов) на специально выделенной площадке стационара с твердым покрытием проводится дезинфекция транспорта способом протирания, орошения или аэрозольной дезинфекции с использованием разрешенных для этих целей дезинфицирующих средств в режимах, эффективных при вирусных инфекциях, с последующей дезинфекцией стоков (при их образовании). Персонал бригады с соблюдением установленного порядка*(1) снимает защитную одежду, упаковывает ее в пластиковые пакеты или в емкости с крышками и закрывает их для последующей дезинфекции и удаления в соответствии с санитарно-эпидемиологическими требованиями к обращению с медицинскими отходами*(2) или стирки, проводит гигиеническую обработку рук и, при наличии условий, санитарную обработку.
3. Противоэпидемические мероприятия в стационаре
3.1. На территорию стационара ограничивается допуск лиц, не задействованных в обеспечении его работы, а также родственников пациентов. В случае необходимости нахождения в стационаре лиц по уходу, данным лицам рекомендуется соблюдать требования к изоляции, использованию средств индивидуальной защиты органов дыхания, соблюдению гигиены рук аналогично установленным для пациентов. При принятии решения о допуске в стационар лиц по уходу за пациентами рекомендуется информировать их о возможном риске заражения, а также отдавать предпочтение лицам, имеющих IgG-антитела к RBD фрагменту S-белка вируса SARS-CoV-2.
3.3. В медицинской организации в соответствии с требованиями санитарно-эпидемиологических правил организуется работа комиссии по профилактике ИСМП, микробиологический мониторинг, контроль за рациональным применением антимикробных средств.
3.4. Медицинский и обслуживающий персонал должен быть обеспечен рабочей одеждой (не менее 3-х комплектов) и использовать при оказании медицинской помощи средства индивидуальной защиты в соответствии с приложением 1 к настоящим рекомендациям. При ограниченных ресурсах такие средства индивидуальной защиты, как респираторы, защитные очки (щитки), маски полнолицевые с фильтром, противочумный костюм/комбинезон/халат, бахилы при обслуживании однородного контингента больных (например, несколько больных с лабораторно подтвержденным диагнозом) без выхода за пределы «заразной» зоны могут использоваться в течение рабочей смены с продолжительностью их использования, не более 4 часов. В помещениях «чистой» зоны персонал должен находиться в медицинских масках.
3.5. Наружные перчатки меняются с соблюдением правил гигиены рук*(3):
1) перед непосредственным контактом с пациентом, 2) перед выполнением манипуляций, требующих соблюдения асептики, 3) после манипуляций при которых возможен контакт с биологическими жидкостями, слизистыми оболочками, повязками, 4) после контакта с пациентом (в том числе с неповрежденной кожей пациента, например, при измерении пульса или артериального давления), 5) после контакта с медицинским оборудованием и другими объектами внешней среды, окружающими пациента (аппарат ИВЛ, монитор, инфузомат, пульсоксиметр и т.д.). Персонал обеспечивается средствами гигиены рук, в том числе спиртосодержащими кожными антисептиками*(4) в мелкой расфасовке. Для гигиенической обработки рук используются кожные антисептики с содержанием спирта этилового (не менее 70% по массе), спирта изопропилового (не менее 60% по массе) или смеси спиртов (не менее 60% по массе). Перед входом в палаты (боксы), в помещения «чистой» зоны, в бытовые помещения персонала предусматриваются бесконтактные (или с некистевым управлением) дозаторы кожных антисептиков, емкости с чистыми перчатками и для сброса использованных перчаток. В подразделениях с высокой интенсивностью ухода за пациентами и с высокой нагрузкой на персонал (отделения реанимации и интенсивной терапии и т.п.) дозаторы с кожными антисептиками для обработки рук размещают в удобных для применения персоналом местах (у входа в палату, у постели больного и др.).
Рекомендуется осуществлять регулярный внутренний контроль за соблюдением правил гигиены рук в реанимационных и других отделениях стационара не реже 2-х раз в неделю. В реанимационных отделениях возможно использование технических средств (видеокамер) для контроля соблюдения персоналом правил гигиены рук и других мер профилактики ИСМП.
3.6. Медицинский персонал, оказывающий помощь пациентам с установленным диагнозом COVID-19 или при подозрении на новую коронавирусную инфекцию не должен прикасаться к глазам, носу, рту, руками, в том числе в перчатках. Не допускается выход персонала в защитной одежде за пределы «заразной» зоны. При попадании биологического материала пациентов на незащищенные кожные покровы и слизистые персонала: открытые части тела обрабатываются спиртсодержащим кожным антисептиком, слизистые рта и горла прополаскивают 70% этиловым спиртом, в нос и в глаза закапывают 2% раствор борной кислоты. Для использования в «заразной» зоне выделяются средства мобильной связи, которые подвергаются текущей дезинфекции спиртосодержащими дезинфицирующими средствами, вынос их за пределы «заразной» зоны не допускается.
3.7. В учреждении организуется ежедневная термометрия и опрос сотрудников перед началом рабочей смены, персонал с проявлениями острых респираторных инфекций (повышенная температура, кашель, насморк) к работе не допускается, направляется для лечения с учетом схемы маршрутизации пациентов. Персонал из числа лиц, находившихся в тесном контакте с больными COVID-19 по месту жительства, направляется под медицинское наблюдение в режиме самоизоляции.
3.8. Персонал медицинских организаций подлежит профилактической иммунизации против COVID-19 в соответствии с календарем профилактических прививок по эпидемическим показаниям*(5).
3.10. Прием пациентов следует организовать в приемно-смотровых боксах, либо выделить отдельные помещения с самостоятельными ожидальными для приема пациентов с подтвержденным диагнозом, с подозрением на заболевание. Санитарную обработку поступающих пациентов проводят в санитарном пропускнике приемного отделения или в палатах. Верхнюю одежду больного, при наличии согласия, обрабатывают в дезинфекционной камере, хранят в кладовой в индивидуальных мешках. В приемном отделении проводят текущую (после приема каждого пациента) и заключительную дезинфекцию (в конце рабочей смены). Персонал приемного отделения использует СИЗ в соответствии с приложением 1 к настоящим рекомендациям вышеизложенными принципами и проводит гигиеническую обработку рук.
3.11. В медицинских организациях (отделениях) выделяют «чистую» и «заразную» зоны с самостоятельными входами для пациентов и персонала и организацией на границе зон санитарного пропускника или, при отсутствии такой возможности, помещений, оснащенных раковинами и бактерицидными облучателями открытого типа, для надевания, а также для снятия и дезинфекции защитной одежды. Место для надевания СИЗ оборудуют шкафом (тумбочкой, этажеркой или др.) для хранения чистых СИЗ и зеркалом для самоконтроля правильности надевания. Помещение для снятия и обеззараживания СИЗ необходимо оснастить контейнерами для снятых СИЗ, столом/тумбой для размещения необходимого количества емкостей с дезраствором для текущей дезинфекции. Для снижения контаминации защитной одежды перед ее снятием возможно использование дезинфекционных шлюзов (рамок).
К помещениям «заразной» зоны относят помещения приема больных, палаты/боксы/полубоксы для больных с санузлами и душевыми, реанимационные палаты (залы), посты медсестер, кабинеты для подготовки инфузионных систем (процедурные), помещения дезинфекции и предварительной очистки медицинских инструментов и оборудования, обработки аппаратов ИВЛ, помещения для временного хранения проб биоматериала, тел умерших, грязного белья, медицинских отходов, «грязная» зона санитарного пропускника, помещения для работы с биоматериалом в лабораториях, зоны загрузки прачечных и дезкамер. К «чистой» зоне относят гардеробные и другие бытовые помещения персонала, ординаторские, помещения для персонала лабораторий, стерильную зону центрального стерилизационного отделения (ЦСО), «чистые» зоны санитарных пропускников, помещения хранения чистого белья и медикаментов, помещения хранения расходных материалов, инструментов, продезинфицированного оборудования, буфетные и др.
3.12. Госпитализацию больных острыми респираторными вирусными инфекциями, гриппом, пневмониями неустановленной этиологии (лиц с подозрением на заболевание) рекомендуется осуществлять в боксы, боксированные палаты или, при их отсутствии, в палаты со шлюзом и санузлом с соблюдением принципа одномоментности (цикличности) заполнения палат и с учетом тяжести состояния больных. Лиц с подозрением на заболевание рекомендуется размещать в палатах на 1-2 койки. Больные с подтвержденным диагнозом могут быть размещены в палатах большей вместимости при соблюдении гигиенических требований к площади палат на 1 койку в стационарах инфекционного профиля (не менее 8 кв. м) и размещении коек на расстоянии не менее 1,5 м друг от друга. Пациенты в присутствии персонала или других пациентов должны находиться в медицинских масках и соблюдать гигиену рук. Выход пациентов за пределы палат (боксов) не допускается. Разрешается использование средств мобильной связи (в отделениях реанимации с учетом клинического состояния) с проведением их дезинфекции спиртосодержащими средствами.
3.13. Ведение историй болезни в «заразных» зонах рекомендуется в электронном виде с выводом на печать за пределами зоны. Клавиатура компьютеров подлежит дезинфекции до и после окончания работы на компьютере. До и после работы на клавиатуре компьютера необходимо выполнение гигиены рук. Документы на бумажном носителе рекомендуется выдерживать при комнатной температуре в чистом помещении в течение времени, превышающего сроки выживаемости возбудителя (не менее 5 суток), либо обеззараживать в дезинфекционной камере по режиму, предусмотренному Инструкцией по дезинфекции и дезинсекции в паровоздушноформалиновых, паровых и комбинированных дезинфекционных камерах и в воздушных дезинсекционных камерах (1996 г.) для дезинфекции книг толщиной до 30 мм, обсемененных возбудителями кишечных и капельных инфекций, а также дерматофитами (дезинфекция по паровоздушному методу при 70-75°С и времени воздействия 180 мин). Небольшого количество документов может быть подвергнуто дезинфекции в воздушном стерилизаторе при 70-75°С в течение 30 минут.
3.14. При отсутствии в медицинской организации систем механической вентиляции, оборудованных в соответствии с требованиями к организации воздухообмена в инфекционных стационарах, приточные системы вентиляции, использующие рециркуляционный воздух, отключают. При этом вытяжная вентиляция в санузлах палат должна находиться в рабочем состоянии. Допускается использование приточных систем, обеспечивающих необходимую кратность воздухообмена и подачу чистого наружного воздуха с повышением степени фильтрации до максимально возможных значений, устранением дефектов уплотнений корпусов фильтров и фильтродержателей. Использование в помещениях «заразной» зоны сплит-систем, систем вакуумного пылемусороудаления, пневматической почты не допускается. В палатах и помещениях с постоянным пребыванием персонала устанавливают устройства обеззараживания воздуха, разрешенные к применению в присутствии людей и обеспечивают их работу в непрерывном режиме (ультрафиолетовые бактерицидные облучатели закрытого типа (рециркуляторы), установки на основе различных видов электрофильтров, постоянных магнитных полей и др.). Необходимое количество устройств обеззараживания воздуха рассчитывается в соответствии с инструкцией по их применения с учетом объема помещения, в котором они будут установлены. При проведении заключительной дезинфекции в палатах, а также для обеззараживания воздуха в помещениях в отсутствие людей могут использоваться монохромные ультрафиолетовые бактерицидные облучатели открытого типа, импульсные ксеноновые бактерицидные облучатели сплошного спектра, установки аэрозольной дезинфекции.
3.15. Оказание медицинской помощи организуется с выполнением максимально возможного числа процедур и использованием переносного оборудования (УЗИ, рентген, ЭКГ и др.) в палатах. Пульсоксиметры, фонендоскопы, термометры, портативные глюкометры, аппараты для измерения давления, оксигенераторы, аппараты УЗИ, ЭКГ и другое оборудование при последовательном его использовании у нескольких пациентов подвергается обработке дезинфицирующими средствами после каждого пациента (рекомендуется использование дезинфицирующих средств, не требующих длительной экспозиции, например, спиртсодержащих). Диагностические кабинеты с крупногабаритным оборудованием (КТ и др.) используют по графику с разделением потоков больных с подтвержденным диагнозом и подозрением на COVID-19 и проведением текущей дезинфекции. В случае проведения экстренных исследований пациентам с COVID-19 (подозрением) вне графика в кабинете проводится текущая дезинфекция. После завершения приема пациентов с COVID-19 (подозрением) в кабинете (отделении) проводится заключительная дезинфекция. Персонал диагностических подразделений, участвующий в оказании медицинской помощи пациентам с COVID-19 (подозрением), должен использовать защитную одежду и СИЗ, обеспечивающие биологическую безопасность.
3.16. Рекомендуется разработать и утвердить стандарты выполнения процедур, связанных с повышенным риском инфицирования больного (катетеризация сосудов, мочевого пузыря, инвазивная и неинвазивная респираторная поддержка и др.) и медицинского персонала (интубация, трахеостомия, бронхоскопия и др.), обеспечить контроль их выполнения.
3.17. В случае необходимости проведения пациентам с COVID-19 (подозрением) эндоскопических исследований, персонал должен использовать полный комплект СИЗ как при проведении процедур, так и при обработке эндоскопов. В целях обеспечения эпидемиологической безопасности вмешательств рекомендуется: для проведения предварительной очистки эндоскопа использовать только одноразовые емкости (стаканчики), растворы моющих и моюще-дезинфицирующих средств для окончательной очистки использовать однократно, использовать для ручной и автоматизированной обработки средства дезинфекции высокого уровня обеспеченные тест-полосками, проводить контроль концентрации действующего вещества в растворе средства в начале каждого рабочего дня и перед обработкой эндоскопа, использованного для обследования пациента с острым респираторным синдромом. В целях предотвращения образования и разбрызгивания микробных аэрозолей в ходе предварительной очистки эндоскопа промывку каналов биопсия/аспирация проводить при закрытом биопсийном клапане (если колпачок клапана имеет отверстие от прохода инструмента, его необходимо заменить), замену клапана воздух/вода (где это предусмотрено производителем) на адаптер проводить после выключения регулятора воздушного потока на источнике света; при промывке каналов воздух/вода и дополнительного канала подачи воды под давлением дистальный конец эндоскопа следует опустить в емкость с небольшим количеством воды; при окончательной очистке проводить все манипуляции по механической очистке различных участков эндоскопа щетками в толще моющего раствора, при проведении сушки воздухом каналов очищенных эндоскопов закрывать места выходов каналов салфетками.
3.19. Органам исполнительной власти рекомендуется разработать график закрытия медицинских организаций (структурных подразделений), оказывающих помощь в стационарных условиях больным COVID-19, ОРВИ, гриппом и внебольничным пневмониями для проведения плановой профилактической мойки и дезинфекции помещений, оборудования, вентиляционных систем.
3.22. В рамках производственного контроля рекомендуется обеспечить ежедневный выборочный контроль активности дезинфицирующих средств и правильности их применения. При выявлении штаммов микроорганизмов, резистентных к применяемым в стационаре дезинфицирующим средствам необходимо провести их ротацию на средства на основе других групп активных действующих веществ, при возможности с предварительным определением чувствительности к ним циркулирующей в стационаре микрофлоры.
3.23. Пища для больных доставляется в посуде пищеблока к входу «чистой» зоны, в буфетной раскладывается в посуду отделений и направляется в раздаточную отделения, где распределяется по порциям и разносится по палатам. Посуду, в которой пища поступила в отделение и столовую посуду, обеззараживают кипячением или погружением в растворы дезинфицирующих средств и моют в установленном порядке. Обеззараженная транспортная тара возвращается в закрытой емкости на пищеблок, где повторно дезинфицируется и моется. Индивидуальная посуда обеззараживается после каждого приема пищи.
3.24. Медицинские отходы, в том числе биологические выделения пациентов (мокрота, моча, кал и др.), обеззараживаются и удаляются из стационара в соответствии с санитарно-эпидемиологическими требованиями к обращению с медицинскими отходами*(2).
4. Меры по обеспечению противоэпидемического режима и соблюдению требований биологической безопасности при организации лабораторных исследований в целях этиологической диагностики COVID-19
4.1. Материалом для лабораторных исследований в целях диагностики COVID-19 служат:
— пробы биоматериала из респираторного тракта (мазок из носоглотки и ротоглотки, мокрота (при наличии) и/или эндотрахеальный аспират или бронхоальвеолярный лаваж) для исследований методами ПЦР (выявление РНК SARS-CoV-2), ИХА и ИФА (выявление антигена возбудителя COVID-19);
— сыворотка крови, отобранная на 1-й и 14-й день от начала заболевания, для исследований методами ИФА и ИХА (выявление специфических иммуноглобулинов классов М и G);
— аутоптаты легких, трахеи и селезенки для посмертной диагностики методом ПЦР.
4.2. При отборе проб биоматериала рекомендуется использование персоналом комплекта СИЗ в соответствии с вариантом 1 приложения 1 к настоящим рекомендациям. После отбора образцов от каждого пациента медицинские работники проводят дезинфекцию рабочих зон и обеззараживание возможных разливов крови или инфекционных жидкостей (в соответствии с утвержденными процедурами и с применением препаратов, обладающих вирулицидным действием), меняют верхнюю пару перчаток, обрабатывают очки (лицевой щиток), фартук и нарукавники (при наличии). Отбор и транспортирование образцов осуществляют в соответствии с рекомендациями, приведенными в приложении 3 к настоящим рекомендациям.
4.3. Исследования методом полимеразной цепной реакции (ПЦР) по диагностике COVID-19 могут проводить лаборатории, имеющие санитарно-эпидемиологическое заключение о возможности проведения работ с возбудителями инфекционных заболеваний человека III-IV групп патогенности. Работу осуществляют с использованием зарегистрированных в установленном порядке на территории Российской Федерации тест-систем в соответствии с инструкцией по их применению.
4.4. Организация исследований осуществляются в соответствии с нормативными документами, регламентирующими санитарно-эпидемиологические требования при работе патогенными биологическими агентами*(7).
— в рабочей зоне 1 осуществляют прием и разбор материала, его маркировку, первичную обработку (при необходимости) и обеззараживание;
— в рабочей зоне 2 осуществляют выделение и очистку РНК патогена из образцов, подготовленных в рабочей зоне 1;
— в рабочей зоне 3 проводят приготовление реакционных смесей, проведение реакции обратной транскрипции (при условии выполнения данной реакции отдельно), амплификацию нуклеиновых кислот и учет результатов гибридизационно-флуоресцентным методом детекции.
Допускается объединение рабочих зон 2 и 3 в одном помещении (рабочая зона 2-3) при условии использования отдельных боксов биологической безопасности и ПЦР-боксов, соответственно каждой из рабочих зон.
В рабочей зоне 1 могут быть установлены роботизированные станции или автоматические станции для выделения нуклеиновых кислот для исследования необеззараженных проб. Допускается установка автоматических станции выделения нуклеиновых кислот в рабочих зонах 2 или 2-3 при исследовании проб, предварительно обеззараженных в рабочей зоне 1.
Каждая рабочая зона должна быть оснащена минимальным набором соответствующего лабораторного оборудования в зависимости от ее функционального назначения, необходимым комплектом мебели, пластиковой посуды, расходных материалов, защитной одежды и уборочного инвентаря, используемых только в данном помещении.
Расходные материалы (наконечники, пробирки и т.д.) и наборы реагентов должны строго соответствовать используемому оборудованию (автоматическим пипеткам, термоциклерам и т.д.).
Для снижения риска возникновения контаминации во всех рабочих зонах рекомендуется использование наконечников с аэрозольным барьером.
В рабочих зонах 2 и 3 могут быть установлены сплит-системы с обеспечением сбора конденсата в емкость для обеззараживания внутри помещения. Воздушный поток от кондиционера не должен быть направлен на боксы микробиологической безопасности и ПЦР-боксы.
Для передачи исследуемого материала из рабочей зоны 1 в рабочую зону 2 или 2-3 могут быть использованы передаточные шлюзовые камеры с устройствами для распыления дезинфицирующих средств или обработки ультрафиолетовым бактерицидным излучением. Для передачи проб из рабочей зоны 2 в рабочую зону 3 могут быть использованы передаточные окна.
В помещениях рабочих зон должны быть установлены бактерицидные облучатели, режим работы которых определяют в соответствии с методическими документами*(8).
Окна должны быть плотно закрыты, возможно использование светозащитных пленок и жалюзи из материала, устойчивого к моющим и дезинфицирующим средствам.
Движение персонала, исследуемого материала и отходов должны быть разграничены во времени и пространстве.
Все виды работ с пробами необеззараженного материала проводят с соблюдением принципа парности (не менее двух человек), время непрерывной работы с таким материалом ограничивают 4 ч.
В рабочей зоне 1 используют вариант 1 комплекта средств индивидуальной защиты в соответствии с приложением 1 к настоящим рекомендациям.
Вход персонала в СИЗ в помещение рабочей зоны 1 необходимо проводить до поступления материала на исследование. Снятие и обеззараживание СИЗ в рабочей зоне 1 проводится в предбоксе, который необходимо оснастить контейнерами для снятых СИЗ, столом/тумбой для размещения емкостей с дезраствором для текущей дезинфекции. Выход из рабочей зоны 1 в другие рабочие зоны без снятия в установленном порядке СИЗ запрещен. В рабочих зонах все манипуляции осуществляют в латексных (нитриловых) неопудренных перчатках.
По окончании работы все пробы помещают в герметичный контейнер и переносят на хранение в холодильное оборудование до окончания проведения исследований и хранят отдельно от реагентов в разных холодильниках.
Обеззараживание отходов рабочей зоны 1 осуществляют автоклавированием.
Текущую уборку и обеззараживание помещений проводят в соответствии с нормативными документами, регламентирующими санитарно-эпидемиологические требования при работе патогенными биологическими агентами*(7).
В помещениях рабочей зоны 1 ежедневно проводят текущую уборку с применением дезинфицирующих средств.
С целью снижения риска контаминации и повышения достоверности результатов лабораторных исследований в рабочих зонах 2, 3 или 2-3 рекомендуется ежедневно проводить: обработку помещений ультрафиолетовым излучением перед началом и после окончания работ, обработку ультрафиолетовым излучением соответствующих боксов микробиологической безопасности и ПЦР-боксов после окончания каждого этапа исследований (выделения нуклеиновых кислот и проведения амплификации), обработку рабочих поверхностей боксов микробиологической безопасности и ПЦР-боксов после окончания работ хлорактивными дезинфицирующими средствами (хлорамин, дезинфицирующие средства на основе натриевой соли дихлоризоциануровой кислоты, дезинфицирующие средства на основе трихлоризоциануровой кислоты (ДП-2Т)) с удалением остатков дезинфицирующих средств с поверхностей боксов микробиологической безопасности и ПЦР-боксов с последующей обработкой ультрафиолетовым излучением в течение 30 мин перед началом работ, текущую влажную уборку полов после окончания работ разрешенными к применению дезинфицирующими средствами.
В случае появления положительных результатов амплификации в исследуемых смывах, а также при подозрении на возникновение контаминации в процессе работы (регистрация положительных результатов в отрицательных контрольных образцах и др.) в помещениях лаборатории немедленно останавливают исследования и проводят мероприятия по ликвидации контаминации.
Каждую зону лаборатории обрабатывают работающие в ней сотрудники в СИЗ. Загрязненный расходный материал (пробирки, наконечники, реактивы и т.п.) и контаминированный рабочий исследуемый материал (кроме исходного материала) помещают в пакеты для автоклавирования. Для обработки каждой зоны используют отдельный набор уборочного инвентаря, одноразовую ветошь и дезинфицирующие растворы (хлорамин, дезинфицирующие средства на основе натриевой соли дихлоризоциануровой кислоты, дезинфицирующие средства на основе трихлоризоциануровой кислоты (ДП-2Т).
По завершении обработки берут повторные смывы, которые исследуют метом ПЦР на наличие НК и (или) ампликонов SARS-CoV2.
Случаи контаминации, а также проведенные в связи с этим мероприятия и результаты исследования контрольных смывов фиксируют в журнале регистрации случаев контаминации в лаборатории.
4.6. При проведении исследований методом ПЦР в целях дифференциальной диагностики COVID-19 и других острых респираторных инфекций используют диагностические препараты, направленные на выявление маркеров возбудителей острых респираторных инфекций вирусной и бактериальной природы: вирусов гриппа типа А и В, респираторно-синтициальных вирусов, парагриппа, риновирусов, аденовирусов, метапневмовирусов, бокавирусов, коронавирусов человека, MERS-CoV, Streptococcus pneumoniae, Haemophilus influenzae type B, Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila и др.
4.7. В случаях, предусмотренных нормативными и методическими документами, при получении положительного результата исследования биологического материала методом ПЦР (при пороговом цикле (ct) 20 и менее при первом проведении ПЦР) дополнительно проводят в соответствии с приложением 3 к настоящим рекомендациям отбор проб материала для лабораторных исследований (сыворотка крови и мазок из носоглотки) с целью установления генетических характеристик и идентификации возбудителя методом секвенирования.
*(1) СП 1.3.3118-13 «Безопасность работы с микроорганизмами I-II групп патогенности (опасности)».
*(2) СанПиН 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами».
*(3) MP 3.5.1.0113-16 «Использование перчаток для профилактики инфекций, связанных с оказанием медицинской помощи, в медицинских организациях».
*(4) МУ 3.5.1.3674-20 «Обеззараживание рук медицинских работников и кожных покровов пациентов при оказании медицинской помощи».
*(5) Приказ Минздрава России от 21.03.2014 N 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».
*(6) MP 3.1.0196-20 «Выявление возбудителя COVID-19 в образцах внешней среды».
*(7) СП 1.3.3118-13 «Безопасность работы с микроорганизмами I-II групп патогенности (опасности)»; СП 1.3.2322-08 «Безопасность работы с микроорганизмами III-IV групп патогенности (опасности) и возбудителями паразитарных болезней»; МУ 1.3.2569-09 «Организация работы лабораторий, использующих методы амплификации нуклеиновых кислот при работе с материалом, содержащим микроорганизмы I-IV групп патогенности».
*(8) Руководство Р 3.5.1904-04 «Использование ультрафиолетового бактерицидного излучения для обеззараживания воздуха в помещениях».
Рекомендации по использованию средств индивидуальной защиты работниками медицинских организаций при оказании различных видов медицинской помощи пациентам с COVID-19 (подозрением)
1. Использование защитной одежды рекомендуется в зависимости от характера работ, выполняемых работниками медицинских организаций, и категории профессионального риска в соответствии с таблицей 1.
2. Обязательным условием при выборе СИЗ при работе с возбудителем COVID-19 является защита органов дыхания, слизистых оболочек глаз и кожных покровов рук.
3. В медицинских организациях рекомендуется использовать три варианта комплектации защитной одежды:
4. Защитная одежда надевается поверх комплекта рабочей одежды (пижама, носки) и сменной обуви.
5. При оказании медицинской помощи используются дополнительные перчатки в соответствии с методическими рекомендациями MP 3.5.1.0113-16 «Использование перчаток для профилактики инфекций, связанных с оказанием медицинской помощи, в медицинских организациях».
6. При выполнении стерильных манипуляций используются дополнительно стерильный хирургический халат, перчатки, бахилы (при необходимости).
7. Дезинфекцию СИЗ, в том числе обработку защитной одежды многоразового применения, осуществляют в медицинской организации. СИЗ однократного применения подлежат обеззараживанию и удалению как медицинские отходы. Стирка рабочей одежды осуществляется медицинской организацией централизованно по режимам стирки инфицированного белья (передача белья для стирки в сторонние прачечные допускается только после его предварительной дезинфекции).
Использование защитной одежды в медицинских организациях в зависимости от характера работ и категории профессионального риска
Рекомендуемые области забора материала из окружающей среды для проведения бактериологического исследования на ESCAPE-патогены, неферментирующие грам-отрицательные бактерии, грибковые патогены
(Candida spp., Aspergillus spp.)*
1. Процедурный кабинет:
— ручки шкафа для хранения медикаментов;
— медицинские инструменты в процедурном кабинете (ножницы, корцанги и т.д.);
— двери в области дверных ручек и сами ручки с обеих сторон;
— местный телефон (кнопки, трубка);
— клавиши выключателей осветительных приборов, УФО-облучателей;
— штатив для инфузий (область штатива, за которую берутся при переноске);
— клавиатура, мышь, кнопка «пуск» компьютера (при наличии);
— жгут и подушка для в/в инфузий, забора крови;
— руки персонала в перчатках;
— передние полы халата/передняя часть комбинезона;
— растворы из вскрытых многодозовых флаконов для промывания (обработки) катетеров;
— многоразовое полотенце для рук (при наличии);
— барашки или рычаг смесителя;
— рычаг и канюля дозатора кожного антисептика, жидкого мыла, раствор антисептика, мыло;
— прикроватная тумбочка, поручни/спинки кровати;
— инфузоматы (область управления и фиксации шприцев с препаратами, входа и выхода инфузионных трубок);
— штатив для инфузий (область штатива, за которую берутся при переноске либо штативная штанга, если штатив является частью другого оборудования);
— прикроватные мониторы в области панели управления и датчиков пульсоксиметрии (если стационарно используются у пациентов);
— переносные пульсоксиметры (если используются у больных);
— портативные глюкометры (если используются у больных);
— панель подводки газов (при наличии) и область входа воздуховодов в дыхательные пути пациента;
— кислородо-воздушная смесь, воздух;
— манжеты кардиомонитора (при наличии);
— двери в области дверных ручек и сами ручки с обеих сторон, выключатели;
— кнопки вызова медработника;
— барашки или рычаг смесителя;
— рычаг и канюля дозатора кожного антисептика, жидкого мыла, раствор антисептика, жидкое мыло (при наличии);
— слив раковины, рычаг (кнопка) унитаза.
3. Реанимационное отделение
— прикроватные мониторы в области панели управления и датчиков пульсоксиметрии (если стационарно используются у пациентов);
— прикроватные тумбочки, поручни/спинки кровати;
— панель подводки газов, аппараты ИВЛ (панель управления), вода и фильтры увлажнителей;
— трубки дыхательного контура в месте присоединения к аппарату ИВЛ, в области входа в дыхательные пути пациента, область технологических заглушек дыхательного контура, используемых для санации бронхиального дерева;
— инфузоматы (область управления и фиксации шприцев с препаратами, входа и выхода инфузионных трубок);
— отбор проб от использованных сменных воздуховодов после их замены: наружная и внутренняя поверхность назальных канюль, воздуховодов окигенотерапии, в том числе высокопоточной), трубок дыхательного контура, лицевых масок (в том числе для высокопоточной оксигенотерапии), шлемов СРАР, центральных и периферических катетеров;
— портативные глюкометры (если используются у больных);
— клавиши выключателей осветительных приборов, УФО-облучателей;
— штативы для инфузий (штативная штанга, область расположения флаконов с препаратами и сами флаконы);
— двери и дверные ручки с двух сторон, выключатели;
— наружная поверхность лицевых масок (в том числе для высокопоточной оксигенотерапии) и шлемов СРАР;
— кислородо-воздушная смесь, воздух;
— растворы для санации трахео-бронхиального дерева;
— местный телефон (кнопки, трубка);
— клавиатура, мышь, кнопка «пуск» компьютера (при наличии);
— жгут и подушка для в/в инфузий, забора крови;
— руки персонала в перчатках;
— передние полы халата/передняя часть комбинезона;
— растворы из вскрытых многодозовых флаконов для промывания (обработки) катетеров;
— многоразовое полотенце для рук (при наличии);
— барашки или рычаг смесителя;
— рычаг и канюля дозатора кожного антисептика, жидкого мыла, раствор антисептика, мыло;
4. Аппаратура и расходные материалы, используемая медработниками в общем и реанимационном отделении:
— тонометры (манжета, монометр и нагнетатель воздуха тонометра);
— аппарат УЗИ (панель управления и датчик);
— аппарат ЭКГ (панель управления и датчики);
— переносной рентген-аппарат (панель управления, рентгеновский излучатель и детектор);
5. Ординаторские в «красных зонах»
— клавиатура, мышь, кнопка «пуск» компьютера (при наличии);
— двери и дверные ручки с двух сторон;
— клавиши выключателей осветительных приборов;
— местный телефон (кнопки, трубка).
6. Коридор в реанимационных отделениях и отделениях общего профиля (при наличии технических ресурсов для проведения исследования)
— клавиши выключателей осветительных приборов, УФО-облучателей;
— рычаг и канюля дозатора кожного антисептика, раствор антисептика.
7. Определение концентрации дезрастворов и исследование устойчивости выделенной резистентной и полирезистентной микрофлоры к применяемым в стационаре дезсредствам.
* Примечание: перечень исследуемых объектов может варьировать с учетом эпидемиологической ситуации в конкретном отделении.
Рекомендации по отбору и транспортированию образцов для лабораторного исследования в целях этиологической диагностики COVID-19
Забор материала из ротоглотки. Мазок берут сухим стерильным зондом. Язык прижимают шпателем. Вращательными движениями зондом поочередно обрабатывают поверхности миндалин, небных дужек и на уровне язычка задней стенки глотки. Необходимо исключить касания слизистых щек, языка, десен, губ.
Забор материала из полости носа. Мазок берут сухим стерильным зондом. Зонд вводят легким движением в полость носа по наружной стенке на глубину 2-3 см до нижней носовой раковины, затем слегка опускают вниз, вводят в нижний носовой ход, производя вращательные движения удаляют вдоль наружной стенки полости носа.
Мазки со слизистой оболочки носоглотки и ротоглотки собираются в одну пробирку. Зонд (зонды) погружают в пробирку с транспортной средой, конец зонда отламывают так, чтобы можно было плотно закрыть крышку пробирки (при использовании зондов с необламывающимися держателями, их отрезают после предварительного фламбирования ножниц). Пробирку закрывают.
Мазки со слизистой оболочки носоглотки для проведения исследования генетического материала SARS-CoV-2 (секвенирования) собирают в пробирку для взятия респираторных мазков, содержащую транспортную вирусологическую среду. Допускается использование криопробирок объемом 1,5-2 мл с внешней резьбой и завинчивающимися крышками с уплотнительным кольцом, исключающим протекание биологической жидкости, в которые внесена вирусологическая транспортная среда в объеме 0,6-1,0 мл. Образцы для проведения исследования генетического материала SARS-CoV-2 подвергают заморозке и хранят до передачи в лабораторию в условиях, не допускающих повторную разморозку.
Если время транспортирования не превышает 24 часов образцы можно не подвергать замораживанию.
Забор крови. Взятие венозной крови для исследования на наличие антител классов IgG и IgM к SARS-CoV-2 можно проводить в любое время суток, но для исключения общих факторов, влияющих на результаты исследования, предпочтительно натощак в утренние часы (8-11 ч); за 12 часов до взятия крови желательно не употреблять жирную пищу, алкоголь, не рекомендуется курение непосредственно перед взятием крови.
Во время забора крови пациент сидит или лежит. Рекомендуется взятие крови с помощью вакуумной системы для забора крови (вакутейнер) в вакуумные пробирки с консервантом (активатор свертывания или разделительный гель). Непосредственно перед взятием венозной крови производится дезинфекция кожи в месте венепункции салфеткой спиртовой одноразовой (стерильной марлевой салфеткой или ватным шариком, смоченным антисептическим раствором). После полного высыхания спирта (антисептического раствора) проводят манипуляцию. Объем забираемой крови 4-5 мл.
Каждую пробирку после забора крови аккуратно переворачивают (избегая встряхивания) несколько раз на 180° для смешивания пробы с наполнителем.
Сыворотки для проведения исследования генетического материала SARS-CoV-2 (секвенирования) подвергают заморозке и хранят до передачи в лабораторию в условиях, не допускающих повторную разморозку.
Если время транспортирования не превышает 24 часов образцы можно не подвергать замораживанию.
Использованные при заборе проб материалы подлежат обеззараживанию в соответствии с санитарно-эпидемиологическими требованиями к обращению с медицинскими отходами.
Условия транспортирования проб. Каждый образец материала помещают в отдельную транспортную емкость. Все образцы, собранные для лабораторных исследований, рассматривают как потенциально инфицированные, персонал, осуществляющий их транспортировку, должен соблюдать требования биологической безопасности.
Отобранные образцы биологического материала (сыворотка крови, мазки и др.) в пробирках с соответствующими транспортными средами, упаковывают в соответствии с правилами «тройной упаковки» и направляют в лаборатории, осуществляющие диагностические исследования.
Транспортирование образцов осуществляют в термоконтейнерах (сумки-термосы), куда помещают охлаждающие элементы. К наружной стенке термоконтейнера прикрепляют этикетку с указанием организации отправителя. В отдельный полиэтиленовый пакет вкладывают сопроводительные документы, включающие информацию о пациенте.
Респираторные мазки для исследования методом ПЦР (включая изотермическую ПЦР), отобранные в транспортные среды и кровь в вакуумных пробирках с активатором сгустка, доставляются в лабораторию при температуре от 2 до 8°С в течение суток. Допускается транспортирование проб при температуре от 18 до 20°С, в случае если материал для ПЦР забирается в лизирующий буфер. Не допускается замораживание-оттаивание материала.
Транспортирование образцов для проведения исследования генетического материала SARS-CoV-2 (секвенирования) осуществляют в герметичном, предварительно охлажденном до температуры хранения образцов металлическом контейнере (термос с широким горлом), обеспечивающем поддержание температурного режима. Допускается поместить в контейнер охлаждающие элементы. Во избежание аварий недопустимо помещать внутрь металлического контейнера (термоса) сухой лед или жидкий азот. К наружной поверхности прикрепляют этикетку, содержащую информацию об организации, направившей материал, идентификационные данные материала, дату упаковки. Маркированный контейнер помещают в термоконтейнер (термоизолирующую пенопластовую коробку, сумку-термос), содержащий замороженные хладоэлементы и/или сухой лед в количестве, достаточном для обеспечения непрерывной холодовой цепи до места доставки. К наружной стенке коробки прикрепляют этикетку с указанием вида материала, условий транспортирования, названия пунктов назначения, получателя и отправителя с контактными данными. Не допускается указание на этикетке снаружи упаковки любых данных, помимо вышеуказанных.
| Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главный государственный санитарный врач Российской Федерации | А.Ю. Попова |
Обзор документа
Утверждены методические рекомендации по организации противоэпидемических мероприятий в стационарах, оказывающих медпомощь пациентам с COVID-19. Они заменят методический документ по предупреждению распространения коронавируса в таких медорганизациях.
В частности, определены меры по обеспечению противоэпидемического режима и соблюдению требований биологической безопасности при организации лабораторных исследований в целях этиологической диагностики COVID-19. Установлены правила использования СИЗ в зависимости от характера работ и категории профессионального риска.




(1).jpg)




