Значение метода МСММ при рецидивирующем течении хронического фарингита
Клинико-диагностическое значение метода масс-спектрометрии микробных маркеров при рецидивирующем течении хронического фарингита

Статья посвящена применению нового метода диагностики — масс-спектрометрии микробных маркеров при хроническом фарингите (ХФ) рецидивирующего течения. Данный метод основан на количественном определении маркеров микроорганизмов: жирных кислот, альдегидов, спиртов и стеролов непосредственно в клиническом материале (мазках из горла). Технология позволяет определять по уровню микробных маркеров концентрацию 57 микроорганизмов в клиническом материале в течение 3 часов после его поступления в лабораторию.
Хронический фарингит (ХФ) — социально значимая проблема: до 5% трудоспособного населения РФ и более 70% пациентов, обращающихся к оториноларингологам, страдают ХФ [1]. Жалобы на постоянные боли, першение в зеве, ощущение слизи, «комка в горле», длительный приступообразный кашель, нарушение сна беспокоят пациентов в течение многих лет. Лечение у оториноларингологов и иммунологов часто дает временный эффект, в связи с чем у лиц с ХФ значительно снижено качество жизни [2].
В настоящее время основными этиологическими факторами при ХФ являются: Streptococcus группы А, С и G, Staphylococcus spp., Streptococcus pneumoniae, Chlamydia trachomatis, Moraxella catarrhalis, Candida spp., грамотрицательные бактерии [3–5]. При обострении ХФ имеют значение вирусы (адено-, рино-, герпесвирусы).
Лечение ХФ включает местные антисептики и анестетики, иммунотерапию (Имудон, Полиоксидоний, Ликопид, лизаты бактерий, др.), по показаниям применяется системная антибактериальная терапия. Однако комплексная терапия в большом числе случаев оказывает временный эффект — рецидивирующее течение ХФ отмечается у более 40% пациентов [6].
Материалы и методы исследования
В настоящей работе впервые при ХФ рецидивирующего течения применили новый метод диагностики — масс-спектрометрию микробных маркеров (МСММ). Данный метод основан на количественном определении маркеров микроорганизмов: жирных кислот, альдегидов, спиртов и стеринов непосредственно в клиническом материале (мазке из зева) при ХФ. Технология позволяет определять по уровню микробных маркеров концентрацию 57 микроорганизмов (10 5 клеток/грамм) в клиническом материале через три часа после его поступления в лабораторию [7, 8]. По содержанию маркеров далее, с помощью математических методов, производится пересчет их уровня на количество микробных клеток на грамм биоматериала.
По результатам проведенного исследования выдается заключение в виде таблицы, включающей следующие показатели: общее содержание микроорганизмов, суммарный уровень токсинов, содержание полезного вещества — плазмалогена, наличие (или отсутствие) 57 микроорганизмов и их концентрация. Проводится сравнение показателя пациента с нормативными значениями (повышение значения более чем в 2 раза считается значимым отклонением от нормы).
В зеве при ХФ с помощью МСММ определяли следующие микроорганизмы:
В приложении к заключению представлены антибактериальные препараты с учетом клинически значимых микроорганизмов.
Метод имеет разрешение для диагностического использования с 2010 г. (разрешение на применение новой медицинской технологии ФС № 2010/038 от 24 февраля 2010 г. выдано Федеральной службой по надзору в сфере здравоохранения и социального развития). Несмотря на большие клинические возможности МСММ, его применение в практической медицине затруднено из-за «сложности клинической трактовки результатов». В связи с этим целью настоящей работы является разработка интерпретации данных МСММ при ХФ.
МСММ позволяет оценивать суммарное содержание микроорганизмов, уровни эндотоксина, плазмалогена.
Суммарное содержание микроорганизмов значительно повышается при неблагоприятном состоянии слизистых носоглотки, в том числе при снижении местного иммунитета (при этом могут быть местно снижены: активность фагоцитов, продукция секреторного иммуноглобулина А, др.), что характерно для пациентов с ХФ, условно-патогенная микрофлора увеличивается в количестве и приобретает патогенные свойства.
Эндотоксин представляет собой липополисахарид ( ЛПС ), который вырабатывается в основном грамотрицательными микроорганизмами, клостридиями (C. tetani) и др., вызывает симптомы интоксикации [9].
Плазмалоген — это альдегидогенный липид, который вырабатывается кишечной микробиотой в норме: эубактериями, бифидобактериями, пропионобактериями, клостридиями (они составляют более половины колонизации кишечной стенки) [10]. Плазмалоген защищает от окисления ненасыщенные жирные кислоты, регулирует высвобождение из клеток холестерина. Максимальное его количество обнаружено в миелине нервных клеток, сердечной мышце, почках, сперме [11], в значимых — патогенных, условно-патогенных микроорганизмах (микробах, грибах, вирусах).
Клиническая характеристика пациентов
Проведено обследование 62 пациентов с ХФ (мазок из задней стенки глотки, зева, метод МСММ). Среди обследованных лиц: мужчин было 18, женщин — 44. Возраст пациентов колебался от 25 до 63 лет, средний возраст — 39,7 года.
Длительность ХФ колебалась от 4 до 29 лет, средняя продолжительность болезни составила 16,3 года. Все пациенты отмечали рецидивирующее течение ХФ, они неоднократно проходили лечение у оториноларингологов, иммунологов.
Катаральная форма ХФ отмечена у 40% лиц, атрофическая — у 10%, гиперпластическая — у 50% лиц. 80% пациентов имели лимфаденопатию шейных лимфоузлов.
Сопутствующие заболевания: у 10% больных имела место герпесвирусная инфекция (лабиальная форма), у 5% лиц — хроническая Эпштейна–Барр-вирусная инфекция (перенесли инфекционный мононуклеоз, в крови отмечался повышенный уровень IgG к капсидному, ядерному антигенам вируса Эпштейна–Барр, на момент исследования в зеве методом полимеразной цепной реакции — вирус Эпштейна–Барр не выявлялся), у 70% — хронический тонзиллит (из них 20% имели гиперплазию миндалин), 20% лиц перенесли тонзилэктомию, частые острые респираторные вирусные инфекции — 25% лиц, у 20% — хронический синусит, у 10% — хронический гайморит, 5% имели хронический стоматит (рецидивирующее течение). В обследованную группу не включены пациенты с системными заболеваниями (которые могут возникать при осложненном течении ХФ, хронического тонзиллита). У большей части обследованных имели место несколько сопутствующих заболеваний.
Все пациенты с ХФ в период проведения обследования МСММ имели жалобы на боль, першение в горле, стекание слизи по задней стенке глотки.
Результаты и обсуждение
У обследованных пациентов (n = 62) определяли следующие показатели:
1. Определяли суммарное содержание микроорганизмов (рис. 1) в мазке из зева методом МСММ. Как следует из рис., у 85% пациентов данный показатель увеличен:
2. Оценивали уровень эндотоксина. Как следует из рис. 2, у 87% пациентов с ХФ увеличено содержание эндотоксина в мазке из зева:
3. Определяли количество плазмалогена у пациентов с ХФ (рис. 3). Как следует из полученных результатов, продукция плазмалогена снижена у 71% пациентов с ХФ:
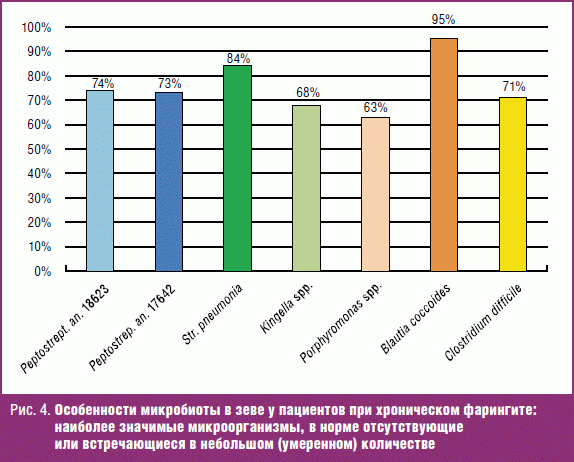
4. Проведено выявление в зеве у лиц с рецидивирующим течением ХФ методом масс-спектрометрии микроорганизмов, которые в норме не встречаются или встречаются в количествах до 80 × 10 5 клеток на 1 грамм. К ним относятся:
На рис. 4 представлены частота встречаемости данных микроорганизмов (в виде процента лиц с повышенным содержанием данных микроорганизмов) и степень их повышения.
5. Проведено определение содержания маркеров условно-патогенных микроорганизмов, которые в зеве в норме встречаются в достаточно большом количестве (от 100 до 900 × 10 5 на 1 грамм).
У лиц с ХФ их уровень значительно увеличивается (рис. 5) [12, 13]. Как следует из рис. 5, основными микроорганизмами из данной группы при ХФ являются: Streptococcus spp., Staphylococcus aureus, Bacteroides fragilis, Clostridium spp. (группа C. tetani), Eubacterium spp., Eggerthella lenta, Nocardia spp.

6. Проведена оценка уровня вирусов группы герпеса — цитомегаловируса и герпеса (рис. 6, 7).
По результатам анализа (рис. 6) было установлено, что содержание маркеров цитомегаловируса (метод МСММ) превышает норму у 79% пациентов:
У пациентов с ХФ наблюдается увеличение уровня Herpes spp. (рис. 7). Повышение содержания маркеров герпеса обнаружено у 45% пациентов с ХФ:
Показатель вируса Эпштейна-Барр превышен у 8% пациентов с ХФ по сравнению с нормой.

7. Определяли содержание грибковых маркеров в зеве при ХФ: Aspergillus spp., Candida spp., кампестерол, ситостерол (микроскопические грибы).
Повышение уровня грибковых маркеров Aspergillus spp. обнаружено у 47% пациентов:
Повышение уровня Candida spp. выявлено у 45% пациентов:
8. Выявлена общая закономерность у всех обследованных пациентов с рецидивирующим течением ХФ (n = 62):
8.1. Повышено содержание грамотрицательных бактерий (Kingella spp. и др.), в связи с этим можно предположить, что пациенты с ХФ находятся в группе повышенного риска развития осложненного течения уже имеющихся инфекционно-воспалительных процессов [14] в урогенитальной области, появления урогенитальных заболеваний при наследственной предрасположенности, неблагоприятных условиях (переохлаждение, дисфункции яичников, риск заболеваний, передающихся половым путем, др.).
8.2. Увеличено содержание кампилобактера (это микроорганизм, который встречается при заболеваниях желудка, при гастроэзофагальных нарушениях), данное наблюдение подтверждают описанные в литературе данные о том, что в патогенезе рецидивирующего ХФ имеют значение хронические гастриты и «гастроэзофагальные нарушения» [15].
Заключение и выводы
1. Метод масс-спектрометрии микробных маркеров (57 микроорганизмов) в мазке из зева у пациентов с рецидивирующим течением ХФ может быть рекомендован как дополнительный к основным методам диагностики (посевы, полимеразная цепная реакция из зева) в сложных клинических случаях и при неэффективности терапии.
2. Новыми критериями эффективности терапии при ХФ может являться нормализация:
3. При анализе результатов МСММ из зева при ХФ клиническое значение имеет:
4. Новый метод диагностики МСММ позволяет разработать более эффективную терапию при ХФ у конкретного пациента с учетом возможности выявления «микст-микрофлоры»: бактериальной (патогенной, условно-патогенной — в большом количестве), грибковой, вирусной в одном исследовании из одного образца в течение 3 часов.
5. Учитывая, что у всех пациентов с рецидивирующим течением ХФ увеличен уровень маркеров кампилобактера и грамотрицательных микроорганизмов, рекомендуется проведение:
6. Тактика лечения пациентов с рецидивирующей формой ХФ, прошедших обследование — масс-спектрометрию по 57 микробным маркерам, при выявлении «микст-инфекции» основывается, в зависимости от полученных результатов, на применении:
Источник: Клинико-диагностическое значение метода масс-спектрометрии микробных маркеров при рецидивирующем течении хронического фарингита / И. А. Снимщикова, Б. В. Агафонов, А. В. Симонова, В. В. Пчелякова, А. В. Гострый / Лечащий врач № 7/2018, С. 58-62
Литература
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
Микробы в кишечнике съедают лекарства
Когда частица хлеба проходит через пищеварительную систему, триллионы микроорганизмов, живущих в нашем кишечнике, помогают организму расщеплять этот хлеб для поглощения питательных веществ. Поскольку организм человека не может переварить определённые вещества, например, крайне важную для него клетчатку, микробы шаг за шагом выполняют химические процессы, которые не может выполнить сам человек.
«Но микробный метаболизм может также и наносить ущерб», — говорит Майни Рекдал (Maini Rekdal), автор исследования, опубликованного в Science. По его словам, микробы в кишечнике могут поглощать лекарства, что приводит к опасным побочным эффектам. Препарат может не достичь своей цели в организме, может стать токсичным, а может просто менее полезным.
Эмили Балскус (Emily Balskus) из Гарвардского университета (Harvard University) и её коллеги по лаборатории описывают в своём исследовании один из первых конкретных примеров, как микробиом может мешать целевому действию лекарства в организме. Они сосредоточились на леводопе (левовращающий изомер диоксифенилаланина, L-дофа), первичном препарате для лечения болезни Паркинсона, и определили, какие бактерии из триллионов видов ответственны за разрушение препарата, и как остановить это вмешательство со стороны микробов.
Болезнь Паркинсона поражает нервные клетки мозга, вырабатывающие дофамин, без которого организм может страдать тремором, мышечной ригидностью и проблемами с равновесием и координацией. L-дофа доставляет дофамин в мозг, чтобы облегчить симптомы. Но только от 1 до 5 % препарата попадает в мозг.
Это число и эффективность препарата варьирует от пациента к пациенту. С момента появления L-дофа в конце 1960-х исследователи знают, что ферменты организма могут разрушать L-дофа в кишечнике, препятствуя проникновению препарата в мозг. Фармацевтическая промышленность ввела новый препарат — карбидопу, чтобы блокировать нежелательный метаболизм L-дофа. Вместе они, казалось, работают.
«Тем не менее, — говорит Майни Рекдал, — метаболизм достаточно сильный, это необъяснимо и он очень отличается от человека к человеку». Такое различие составляло проблему: препарат не только менее эффективен для некоторых пациентов, но и когда L-дофа трансформируется в дофамин вне мозга, он может вызывать побочные эффекты, включая сильные желудочно-кишечные расстройства и аритмию. Если в мозг поступает меньше препарата, пациентам зачастую дают большую дозу для борьбы с симптомами, что потенциально усугубляет побочные эффекты.
Майни Рекдал подозревает, что за исчезновением L-дофа стоят микробы. Поскольку предыдущие исследования показали, что антибиотики улучшают реакцию пациента на L-дофа, учёные предположили, что в этом могут быть виноваты бактерии. Тем не менее, никто не мог определить, какие виды бактерий ответственны за это, как и почему они поглощают препарат.
Команда учёных начала расследование. Отправной точкой была необычная химия L-дофа. Немногие бактериальные ферменты способны осуществить преобразование дофамина. Но достаточно много связывается с тирозином, аминокислотой, похожей на L-дофа. Один из пищевых микробов, встречающихся в молоке и соленьях (Lactobacillus brevis) может расщеплять как тирозин, так и L-дофа.
Используя проект «Микробиом человека» как ориентир, Майни Рекдал и его команда искали в ДНК бактерий, какие кишечные микробы имеют гены для кодирования подобного фермента. Некоторые из них соответствовали критериям, но только один штамм Enterococcus faecalis (E. faecalis) всегда съедал всю L-дофа.
Это открытие является первым убедительным доказательством связи E. faecalis и фермента бактерий (PLP-зависимая тирозиндекарбоксилаза или TyrDC) и метаболизма L-дофа.
И всё же, фермент человека может преобразовывать и преобразует L-дофа в дофамин в кишечнике, карбидопа как раз разработана, чтобы остановить эту реакцию. Тогда почему фермент E. faecalis ускользает от воздействия карбидопы?
Несмотря на то, что человеческие и бактериальные ферменты осуществляют одинаковую химическую реакцию, бактериальная всё же выглядит несколько иначе. Майни Рекдал предположил, что карбидопа не проникает в микробные клетки или небольшая структурная дисперсия может помешать взаимодействию препарата с бактериальным ферментом. Если это так, то методы лечения, направленные против его носителя, могут быть так же неэффективны, как и карбидопа против таких же действий микробов.
Но причина не важна, поскольку Балскус и её команда уже обнаружили молекулу, способную ингибировать бактериальный фермент.
«Молекула отключает нежелательный бактериальный метаболизм, не убивая бактерий. Она нацелена только на несущественный фермент, — говорит Майни Рекдал. — Такое и подобные соединения могут послужить отправной точкой для разработки новых лекарственных препаратов для улучшения терапии L-дофа у пациентов с Паркинсоном.
Команда могла бы остановиться на этом, но они продвинулись ещё дальше, чтобы узнать, каков второй этап микробного метаболизма L-дофа. После того, как E. faecalis преобразует препарат в дофамин, второй организм преобразует дофамин в другое соединение — мета-тирамин. Чтобы найти второй организм, Майни Рекдал подвергал образец фекалий экспериментам, скармливая дофамин множеству микробов, чтобы увидеть, какие из них от этого станут процветать.
В этом эксперименте победила Eggerthella lenta. Эта бактерия потребляет дофамин, производя мета-тирамин в качестве побочного продукта. Такая реакция является сложной для воспроизведения даже для химиков. Ранее ферменты, вызывающие такую реакцию, не были известны.
Побочный продукт метатирамина может способствовать развитию некоторых вредных побочных эффектов L-дофа. Необходимо провести дополнительные исследования. Помимо понимания реакций у пациентов с болезнью Паркинсона, новая химическая реакция вызывает новые вопросы. Зачем бактериям приспосабливаться к дофамину, обычно ассоциируемому с мозгом? Что ещё могут делать микробы из кишечника? Как эта химия влияет на наше здоровье?
«Это говорит о том, что микробы кишечника могут способствовать серьёзным изменениям, наблюдаемых в виде побочных эффектов и эффективности препаратов у различных пациентов, принимающих L-дофа», — говорит Балскус.
Но вмешательство микробов может не ограничиваться L-дофа и болезнью Паркинсона. Изучение их влияния на воздействие медикаментов могло бы способствовать определению, что находится в нашем кишечнике и как они влияют на наше здоровье.
Влияние антибактериальной терапии на желудочно-кишечный тракт у детей
В настоящее время уделяется всё больше внимания проблеме изменения микробиоты кишечника, особенно у детей, под влиянием различных факторов окружающей среды. Среди них прием антибактериальных препаратов – наиболее очевидный практический случай.
Микробиота желудочно-кишечного тракта (ЖКТ) оказывает большое влияние на здоровье растущего детского организма, особенно в раннем возрасте. Становление и развитие кишечной микробиоты начинается с момента рождения ребенка и продолжается в течение первых лет жизни. На формирование микробиоты ЖКТ оказывают влияние различные факторы, ведущим из которых является характер родов (вагинальные, кесарево сечение), а также особенности вскармливания младенца (рис. 1).
Причины заболевания
Известно, что антибактериальная терапия оказывает негативное влияние на функционирование ЖКТ как у детей, так и взрослых. При этом среди современных антибактериальных средств весьма сложно найти препараты, которые не обладали бы негативным действием на пищеварительный тракт. Помимо желудочной диспепсии, проявляющейся тошнотой и рвотой, у пациентов, принимающих антибиотики, чаще всего развивается диарея. Согласно данным литературы, частота развития нежелательных явлений при приеме азитромицина составляет около 9%, хотя для отдельных нозологий может достигать 20% (например, при уретрите) [3, 4]. В большинстве случаев при приеме азитромицина регистрируются умеренно выраженные реакции со стороны ЖКТ (боли в животе, тошнота, рвота, диарея, которые, как правило, не требуют отмены препарата). Антибактериальная терапия у детей раннего возраста способствует увеличению представителей энтеробактерий и энтерококков, что сохраняется и через месяц после окончания терапии [5]. Прием антибиотиков во время беременности или в период кормления ребенка грудью также влияет на микробное разнообразие у младенца [6]. Madan J.C. с соавт. (2012) показали возможность возникновения сепсиса у новорожденных при снижении филогенетического разнообразия кишечной микрофлоры [7]. Например, 5-дневный курс антибиотика при приеме внутрь изменяет состав микробиоты кишечника человека на срок до 4 недель, затем происходит восстановление баланса микрофлоры и возврат к исходной ассоциации, характерной для данного эпитопа, однако некоторые бактериальные ассоциации кишечника не восстанавливаются при сроке наблюдения до 6 месяцев [8].
В последние годы большой интерес для исследователей представляет не только поражение ЖКТ с развитием антибиотико-ассоциированной диареи, но и связь изменений микробиоты кишечника с возникновением таких заболеваний, как сахарный диабет, ожирение, аллергия и др. [9, 10]. Установлено, что повторные курсы антибиотиков у младенцев приводят к уменьшению количества Bifidobacteria и Bacteroides в кишечнике. Именно с изменениями содержания этих представителей кишечной микробиоты связывают риск развития ожирения. После курса лечения антибиотиками происходит медленное восстановление популяции бифидобактерий, в то время как представители фила Bacteroides spp. обычно не восстанавливаются в полном объеме [11].
Материалы и методы исследования
Нашей кафедрой было проведено открытое сравнительное исследование у детей с риносинуситами по эффективности и безопасности препарата Экомед (порошок для приготовления суспензии, содержащий азитромицин 100 мг/ 5 мл производства ОАО «АВВА РУС», Россия в сочетании с лактулозой) в сравнении с обычным азитромицином без лактулозы. В исследование были включены 100 пациентов (50 мальчиков и 50 девочек) в возрасте от 3 до 14 лет, которые были разделены на 2 группы:
Критериями включения в исследование явились:
В ходе исследования предполагалось 4 визита:
Таблица 1. Характеристика пациентов, включенных в исследование
| Показатель | Основная группа | Контрольная группа | ||
|---|---|---|---|---|
| Абс.ч. | % | Абс.ч. | % | |
| Средний возраст (лет) | 6,16 ± 2,78 | 6,9 ± 3,24 | ||
| Пол: | ||||
| Мальчики | 26 | 52 | 24 | 48 |
| Девочки | 24 | 48 | 26 | 52 |
| Сопутствующие заболевания: | ||||
| СВД (ФКП, МАС) | 7 | 14 | 14 | 28 |
| Хр. гастродуоденит | 1 | 2 | 1 | 2 |
| ФН ЖКТ | 4 | 8 | 4 | 8 |
| Атопический дерматит | 2 | 4 | 2 | 4 |
| ЖДА | 1 | 2 | — | — |
| Нарушение питания, недостаточность питания, избыточный вес) | 1 | 2 | 1 | 2 |
| Миопия | 4 | 8 | 1 | 2 |
| День болезни | 2,4 ± 0,91 | 2,34 ± 0,61 | ||
Сравнительная характеристика детей, включенных в исследование, представлена в таблице.
Функциональное состояние ЖКТ оценивалось перед (1 визит) и после приема антибактериальной терапии (2 визит) и при динамическом наблюдении (через 2 недели и через 2 месяца после окончания антибактериальной терапии (3 и 4 визиты) по бальной системе по следующим критериям: абдоминальный синдром, метеоризм, вздутие живота, нарушение характера стула и симптомы диспепсии. Для оценки степени выраженности данных нарушений распределение проведено по бальной системе, где 0 – отсутствие симптома, 1 – слабо выражен симптом, 2 – умеренно выражен и 3 – сильно выражен.
Консистенция стула оценивалась по следующим критериям: 0 – жидкий, 1 – кашицеобразный, 2 – полуоформленный, 3 – оформленный. Для оценки частоты опорожнения кишечника использовали следующую градацию: 0 – до 3 раз, 1 – больше 4 раз в день, 2 – больше 5 раз в день, 3 – больше 7 раз в день.
По оценке функциональных нарушений ЖКТ у пациентов до приема антибактериальной терапии статистически значимые различия не были отмечены между группами по критериям абдоминальная боль (р = 0,157), вздутие живота (р = 1,0), метеоризм (р = 1,0) и консистенция стула (р = 0,458). Таким образом, на момент включения в исследования статистически значимых отличий между двумя исследуемыми группами не наблюдалось.
Мы оценили выраженность и частоту возникновения функциональных нарушений желудочно-кишечного тракта после проведенного курса антибактериальной терапии в группах (рис. 2).
После курса антибактериальной терапии при оценке функциональных нарушений ЖКТ статистически достоверная разница между группами обнаружена по показателям метеоризм у 42% детей в группе азитромицин против 14,3% детей в группе Экомед (p = 0,002), консистенция стула (p = 1,016Е-06), частота стула более 3 раз в день зарегистрирована у 28% детей группы азитромицин против 0% детей группы Экомед (р = 0,000042).
На третьем визите (примерно через 14 ± 3 дней после окончания терапии) статистически значимые отличия наблюдались только по консистенции стула – отклонения у 38% против 16,3% (p = 0,007).
В основной группе пациентов через 2 месяца после окончания курса антибактериальной терапии слабо выраженная абдоминальная боль беспокоила 3 детей (6%), вздутие живота – 9 пациентов (18%) и метеоризм – 4 детей (8%). Нарушение характера стула в виде жидкого зарегистрировано только у 1 ребенка (2%), полуоформленного у 3 детей (6%) и кашицеобразный у 2 детей (4%). Нужно отметить, что учащение стула не отмечено ни у одного ребенка в основной группе за весь период наблюдения.
В контрольной группе пациентов на 4 визите слабо выраженная абдоминальная боль сохранялась у 4 детей (8%), вздутие живота – у 5 пациентов (10%) и метеоризм – у 8 детей (16%). Умеренно выраженное вздутие живота отмечалось у 2 детей (4%) и метеоризм – у одного пациента. Жалобы на жидкий стул предъявлял лишь один ребенок, кашицеобразный стул – 2 ребенка (4%) и полуоформленный стул сохранялся у 9 детей (18%) в контрольной группе (рис. 2, 3, 4). Таким образом, через 2 месяца после окончания антибактериальной терапии статистически значимых отличий между группами по исследуемым показателям найти не удалось.