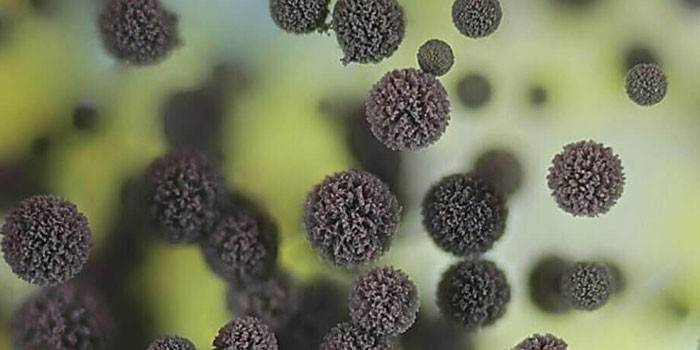
Аллергическая реакция часто возникает по неизвестной на первый взгляд причине. Мало кто задумывается, что причиной такой напасти является плесневый грибок. Кладоспориум – что это за плесень, какие симптомы она вызывает у детей и взрослых, как ее лечить? Этот грибок является плесенью, который живет в почве, на растениях или в других местах с подходящими условиями. При попадании в органы дыхания человека, он может спровоцировать аллергию.
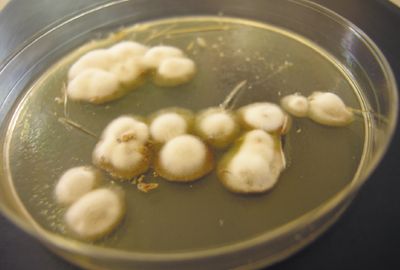
Грибок Cladosporium herbarum
Места обитания
Главным условием выживания плесневого грибка Кладоспориум является повышенная влажность. Привычным местом обитания для него является почва. При недостаточной выработке полифенола микроорганизм также может паразитировать на плодах или листьях растений. Идеальное условие для роста и размножения грибка является теплицы или парники. Грибок находят в таких местах:
В жилом помещении грибок Кладоспориум отлично себя чувствует в ванной комнате, туалете. Постоянная влажность воздуха и тепло приводит к образованию очагов развития. Их легко определить по оливковому налету на поверхности. Обратите внимание на углы, занавеску в ванне, стенки душевой кабины, поверхность труб, вытяжку. «Сожительство» с грибком может быть чревато аллергической реакцией и другими проблемами со здоровьем, поэтому от незваного гостя необходимо избавляться.
Размножение
Главной опасностью плесневого грибка Кладоспориум является его способность распространяться по воздуху. Споры грибов и его фрагменты легко проникают в помещения, быстро обживаются в вышеперечисленных местах. Для активного роста грибка нужна хорошая влажность. Идеальным местом является почва и листва, гниющая осенью. Признаки заражения грибком хорошо видны на листьях, они приобретают светло-коричневый пигмент в виде пятен на поверхности растений.
Аллергия на плесень Cladosporium
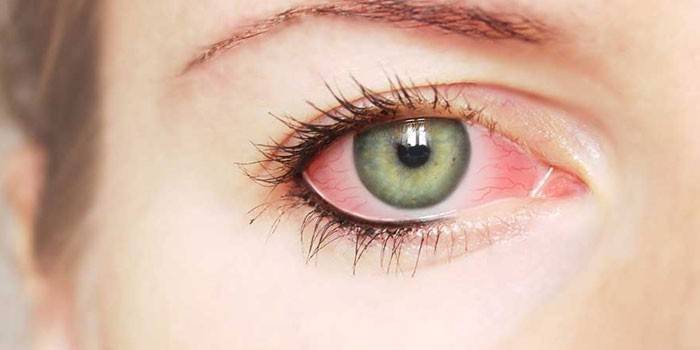
Кладоспориум – это один из самых распространенных видов плесневого грибка, на который может развиться аллергия у детей и взрослых. Он легко проникает в дыхательные пути человека, вызывая приступы кашля, слезоточивость и другие неприятности. Плесень может быть как наружным, так и внутренним источником заражения. Если вы заметили у себя или своих близких симптомы заболевания при близком контакте грибковой плесени, нужно записаться на прием к врачу. Не занимайтесь самолечением, это может быть опасно.
Симптомы
Кладоспориоз, который проявляется при попадании микроскопических частичек грибка в органы дыхания, может стать причиной бронхиальной астмы и легочной пневмонии. Он определяется по таким симптомам:
Диагностика
Основной целью диагностики является выявление увеличенной чувствительности организма человека к возбудителям аллергии и определение степени чувствительности дыхательной системы к воздействию на каждый аллерген. Этими задачами занимаются аллергологи и микологи. Существует три основных метода диагностики:
Название метода диагностирования
Описание метода диагностирования
Анализ крови на антитела и иммуноглобулины класса Е
При помощи этого анализа можно выявить наличие аллергии у человека, когда нужно отличить симптомы аллергии от, например, хронического ринита.
Помогает выявить паразитов.
Определяет сопротивляемость организма, т.е. иммунный статус.
Для этого анализа берется кожная проба. Анализ представляет собой тест оценки состояния сенсибилизации к определенному аллергену.
Исследование IgG антител
Это анализ крови на антитела, который проводится для уточнения диагноза при определенных инфекциях или для определения общего состояния иммунной системы.
Лечение грибковой аллергии
Кладоспориоз протекает нестабильно, заболевание может активно себя проявлять или находится в состоянии покоя. Больному необходимо позаботиться о профилактических мерах. Для этого необходимо регулярно убирать жилое помещение с применением антисептических и антимикозных средств, не допускать влажности. Особе внимание уделяйте ванной комнате с туалетом.
Что касается лечения грибковой аллергии, то она проводится строго под наблюдением врача. Больному после подтверждения диагноза будут назначены противогрибковые и антигистаминные препараты, средства, убирающие симптомы заболевания, например, капли или спреи для снятия воспаления со слизистой оболочки. Пациент должен понимать, что без уничтожения грибкового аллергена, лечение не принесет хорошего и быстрого результата.
Cladosporium spp что это такое
Определение в крови специфических антител, иммуноглобулинов класса E, появляющихся при наличии аллергической реакции к плесневым грибам Cladosporium herbarum.
Аллергенспецифический IgE к плесневым грибам Cladosporium herbarum.
Иммунофлюоресценция на твердой фазе (ImmunoCAP).
кЕдА/л (килоединица аллергена на литр).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Cladosporium herbarum обнаруживается преимущественно вне помещений и обитает на растениях. Концентрация спор данного гриба в воздухе в наших широтах увеличивается в весенне-летне-осенний период и уменьшается зимой.
Целью данного исследования является определение специфических IgE к аллергену Cladosporium herbarum методом ImmunoCAP. Аллергодиагностика технологией ImmunoCAP характеризуется высокой точностью и специфичностью, что достигается обнаружением в очень малом количестве крови пациента даже низких концентраций IgE-антител. Исследование основано на иммунофлюоресцентном методе, что позволяет увеличить чувствительность в несколько раз по сравнению с другими диагностическими методами. Во всем мире до 80% определений специфических иммуноглобулинов IgE выполняется данным методом. ВОЗ и Всемирная организация аллергологов признают диагностику с использованием ImmunoCAP как «золотой стандарт», так как эта методика доказала свою точность и стабильность результатов в независимых исследованиях.
Для чего используется это исследование?
Когда назначается исследование?
Что означают результаты?
Причины повышенного результата:
Причины отрицательного результата:
+ определение специфических иммуноглобулинов класса E к прочим аллергенам
Кто назначает исследование?
Аллерголог, гастроэнтеролог, дерматолог, педиатр, терапевт, врач общей практики.
Род Cladosporium

Болезни
Морфология
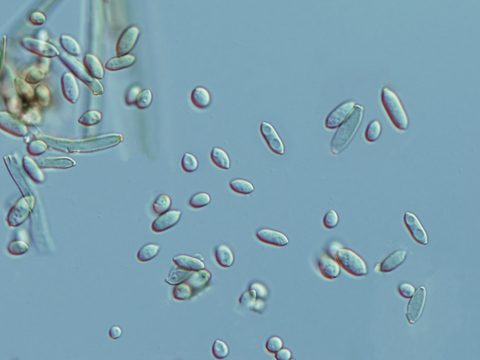
Мицелий – может быть погружен в субстрат или располагаться на его поверхности. Обычно ползучий, темноокрашенный, буровато-оливковый, со вздутыми клетками.
Конидиеносцы– собраны в пучки или густо скучены в дерновинку, могут быть одиночными. Обычно прямостоячие, септированные, неветвящиеся или с одной или двумя веточками. Часто темноокрашенные, буроватые или бледно-оливковые, ближе к вершине узловатые либо зубчатые.
Конидии – почти шаровидные, продолговатые, цилиндрические, на концах большей частью закругленные, усеченные, иногда заостренные, оливковые или светло-бурые, иногда почти бесцветные. Часто образуют ветвистые цепочки.
Непосредственно у конидиеносца расположены длинные конидии, цилиндрической формы. Они называются базальными или метаконидиями. Двух-трех клеточные метаконидии отпочковывают более короткие эллиптические или овальные конидии. Последние отпочковывают одноклеточные споры (яйцевидные, овальные или округлые).
Конидии образуются по холобластическому типу, отличаются по форме, величине и количеству перегородок. Молодые конидии всегда гладкие, бесцветные, одноклеточные. По мере созревания у многих видов оболочка становится шиповатой и появляются перегородки. Окраска может варьировать от бело-оливковой до бурой. На одном конидиеносце, в зависимости от вида гриба, может образоваться от ста до трехсот конидий. Паразитирующие виды имеют конидии более крупных размеров, но с меньшей численностью на конидиеносце, чем сапротрофы.
Сумчатая стадия – у большинства видов не установлена, обнаруженные телеоморфы относятся к родам Venturia, Mycosphaerella.
Биология
В род Cladosporium включены как сапрофитные, так и паразитические виды. Они обнаруживаются на разнообразных субстратах. Наиболее многочисленны сапротрофы – оливково-зеленые плесени, которые часто встречаются на растениях, отмирающих на корню, всевозможных растительных остатках, на зерне при хранении.
Многие виды обычны в качестве постоянного компонента эпифитной микробной флоры зрелых листьев.
В почве кладоспории обитают на растительных остатках, в торфе, ризосфере растений, лесной подстилке. В частности, имеют большое значение в процессе разложения последней.
Географическое распространение
Род Cladosporium – большая часть известных видов космополиты и встречаются повсеместно.
Вредоносность
Род Cladosporium включает в себя паразитические виды – опасные патогены различных растений.
Cladosporium spp что это такое
Другими японскими авторами было установлено, что использование кондиционеров уменьшает количество спор грибов в помещении на две трети [15].
Даже используя устройства количественного учета, между практически идентично полученными пробами возможны огромные различия (до 1000 раз). Таким образом, исследование единичных проб воздуха представляется недостаточно достоверным. Кроме того, исследование необходимо проводить без применения, так как «агрессивных» методов забора материала в помещении (например, с использованием пылесоса), когда моно получить более высокие количественные показатели, чем это имеет место фактически. Хантер и соавт. (1988) [7] обнаружили, что механическое воздействие непосредственно на места роста и чистка ковров пылесосом (методы, часто использованные в обзорах) вызывают значительное временное увеличения числа спор в воздухе. После механического воздействия на колонии роста плесневых грибов (например, просто протирая их рукой) наблюдали значительное увеличение числа спор плесневых грибов (в 33 раза). На реальное количество спор в воздухе также влияют и другие факторы: наличие ковров, домашних животных, увлажнителей воздуха и кондиционеров. Наконец, важную роль при попытке количественного определения некоторых видов грибов может играть размер самих частиц (клеток): например, быстрое оседание больших спор грибов рода Ulocladium вероятно объясняет недостаточную представленность их в пробах воздуха.
Впрочем, существует мнение, что вообще нет необходимости проводить микологическое исследование помещения, если имеется видимый рост грибов, поскольку в любом случае показано их удаление (чистка, устранение загрязненного материала) и контроль за влажностью воздуха.
Грибы в помещениях и заболевания человека.
Грибы в целом, и плесени, в частности, могут вызывать заболевания человека тремя путями:
В этом обзоре мы разбираем только вторую и третью формы воздействия грибов на организм, поскольку инфекции, вызываемые грибами, обычно рассматриваются как отдельные нозологические формы.
Большинство исследований, в которых описано влияние на здоровье человека влажности и плесени внутри помещений, базируется на субъективных и ретроспективных (анкетных) опросах. Лишь немногие исследования включали результаты физикального обследования или диагностических тестов. В таком подходе заключены очевидные потенциальные проблемы. Чтобы исследовать достоверность описываемых самими больными симптомов, некоторые исследователи сравнили сообщения родителей о кашле у детей с ночной регистрацией кашля посредством записи на магнитофон [20]. В результате показано чрезвычайно низкое соответствие между этими двумя измерениями. Кроме того, родители-курильщики обычно занижали сведения о кашле у их детей. Та же самая группа исследователей проверила объективность ответов на вопросы, в которых указывалось на присутствие плесеней внутри помещений в сравнении с объективным измерением наличия плесеней (например, измерение уровня эргостерола в воздухе) [21]; обнаружено, что если имелись сообщения о характерном плесневом запахе или протечках, то плесеней обнаруживали больше, и что когда указывали на наличие «пятен плесени», было найдено пенициллов и аспергиллов вдвое больше. Однако информация о присутствии плесени или протечек была недостаточно объективной: так, например, пациенты-аллергики, даже несмотря на низкие уровни жизнеспособных грибов в пыли, чаще сообщали о наличии видимых проявлений грибкового роста, в то время как курильщики отмечали видимые плесневые поражения реже. В целом, погрешность была довольно высокой, и явно имел место выраженный субъективный фактор, что заставило авторов сделать заключение, что все-таки следует обязательно проводить объективные измерения, а не анкетные опросы.
И в другом исследовании взаимосвязи между видимым ростом плесени в помещениях и симптомами авторы попробовали подтвердить результаты объективными тестами [22]. Используя ту же самую группу, как и в их предыдущей работе (n = 403 дома), они сравнили сообщения о респираторных симптомах с объективными измерениями, включая наличие в воздухе эргостерола, пыли, определяя число жизнеспособных спор грибов и проведя ночную регистрацию кашля. Несмотря на относительное увеличение на 25-50% частоты симптомов в случаях, когда имелись сообщения о присутствии плесени в доме, ни симптомы, ни записи кашля не были связаны с объективным наличием грибов. Знаменательно, что авторы этой работы, являясь фактическими сторонниками связи заболевания с наличием плесени в доме, делают заключение о том, что субъективные жалобы являются неадекватными «измерителями» патологии, притом, возможно, даже очень серьезной. Ретроспективные субъективные анкетные опросы, в лучшем случае, позволяют лишь сделать предположение о наличии неблагоприятного воздействия. Подобные отрицательные результаты были получены при исследовании субъективных неврологических жалоб при определении «синдрома больного здания»[23].
Такие результаты могут объяснить довольно неубедительные данные в более ранних исследованиях. Например, некоторые авторы заявляли о связи между детской астмой и влажными заплесневелыми помещениями [24]. В то время как в ретроспективных анкетных опросах сообщалось о большем количестве хрипов, кашле и симптомах простуды у детей, проживающих в поврежденных сыростью зданиях, частота выявленного бронхоспазма в этой и контрольной группах никак не различалась. Таким образом, несмотря на сделанные в работе выводы о том, что существовала причинная связь между плесенью в доме и хрипами, никаких объективных свидетельств этого получено не было. В других исследованиях, в которых утверждалось, что влажность и плесень связаны с респираторными инфекциями, кашлем и хрипами, также нет различий в частоте астмы между группами [25].
Аллергические реакции от воздействия плесневых грибов на легочную ткань хорошо описаны в очень широком диапазоне: от воспаления верхних дыхательных путей (риниты) с сопутствующим конъюнктивитом до тяжелой бронхиальной астмы, аллергического бронхолегочного аспергиллеза и экзогенного аллергического альвеолита (ЭАА).
Существует вероятная связь клинических проявлений с размерами аллергоактивных частиц, поскольку аллергические реакции возникают непосредственно в местах депозиции аллергена. Большинство ингалируемых частиц >10 мкм (такой размер имеет большинство зерен пыльцы и самые большие споры грибов) оседает в носоглотке и ассоциируется с симптомами в носу или глазах, что наиболее четко проявляется при поллинозе. Напротив, частицы
Несмотря на заявления о том, что загрязнение зданий плесневыми грибами сопряжено с усилением симптомов бронхиальной астмы, имеется очень мало объективных данных, подтверждающих это положение. Например, в одном из немногих исследований, в котором использовали спирометрию с провокационным метахолиновым тестом, не установлено снижения дыхательной функции [34]. Другие авторы сообщали о снижении диффузионной способности легких у лиц с респираторными симптомами, работающих в так называемых «проблемных» зданиях, но никаких изменений в других функциональных дыхательных тестах выявлено не было. В результате так и осталось неясным, были ли эти симптомы связаны с пребыванием в здании или же были вызваны другими причинами [35].
В то время как связь содержащегося в воздухе 1-3-ß-D-глюкана со случаями воспаления дыхательных путей и бронхиальной астмой довольно широко обсуждается, для такого утверждения имеется очень мало доказательств.
Клинические токсикологические синдромы, связанные с попаданием с пищей больших количеств микотоксинов, хорошо описаны у животных в широком диапазоне: от внезапной смерти до замедления роста и снижения репродуктивной функции. Эффекты, оказываемые на людей, значительно менее хорошо определены (таблица 2).
Заболевания человека и животных, связанные с микотоксинами (по Кюхну и Гханноуму (2003) [16] с изменениями).
Грибковые инфекции кожи
Грибковые заболевания давно вышли за пределы специальности дерматолога, но по-прежнему дерматологами-микологами проводится большая работа по борьбе с дерматомикозами, занимающими первое место по распространенности во всех странах.
К поверхностным микозам относятся также кератомикозы: разноцветный лишай и пьедра, при которых поражаются самые поверхностные участки рогового слоя и кутикула волос. Возбудитель разноцветного (отрубевидного) лишая и себорейного дерматита — дрожжеподобный гриб Malassezia furfur — обитает на коже человека и животных и при благоприятных условиях может поражать роговой слой эпидермиса и устья фолликулов. Заболевание в большинстве случаев не контагиозно. Белая и черная пьедры обычно встречаются в странах с жарким и влажным климатом. Заболевания малоконтагиозны. Возбудитель черной пьедры, Piedraia hortae, встречается только на волосах. Trichosporon beigelii широко распространен в окружающей среде и помимо белой пьедры может вызывать также поражения кожи и ногтей.
Существуют многочисленные варианты классификации грибковых инфекций, в которых в большей или меньшей степени учитывают этиологию, патогенез, клиническую картину и особенности эпидемиологии заболеваний. В отечественной дерматологии чаще всего пользуются классификацией Н. Д. Шеклакова:
Однако во многих странах мира принята классификация грибковых заболеваний по локализации патологического процесса:
Данная классификация удобна с практической точки зрения, но не учитывает этиологические особенности дерматофитии, которые могут определять характер эпидемиологических мероприятий и особенности лечения.
Основные клинические особенности грибковых инфекций
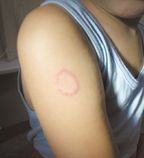
Микоз гладкой кожи туловища (рис. 2). При разноцветном лишае пятна коричневатого и белого цвета обычно локализуются на коже груди, спины, шеи и плеч. Шелушащиеся очаги поражения имеют четкие границы и не сопровождаются воспалительными явлениями.
При поражении кожи другими патогенными грибами образуются четко отграниченные, округлые, отечные очаги с приподнятым валиком. Центр очага уплощенный, с незначительным шелушением. Очаги поражения увеличиваются за счет периферического роста.
Микоз паховый. Типичная локализация — внутренняя поверхность бедра, низ живота, ягодицы. Очаги поражения четко очерчены, шелушащиеся, эритематозные, с воспалительным валиком. Со временем общий умеренно эритематозный фон сменяется буроватым.
Онихомикоз. Для различных типов грибкового поражения ногтевых пластинок характерны потеря прозрачности, изменение цвета (белесый, желтоватый), утолщение, подногтевой гиперкератоз, крошение или разрушение вплоть до ногтевого валика.
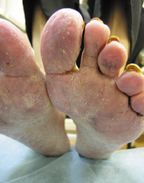
Микоз кистей. При сквамозной форме поражения ладони заболевание проявляется в мелкопластинчатом муковидном шелушении в кожных бороздах. Могут образовываться трещины, сопровождающиеся болезненными ощущениями и зудом. При дисгидротической форме образуются пузырьки, которые часто группируются и могут сливаться с образованием пузырей.
Микоз лица. Чаще очаги поражения локализуются в области шеи, подбородка и нижней губы. Инфильтративно-нагноительная форма поражения проявляется в образовании крупных синюшно-красных узлов с бугристой поверхностью. Многочисленные пустулы при слиянии образуют абсцессы. Измененные тусклые волосы в очаге поражения извлекаются легко и без боли. Поверхностный вариант напоминает микоз гладкой кожи.
Лабораторная диагностика
Микроскопия клинического материала — быстрый и простой метод предварительной диагностики заболевания. В случаях отсутствия роста возбудителя в культуре положительный результат прямой микроскопии может являться несомненным подтверждением микотической инфекции. В соскобах с кожи и ногтей дерматофиты, как правило, представлены тонким, диаметром 2–4 мкм, прямым и редко ветвящимся мицелием. Часто в препарате можно обнаружить атипичные формы мицелия дерматофитов — цепочки округлых артроспор (рис. 3).
M. furfur при микроскопии чешуек кожи выявляется в виде круглых клеток диаметром 3–8 мкм, собранных в грозди, и коротких изогнутых гифов мицелия характерной «банановидной» формы. В большинстве случаев диагноз разноцветного лишая может быть установлен именно при микроскопии нативного препарата, т. к. посев материала обычно результатов не дает.
Scopulariopsis brevicaulis в ногтевых чешуйках представлен характерными чашковидными спорами с шероховатой оболочкой.
Грибы рода Candida образуют типичные почкующиеся дрожжевые клетки и псевдомицелий (ветвящиеся цепочки из длинных клеток).
Идентификация других возбудителей в нативных препаратах затруднительна.
При поражении волос дерматофитами наблюдают несколько тканевых форм гриба: 1) эндоэктотрикс — споры диаметром 2–3 мкм «мозаично» располагаются внутри и большей частью снаружи волоса, образуя на корне муфту («чехол Адамсона»). Внутри волоса также можно видеть мицелий, который, при легком надавливании на препарат, вылезает из волоса в виде бахромы — «кисти Адамсона». Возбудитель — Microsporum spр.; 2) эндотрикс — споры диаметром 4–6 мкм располагаются внутри волоса продольными цепочками, полностью его заполняя. Возбудитель — Trichophyton spр. Окончательная идентификация грибов проводится при культуральных исследованиях.
Для культуральных исследований патологического материала используется среда Сабуро с хлорамфениколом и гентамицином, а также для селективного выделения дерматофитов — с циклогексимидом (актидионом), для сдерживания роста быстрорастущих сапрофитных грибов.
Роды дерматофитов различают по наличию и морфологии многоклеточных макроконидий и одноклеточных микроконидий.
Характеристика наиболее важных патогенных грибов
Epidermophyton floccosum. Антропофил. Поражает кожу паховых складок, голеней. Колонии растут медленно, серовато-коричневые, лимонно-оливковые, позднее — белые, складчато-бугристые в центре. Поверхность колонии кожистая или бархатисто-мучнистая. При микроскопии: в зрелых культурах встречаются цепочки интеркалярных хламидоспор. Макроконидии 4–5-клеточные, дубинкообразные, гладкие, с закругленными концами. Располагаются пучками по 3–5 штук. Микроконидии отсутствуют.
Microsporum canis (рис. 4). Зооантропофил. Наиболее распространенный возбудитель микроспории на территории России. Колонии быстрорастущие плоские, лучисто-ворсистые. Мицелий серовато-белый, на фоне коричневато-красной или оранжевой обратной стороны общий отенок колонии — лососевый. При микроскопии: образует характерный бамбуковидный мицелий, встречаются гребешки, короткие спирали, интеркалярные хламидоспоры. Макроконидии веретенообразные, остроконечные, шиповатые, многокамерные (4–12-клеточные) с четкой двухконтурной оболочкой. Микроконидии грушевидные, встречаются непостоянно.
M. gypseum. Геофильный возбудитель. Поражает кожу и волосы прежде всего у людей, обрабатывающих почву. Колонии быстрорастущие плоские, мучнистые (порошкообразные), позднее с небольшим бархатистым возвышением в центре. Цвет желтовато-розовый. Обратная сторона желтая. При микроскопии: многочисленные макроконидии (4–6-клеточные) веретенообразной формы, широкие, тупоконечные, гладкие. Микроконидии, если присутствуют, многочисленные, грушевидной или овальной формы.
Trichophyton rubrum (рис. 5). Антропофил. Наиболее распространенный возбудитель дерматомикозов. Поражает ногти стоп, кистей и кожу в любой части тела.
Колонии бархатистые, белые, иногда в начале роста — восковидные, позднее могут приобретать розоватую или пурпурно-красную окраску. Обратная сторона желтого, красного или вишнево-красного цвета. При микроскопии: обильные микроконидии удлиненной, каплевидной или грушевидной формы располагаются по бокам мицелия. Макроконидии 5–6-клеточные, тупоконечные.
T. mentagrophytes var. interdigitale. Антропофил. Поражает ногтевые пластинки и кожу стоп.
Колонии быстрорастущие бархатистые, белые, иногда розоватые. С возрастом у разных штаммов колонии становятся пушистыми или густомучнистыми. Обратная сторона бесцветная или коричневатая. При микроскопии: микроконидии округлые, располагаются по бокам мицелия одиночно и гроздьями. Сигарообразные 3–5-клеточные макроконидии с закругленным концом встречаются редко. В зрелых культурах много завитков и спиралей, образуются узловатые органы и интеркалярные хламидоспоры.
T. mentagrophytes var. gypseum. Зооантропофил. Поражает кожу и волосы. По частоте выделения стоит на втором месте после T. rubrum.
Колонии быстрорастущие плоские, зернисто-порошковатые, белые, кремовые, желтоватые. Обратная сторона коричневато-красная. При микроскопии: микроконидии обильные, округлые, располагаются по бокам мицелия одиночно и виде гроздьев. Макроконидии сигарообразные 3–8-клеточные с закругленными концами.
Лечение
Терапия различных микотических поражений кожи и ногтей проводится противогрибковыми препаратами, которые могут быть системного действия, а также применяться в виде наружных средств. В практической деятельности используется как монотерапия, так и различные комбинации противогрибковых препаратов. В большинстве случаев лечение должно быть комплексным с использованием наружных противогрибковых средств, системных препаратов, симптоматического лечения. Методы и средства топической терапии являются обязательными компонентами лечения различных микотических поражений кожи. Если грибковый процесс находится в начальной стадии и имеются небольшие поражения кожи, то он может быть излечен назначением одних лишь наружных противогрибковых препаратов. При распространенном или глубоком микотическом процессе, а также у больных с поражением волос и ногтей лечение может быть затруднено.
Противогрибковые препараты или антимикотики являются специфическими средствами, используемыми для лечения грибковых поражений кожи, ногтей, волос и др. Они могут обладать фунгицидными и фунгистатическими свойствами. Фунгицидное действие противогрибкового средства приводит к гибели клеток гриба, фунгистатическое — останавливает образование новых клеток грибов. Антимикотики подразделяются условно на 5 групп: полиеновые антибиотики, азольные соединения, аллиламиновые препараты, морфолиновые производные и медикаменты без четкого отношения к какой-либо определенной группе.
При назначении топической терапии важно учитывать характер специфического воздействия противогрибкового средства. Известно, что препараты гризеофульвина активны только в отношении дерматофитов. Наружные средства, содержащие полиеновые антибиотики, — в отношении дрожжевых и плесневых грибов, препараты селена, цинка, бензил бензоата — грибов рода Malassezia и возбудителей эритразмы Corynebacterium minnutissium. Значительно более широким спектром противогрибковой активности, а также противовоспалительными и противозудными свойствами и хорошей переносимостью обладают современные противогрибковые средства азольного, аллиламинового, морфолинового ряда, тиокарбамицины и пиридиновые соединения.
Онихомикоз является наиболее резистентным к терапии заболеванием. В основе успеха лежит индивидуально подобранная лечебная схема. При лечении необходимо учитывать возраст больного, сопутствующие заболевания, количество пораженных ногтей, степень вовлечения в патологический процесс ногтевых пластинок.
В настоящее время врачи-микологи располагают большим арсеналом средств с широким спектром фунгицидного действия, накоплением в терапевтической концентрации в ногтевой пластине и ногтевом ложе. Наибольшее предпочтение отдают препаратам, которые отвечают требованиям по терапевтической эффективности, а также эстетичности и удобству применения.
Лечение онихомикозов подразделяют на местное, системное, комбинированное.
Местные антимикотики: лаки — Лоцерил, Батрафен; кремы — Ламизил, Низорал, Микоспор, Мифунгар, Травоген, Экозакс, Экзодерил, Пимафуцин, спреи — Дактарин, Ламизил и др. Необходимо учесть, что они не предназначены специально для лечения онихомикозов, но ими можно пользоваться при лечении грибковых поражений кожи стоп, межпальцевых промежутков, часто сочетающихся с онихомикозом.
Для лечения ногтей используют также местные антисептики — спиртовые растворы йода, красителей.
Многокомпонентные препараты содержат антимикотик или антисептик в сочетании с противовоспалительным средством. В лечении инфекций кожи, сопровождающих онихомикозы, используются: Тридерм, Травокорт, Микозолон, Пимафукорт, Лоринден С и др.
Азольные, аллиламиновые, морфолиновые соединения, а также препараты смешанной группы активны в отношении большого количества возбудителей. Учитывая то, что достаточно часто микозы стоп вызываются смешанной грибковой флорой, предпочтительнее назначать именно эти препараты, являющиеся антимикотиками широкого спектра действия. Большинство из них повреждает цитоплазматические мембраны клеточных стенок грибов, подавляя синтез их основных компонентов, в частности эргостерола.
В настоящее время врач-миколог располагает высокоэффективными системными антимикотиками: итраконазол (Споронокс, Орунгал), флуконазол (Дифлюкан, Форкан), тербинафин (Ламизил), противогрибковое действие которых отражено в таблице.
Одним из важных принципов топической терапии микотических поражений кожи является чередование наружных противогрибковых препаратов, что позволяет избежать резистентности к ним дерматомицетов.
При сквамозно-кератотических формах поражения кожи применяют кератолитические средства в составе коллодийных отслоек или мазей: мазь Аравийского, Ариевича, Андриасяна или 5–10% Салициловую мазь. При кандидозных поражениях используют Нистатиновую, Левориновую, Амфотерициновую мази, Пимафуцин 1–2 раза в день в течение 10–15 дней. В результате лечения разрешаются очаги кандидозного интертриго, межпальцевых кандидозных эрозий, паронихий.
При остро протекающих микозах кожи с выраженным воспалительным компонентом лечение начинают с устранения отека, гиперемии, экссудации, экзематизации, аллергических высыпаний. Назначают примочки и влажно-высыхающие повязки с дезинфицирующими и вяжущими составами: танин, этакридин, борная кислота и др. Затем применяется 2–5% борно-нафталановая паста, 5% паста АСД, а также комбинации противогрибковых и кортикостероидных средств в кремах: Микозолон, Травокорт, Тридерм. При этом быстро устраняются острые воспалительные явления, что позволяет в дальнейшем переходить на лечение фунгицидными средствами. Использовать наружные средства с кортикостероидами рекомендуется 7–8 дней, во избежание активации микотического процесса.
После стихания острых воспалительных явлений или после отслойки рогового слоя при гиперкератозе можно использовать азольные антимикотические препараты: Канестен, Клотримазол, которые применяют от 1 до 3 раз в день, нанося тонким слоем на очаги поражения.
Высокой терапевтической активностью обладают наружные лекарственные формы тербинафина: Ламизил (1% спрей, крем), Ламизил Дермгель (гель). Все формы обладают выраженными антимикотическими и антибактериальными свойствами. Наличие трех лекарственных форм позволяет врачу-микологу применять препарат с наибольшей пользой. Так, спрей Ламизил показан при остропротекающих микозах с гиперемией, отеком, высыпаниями. Орошенные спреем очаги покрываются тонкой пленкой и изолируются от окружающей среды. Спрей Ламизил не вызывает раздражения и приводит к быстрому разрешению участков микоза: исчезает болезненность, зуд, жжение, очаги бледнеют и подсыхают. С помощью спрея Ламизил в течение 5 дней излечиваются очаги эритразмы. В течение 7–10 дней наступает выздоровление у пациентов с различными формами разноцветного лишая. Ламизил Дермгель, также как и спрей, более показан при остропротекающих микозах, так как имеет выраженный охлаждающий эффект и легко наносится на участки поражения. При эритемо-сквамозных и инфильтративных проявлениях микозов кожи показано применение Ламизила в виде крема. Гель и крем этого препарата эффективны также при микроспории, разноцветном лишае, кандидозе крупных складок кожи и околоногтевых валиков. При использовании крема Ламизил в течение одной недели в коже создается такая концентрация препарата, которая сохраняет фунгицидные свойства в течение еще одной недели после его отмены. Этим обстоятельством оправдываются короткие курсы лечения Ламизилом по сравнению с другими местными противогрибковыми средствами.
Терапия микозов волосистой части головы, также как и при лечении гладкой кожи, проводится системными и наружными антимикотиками. На очаги микоза наносят 2–5% настойку йода, вечером смазывают противогрибковой мазью. При явлениях значительного воспаления применяют комбинированные препараты, содержащие помимо антимикотиков кортикостероидные гормоны. При инфильтративно-нагноительном процессе удаляют корки 2–3% Салициловой мазью, используют дезинфицирующие растворы (Фурацилин, перманганат калия). Для повышения эффективности лечения волосы на голове рекомендуется сбривать каждые 10 дней.
По вопросам литературы обращайтесь в редакцию.
И. В. Курбатова, кандидат биологических наук
Г. А. Плахотная, кандидат медицинских наук
ИМПиТМ им. Е. И. Марциновского, ММА им. И. М. Сеченова, Москва
Таблица. Спектр активности системных антимикотиков