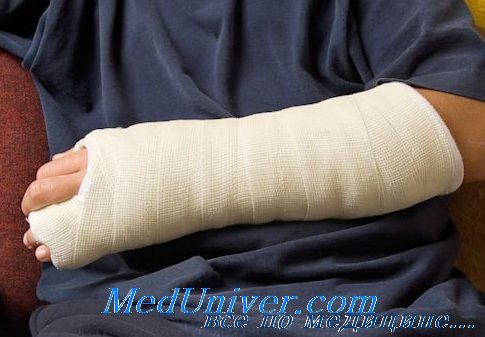
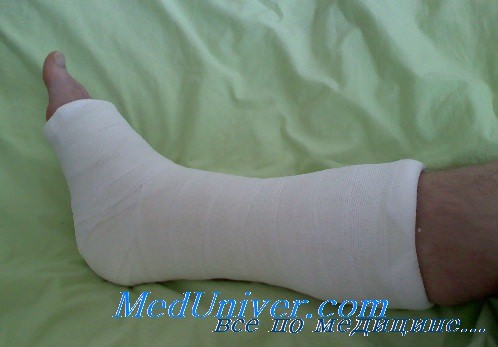
Гипсовая иммобилизация
Лечение суставов в нашей клинике методами с доказанной эффективностью без операции.
Запишитесь на бесплатную консультацию к специалисту прямо сейчас:
Для консервативной терапии переломов используется иммобилизация с помощью повязки из гипса. Это самое оптимальное средство фиксации конечности.
Особенности иммобилизации
При наложении гипса с целью иммобилизации переломов важны следующие принципы.
Типы наложения
Существуют гипсовые повязки с подкладкой и без нее.
Гипсовые устройства без подкладок помещаются прямо на кожу. В этом случае лишь выступы костей прикрывают тонким ватным слоем, но подобная повязка может спровоцировать сжатие тканей и пролежни. Во избежание последствий и осложнений, используются повязки с подкладкой. В этом случае на поврежденную часть тела надевается либо трикотажный, либо ватно-марлевый бинт. И уже после этого накладывается повязка.
Виды повязок
В ортопедии используется несколько видов:
Гипсовая иммобилизация лонгетного вида предполагает использование желоба из гипса, который фиксируется мягким бинтом. Есть несколько вариантов: стандартная лонгета — желоб или шина из гипса, т-образная и мостовидная.
Самой популярной и зарекомендовавшей себя лучше других, считается лонгетно-циркулярная повязка без подкладки.
Если вам нужно срочно наложить гипс с целью иммобилизации переломов, посетите нашу клинику.
Переломы лучевой кости руки в типичном месте
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося. 
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку. 
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
• Немедленную боль;
• Кровоизлияние;
• Отек;
• Крепитация отломков (хруст);
• Онемение пальцев (редко);
• Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) необходима при внутрисуставных переломах. 
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» –неверное. Устранение смещения отломков правильно называть –репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами. В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома. Операционный доступ: 1. Тыльный; 2. Ладонный. Сочетание обоих доступов. Положение пациента на спине. Обезболивание: проводниковая анестезия. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь. Все операции ведутся под контролем ЭОПа (электронно-оптического преобразователя).
Закрытая репозиция и чрескожная фиксация спицами 
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе.
До операции:
После операции:
До операции:
После операции
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
• Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
• Нагноение в области металлоконструкции (крайне редко);
• Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.
Гипсовая техника в амбулаторной практике травматолога
С.Б. Королев, Н.Б. Точилина, С.П. Введенский
Н. Новгород, 2006 год
Врач любой специальности в своей практике обязательно встретится с человеком, которому наложена гипсовая повязка. В предлагаемом издании даны общие правила техники наложения, наиболее часто встречающихся в амбулаторной практике гипсовых повязок. Особое внимание уделено осложнениям, вызываемым гипсовой повязкой, и способам их предотвращения.
Учебно-методическое пособие предназначены для студентов, интернов и клинических ординаторов, обучающихся по специальностям «хирургия», «травматология» и др.
Предисловие
Цель предлагаемого издания — общие правила техники наложения при лечении в амбулаторной практике.
Наблюдения Нижегородского НИИ травматологии и ортопедии свидетельствуют о том, что причиной большинства серьезных осложнений при переломах лучевой кости в типичном месте и переломах лодыжек являются погрешности в правильном наложении гипсовых повязок и отсутствие контроля за больным в ближайшие дни. Имеющаяся литература монографического плана, посвященная данной проблеме, недоступна студентам.
В предлагаемом учебно-методическом пособии приводятся краткие исторические сведения о применении гипсовых повязок, освещена роль Н.И. Пирогова в распространении и совершенствовании метода наложения гипсовых повязок. Подробно излагаются показания к наложению повязок и все практические моменты техники гипсования.
Особое внимание уделяется необходимости наблюдения врача за больными с гипсовой повязкой, возможности возникновения осложнений и их профилактике.
Авторы надеются, что учебно-методическое пособие будет способствовать освоению студентами, интернами и клиническими ординаторами гипсовой техники и помогут предупредить осложнения, связанные с неправильным их наложением повязок и несвоевременным контролем.
Введение
Одним из принципов лечения переломов является обездвиживание сопоставленных отломков на весь период образования костной мозоли. Современная гипсовая повязка, отвечающая этому требованию, прошла долгий исторический путь. Со времен Гиппократа для обеспечения неподвижности сломанной кости использовались различные шины и отвердевающие повязки. Медицине известны различные вещества, обладающие свойством затвердевать с различной скоростью: гипс, клей, жидкое стекло, крахмал, творог, желатин, клейстер и др. Много столетий назад арабские врачи пользовались для лечения переломов глиной.
Главный хирург французской армии Наполеона I Ларрей рекомендовал пропитывать перевязочный материал смесью белка, свинцового уксуса и камфорного спирта. Широкое распространение в XIX веке получил способ изготовления неподвижных повязок из ткани, клейстера и картона, предложенный бельгийским врачом Сетана. Одна из первых успешных попыток использовать для фиксации переломов гипс принадлежит русскому хирургу Карлу Гюбенталю (1815). Он обливал раствором гипса поврежденную конечность сначала с одной стороны, затем с другой и закреплял полученную гипсовую повязку бинтами. Другой наш соотечественник, В.А. Басов (1843) предлагал помещать конечность в ящик с алебастром и смачивать его водой. Голландские врачи Матиссен и Лоо использовали полосы ткани, натертые сухим гипсом, которые смачивали водой по мере наложения повязки.
По-настоящему широкое распространение при лечении переломов гипсовые повязки получили во времена Николая Ивановича Пирогова, который обобщил предыдущий опыт и предложил более простой и надежный способ наложения гипсовой повязки, опубликовав в 1854 г. книгу «Налепная алебастровая гипсовая повязка в лечении простых и сложных переломов и для транспорта раненых на поле сражения». Метод Н.И. Пирогова состоял в следующем: конечность обертывали ветошью, приготовляли гипсовый раствор, рукава рубашек, кальсоны, чулки складывали в 2—4 слоя и опускали в гипсовую кашицу.
Пропитанные гипсом эти полосы растягивали «на лету», разглаживали с обеих сторон руками и накладывали на конечность продольно (лонгеты), укрепляя их поперечными полосами так, чтобы одна перекрывала половину другой. В области суставов полосы укладывались в виде восьмерок. Такая повязка повторяла контуры конечности и была очень прочной. Таким образом, Н.И. Пирогов впервые предложил наложение лонгетных и циркулярных повязок из ткани, пропитанной жидким гипсом.
В дальнейшем Гофф, Калот и Лоренц разработали методику наложения гипсовых повязок с использованием марлевых бинтов. В последнее время появились синтетические затвердевающие материалы, которые находят применение в медицине, но гипс остается непревзойденным быстро затвердевающим материалом, который обладает превосходными пластическими и гигиеническими свойствами.
Метод одномоментной ручной закрытой репозиции с фиксацией отломков гипсовой повязкой является среди современных методов лечения переломов исторически наиболее старым, но не утратившим своего значения до настоящего времени. Существенное изменение образа жизни современного человека наряду с гарантированными благами, к сожалению, привело к значительному росту травматизма, в структуре которого все большее место занимают тяжелые повреждения, требующие лечения в специализированных клиниках. Развитие хирургии в последние десятилетия вызвало появление новых, высокотехнологичных методов в травматологии, которые помогают спасать и возвращать к жизни и труду таких пострадавших. Наряду с этим часть пациентов с легкими травмами нуждается в оказании амбулаторной помощи в условиях травматологического пункта, куда обращаются и где лечатся больные не только с повреждением мягких тканей, но и с переломами.
Методом выбора лечения амбулаторных больных с переломами следует считать консервативный с помощью гипсовых повязок. Этот метод имеет свои преимущества — неинвазивность, малотравматичность, дешевизна, и при соответствующих показаниях, при умелой технике и внимательном наблюдении за больным на протяжении всего периода иммобилизации повязкой дает желаемый результат: перелом срастается, больной возвращается к прежнему образу жизни. Как и любой другой метод, консервативное лечение переломов наложением гипсовых повязок имеет свои недостатки и может вызывать серьезные осложнения, инвалидизирующие больного.
Показания и противопоказания для наложения гипсовой повязки
Гипсовые повязки широко применяются в травматологии после выполнения нестабильного остеосинтеза, при лечении больных с переломами методом скелетного вытяжения в качестве последующей иммобилизации и в детской ортопедии. Как самостоятельный метод лечения гипсовые повязки являются незаменимыми в амбулаторной практике при лечении больных со свежими переломами костей кисти, предплечья, надмыщелковыми переломами плеча у детей, костей стопы, переломами лодыжек, некоторыми переломами большеберцовой кости, другими словами, при лечении таких переломов, которые, во-первых, могут быть отрепонированы одномоментно вручную или с помощью каких-либо приспособлений, и во-вторых, после репозиции которых отломки будут надежно удерживаться наложенной гипсовой повязкой.
Противопоказанием для наложения гипсовой повязки являются местные инфекционные осложнения: флегмоны, гнойные затеки, анаэробная инфекция, гангрена, ишемические расстройства конечности.
Противопоказано также наложение больших гипсовых повязок (торакобрахиальная, Дезо, кокситная) больным пожилого возраста.
Свойства гипса
Основным материалом для производства гипса, применяемого в медицине, служит широко распространенный в природе минерал — гипсовый камень, представляющий собой дигидрат сульфата кальция (СаSО4·2Н2О). Гипсовый камень медленно прокаливают при температуре не выше 130°С, при этом он частично теряет воду и превращается в полугидрат сульфата кальция, или так называемый жженый гипс, который обладает способностью после смешивания с водой образовывать прекрасный пластический материал, быстро затвердевающий в приданной ему форме. Этим свойством и пользуются в медицинской практике для наложения повязок.
Хранить гипс следует в сухих помещениях в закрытых емкостях, так как он имеет свойство поглощать влагу из атмосферного воздуха и при этом теряет способность быстро затвердевать.
Существуют разные сорта гипса. Хорошие сорта гипса имеют несколько желтоватый оттенок, который зависит от правильного прокаливания. Недокаленный гипс имеет белоснежный цвет. Для изготовления хорошей повязки гипс должен быть наощупь как мука, без комков и крупинок. Для этого его просеивают через частое сито. Для оценки качества гипса проводят пробу: берут немного гипса и смешивают с таким же количеством теплой воды до получения консистенции сметаны. Следует отметьть, что чем ниже температура воды, тем медленнее застывает гипс. Обычно берется вода температуры 30—35°С. Образовавшаяся кашица тонким слоем размазывается по тарелке и определяется срок затвердевания гипса (он должен быть равен 3—5 мин). Если отвердевание гипса происходит гораздо позднее, то качество порошка оценивается как низкое, и он считается непригодным для использования. Затем гипсовая пластинка снимается с тарелки и ломается на части. Плохой гипс легко ломается и крошится.
Ручной способ изготовления гипсовых бинтов
В настоящее время гипсовые повязки накладываются из гипсовых марлевых бинтов. Существуют машинные способы изготовления гипсовых бинтов и ручной способ, который позволяет получить более качественный гипсовый бинт.
Что значит циркуляция гипсовой повязки
Наличие перелома — это не показание к наложению гипсовой повязки. Гипсовые повязки используют, чтобы иммобилизовать перелом кости для ускорения заживления, устранения боли за счет покоя и для стабилизации нестабильного перелома.
Гипсовые бинты представляют собой полосы хлопчатобумажной ткани, пропитанные декстрозой или крахмалом и для жесткости импрегнированные порошком полугидрата сульфата кальция. При добавлении воды к сульфату кальция происходит реакция с выделением тепла, которое ощущают и больной, и врач, накладывающий гипс.
Для того чтобы гипс застывал с разной скоростью, к нему добавляют различные ускоряющие застывание вещества. Обычная поваренная соль замедляет схватывание гипса; при необходимости можно добавить соль прямо в воду. Ускорение застывания происходит при повышении температуры воды или при добавлении в воду квасцов. Чем ниже температура воды, тем медленнее застывает гипс.
Существует несколько методов наложения гипсовой повязки. Гипсовые повязки, накладываемые непосредственно на кожу, хотя и предпочитаемые некоторыми врачами в прошлом, в настоящее время не применяют из-за вызываемых ими осложнений — пролежней от давления и нарушений кровообращения. Наиболее распространенный современный метод — надевание на конечность трубчатого бинта в начала и в конце планируемой гипсовой повязки с последующим обматыванием конечности полотняной подкладкой от дистального к проксимальному концу.
Слишком толстый слой подкладки снижает эффективность гипсовой повязки и позволяет избыточную подвижность. Обычно чем толще подкладка, тем больше требуется гипса. Вата, помещаемая между гипсом и кожей, смягчает давление повязки и улучшает фиксацию конечности, компенсируя некоторое сжатие тканей после наложения гипса. Гипсовая повязка должна раскатываться в том же направлении, что и ватная прокладка, каждый последующий тур бинта перекрывает предыдущий наполовину.
Ее всегда следует накладывать в поперечном направлении так, чтобы моток гипсового бинта почти постоянно находился в контакте с поверхностью конечности. Каждый виток следует слегка направлять вокруг конечности, оказывая давление, придающее форму повязке возвышением большого пальца. Каждый слой разглаживают возвышением большого пальца правой руки, в то время как левая рука ведет тур за туром. По мере уменьшения объема конечности для ровной укладки повязки большим и указательным пальцами правой руки делают небольшую складочку перед каждым разглаживанием оборота бинта.
После наложения повязки ее разглаживают ладонями обеих рук и возвышенностями больших пальцев. Помните, что прочность и долговечность гипсовой повязки обеспечиваются спаиванием каждого предыдущего слоя бинта с последующим разглаживающими движениями обеих рук. Нужно постараться сделать оба конца повязки одинаковой толщины, избегая утолщать ее в центре, поскольку это снижает устойчивость фиксации места перелома. Обычной ошибкой является использование большого числа узких бинтов вместо нескольких широких, что придает повязке бугристый вид. Для гипсования обычно применяют бинты шириной 10, 15 и 20 см. Другой частой ошибкой является недостаточно плотное наложение повязки, особенно на более объемной проксимальной части конечности. В этом месте требуется более плотное прилегание, чем в дистальном отделе.
Если необходимо укрепить гипсовую повязку, например гипсовый сапожок у тучного больного, то спереди накладывают дополнительную пластину, но ни в коем случае не дополнительные шины сзади, так как последние только утяжеляют, но не укрепляют повязку. Гипсовые сапожки просты в изготовлении и им следует отдавать предпочтение перед гипсовой повязкой с подстопником, хотя последний остается широко используемым приспособлением для амбулаторных больных.
Подстопник следует располагать под центром стопы, посредине расстояния между задним краем пятки и дистальным отделом основания пальцев стопы.
Накладывая гипсовую повязку на верхнюю конечность, надлежит оставить свободной кисть, завершив формирование повязки у дистальных головок пястных костей с тыльной стороны и у проксимальной сгибательной складки на ладони, чтобы пальцы могли свободно двигаться.
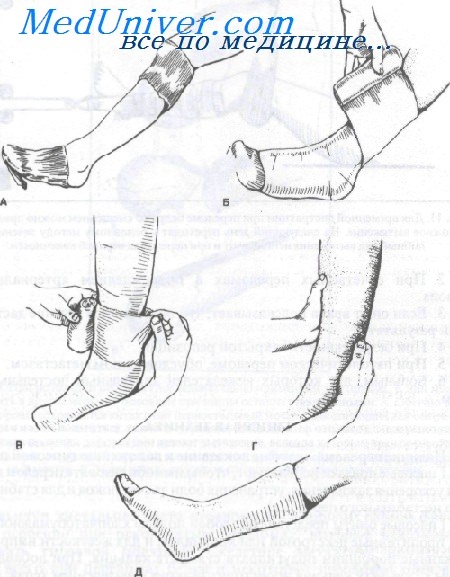
А. Для укрывания кожных покровов выше и ниже места расположения гипсовой повязки используют трубчатый бинт.
Б. Непосредственно под слой гипса подкладывают вебрил или другой мягкий хлопчатобумажный материал.
В. Гипсовую повязку накладывают, как показано на рисунке, левой рукой. Правой рукой разглаживают гипс и подворачивают верхние уголки, которые образуются из-за разной толщины конечности.
Г. Каждый тур гипсового бинта разглаживают возвышением большого пальца и ладонями обеих рук для склеивания промежутков и формирования дополнительной опоры.
Д. Заключительный этап — подворачивание назад края трубчатого бинта и наложение последнего тура гипсовой повязки после ее моделирования до желаемой формы.
Если перелому сопутствуют разрыв или любые другие повреждения кожи, требующие лечения, в гипсовой повязке можно прорезать окно. При вырезании окна рану прикрывают толстой салфеткой из стерильной марли, а затем обычным способом накладывают гипс. После наложения гипсовой повязки над «выпуклостью» вырезают окно. Дефект всегда нужно покрывать повязкой и куском резиновой губки или войлока, плотно закрепляя на месте небольшой повязкой. Это позволит избежать выпячивания мягких тканей, последующего опухания и изъязвления кожи.
Существует много типов гипсовых повязок, но они не применяются врачами неотложной помощи и поэтому здесь не рассматриваются.
Лонгеты также используют для лечения переломов, как правило, задние лонгеты для нижней конечности при переломах лодыжек и костей стопы и аналогичные лонгеты для иммобилизации переломов костей верхней конечности. Преимущество лонгет в том, что они позволяют опухание мягких тканей без нарушения циркуляции. К месту повреждения можно приложить пузырь со льдом, поскольку лонгета не препятствует проникновению холода в ткани и максимальному проявлению его эффекта.
По этой причине, а также из-за легкости наложения лонгеты часто используют для экстренной и временной иммобилизации переломов. Однако лонгета допускает значительную подвижность и недостаточную стабильность там, где после репозиции требуется надежная фиксация.
В последнее время в практику внедрены легкие пластиковые лонгеты, проницаемые для рентгеновских лучей, которые можно носить в течение длительного времени. Их можно смачивать водой, не боясь размягчения или повреждения. При свежих переломах их применение ограничено, чаще они используются в качестве повторных или этапных повязок. Особенно они эффективны при открытых переломах, поскольку больной может принимать сеансы водотерапии, не снимая повязки. Однако их труднее наложить и еще труднее смоделировать.
Пролежни — осложнения, развивающиеся от чрезмерного давления гипсовой повязкой. В этом случае больные жалуются на жгучие боли или дискомфорт. Избежать этого можно, устранив острые края или выступы гипсовой повязки. Войлочные прокладки, помещаемые между слоями подкладки в гипсовой повязке, имеют тенденцию смещаться, что может стать причиной образования пролежней.
Контроль за гипсовой повязкой. Каждый больной с циркулярной гипсовой повязкой должен получить письменные инструкции с описанием симптомов ишемии от сдавления. Усиливающаяся боль, опухание, похолодание или изменение цвета кожи дистального отдела конечности — признаки чрезмерного сдавления гипсовой повязкой. Больного необходимо осмотреть немедленно: он должен быть информирован об опасности игнорирования подобных проблем. В качестве общего правила авторы рекомендуют проверять на наличие признаков расстройства кровообращения любую циркулярную гипсовую повязку на следующий день.
Больной должен быть проинструктирован о необходимости придания ноге приподнятого положения для избежания подобного осложнения.
Если повязка слишком тугая, следует разрезать не только гипс, но и внутреннюю прокладку, что значительно уменьшит сдавление. Исследования показали, что при рассечении только гипсовой повязки значительного уменьшения сдавления не происходит. В то же время рассечение и гипса, и подкладки существенно уменьшает последнее.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021