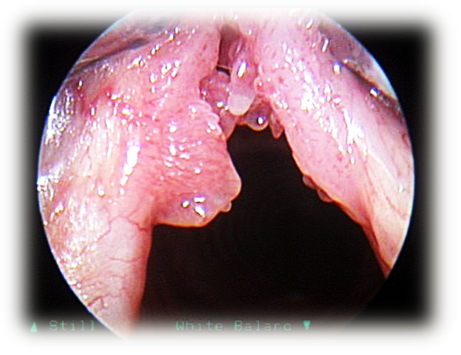
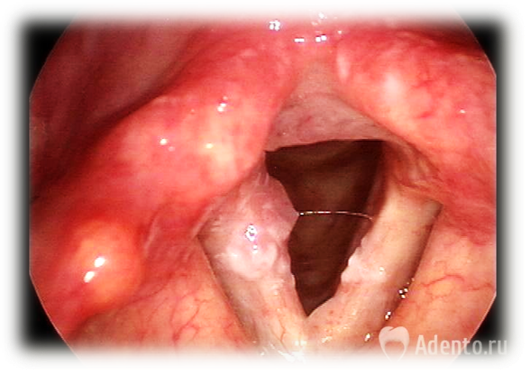
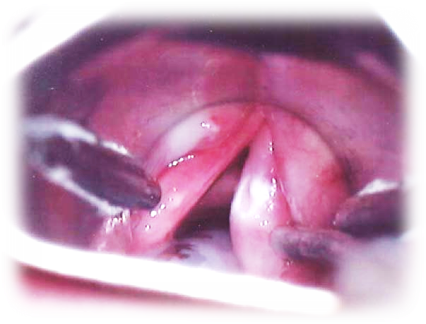
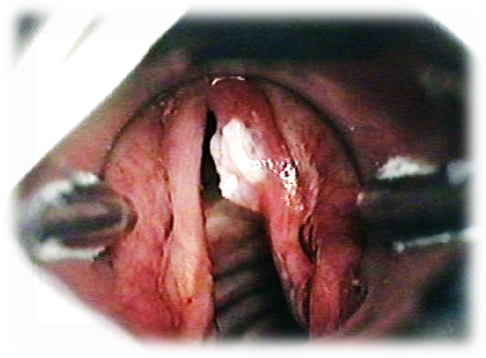
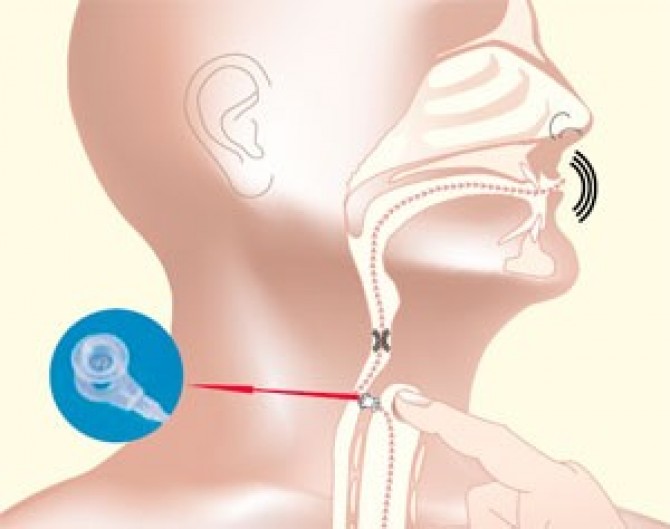
Осиплость голоса: причины и лечение
4.00 (Проголосовало: 4)
Осиплость голоса – это изменение привычного для человека голоса, снижение его звучности, приглушенность.
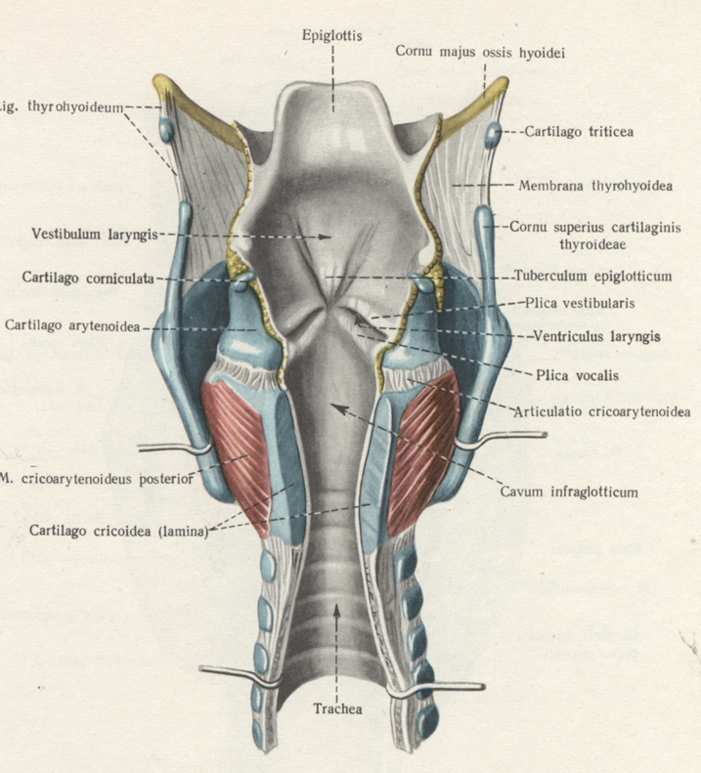
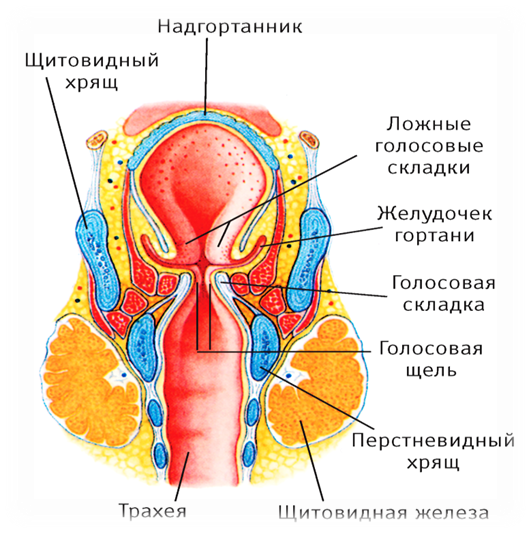
Голосообразование
Причины осиплости голоса
Причины осиплости голоса могут быть воспалительного и не воспалительного характера. Переохлаждение и инфекция, приводящие к воспалению носоглотки и верхних дыхательных путей, могут быть причиной осиплости голоса. При заболеваниях нижних дыхательных путей, сопровождающихся интенсивным кашлем, очень часто в процесс вовлекаются голосовые связки, что может приводить к осиплости голоса. Изменение голоса может быть следствием раздражения связок и их несмыканием из-за кислотного (гастроэзофагального) рефлюкса. Осиплость может наступает при наличии образований на голосовых связках. Так же фактором риска для возникновения осиплости является курение и постоянное перенапряжение голосовых связок по разным причинам. Это почти всегда дает осиплость голоса особенно в утреннее время. Осиплость голоса может возникать из-за нервного перенапряжения, стресса.
Факторы риска
Неблагоприятные факторы влияющие на нормальное голосообразование:
Лечение осиплости голоса
Лечение осиплости голоса заключается прежде всего в лечении основного заболевания, которое привело к осиплости.
При появлении первых признаков нарушения голоса необходимо обратиться к врачу оториноларингологу, для осмотра области гортани, установления причин осиплости и назначения адекватного лечения.
До посещения врача необходимо обеспечить полный покой голосовым связкам. Нельзя кричать или разговаривать на повышенных тонах, это может привести к ухудшению состояния вплоть до полного исчезновения голоса.
Профилактика
Профилактические меры, в основном, заключаются в повышении иммунитета и ведении здорового образа жизни. Необходимо исключить курение и алкоголь, дышать через нос, пить достаточное количество воды, следить за питанием, не напрягать голосовые связки, без веских на то причин, и избегать стрессовые ситуации.
В «ЛОР клинике №1» высококвалифицированные врачи оториноларингологи, проведут осмотр гортани и других ЛОР органов с применением эндоскопической техники. Оценят структуры гортани, подвижность голосовых связок и полноценность их смыкания. Будет дана консультация, проведена полная диагностика и назначено адекватное лечение.
Потеря голоса: причины, симптомы, способы лечения
Афония или потеря голоса возникает из-за повреждения голосовых связок по ряду факторов различной этиологии:
1) инфекционные заболевания (простуда, грипп, ларингит, ангина);
2) перенапряжение голосовых связок;
3) алкоголь и курение;
4) чрезмерное употребление кофе, чая, газированных напитков и острых блюд;
5) стрессы, перенапряжение и психические травмы.
Когда голос пропал частично, скорее всего, будут наблюдаться следующие симптомы:
и другие неприятные ощущения.
При полной потере голоса могут сохраняться все эти болезненные симптомы, но речь будет отсутствовать полностью.
Бывают и такие состояния, когда голос внезапно пропал, а температуры нет, чаще всего такая афония вызвана перенапряжением, стрессами и психическими травмами.
Что делать при потере голоса, охриплости и что принимать? Конечно, самым правильным решением будет обратиться к врачу. Проблемами голосовых связок занимаются отоларингологи (лор-врачи) и фониатры (специалисты, по вопросам патологии голосового аппарата). Если голос пропал, а температуры нет, многие либо не обращают внимания на своё состояние, либо начинают заниматься самолечением, хотя лучше всего обратиться за диагнозом к специалисту. Врач выявит причину и назначит адекватное лечение.
Как лечить своими силами и помочь голосовым связкам:
Лечение назначает врач, после тщательной диагностики пациента и выявления типа афонии.
Существуют следующие типы афонии:
При потере голоса любого типа могут быть рекомендованы пастилки «Исла».
Многие пациенты задаются вопросом, как срочно восстановить голос. Главным советом будет своевременное обращение к врачу отоларингологу за консультацией для выявления причины отсутствия голоса и покой голосовых связок.
Лейкоплакия голосовых связок – рак гортани
Что такое лейкоплакия голосовых связок и рак гортани?
Рак гортани (карцинома гортани)
Карциномы гортани подразделяют на три группы на основании их локализации.
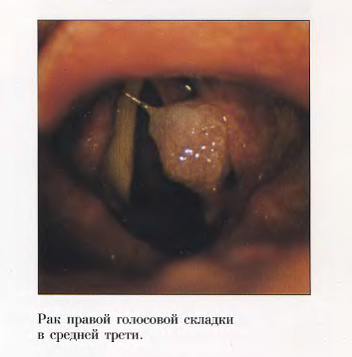
Среди карцином гортани карцинома голосовой щели, ограничивающаяся, главным образом, поверхностью голосовых складок, составляет 60%.
Так как доктор Вольт проводит операции при раке гортани только в области голосовых складок, ниже будет представлена исключительно карцинома голосовых складок, т.е. связочный рак гортани.
Плоскоклеточная карцинома голосовой складки
Лейкоплакия голосовых связок
Лейкоплакия представляет собой белесоватое изменение ткани в области поверхности голосовых складок, которое может иметь как локальную, так и диффузную формы распространения.
Из лейкоплакии голосовых складок может развиться рак голосовых связок, однако по внешнему виду с уверенностью определить доброкачественность или злокачественность данного поражения не представляется возможным. Поэтому здесь необходимо гистологическое исследование, проводимое врачом-специалистом.
Лейкоплакия голосовых связок
Как возникает лейкоплакия голосовых связок – рак гортани?
К наиболее частым причинам, благоприятствующим возникновению лейкоплакии голосовых складок и рака гортани, относятся курение и злоупотребление алкоголем. История болезни пациентов с этим заболеванием обнаруживает многочисленные однозначные свидетельства наличия как минимум одного из вышеназванных факторов риска. Кроме того, гортанно-глоточный рефлюкс кислого желудочного сока в область гортани и глотки вполне может способствовать стимуляции развития лейкоплакии голосовых складок и рака гортани.
Кроме того, лейкоплакия в области голосовой связки может возникнуть в результате хронического воспаления гортани, т.е. хронического ларингита. У пациентов с многолетним хроническим ларингитом, возникшим, возможно, на основании хронического употребления табака, из первичной лейкоплакии может развиться рак голосовых связок.
Какие жалобы могут возникнуть в результате лейкоплакии голосовых связок – рака гортани?
Лейкоплакия голосовых связок, которая рассматривается как т.н. предрак рака гортани, в зависимости от своего размера вызывает, чаще всего, охриплость в большей или меньшей степени. Охриплость является первым ярко выраженным симптомом при заболеваниях слизистой оболочки голосовых складок. При значительном увеличении размера могут дополнительно появиться постоянное чувство инородного тела в горле и затрудненное глотание.
Здесь необходимо указать на то, что на основании одного лишь симптома охриплости невозможно сделать вывод о доброкачественном или злокачественном процессе в голосовых складках. Поэтому длящаяся больше двух-трех недель охриплость должна в обязательном порядке быть обследована врачом-специалистом в рамках ларингоскопии.
Какие существуют возможности лечения?
При первом появлении впервые ограниченного белесоватого налета:
Лейкоплакия голосовых связок, как возможная предстадия рака гортани, должна быть в обязательном порядке исследована гистологически в целях исключения возможной злокачественности. Поэтому фонохирургическое вмешательство является первоочередным методом лечения.
Лишь при возникновении впервые ограниченных белесоватых налетов допустимо приблизительно 10-дневное интенсивное лечение медикаментами и ингаляциями.
Если данное лечение не оказало никакого эффекта на налеты, необходимо немедленное хирургическое вмешательство.
Фонохирургическое вмешательство при лейкоплакии голосовых связок должно проводится в щадящем голосовом режиме. Слишком обширное удаление лейкоплакии в пределах здоровых тканей часто приводит после операции к значительной необратимой охриплости. Поэтому в данном случае следует прибегать к предельно осторожному хирургическому оперативному методу. Фонохирургические возможности вмешательства подробно описаны на странице «Операция при лейкоплакии голосовых связок».
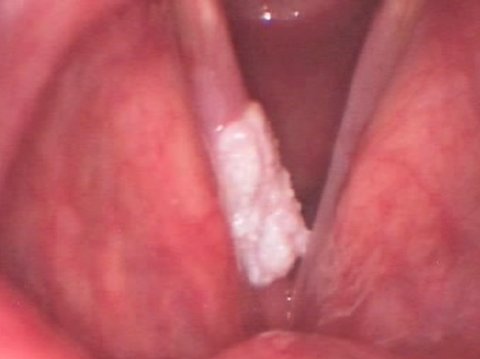
Пример фонохирургического лечения лейкоплакия голосовых связок.
Лейкоплакия голосовых связок до операции
Лейкоплакия голосовых связок после операции
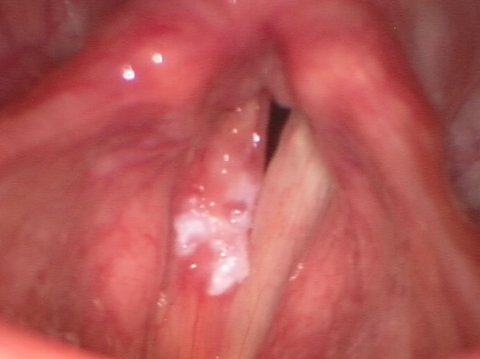
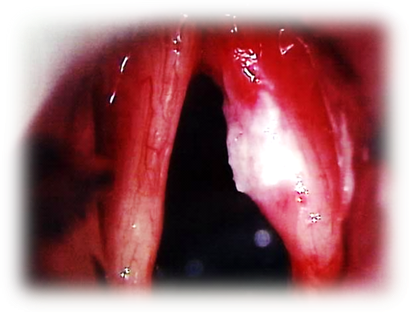
Пример фонохирургического лечения карциномы голосовых связок
Карцинома голосовых связок до операции
Карцинома голосовых связок после операции
Правда и мифы о лейкоплакии голосовых связок
Понятие лейкоплакии голосовых связок представяет собой прекарциному, т.е. возможную предстадию рака гортани. Однако, на основании этого аспекта злокачественность не может быть исключена, как и не может быть определена доброкачественность. Поэтому при отсутствии реакции организма на медикаментозное или соответственно ингаляционное лечение, пациенту настоятельно рекомендуется фонохирургические вмешательство. Здесь неизбежен забор пробы ткани для гистологического исследования.
Если в этом случае подтвердится злокачественность, необходимо обсудить дальнейшие терапевтические меры. Здесь могут быть приняты во внимание как фонохирургия, облучение, так и химиотерапия.
С другой стороны, также следует указать на тот факт, что белесоватые изменения голосовых складок зачастую очень хорошо реагируют на противовоспалительные медикаменты и могут рассосаться на фоне этого лечения.
Лейкоплакия голосовых связок. Пример из практики
52-летний музыкант обратил внимание на увеличившуюся за последние несколько месяцев охриплость. Он рассказал, что голос поначалу стал немного глухим и сиплым, через несколько месяцев установилась значительная охриплость. Кроме того, голос становился ниже. Петь на уроках музыки стало все труднее и труднее, а с недавних пор он больше не в состоянии брать высокие ноты.
Пациент сообщил, что курит приблизительно 10 сигарет в день. Алкоголь употребляет крайне редко. Около полугода назад у него возник ларингит, мучивший его в течение нескольких месяцев. Пациент считает, что это было началом его охриплости.
Видеостробоскопия, проведенная врачом-специалистом, показала в средней трети правой голосовой складки выраженное лейкоплакическое изменение. Изменение больше не ограничено в плоскости и обнаруживает т.н. экзофитный рост, т.е. диффузную формацию ткани на поверхности голосовой складки. Правая голосовая складка по сравнению с левой заметно покрасневшая, однако, дыхательная подвижность нормальная. Вибрационная способность правой стороны по сравнению с левой также ограничена. Звучание голоса хриплое, средний регистр голоса заметно понижен. Певческий голос практически исчез.
Пациенту была срочно рекомендована фонохирургическая операция. При этом применялся метод пластической реконструкции. В ходе операции наблюдался лейкоплакический участок, распространившийся поверхностно на половину тела голосовой складки.
В связи с этим был выбран метод аккуратной декортикации. При этом удаляется поверхностная слизистая оболочка, однако нижние участки собственной пластинки (lamina propria) остаются, так что после операции можно рассчитывать в значительной степени на хороший голос.
В результате гистологического исследования была установлена предстадия рака гортани. Речь идет о т.н. преинвазивной карциноме (carcinoma in situ). Это следует расценивать как предрак, из которого мог бы развиться рак гортани.
После 14-дневного щадящего голосового режима и поддерживающей медикаментозной терапии пациенту был возвращен голос. Он стал густым и ясным. Пациент сообщает, что средний регистр голоса снова звучит, как до развития охриплости. Он ощущает, что голос снова стал приятным и способным выдерживать нагрузки.
Через полгода пациент явился на повторный контроль. Он продолжает свою профессиональную деятельность в качестве учителя музыки, его голос в порядке. Видеостробоскопия показала ровное состояние голосовых складок без признаков воспаления и хорошую вибрационную способность обеих складок. Прооперированная голосовая складка обнаруживала по отношению к непрооперированной лишь незначительное ограничение при сдвиге прикраевых участков слизистой оболочки голосовых складок.
Фиброма гортани
Что такое?
Фиброма гортани – это доброкачественное образование на голосовых связках. Лечением заболевания занимается врач-отоларинголог.
С фибромой голосовых связок чаще сталкиваются мужчины среднего возраста. Заболевание возникает из-за регулярных избыточных нагрузок на связки и воздействия неблагоприятных факторов (курение, употребление алкоголя, хронические воспалительные заболевания горла).
Голосовые связки представляют собой складки слизистой гортани, внутри которых присутствует хрящевая ткань. Фиброма образуется при избыточном разрастании соединительнотканных волокон. Внешне выглядит как округлое или узелковое образование диаметром до 1 см розового, белесого или красного цвета (при наличии большого количества кровеносных сосудов). Чаще образуется у внешнего края связок.
Фиброма – доброкачественная опухоль. Образование растет медленно, не склонно к озлокачествлению и проникновению в здоровые ткани. Однако определенный онкологический риск присутствует. При развитии заболевания подвижность связок сохраняется, но их функции могут нарушаться.
Фибромы классифицируют на мягкие и твердые. Образование может иметь вид узла или прикрепляться к связке за счет тонкой ножки, напоминая полип. В этом случае риск малигнизации (озлокачествления) минимален. Если же фиброма прикрепляется за счет широкой ножки и активно снабжается кровью, со временем она может стать злокачественной опухолью. Заболевание требует лечения, поскольку может стать причиной серьезных проблем с голосом, дыханием и привести к развитию других неблагоприятных последствий.
Симптомы фибромы гортани
Заболевание способно длительное время развиваться бессимптомно. Если фиброма локализуется под голосовой связкой, клинические проявления появляются только периодически, например, после глубокого дыхания или кашля.
Основным признаком поражения голосовых связок являются проблемы с речью. Пациент замечает у себя следующие симптомы:
Крупные фибромы могут вызывать тянущую боль в шее. Образование провоцирует у человека ощущение инородного тела или давления в горле. Возможно длительное легкое покашливание. При повреждении сосудов гортани при кашле выделяется кровь. Опухоль способна затруднять дыхание и вызывать одышку. В редких случаях фиброма становится причиной резкого прекращения дыхания и без правильной помощи может стать причиной удушья (асфиксии).
Причины фибромы гортани
Фиброма гортани может быть врожденным или приобретенным заболеванием. Врожденную форму провоцируют нарушения эмбрионального развития, неблагоприятное влияние на организм матери инфекционных факторов, плохой экологии, радиации, лекарственных препаратов. Приобретенная фиброма возникает в результате длительного отрицательного влияния повреждающих факторов на голосовые связки и другие ткани гортани. Предрасположенность к заболеванию повышена в следующих ситуациях:
Провоцирующим фактором роста опухоли может стать травма (в результате установки дыхательной трубки), вынужденное длительное дыхание ртом, неблагоприятные климатические условия (сухой горячий воздух), перенесенное вирусное заболевание, патология пищеварительного тракта или гормональные сбои.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика фибромы гортани
С признаками фибромы гортани следует обращаться к врачу-отоларингологу. Обследование начинается с опроса и сбора анамнеза. Врач уточняет жалобы пациента и давность появления симптомов. Подозрение на фиброму может возникнуть еще во время осмотра с помощью зеркал. При задней ларингоскопии может быть обнаружено округлое образование или узел белого либо розового цвета. Для сбора дополнительных сведений проводят следующие аппаратные процедуры:
С помощью инструментальных методов диагностики врач выясняет размеры, точную локализацию опухоли, ее структуру, форму, влияние на окружающие ткани. На основании этих сведений отоларинголог подбирает оптимальную тактику лечения. Природу образования можно определить только после его удаления или посредством биопсии с помощью гистологического анализа.
Предоперационное обследование подразумевает консультации с терапевтом, анестезиологом и другими узкопрофильными специалистами, если у пациента есть иные хронические заболевания. Инструментальное обследование включает ЭКГ, при необходимости – УЗИ внутренних органов. На лабораторном этапе подготовки требуется сдать общий анализ крови, коагулограмму, тесты на венерические инфекции, анализ мочи.
Мнение эксперта
Фиброма гортани – редкая опухоль, которая способна заметно подорвать общий уровень здоровья и социальной активности человека. При выявлении хоть минимальных отклонений в состоянии голоса, которые невозможно объяснить стандартными причинами, стоит записаться к отоларингологу на консультацию.
Специалист проведет несложный объективный осмотр с использованием эндоскопического оборудования и установит верный диагноз, на основании которого выработает тактику лечения.
Новикова Александра Владимировна,
врач-отоларинголог, врач первой категории
Методы лечения фибромы гортани
Фиброма гортани лечится только хирургическим способом.
Для устранения образования возможно применение щадящих малоинвазивных методик, если заболевание выявлено на ранних стадиях, и опухоль имеет небольшие размеры.
Для пациентов с фибромой гортани наблюдательную тактику не применяют, поскольку рано или поздно образование станет причиной речевых расстройств и проблем с дыханием.
Ввиду хоть и незначительного риска малигнизации медлить с хирургическим лечением нежелательно.
Консервативное лечение фибромы гортани
Медикаментозная терапия может проводиться перед операцией, если у пациента будут выявлены хронические заболевания внутренних органов в стадии обострения либо инфекционно-воспалительные патологии ЛОР-органов, дыхательной системы, полости рта.
Консервативное лечение применяется в послеоперационный период для профилактики осложнений. Терапия подразумевает употребление обезболивающих, противовоспалительных, антибактериальных препаратов и подбирается в индивидуальном порядке.
Хирургическое лечение фибромы гортани
Для удаления фибромы гортани проводятся малотравматичные микрохирургические операции с использованием ультразвукового или лазерного оборудования. Второй вариант предпочтительнее, поскольку предполагает выполнение манипуляций с помощью концентрированного луча, который «запаивает» поврежденные сосуды и предотвращает кровопотерю. Минимизация размеров послеоперационной раны сокращает риск инфекционных и воспалительных осложнений.
Во время хирургического вмешательства используются специальные микрохирургические приборы. Все манипуляции хирург проводит под многократным оптическим увеличением, что позволяет свести к минимуму травматизацию здоровых тканей. Сначала врач рассекает слизистую в зоне фибромы, выделяет опухоль и иссекает ее с помощью лазера. Затем края раны соединяются, и операция считается завершенной. Хирургическое вмешательство занимает 60-90 минут, проводится под общим наркозом.
В тяжелых случаях, если фиброма имеет крупные размеры, удаление проводят посредством разреза на шее. При злокачественном перерождении образования пациенту требуются курсы химио- и лучевой терапии.
Рак гортани
Заболевание характеризуется появлением злокачественного эпителиального новообразования, которое поражает разные отделы гортани. Образование способно к инфильтративному или экзофитному росту. Болезнь в процессе развития дает как регионарные, так и отдаленные метастазы.
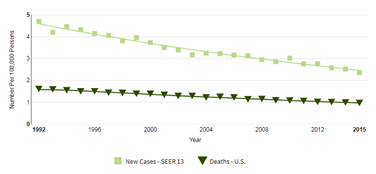
Эпидемиология
Предлагаем ознакомиться с визуализированной статистикой по США за 1992-2015 гг. График показывает смертность и число впервые диагностированных случаев.
Гортань – область горла, которая располагается между трахеей и корнем языка. В ее строении присутствуют голосовые связки, при вибрации которых формируется голос человека.
Чтобы дать определение распространенности процесса, нужно учитывать анатомию гортани. Она разделяется на 3 отдела по ряду особенностей: различия слизистой и подслизистого слоя, лимфо- и кровообращения и др. Рассмотрим основные отделы органа:
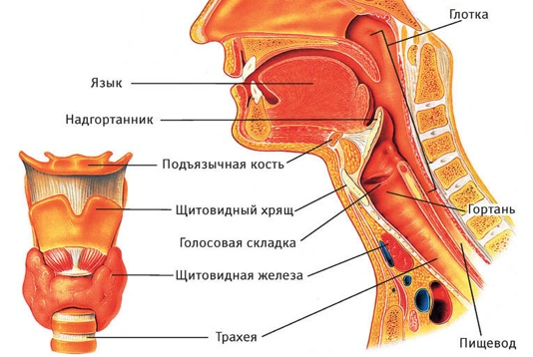
Этой градацией в значительной степени определяются различия в течении заболевания. Чаще всего поражается складочный и надскладочный отделы (50-70%), при этом заболеваемость по складочному отделу составляет 30-40% случаев, а по подскладочному – 3-5%. Самое злокачественное течение – если опухоль поражает вестибулярный отдел. В этом случае с частотой 40-60% развиваются метастазы. Самый благоприятный прогноз – если поражен складочный отдел. Метастазы при этом диагностируются в 5-12% случаев. При поражении новообразованием подскладочного отдела показатели – примерно такие же.
Особенности развития метастазов, в зависимости от локализации онкологии
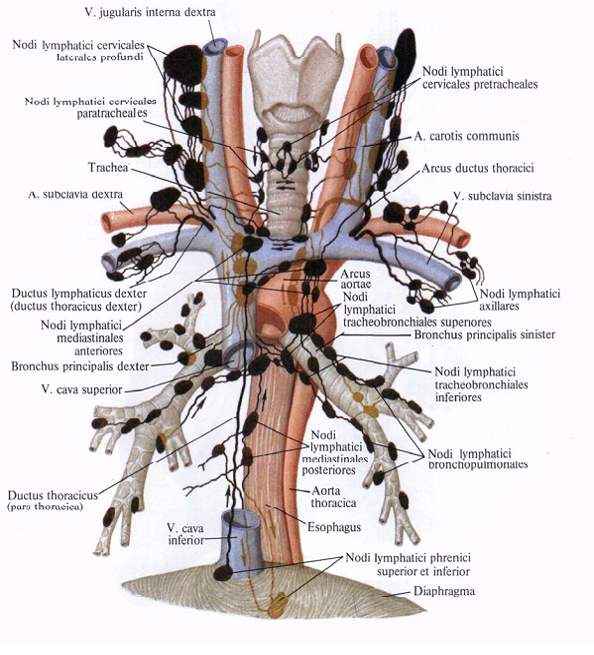
Здесь присутствует хорошо развитая лимфатическая сеть, которая способствует тому, чтобы опухоль быстро распространялась по местной и регионарной локализации. В основном метастазы поражают верхнюю и среднюю группу лимфоузлов, находящихся в глубокой яремной цепи, – 50-60% случаев. Метастазы локализуются:
Благодаря малому лимфообращению, метастазы отмечаются здесь редко. В 5-12% случаев они обнаруживаются в средних глубоких яремных лимфоузлах.
Регионарные метастазы встречаются в 5-12% случаев. При этом в 20% случаев они развиваются в претрахеальных и предгортанных лимфоузлах. Лимфа двигается по направлению нижних глубоких яремных лимфоузлов, где тоже диагностируется метастазирование.
Отдаленные метастазы наиболее часто диагностируются в ребрах, легких, средостении.
Предраковые заболевания
Рассмотрим патологии, которые предшествуют раку гортани:
Факторы риска
Важно понимать, что наличие перечисленных факторов не означает, что вы обязательно столкнетесь с раком, однако и их отсутствие не гарантирует того, что у вас нет онкологии.
Основные факторы, повышающие риск заболеть раком гортани:
Подтверждение тому, что алкоголь и курение повышают риск развития заболевания найдено в исследованиях, которые посвящены изучению того, как ведет себя опухолевый ген-супрессор р53. В соответствии с этими исследованиями среди всех больных раком гортани в 42% была выявлена мутация этого гена. У тех, кто одновременно пьет и курит, мутация отмечалась в 58% случаев. У тех, кто курит, но не пьет, – в 33%. У непьющих и некурящих мутация происходила всего в 17% случаев. Кроме того, у некурящих и непьющих людей мутация р53 отмечалась на участке ДНК, который более характерен для эндогенных мутаций.
Стадии заболевания
Рассмотрим TNM клиническую классификацию. В соответствии с ней символ N обозначает, есть ли метастазы в регионарных лимфоузлах (л/у):
Символ М показывает, есть ли отдаленные метастазы:
Классификация опухолей по символу Т с учетом локализации в гортани
| Надсвязочный отдел | Т1 | Опухоль находится только в надсвязочной части, голосовые связки подвижны |
| Т2 | Поражена слизистая нескольких анатомических областей связочной или надсвязочной части либо зона вне надсвязочной части (медиальная стенка грушевидного синуса, слизистая корня языка и др.) без фиксации гортани | |
| Т3 | Новообразование ограничивается гортанью с фиксацией голосовых связок и/или распространено на заднюю часть гортанного хряща, ткань в преднадгортанной области; эрозия щитовидного хряща минимальна | |
| Т4а | Опухоль поражает щитовидный хрящ и/или распространена на мягкие ткани вокруг гортани: пищевод, шею (наружные и глубокие мышцы), щитовидную железу, лентовидные мышцы, язык | |
| Т4b | Новообразование поражает средостение либо оболочку сонной артерии, а также предпозвоночную область | |
| Связочный отдел | Т1 | Новообразование ограничивается голосовыми связками, не нарушает их подвижность, в процесс могут быть вовлечены задняя и передняя комиссуры |
| Т1а | Новообразование ограничивается одной голосовой связкой | |
| Т1b | Поражены обе голосовые связки | |
| Т2 | Патология поражает под- и/или надсвязочную зоны, нарушает подвижность голосовых связок | |
| Т3 | Поражена только гортань с фиксацией голосовых связок и/или опухоль прорастает в надсвязочную область и/или провоцирует эрозию щитовидного хряща | |
| Т4а | Опухолью поражены ткани вокруг гортани (лентовидные мышцы, трахея, глубокие/наружные мышцы языка, шея, пищевод, лентовидные мышцы) или щитовидный хрящ | |
| Т4b | Новообразование проросло в средостение, предпозвоночное пространство или оболочку сонной артерии | |
| Подсвязочный отдел | Т1 | Новообразование ограничивается подсвязочной областью |
| Т2 | Опухоль поражает одну или две голосовые связки, подвижность – свободная или ограниченная | |
| Т3 | Новообразование не выходит за пределы гортани с фиксацией голосовых связок | |
| Т4а | Новообразование прорастает в щитовидный либо перстневидный хрящ и/или поражает ткани, расположенные вокруг гортани (щитовидная железа, шея, включая наружные/глубокие мышцы языка, трахея, лентовидные мышцы) | |
| Т4b | Опухоль распространяется на предпозвоночное пространство, оболочку сонной артерии либо средостение |
Таблица общей группировки заболевания по стадиям
Симптомы и клиническая картина
Клиническая картина заболевания различна, в зависимости от пораженной опухолью зоны. Рассмотрим каждую из них.
Рак вестибулярного отдела (отмечается в 60-65% случаев)
В течение первых нескольких месяцев пациенты ощущают:
Позднее присоединяется следующая симптоматика:
Стоит отметить, что такая симптоматика также может говорить о наличии ларингита и фарингита.
При поражении голосового отдела (встречается в 30-35% случаев)
Клиническая картина при поражении этой области следующая:
Для поражения этой зоны характерны следующие симптомы:
Для опухоли характерен эндофитный вид роста, а также склонность прорастать вниз и к хрящевым структурам трахеи.
Методы диагностики
Сначала представим таблицу дифференциальной диагностики
| Форма болезни | Клиническая картина |
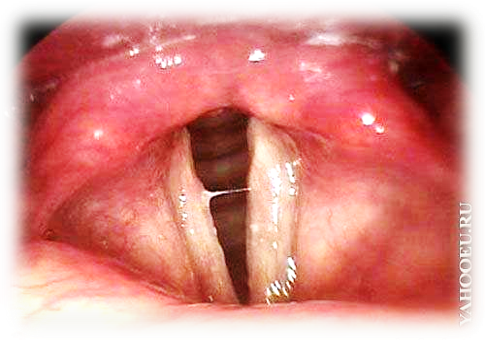
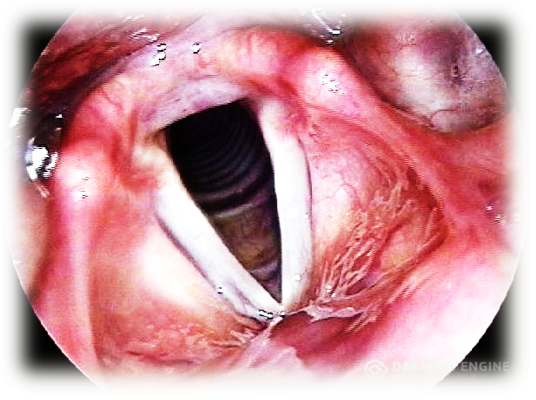
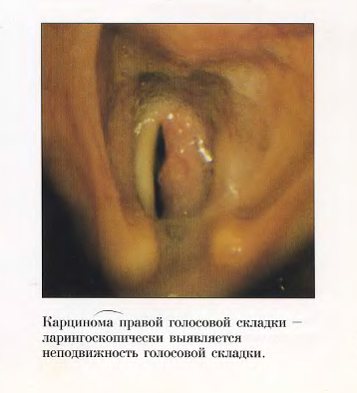
| Папиллома в области гортани | Обычно возникает на голосовых связках, реже поражает надгортанник, мелкобугристая, бледно-серая, у пациента проявляется осиплость голоса |
| Лейкоплакия | На голосовых связках обнаруживается пятно белого цвета и с неровной поверхностью, чаще всего оно находится сзади черпаловидных хрящевых структур, характеризуется нарушением фонации и кашлем |
| Фибромы голосового отростка контактной формы | Находятся в задних частях голосовых складок, на одной из них напоминает молоточек, на другой – наковальню, у пациента меняется голос |
| Фибромы гортани | Располагаются в передней трети голосовых связок, иногда имеют широкое основание и исходят из гортанного желудочка или вестибулярной связки |
Диагностика этого заболевания включает физикальные и инструментальные методы обследования.
Рассмотрим подробно методы диагностики, опишем их особенности.
Ларингоскопия
Рентгенологические методики
Пациенту проводятся следующие обследования:
Рентгенологические методы исследования
Рентгенологические методы исследования
Гистологическое исследование
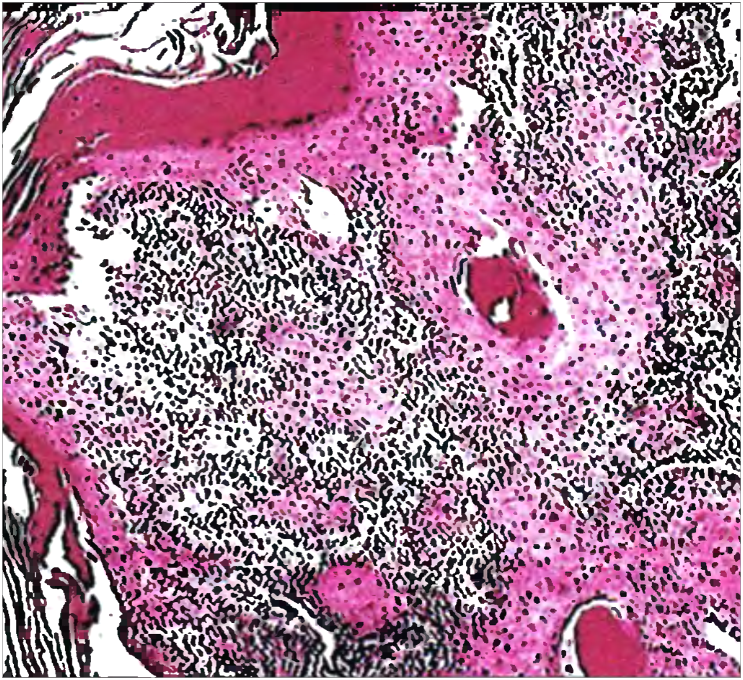
В соответствии с гистологическим строением в 98% случаев рак гортани представлен неороговевающим или ороговевающим плоскоклеточным эпителием. Реже диагностируется аденокарцинома. В крайне редких случаях (0,4%) – саркома.
Плоскоклеточный высокодифференцированный рак
Методы лечения
Методика терапии выбирается с учетом очень многих факторов: стадия, расположение опухоли, форма ее роста, распространенность процесса, степень злокачественности. Самое важное предварительное исследование – биопсия с последующей гистологией, определяющая тип злокачественной ткани. КТ и фиброларингоскопия продемонстрировали высокую эффективность при диагностике поражения хрящей гортани и окологортанных пространств. Так, если эти структуры поражены, в комплекс терапии обязательно включается хирургическое вмешательство.
Хирургическое вмешательство
Проводятся следующие виды операций:
Объем работы хирурга определяется месторасположением опухоли, ее распространенностью и радиочувствительностью.
Разновидности оперативных вмешательств:
Операцию Крайля и ФФИ ЛУ и клетчатки шеи (фасциально-футлярное иссечение лимфатических и клетчатки шеи) по показаниям проводят, если наблюдается недостаточная регрессия увеличенных лимфоузлов и возможность их оперирования после облучения 40 Гр, а также при первом этапе лечения
Наличие N1 и N2а подвижных л/у при отсутствии вовлечения в патологический процесс кивательной мышцы и яремной вены служит показанием к фасциально-футлярной лимфодиссекции.
Если в наличии N1, N2а, b, с вколоченные, неподвижные л/у, а в процесс также вовлечена кивательная мышца и внутренняя яремная вена, проводится операция Крайля.
Если регионарный метастаз на шее спаян с сосудами, пациенту дополнительно назначается ангиография и КТ шеи, потому что в этом случае возможно проведение операции Крайля с удалением артерии и ее пластическим замещением.
Если у пациента обнаруживаются единичные метастазы в печени и легких, нужно дообследование, чтобы решить вопрос о дальнейшей тактике ведения этого пациента
Лучевая терапия
Показаниями служат новообразования в среднем и вестибулярном отделах гортани.
Облучение может проводиться в качестве подготовки к операции (режим 40-45 Гр), а также радикально в лечебном режиме (70 Гр).
Согласно данным зарубежных и отечественных авторов, при I-II стадии рака гортани 70-80% пациентов может быть вылечено с использованием режима 70 Гр, а также 45-52% больных с III стадией.
Противопоказания к облучению на первом этапе:
Если после проведения облучения 40 Гр эффект недостаточен и при этом пациент категорически отказывается от хирургической операции, лучевую терапию продолжают до лечебной дозы (70 Гр).
Когда опухоль распространена на переднюю комиссуру, преднадгортанное пространство, боковую стенку глотки, облучение неэффективно в качестве единственного метода лечения. Его дополняют химиотерапией, СВЧ-гипертермией и/или операцией.
Если у больного присутствует трахеостома, назогастральный зонд или гастростома — это не является препятствием к облучению или к химиотерапии. Если новообразования распространены, то трахеостома может попадать в поле облучения.
Химиотерапия
Варианты применения системной химиотерапии:
Основные используемые препараты: 5 Фторурацил, Цисплатин, Карбоплатин, Паклитаксел
Противопоказания к химиотерапии:
Особые указания по лечению
По данным исследований, при поражении надскладочного отдела и распространенности процесса до стадии Т1N0M0 лучше отдавать предпочтение облучению (процент излечения достигает 95%, сохраняется функция гортани). При T2N0M0 и аналогичной локализации показана органосохраняющая операция, потому что до 80% рецидивов после облучения связано с поражением именно этих гортанных структур.
Если поражен складочный отдел и регистрируется стадия Т1N0M0, терапию начинают с облучения. При таком способе процент излечения составляет 75-78%, с учетом чего нужно проводить первичную оценку эффективности терапии на дозе 40 Гр. Если отмечается регресс новообразования менее 70%, то возможно проведение хирургического вмешательства – хордэктомии. Когда новообразование распространено на переднюю комиссуру и вторую голосовую складку, проводят резекцию гортани, потому что в этом случае отдаленные результаты лучше, чем при облучении.
Химиотерапия не улучшает результаты лечения при стадии Т1-2N0M0.
При терапии местнораспространенной патологии в стадии Т3N0M0-T4N0M0 наибольшую эффективность показало применение комбинированной методики с разной последовательностью облучения и хирургического вмешательства, потому что в этом случае у 70-73% пациентов добиваются пятилетней выживаемости. Однако при этом проводится ларингэктомия, инвалидизирующая пациента.
Если у пациента есть противопоказания к операции, терапию начинают с облучения. Если рак распространен Т3-Т4, то возможности лучевой терапии ограничены. При этом если операции и возможны, они носят калечащий характер. Вариантом органосохраняющего лечения местнораспространенной патологии или гортаноглотки может быть сочетание индукционной химиотерапии по схеме PF («Цисплатин» и «5-фторурацил) с дальнейшим облучением при наличии ответа на терапию. Если его не наблюдается, проводят ларингэктомию.
Лечение метастазов в лимфоузлах шеи
Регионарные метастазы при раке гортани не препятствуют консервативной терапии, потому что новообразования этой локализации (N1-N2) часто поддаются химиотерапии и облучению. Поэтому лимфоузлы с обеих сторон нужно включать в зону облучения гортани. Если нужно облучать лимфоузлы нижних отделов шеи, показано применение прямого поля с блоком. Нижний край этого поля проходит на 1 см ниже нижней границы ключицы. В случае поражения надключичных лимфоузлов, необходимо облучать лимфоузлы верхнего средостения.
Когда присутствуют несмещаемые или ограниченно смещаемые метастазы, целесообразно начинать лечение с неоадъювантной полихимиотерапии и последующим облучением 40 Гр. Дальше тактика определяется эффективностью проведенного лечения. Если наблюдается значительная или полная регрессия метастазов, а также их неоперабельность после дозы 40 Гр, то облучение доводят до 60-70 Гр.
Стоит особо отметить, что сегодня, когда показатель качества жизни так же важен, как и онконадежность лечения, специалисты направляют свои усилия на разработку и усовершенствование консервативной терапии, включающей разные виды химиотерапии и облучения, а также на проведение органосохраняющих операций, позволяющих сохранить или восстановить основные функции гортани.
Прогноз выживаемости
Прогноз зависит от стадии заболевания, однако в целом он неблагоприятен. Это в значительной степени обуславливается большой долей больных с распространенными формами рака.
Согласно клиническим наблюдениям и данным литературы, запущенные формы онкологии гортаноглотки составляют больше 85% из всех впервые установленных случаев заболеваемости.
При применении современных способов комплексной терапии у 56% пациентов удается добиться пятилетней выживаемости.
Прогноз становится хуже при наличии метастазов: при раке гортаноглотки Т3-4N0-1М0 трехлетняя выживаемость составляет до 80%, а при стадии Т3-4N2-3М0 – до 40%.
Если в результате применения химиотерапии и облучения достигнута полная регрессия заболевания, нужно регулярно наблюдаться и обследоваться, чтобы при рецидиве своевременно сделать операцию.
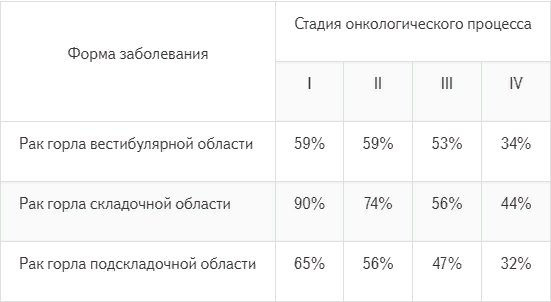
Таблица процентов выживаемости, в зависимости от формы патологии и ее стадии
Для больных с III-IVb стадиями пятилетняя выживаемость составляет 48,2%, при ВПЧ+ и ВПЧ- (ОР=0,73, р Реабилитация
Широко распространена логопедическая методика реабилитации, направленная на восстановление голосовой функции и достижение хорошего качества голоса. Достигнуть поставленных целей удается в 45-60% случаев.
Голос – социально важная функция, что не нуждается в доказательствах, поэтому вполне обоснованно пациенты стремятся ее сохранить или восстановить. У тех, кто перенес ларингэктомию, голосовая реабилитация проводится путем обучения так называемому пищеводному голосу, использования голосовых устройств или установки трахеопищеводного шунта вида Bloom-Singer.
Один из методов при реабилитации голоса у пациентов, которые перенесли полную резекцию гортани, является применение голософормирующих аппаратов разных конструкций. Это могут быть электрогортани, звукогенераторы.
Согласно мнению многих авторов, метод обучения пищеводной речи – наиболее физиологичен и малоинвазивен. В 62-91% случаев возможно сформировать псевдоголос, которого будет достаточно для общения.
Хирургическая методика восстановления голоса после проведенной ларингэктомии
Метод основан на формировании шунта между пищеводом и трахеей. Через него воздух из легких попадает в глотку и пищевод, провоцируя вибрацию глоточно-пищеводного элемента, который является генератором голоса.
Помещенный в просвет шунта голосовой протез пропускает воздух из легких в пищевод и не допускает попадания пищи и жидкости в обратном направлении.
Хорошее качество голоса, благодаря этой методике, достигнуто у 93,3% пациентов. Однако авторы метода указывают, что в 7-30% случаев возможны осложнения: грибковое поражение протеза, излишний рост грануляций, смещение протеза, протекание протеза, которое может привести к аспирационной пневмонии у пациентов.
Исследования показывают, что у всех пациентов после органосохраняющих операций наблюдается нарушение функции глотания, потому что сообразно с типом вмешательства перестраивается весь механизм. Нарушения защитной функции более значительны после горизонтальной и сагиттальной резекции гортани. Чтобы предотвратить аспирацию пищи и слюны в послеоперационном периоде, используются разные способы обтурации (закупорки) гортани: начиная тампонадой по Микуличу (показана при сагиттальной операции) и заканчивая применением обтураторов и Т-образных трубок из силикона с закрытым верхним концом, вводящихся в сформированный дыхательный анастомоз. Эти меры направлены на предотвращение попадания пищи в дыхательные пути.
Аспирация слюны хронической формы часто влечет за собой пневмонию, поэтому в некоторых случаях показаны корригирующие хирургические вмешательства. Решение данной проблемы влияет на дальнейшую жизнь пациента, потому что постоянная аспирация может стать причиной необходимости проведения ларингэктомии.
Одна из самых сложных задач при проведении органосохраняющих операций – восстановление функции дыхания, потому что все разновидности резекции, за исключением экстирпации надгортанника, деформируют гортань и уменьшают ее размеры. В. О. Ольшанский приводит сравнительно более высокую цифру – у него получается деканюлировать 73,4% пациентов. Автор применял для восстановления просвета гортани эндопротез в форме трубки, состоящий из биологически совместимых полимерных материалов, пропитанных антисептическим составом.