Хроническая боль. Симптомы и лечение
1. Что такое хроническая боль?
Основная функция боли – сигнальная. Болевой синдром, вызывающий дискомфорт, а порой и довольно существенные мучения, вместе с тем является неотъемлемой частью нормального функционирования человеческого организма. Мгновенная реакция на острую боль позволяет избежать травм и ожогов. Нарастающая продолжительная боль, сопровождающая многие заболевания, заставляет принимать щадящую вынужденную позу. При воспалительных процессах, переломах, болезнях внутренних органов боль способствует созданию благоприятных условий для скорейшего выздоровления – неподвижности и активному протеканию восстановительных процессов.
В норме боль связана с конкретным нарушением. Она ослабевает, а затем полностью исчезает по мере излечения. Однако нередки случаи, когда связь боли с физическими причинами утрачивается. Под действием комплекса внешних и внутренних факторов на фоне неустойчивой психики или как следствие сильного стресса может формироваться синдром хронической боли, не обусловленный каким- либо соматическим расстройством.
2. Причины хронической боли и факторы риска
Кроме того, частой причиной хронификации боли является само ожидание нового болевого приступа при наличии какого-либо заболевания, особенно опасного или несущего риск инвалидизации.
3. Признаки и диагностика хронической боли
Отличить хроническую боль на фоне истинных соматических заболеваний довольно сложно. Однако по мере устранения фактических нарушений, её признаки становятся более очевидными.
Характер боли может быть очень разным: боль тупая, нелокализованная, сдавливающая, распирающая, ноющая. К синдрому хронической боли также можно отнести регулярное чувство «ватной» головы, «тяжести» в животе, «сдавления» грудной клетки, покалывания или онемения в пояснице, сосудистые спазмы.
4. Лечение хронической боли
Ни в коем случае нельзя ставить под сомнение реальность хронической боли и убеждать больного в том, что она является результатом самовнушения. Пренебрежительное отношение лишь усиливает хронический болевой синдром. Напротив же, больные имеющие возможность делиться изменениями в своём состоянии, имеют неплохой шанс полностью избавиться от этого недуга.
Лечение хронического болевого синдрома
Следует различать боли, обусловленные непосредственно болезнью, и хронический болевой синдром, представляющий собой комплексное расстройство работы ряда органов и систем. «Нормальная», физиологическая боль носит защитный характер. Она стихает одновременно с патологическим процессом, ставшим причиной боли, в то время как симптомы ХБС проявляются независимо от основного заболевания.
Хронический болевой синдром (ХБС) — это самостоятельное неврологическое заболевание, характеризующееся длительными болями. Как правило, ХБС возникает вследствие болезни или травмы.
Следует различать боли, обусловленные непосредственно болезнью, и хронический болевой синдром, представляющий собой комплексное расстройство работы ряда органов и систем. «Нормальная», физиологическая боль носит защитный характер. Она стихает одновременно с патологическим процессом, ставшим причиной боли, в то время как симптомы ХБС проявляются независимо от основного заболевания. Именно поэтому современная неврология рассматривает хронический болевой синдром как отдельную проблему, успешное решение которой возможно только при участии специалистов по лечению ХБС, использующих комплексный подход к болезни.
Причины развития
Чаще всего хронический болевой синдром развивается как осложнение заболеваний опорно-двигательного аппарата. Наиболее распространенные причины возникновения ХБС — болезни суставов (остеоартроз, ревматоидный артрит) и фибромиалгия. От хронических болей часто страдают пациенты с туберкулезом позвоночника и различными опухолями.
Считается, что для развития хронического болевого синдрома наличия одного диагноза недостаточно — необходим еще особый тип организации нервной системы. Как правило, ХБС развивается у людей, склонных к депрессиям, ипохондрии, тяжелому пережирванию стрессов.
Важно понимать, что у таких пациентов хронический болевой синдром является проявлением депрессии, ее «маской», а не наоборот, хотя сами больные и их близкие обычно считают именно подавленное настроение и апатию следствием болезненных ощущений.
Не следует, однако, считать хронический болевой синдром проблемой исключительно психологического характера. Психогенная боль, о которой шла речь выше, действительно играет огромную роль в развитии ХБС, но также не менее важны и воспалительный, нейрогенный (обусловленный нарушениями работы нервов, ответственных за передачу болевых импульсов) и сосудистый механизмы формирования хронических болей. Даже такие, казалось бы, далекие от медицины проблемы, как социальная изоляция больных, способны ухудшить течение ХБС. Формируется замкнутый круг: пациент не может встретиться с друзьями, потому что боли в колене или спине не дают выйти из дома, а дефицит неформального общения приводит к еще большему усилению болевых ощущений.
Отдельную проблему представляет собой хронический болевой синдром у онкологических больных. Как правило, он развивается на поздних стадиях онкологических заболеваний, однако сроки появления болей и их интенсивность зависят не только от локализации новообразования и степени распространенности опухолевого процесса, но и от индивидуальной чувствительности пациента к боли, особенностей его психики и конституции.
Диагностика хронического болевого синдрома
Для оценки интенсивности болевых ощущений пациенту может быть предложена шкала вербальных оценок (ШВО) или визуально-аналоговая шкала (ВАШ). Использование этих шкал позволяет врачу понять, насколько серьезна проблема боли для конкретного пациента, и подобрать наиболее подходящий вариант терапии.
Важный этап диагностики хронического болевого синдрома — определение механизма, играющего ключевую роль в формировании ХБС. От того, окажется ли он психогенным, нейрогенным или каким-либо другим, зависит стратегия лечения.
Боль у онкологических больных
У пациентов онкологического профиля болевой синдром может быть связан не только с самим заболеванием, но и с процессом его лечения. Так, хирургические вмешательства нередко приводят к развитию фантомных болей и спаек, химиотерапия повреждает нервную систему и провоцирует развитие болей в суставах. Кроме того, само по себе тяжелое состояние и необходимость соблюдения постельного режима являются факторами риска развития ХБС: у прикованных к кровати больных часто развиваются пролежни. Определение причины усиления болей у тяжелого онкологического пациента является первым шагом на пути к облегчению его состояния и повышению качества жизни.
Лечение хронического болевого синдрома
ХБС — это комплексное заболевание, в основе которого лежит сразу несколько механизмов.
Эффективность традиционных обезболивающих (прежде всего, нестероидных противовоспалительных препаратов, НПВП) при лечении хронического болевого синдрома невелика: они лишь незначительно снижают интенсивность болевых ощущений или не помогают вовсе. Дело в том, что НПВП способны воздействовать лишь на некоторые механизмы развития хронического болевого синдрома, например, на воспаление.
Чтобы повлиять на процессы, идущие непосредственно в центральной нервной системе, пациентам назначают препараты других групп, прежде всего антидепрессанты.
Медикаментозная терапия является лишь одним из направлений комплексного лечения ХБС. Для борьбы с хронической болью активно применяется физио- и психотерапия, техники аутотренига и релаксации. Борьба с основным заболеванием, например, остеоартрозом, играет важную, но не решающую роль в лечении ХБС.
Стратегия лечения хронического болевого синдрома у онкологических больных несколько отличается. Помимо медикаментозных и психотерапевтических методов борьбы с болью им также показано паллиативное лечение: комплекс мер, направленных на повышение качества жизни и минимизацию ущерба, который опухолевый процесс наносит организму. Например, очистка крови от опухолевых токсинов или хирургическое удаление части опухолевой массы могут улучшить самочувствие и, как следствие, стабилизировать эмоциональное состояние, что естественным образом приведет к уменьшению выраженности болей.
Кроме того, для онкологических больных разработаны специальные схемы медикаментозного обезболивания, позволяющие эффективно купировать болевой синдром и повысить, насколько это возможно, качество жизни.
Хроническая боль
В 1931 году французский медик Альберт Швейцер писал: «Боль является более страшным наказанием человечества, чем даже сама смерть». На сегодняшний день, боль (особенно хроническая) стала универсальным состоянием и серьезной проблемой, как для самого человека, так и для семьи, друзей, и дорогостоящей проблемой здравоохранения, которое должно оказывать поддержку человеку, страдающему как от физических, так и эмоциональных последствий боли.
Древние цивилизации, которые оставили о себе информацию надписями на камнях свидетельствуют о том, что для лечения боли люди использовали тепло, воду, давление и солнечный свет. Боль древние люди объясняли силами зла (демонами, магией) и поэтому лечением боли занимались шаманы, жрецы, колдуны, которые использовали травы, обряды и церемонии для купирования боли.
Жители Греции и Рима были первыми, кто начал связывать восприятие боли с мозгом и нервной системой. Но наибольший расцвет эта идея получила только в средневековье в эпоху Ренессанса-1400-1500 г. Леонардо, да Винчи и его современники пришли к выводу, что мозг это главный орган, ответственный за ощущения. Да Винчи также разработал теорию, что спинной мозг передает ощущения в мозг.
В 17 и 18 веках, изучение организма человека и чувств по-прежнему является источником непознанного для ученых людей. В 1664 году французский философ Рене Декарт описал то, что по сей день еще иногда называют «болевой путь «. Декарт показал, что болевые ощущения в ногах доходят до мозга и производят эффект сопоставимый со звоном колокола.
Что такое боль? Международная ассоциация по изучению боли определяет ее как: неприятное сенсорное и эмоциональное переживание, связанное с реальным или потенциальным повреждением ткани или описанием в терминах такого повреждения.
Как правило, различают два основных типа болей, острые боли и хронические боли, и они сильно отличаются друг от друга
Сотни болевых синдромов составляют спектр болей. Существуют самые безвредные, мимолетные ощущения боли, такие как укол иголкой. В тоже время существуют интенсивные боли как, например, при родах или сердечном приступе или при трамве. Кроме того, боли могут сопровождать раковые заболевания или последствия тяжелой травмы головы или спинного мозга.
Чаще всего болевые синдромы обусловлены следующими заболеваниями.
Арахноидиты это состояние, при котором происходит воспаление паутинной оболочки головного мозга. Причиной развития арахноидита могут быть инфекции или травмы. Арахноидит может приводить к развитию головных болей, которые могут быть как эпизодическими, так и постоянными.
Артриты. Миллионы людей страдают от воспалительных заболеваний, таких как остеоартрит, ревматоидный артрит, анкилозирующий спондилит, и подагра. Эти заболевания характеризуются болями в суставах.
Многие другие воспалительные заболевания мягких тканей вызывают развитие болевых проявлений, например тендиниты, бурситы, миозиты.
Боль в спине (в том числе хроническая) является наиболее частым болевым синдромом и является своеобразной платой за блага цивилизации и малоподвижный образ жизни. Боль в спине, которая иррадиирует в ногу называется люмбоишалгией. Как правило, боли в спине обусловлены проблемами в межпозвонковых дисках. Изменения в дисках (грыжи, протрузии дисков) приводят к воздействию на нервные структуры и появлению болей. Спондилолистез также может быть причиной болевого синдрома, так как при этом состоянии происходит смещение одного позвонка по отношению к другому и воздействие на нервные структуры, что приводит к развитию болей.
Радикулопатия также является одной из причин болей и обусловлена компрессией нервного корешка.
Спинальный стеноз представляет собой сужение спинномозгового канала. Чаще всего стеноз спинномозгового канала обусловлен возрастными изменениями и проявляется болями в ногах и слабостью в ногах.
Боль при ожогах может быть очень интенсивной и создавать большие проблемы для медицинских работников, так как иногда очень сложно купировать такие болевые проявления. Ожоги 1 степени являются наименее тяжелыми; при ожогах третьей степени боль может быть мучительной и сохраняться даже после заживления ожога и стать хронической болью.
Боль при онкологических заболеваниях (рак, саркома) может быть обусловлена как непосредственным воздействием на ткани (по мере роста опухоли, или метастазов), так и интоксикацией организма, связанной с опухолевым процессом. В большинстве случаев боли обусловленные опухолями можно значительно уменьшить.
Головные боли беспокоят миллионы людей. Существует три наиболее часто встречающихся типа хронической головной боли: мигрени, кластерные головные боли и головные боли напряжения.
Боль в голове или лице может быть также обусловлена проблемами в зубах или повреждением периферических нервов, вследствие травмы или воспалительных явлений (например, невралгия тройничного нерва). Боли в области виска могут быть связаны с нарушениями в височно-нижнечелюстном суставе.
Мышечные боли могут варьировать от болей в мышцах, обусловленных спазмом или напряжением, к болям при спастическом сокращении мышц при параличах. Другим источником болей в мышцах может быть такое заболевание, как фибромиалгия. Для фибромиалгии характерно наличие таких симптомов, как хроническая усталость скованность, болезненность в суставах и широко разлитая боль в мышцах. Такие заболевания как полимиозит, дерматомиозит и миозит могут также быть причиной болей в мышцах и обусловлены воспалением мышечной ткани. Воспалительный процесс в мышцах может быть вызван инфекцией или аутоиммунными процессами, связанными с такими заболеваниями соединительной ткани как СКВ или ревматоидный артрит. Для миофасциальных болевых синдромов характерно наличие триггерных точек, расположенных в мышцах. Миофасциальные болевые синдромы, иногда неправильно диагностируется и могут доставлять длительный дискомфорт пациенту и ухудшать качество жизни. Фибромиалгия считается одной из разновидностей миофасциального болевого синдрома.
Нейропатические боли являются одним из видов боли, которые могут возникать в результате повреждения нервов (в периферической или центральной нервной системе). Нейропатические боли могут возникать в любой части тела и часто проявляются ощущениями жжения. Такие боли могут быть результатом заболеваний, которые приводят к повреждению нервных волокон (например, сахарный диабет, травмы, или, токсическое действие химиотерапии при лечении онкологических заболеваний). Наиболее распространена диабетическая нейропатия, обусловленная повреждением нервных волокон вследствие вторичных сосудистых изменений, возникающих при диабете.
Фантомные боли это специфический болевой синдром, когда пациент чувствует боли в конечностях, которые ампутированы.
Постгерпетическая невралгия может давать хронические болевой синдром вследствие повреждения вирусом опоясывающего лишая чувствительных нервных волокон.
Центральный болевой синдром, который может возникнуть в результате травмы головного или спинного мозга.
Рефлекторный симпатический дистрофический синдром сопровождается жгучими болями и повышенной чувствительностью к температуре. Синдром часто обусловлен травмой или повреждением нерва и нередко кожа в области поражения становится неестественно блестящей. В последние годы РСДС стали называть региональным болевым синдромом, а в прошлом называли каузалгией.
Боли в мышцах могут быть обусловлены стрессовым повреждением мышц, возникающим в результате повторяющихся движений, совершаемых в процессе работы или другой повседневной деятельности. Такие мышечные боли включают в себя:
Кроме того, существуют другие заболевания приводящие к болевым проявлениям в кожных покровах:
Спортивные травмы являются частыми источниками хронических болей. Растяжение связок, сухожилий, ушибы, вывихи и переломы это достаточно частые термины в спорте. Как правило, травмы в спорте и болевые проявления имеют острый характер и после адекватного лечения исчезают. Хронические болевые проявления, как правило, обусловлены серьезными травмами (например, травмы головы или позвоночника).
Центральный болевой синдром, который может возникнуть в результате травмы головного или спинного мозга.
Травма может произойти как в дома, так и на рабочем месте или во время спортивных мероприятий, или в результате ДТП. Любая из этих травм может привести к тяжелой инвалидности и болям. Некоторые пациенты, у которых были травма спинного мозга, испытывают сильные боли в виде покалывания или жжения. Такие пациенты как правило очень чувствительны к температурным воздействиям на кожу. У этих людей небольшое прикосновение может восприниматься как сильное жжение, так как передача сигналов в мозг и из мозга нарушена. Это состояние называется центральным болевым синдромом или, если повреждение в таламусе (в центре мозга отвечающий за телесные ощущения) таламическим болевым синдромом. Такой болевой синдром встречается у пациентов с рассеянным склерозом, болезнью Паркинсона, травмах спинного мозга или инсультах. Центральный болевой синдром очень тяжело поддается лечению и приходится использовать комплекс мероприятий включающих анальгетики, антидепрессанты, противосудорожные препараты, электростимуляцию.
Диагностика
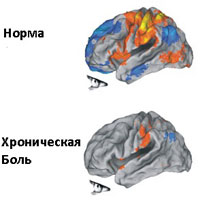
В настоящее время не существует объективных методов измерения боли, нет способов измерения силы боли и нет также способов визуализации болевых проявлений. Поэтому, оценка болей имеет субъективный характер и основана на описание ощущений болей и описаний ее характеристик самим пациентом. Подробное описание болей позволяет в большинстве случаев определить (предположить) причину болевых проявлений. Но, тем не менее, инструментальные методы и объективные методы исследования позволяют определить морфологический источник боли.
В первую очередь к ним относятся:
Физикальное обследование, включая определение неврологического статуса, при котором врач определяет состояние рефлекторных функций, чувствительность, координацию движений, равновесия позволяет выявить клинические проявления заболеваний.
Лечение
Медикаментозное лечение
Противосудорожные препараты. Эта группа препаратов в основном предназначена для лечения эпилепсии и судорожных состояний, но показало свою эффективность при некоторых болевых синдромах (например, при неврите тройничного нерва). Это такие препараты как карбамазепин или габапентин. Применение габапентин возможно и при нейропатической боли.
Антидепрессанты довольно часто назначаются при лечении хронических болевых синдромов так же, как и транквилизаторы или нейролептики. Эффект этих препаратов обусловлен воздействием на центральные механизмы боли. Кроме того, транквилизаторы (бензодиазепины) оказывают релаксирующее действие и уменьшают мышечный спазм.
Миорелаксанты (мидокалм, сердалуд, баклофен) оказывают определенное обезболивающее действие при наличии мышечного спазма.
Возможно также использование мазей с содержанием как НПВС так таких веществ как капсицаин.
Мануальная терапия позволяет уменьшить боли в спине, восстановить мобильность двигательных сегментов.
Физиотерапия. Существует достаточно много различных физиотерапевтических методик, позволяющих уменьшить болевые проявления и снять воспалительный процесс в различных тканях или суставах. Из современных методов получили широкое распространением такие методики, как чрескожная электронейростимуляция, воздействие лазером (как низкоинтенсивным так высокоэнергетическим, таким как ХИЛТ).
Стимуляция спинного мозга проводится в некоторых случаях. Электроды хирургическим способом вводятся в эпидуральное пространство и на электроды подаются электрически импульсы, которые поступают из электронного устройства, размещенного на теле пациента.
Стимуляция головного мозга применятся крайне редко и, как правило, включает стимуляцию таламуса. Симуляция головного мозга используется при ограниченном числе состояний, например при центральном болевом синдроме, болям при раке, фантомной боли.
ЛФК. Доказано, что существует четкая связь между хронической болью в спине и напряженными слабыми мышцами. В таких случаях даже умеренные физические нагрузки позволяют улучшить кровообращение в мышцах и снизить болевые проявления. Физические упражнения также увеличивают выработку таких веществ как эндорфины, которые обладают обезболивающими свойствами.
Хирургическое лечение
Хирургическое вмешательство может потребоваться для купирования болей, особенно болей, связанных с позвоночником или при серьезных травмах опорно-двигательного аппарата. Хирургические методы лечения направлены на декомпрессию нервных корешков и в последнее время получили развитие малоинвазивные методы оперативного вмешательства (например, микродискэктомия). При сильном болевом синдроме, обусловленном онкологическим процессом возможно проведение операции ризотомии, при которой проводится разрез нерва ближе к спинному мозгу или кордотомия. Возможно также селективное повреждение нервных клеток в целевой области мозга.
При периферических болевых синдромах проводится такая операция как нейроэктомия, при которой проводится разрушение поврежденного нерва. Кроме того, возможно введение специальных препаратов (например, гуанетидина) в симпатические узлы, такая манипуляция называется симпатэктомия, в тех случаях, когда необходимо снять избыточный сосудистый спазм (например, при симпатическом дистрофическом синдроме)
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Хроническая боль: причины и проявление
Многие люди, в том числе некоторые врачи, думают, что хроническая и острая боль отличаются только по длительности: острая боль – кратковременное состояние, хроническая – та, которая долго не проходит. Хроническая и острая боль похожи по внешним признакам, но у них разный принцип происхождения.
Острая боль – это защитная биологически детерминированная реакция организма, которая нужна для того, чтобы спасти человека от опасности. Если человек кладет руку на горячую плитку, то он отдернет ее, если система трансляции боли работает без нарушений. Хроническая боль, напротив, разрушительна. Главное, принципиально важное отличие в том, что период острой боли заканчивается. Если при острой боли запускающий фактор – это повреждение или внутреннее воспаление, то началом хронической боли может стать мелкое повреждение, которое в дальнейшем приводит к изменениям в центральной нервной системе. Хроническая боль, даже при всем арсенале лечебных средств, требует очень длительного лечения и не всегда проходит у человека полностью.
Если человек приходит к врачу и говорит, что у него пять лет болит спина, как правило, врач будет действовать так, как если у пациента была острая боль. Он назначит рентген, МРТ, то есть станет искать проблему в месте, на которое указывает пациент. Но механизмы хронической боли при этом сместились в центральную нервную систему.
Боль в спине, остеоартрит, ревматоидный артрит, фибромиалгия, диабетическая полиневропатия, постгерпетическая невралгия, постинсультная боль, травмы спинного мозга, комплексный региональный болевой синдром, дисфункция височно-нижнечелюстного сустава, фантомные боли, онкологические заболевания – одни из самых распространенных нарушений, сопровождающихся хронической болью.
Интересный факт: количество пациентов с острой болью на протяжении многих лет остается примерно одинаковым (J.Foreman, 2015). А количество пациентов с хронической болью непрестанно растет.
Ученые обращают внимание на эту проблему, в США, в частности, выходят книги под названиями «A Nation in pain». Согласно исследованиям, приведенным в книге, 30-40% людей в США живет с хронической болью. Думаю, в нашей стране примерно такая же статистика.
Нет ни одного синдрома или болезни, которые бы встречались с такой частотой как хроническая боль.
Стадии хронической боли
У пациентов с хронической болью в отличие от больных с острой болью развиваются специфические психологические проблемы. В частности, спутником хронической боли становится депрессия. У пациентов с хронической болью в спине депрессия встречается в 80% случаев. Однако данные у разных врачей весьма вариабельны. Это связано с тем, что врачи используют разные методы психиатрического и клинического осмотра при диагностике депрессии и хронической боли.
Депрессия становится фактором, способным влиять на ощущение болевого синдрома, на поведение человека с хронической болью, на качество жизни и прогноз заболевания. Кроме того, депрессия может сформировать у больного чувство беспомощности.
Боль несет большую дезадаптацию, чем даже неизлечимый диагноз, поражение или дисфункция органа. Есть такое выражение «боль – хозяин, человек – раб». Именно боль разрушает человека и делает его своим рабом. Если у человека сильная боль, он как будто не принадлежит самому себе, и это напрямую влияет на его качество жизни.
При этом возможна обратная причинно-следственная связь: до 80% пациентов, страдающих депрессией, на приеме у врача говорят о головной боли, боли в области живота, мышечной боли в спине, суставах, в области шеи. Поэтому значительное внимание в лечении хронической боли отводится антидепрессантам.
Профессор Роберт Гэтчел, психолог из Техасского Университета (США) стал одним из первых ученых, кто рассматривал процесс перехода острой боли в хроническую с психологической и социокультурной точки зрения. Исследователь выделил три стадии перехода.
Первая стадия хронической боли связана с эмоциональными реакциями, такими как страх, беспокойство, тревога. Боль обычно воспринимается как вредоносный фактор, человек реагирует на нее как на угрозу для организма. Если хроническая боль сохраняется на протяжении 2-4 месяцев, она переходит во вторую стадию. Этот переход может выступать как фактор, препятствующий выздоровлению человека.
На второй стадии в результате страдания от боли к основным симптомам присоединяется стресс и депрессия. Человек боится стать беспомощным, у него появляется раздражительность. Более того, если человек до появления хронической боли страдал депрессией и столкнулся с экономическими проблемами, например, в связи с потерей работы, депрессивная симптоматика в значительной мере возрастает.
Третью стадию стоит рассматривать как окончательное принятие пациентом роли больного, когда человек стремиться сократить количество своих социальных задач, воспринимает себя как нетрудоспособного, ограничивает социальные контакты. При этом психологические проблемы влияют на восприятие боли человеком – болевой порог снижается, боль усиливается.
Управление болью
Чтобы эффективно лечить хроническую боль, нужно научиться управлять ею, влиять на поддерживающие ее механизмы. Современной платформой для лечения боли, в том числе у тяжелобольных пациентов, является биопсихосоциальный подход. Он учитывает личностные переживания, эмоции, поведение и социум пациента.
Однако зачастую родственники больного и сам пациент ищут врача, который назначит препараты, которые моментально избавят человека от боли. К сожалению, при лечении хронической боли быстродействующего средства нет, а игнорирование факторов, влияющих на снижение интенсивности боли, приводит к неэффективности терапии. Среди этих факторов достаточный сон, физические нагрузки, положительные эмоции, сбалансированное питание.
Действенный способ снять хроническую боль в спине человеку, работающему в офисе, – прогуляться после работы в парке в течение часа. Это звучит настолько банально и примитивно, что пациенты, услышав это, идут искать другого врача.
Вместо того, чтобы увеличить физическую активность, пациенты с хронической болью, наоборот, снижают ее. Можно предположить, что по этой причине люди с хронической болью чаще страдают избыточным весом, чем здоровые люди.
Нужно отдавать себе отчет, что подбор терапии зависит от тяжести заболевания пациента. Человек с терминальной стадией заболевания получает сильную лекарственную терапию, которая не всегда находит ответ у больного. Однако такие методики, как психотерапия, музыкотерапия, арт-терапия, медитация и даже гипноз, согласно исследованиям, могут повысить качество жизни пациента, отвлечь его от боли и улучшить его состояние.