Я в шоке!
Поделиться:
Лучшие статьи 2019 года
Ежеминутно отбивать атаки миллиардов коварных врагов на войне, которая длится всю жизнь. Без устали, безжалостно уничтожать тех, кто несет угрозу для хозяина. Не иметь права ни на выходные, ни на отпуск.
Кажется невозможным? Но наша иммунная система работает именно в таких условиях. Впрочем, иногда и этот безукоризненный защитный механизм дает «фальстарт», начиная вырабатывать антитела против неопасных веществ.
«Ошибочная» реакция может быть внезапной, быстрой и очень мощной. Это — анафилактический шок, непредсказуемый и чрезвычайно опасный.
Какова вероятность его развития и как выйти из ситуации с минимальными потерями?
Предсказуемые риски
Наверное, многие читатели слышали вселяющие трепет истории о том, как у кого-то, пышущего здоровьем, вдруг развивался фатальный анафилактический шок. Действительно, вероятность внезапной и мощной аллергической реакции — а именно ею и является анафилаксия — есть практически у каждого человека. Однако существуют так называемые факторы риска, наличие которых существенно ее повышают.
Основной предрасполагающий фактор — склонность к аллергии и атопические заболевания в анамнезе: бронхиальная астма, экзема, аллергический ринит и др. Исследования свидетельствуют, что в 53% случаев анафилактический шок развивается у больных, страдающих этими патологиями (1).
Самым мощным фактором риска у детей считается аллергия на арахис.
У малышей, чувствительных к земляным орехам, может развиться тяжелый анафилактический шок даже на несколько миллиграмм этого продукта.
Еще один важный фактор риска — возраст. Вероятность развития анафилаксии с годами резко возрастает, и людям, страдающим аллергией, следует об этом помнить.
Негативную роль могут сыграть и сердечно-сосудистые заболевания, а также предшествующая респираторная инфекция — недавно выздоровевшие от ОРВИ имеют повышенный риск развития анафилаксии (2).
В группе крайне высокого риска больные бронхиальной астмой, которые не получают правильного лечения, а также страдающие редким заболеванием — мастоцитозом (2). Наличие факторов риска — это лишь повышенная вероятность, а не 100% гарантия развития анафилаксии. Чтобы в организме разразилась мощная аллергическая реакция, в него должен поступить аллерген, или триггер.
Триггеры анафилаксии
Триггеры могут быть различны, но все же существуют самые распространенные и опасные. Выделяют три основные группы аллергенов, вызывающих анафилактический шок.
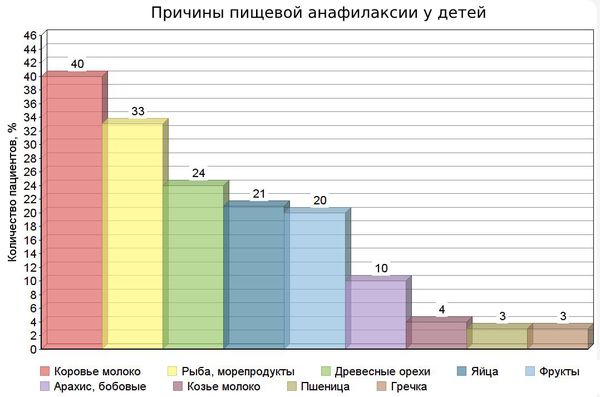
Дети раннего возраста чаще всего реагируют на молочный, яичный белок и пшеницу, а подростки — на арахис и другие орехи, например, миндаль, кешью, фундук, фисташки, кедровые и грецкие орехи.
У взрослых наиболее распространенные пищевые триггеры — пшеница, сельдерей и морепродукты.
Считается наиболее опасным триггером опасной и фатальной анафилаксии среди взрослых (2). В Европе основными «анафилактическими» насекомыми считаются пчелы и осы.
Если у вас аллергия на укусы пчел или ос, риск развития анафилактического шока при очередной атаке насекомых составляет от 25 до 70% (3)!
Признаны самым опасным триггером тяжелого и фатального анафилактического шока у детей (2). Вероятность развития анафилаксии на лекарства в течение жизни составляет 0,05-2% (4). Самыми аллергенными считаются нестероидные противовоспалительные препараты, антибиотики (пенициллины, фторхинолоны), ингибиторы протонного насоса и некоторые другие (4).
Кстати, случаи анафилактического шока на местные анестетики (тот же лидокаин) очень редки — истинная аллергия на них составляет менее 1% всех случаев побочных эффектов на эти препараты (5).
Следует отметить, что иногда при анафилактическом шоке так и не удается выявить триггер.
Таким образом, мы все потенциально уязвимы, и анафилаксия может развиться у каждого из нас. Поэтому очень важно знать ее признаки и уметь оказать первую помощь.
Алгоритм спасения
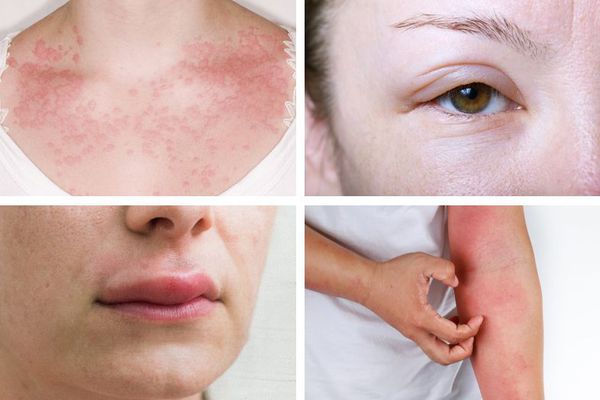
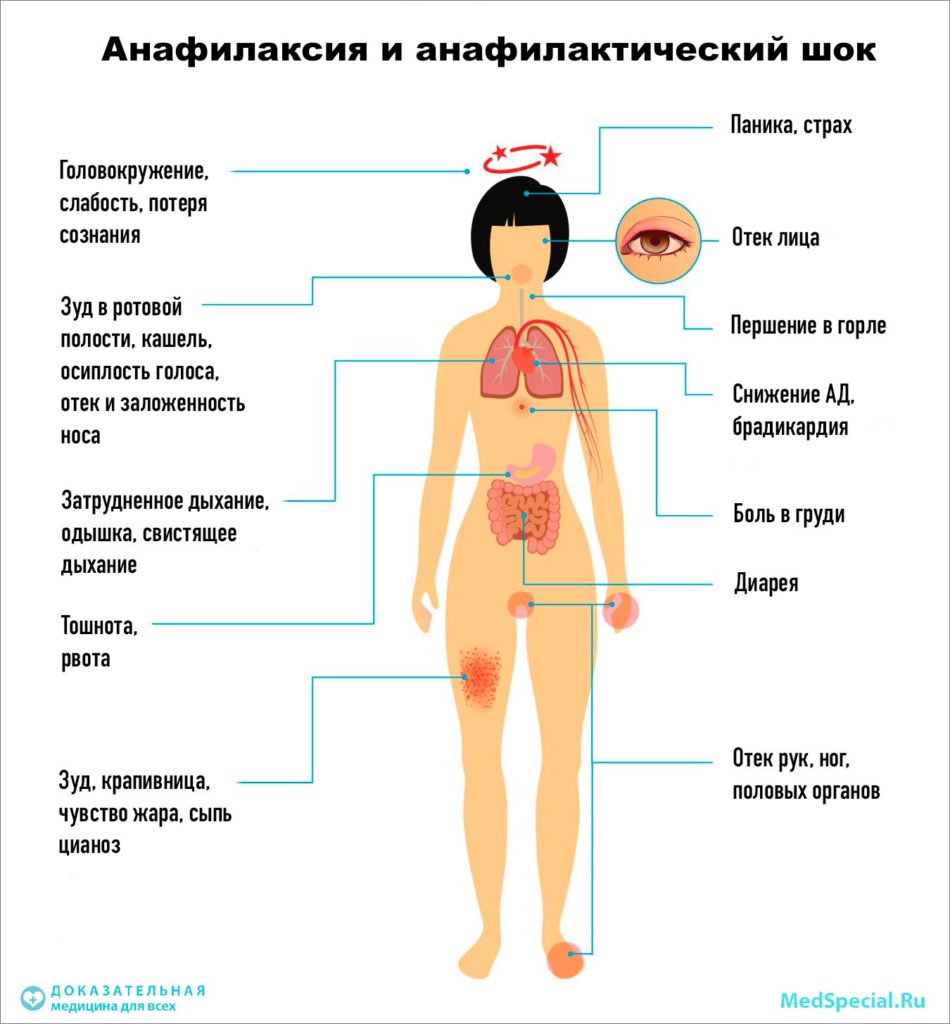
Признаки анафилаксии обычно появляются уже через несколько минут после воздействия аллергена. Гораздо реже это происходит спустя полчаса или больше. Типичные симптомы развивающегося анафилактического шока:
· Крапивница, зуд, покраснение или, напротив, бледность кожи
· Резкое снижение артериального давления
· Отек языка и/или дыхательных путей, сопровождается одышкой, нарушением дыхания
· Слабый и слишком частый пульс
· Головокружение или обморок
· Тошнота, рвота или даже диарея.
Если у ваших близких или у вас появились подобные симптомы, нужно немедленно действовать:
1. При появлении первых признаков анафилаксии вызывайте скорую помощь, уложите больного в горизонтальное положение, приподняв ноги.
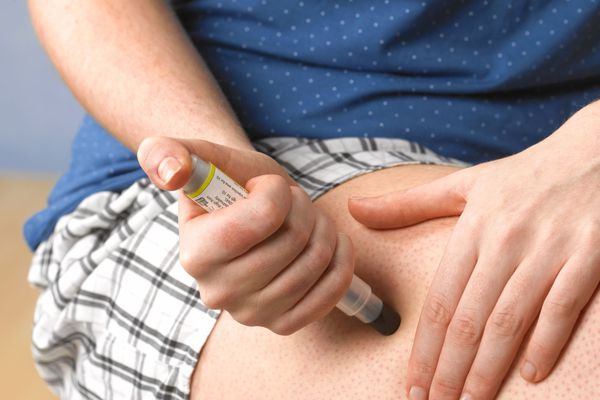
2. Если в аптечке есть автоинъектор с адреналином — срочно введите препарат. При отсутствии улучшений рекомендуется повторять внутримышечные инъекции через каждые 5 минут (2). Вторая доза требуется в 16-35% случаев, а третья – крайне редко (6).
Адреналин — препарат скорой помощи при анафилаксии. Он увеличивает частоту и силу сердечных сокращений, повышает давление, расслабляет гладкие мышцы бронхов, активирует работу миокарда. Остальные препараты (противоаллергические, гормональные) играют второстепенные роли и могут вообще не применяться, в зависимости от ситуации.
Восстановление после анафилактического шока, как правило, проходит без особых проблем. Однако всем, кому «посчастливилось» перенести анафилаксию, следует быть настороже: отныне они относятся к группе высокого риска повторного развития этого состояния.
К ней же принадлежат те, кто страдает аллергическими заболеваниями. Всем им лучше иметь всегда наготове автоинъектор с адреналином и стараться избегать триггеров, если это возможно. И, конечно, сохранять спокойствие духа, ведь, хотя анафилаксия очень опасна, при правильно оказанной помощи прогноз ее благоприятен. Главное — действовать!
Мнение автора может не совпадать с мнением редакции
1. Decker WW, Campbell RL, Manivannan V, et al. The etiology and incidence of anaphylaxis in Rochester, Minnesota: a report from the Rochester Epidemiology Project. J Allergy Clin Immunol. 2008 Dec. 122(6):1161-5.
2. Worm M. et al. Causes and risk factors for Anaphylaxis // J Dtsch Dermatol Ges. 2013 Jan;11(1):44-50.
3. Golden D. B. K. Insect sting anaphylaxis //Immunology and allergy clinics of North America? 2007;27(2):261-272.
4. Montañez M. I. et al. Epidemiology, mechanisms, and diagnosis of drug-induced anaphylaxis //Frontiers in immunology.2017;8:614.
5. Speca S. J., Boynes S. G., Cuddy M. A. Allergic reactions to local anesthetic formulations //Dental Clinics. 2010; 54(4):655-664.
6. Muraro A. et al. EAACI food allergy and anaphylaxis guidelines: diagnosis and management of food allergy //Allergy.2014;69(8):1008-1025.
Что такое анафилаксия и анафилактический шок? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
К пищевым причинам относят:
В редких случаях анафилаксию вызывает сельдерей, киви и семена кунжута.
Вакцины, вызвавшие анафилаксию, как правило, вводились в комбинации:
Факторы риска развития анафилаксии :
Факторы, усугубляющие течение анафилаксии :
Симптомы анафилаксии
К симптомам анафилаксии относят:
Чем быстрее появляются симптомы, тем тяжелее протекает анафилаксия.
Первые симптомы анафилаксии вариабельны. Иногда реакция начинается со слабости и потливости. Возникает зуд и покалывание, лицо становится болезненным, особенно вокруг рта, отекают веки, губы и другие участки кожи и слизистой. Площадь покраснения увеличивается, образуется сыпь в виде крапивницы. Больного начинает тошнить, появляется чувство страха и беспокойства. Может возникнуть рвота, понос и боли в животе.
Иногда возникает чувство стеснения в глотке, горле и груди, приступ удушья, кашля и другие дыхательные нарушения, больной может потерять сознание. При развитии серьёзных нарушений сердце начинает биться чаще, артериальное давление падает.
Симптомы анафилаксии у детей
Патогенез анафилаксии
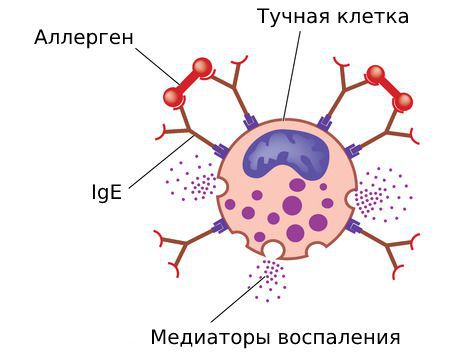
Всё начинается с первого контакта организма с аллергеном. Такое «знакомство» называется сенсибилизацией. В этот период образуются антитела — иммуноглобулины Е, или IgE. Они прикрепляются к тучным клеткам. Симптомы аллергии при этом не возникают, поэтому никто не замечает этот период и даже не догадывается, что в организме появились антитела.
На повторный контакт с раздражителем сенсибилизированный организм реагирует выбросом медиаторов воспаления: гистамина, лейкотриенов, триптазы, простагландинов, цитокинов и др. Они высвобождаются при связывании антител и частиц аллергена с рецепторами тучных клеток и базофилов.
На выброс медиаторов воспаления организм реагирует следующим образом:
Несмотря на разный механизм развития этих реакций, тучные клетки и базофилы выделяют одни и те же активные вещества, поэтому симптомы и принципы лечения практически не отличаются. Единственная разница заключается в том, что симптомы псевдоаллергии могут возникнуть сразу после первого контакта с аллергеном, а признаки анафилаксии — только после повторного контакта. Спрогнозировать развитие этих реакций практически невозможно.
Анафилактический шок — наиболее тяжёлое проявление анафилаксии. При его развитии увеличивается св ёртываемость крови, её ток резко замедляется. Из-за активации тромбоцитов в капиллярах образуются микротромбы, которые нарушают микроциркуляцию. На фоне таких изменений начинают страдать внутренние органы: лёгкие, сердце, почки, эндокринные железы и нервная система. Нарушение их работы может стать причиной смерти.
Классификация и стадии развития анафилаксии
В зависимости от преобладающих симптомов выделяют пять вариантов анафилаксии:
По характеру течения анафилаксию разделяют на пять форм:
По интенсивности симптомов выделяют четыре степени тяжести анафилаксии:
Осложнения анафилаксии
Диагностика анафилаксии
Наиболее важным инструментом в диагностике анафилаксии и определении её причины является тщательный опрос пациента и его семьи. Обычно доктор задаёт ряд вопросов:
Чтобы обнаружить «скрытый» аллерген, стоит внимательно изучить все этикетки продуктов и препаратов, которые принимал пациент.
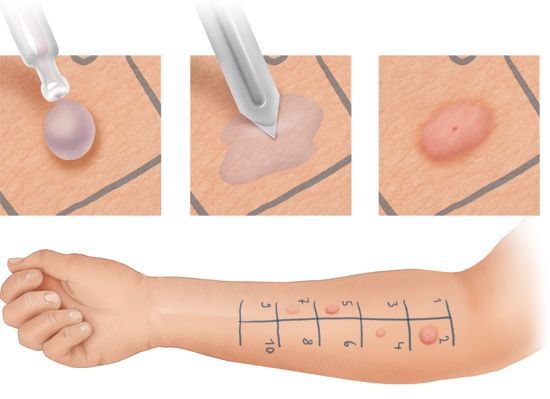
Заподозрить анафилаксию можно по одному из трёх общепринятых мировых критериев диагностики анафилаксии. К ним относят:
Лабораторное обследование направленно на поиск причинно-значимого аллергена. Оно включает:
Уровень триптазы при анафилаксии повышен. Но полагаться на один образец результатов обследования нельзя, поэтому показатели этого фермента определяют дважды:
В рутинной практике такое исследование практически не применяется из-за относительно высокой стоимости и низкой доступности в большинстве стационаров, принимающих экстренных больных.
Оптимальным методом диагностики остаются кожные пробы. При кожном аллерготестировании могут возникнуть системные реакции, требующие экстренной помощи. Поэтому данные тесты должны проводиться с большой осторожностью, а при тестировании с ядами насекомых и некоторыми лекарствами — только в условиях стационара.
По стоимости кожная проба на один аллерген может оказаться дороже, чем при аллергодиагностике ISAC. Но так как аллергочип включает в себя 112 аллергенов, итоговая цена будет дороже, чем у кожной аллергопробы.
Анафилаксию и анафилактический шок следует отличать от других состояний:
Лечение анафилаксии
При подозрении на анафилаксию пациента нужно как можно скорее госпитализировать в стационар с отделением реанимации и интенсивной терапии.
Первая помощь при анафилаксии
Тот, кто оказывает неотложную помощь, должен зафиксировать:
План действий следующий:
Если вводить эпинефрин обычным шприцем, его обязательно нужно развести :
Также нужно наладить венозный доступ или сохранить его при внутривенном введении лекарства, вызвавшего анафилактический шок. Для этого назначают раствор Рингера или физиологический раствор хлорида натрия. Также внутривенно вводят глюкокортикостероид: метилпреднизолон или гидрокортизон.
При выраженных кожных реакциях можно дать больному антигистаминный препарат, например цетиризин: детям с 6 месяцев — 5 мг, взрослым и детям старше 6 лет — 10 мг. Подобные препараты не могут остановить развитие анафилаксии, но они устраняют кожный зуд и уменьшают отёк слизистой.
Прогноз. Профилактика
Пациенту с анафилаксией следует приобрести 0,1 % раствор эпинефрина в ампулах. Как правило, его хранят дома в холодильнике при +4 °С и берут с собой при необходимости. Рекомендуется носить медицинский браслет или карточку, где указано аллергическое заболевание, причинные аллергены и план оказания первой медицинской помощи.
В процедурных кабинетах, стоматологиях, роддомах и учреждениях, где проводят вакцинацию, тесты на аллергию или рентгеноконтрастные исследования, должен быть противошоковый набор. После прививки или введения препарата рекомендуется 30 минут находиться под наблюдением врача.
Анафилактический шок — первая помощь
Анафилаксия, или иными словами анафилактический шок, является очень опасным для жизни аллергическим проявлением.
Как протекает анафилаксия
В случае, когда аллерген попадает в организм, то иммунитет начинает выработку иммуноглобулинов. У организма повышается чувствительность к воздействию к чужеродных веществ, аллергенам, которая проявляется в виде отеков, зуда, понижения давления.
Когда человеческий организм второй раз встречается с аллергеном, то уже может возникнуть анафилактический шок. Иммуноглобулины распознают чужеродное вещество (аллерген), и медиаторы вбрасываются иммунными клетками в большом количестве, что служит причиной аллергического проявления уже осязаемого человеком.
В случае отсутствия квалифицированной медицинской помощи может произойти летальный исход.
Из-за чего случается анафилактический шок
Любое вещество может стать аллергеном. Аллергические реакции накапливаются в организме и расширяется спектр активных кампонетов. Если уже были проявления аллергии, то необходим аллерголог иммунолог, чтобы предотвратить неожиданные и печальные последствия в ближайшем будущем.
Вызвать реакцию могут:
Медикаменты
В мясных продуктах могут содержаться миорелаксанты и вызывать реакцию.
Укусы насекомых. В случае, если человека покусали такие насекомые, как осы, пчёлы, то может произойти анафилактический шок.
Продукты питания. К наиболее аллергенным относятся цитрусовые, молоко, морепродукты, орехи, разного рода пищевые добавки.
Пыльца. Пыльца цветов или трав может вызвать анафилаксию.
Гельминты. Паразитарные болезни зачастую становятся причиной аллергической реакции вызванной продуктами жизнедеятельности гельминтов.
Слишком насыщенная работа мышц. Тяжелые спортивные тренировки могут вызвать анафилаксию. Особенно в сочетании с применением разного рода лекарственных препаратов.
Симптомы анафилаксии
Когда аллерген попадает в человеческий организм, реакция может быть моментальной, либо может наступить в течение нескольких минут.
Тяжесть реакции зависит от времени её возникновения после контакта с аллергеном. Чем скорее начало, тем тяжелее будет происходить сама реакция.
Первые симптомы:
Анафилаксия может развиваться по-разному:
Количество полученных организмом аллергенов не имеет значения. Тяжелая реакция может быть вызвана даже малыми дозами.
Первая помощь при анафилаксии
В такой тяжёлой ситуации может помочь только моментальная квалифицированная медицинская помощь. Это может спасти человеку жизнь.
Алгоритм действий
Если у человека бывали раньше случаи анафилактического шока, у него всегда с собой должна быть шприц-ручка, содержащая одноразовую дозу адреналина.
В медицинском центре «Гераци», работает аллерголог-иммунолог, который поможет выяснить причины Ваших аллергических реакций и поможет предотвратить анафилактический шок. Он даст все необходимые рекомендации и план лечения. У нас можно сдать все анализы на аллергены. Ведет прием врач на дому и в клинике (на Западном и в «Александровке»).Стоимость на услуги медицинского центра можно посмотреть в разделе “Прайс” или обратившись по телефону круглосуточной горячей линии +7 (863) 320-19-87.
Смотрите полезное видео
Анафилактический шок
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «30» июля 2020 года
Протокол №109
Анафилаксия – жизнеугрожающая реакция гиперчувствительности.
Анафилактическим шоком (АШ) принято называть анафилаксию, сопровождающуюся выраженными нарушениями гемодинамики: снижение систолического артериального давления ниже 90 мм. рт. ст. или на 30% от исходного уровня, приводящими к недостаточности кровообращения и гипоксии во всех жизненно важных органах (согласно международным рекомендациям World Allergy Organization, WAO).
Название протокола: АНАФИЛАКТИЧЕСКИЙ ШОК
| Код МКБ-10 | |
| Код | Название |
| T78.0 | Анафилактический шок, вызванный патологической реакцией на пищу; |
| Т78.2 | Анафилактический шок, неуточненный; |
| Т80.5 | Анафилактический шок, связанный с введением сыворотки; |
| T88.6 | Анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2019 г.)
Сокращения, используемые в протоколе:
BAT – basophile activation test (тест активации базофилов, CAST, FAST – модификаци)
IgE – иммуноглобулин класса Е
IgE – иммуноглобулин класса Е
SaO2 – сатурация (насыщение гемоглобина кислородом)
WAO (World Allergy Organization)- Всемирная организация аллергологов
АЛТ – аланинаминотрасфераза
АСТ – аспарагинаминотрасфераза
АШ – анафилактический шок
БАК – биохимический анализ крови
в/в – внутривенно
в/м – внутримышечно
ВОЗ – Всемирная организация здравоохранения
ВОП – врач общей практики
ГКС – глюкокортикостероиды
ДАД – диастолическое артериальное давление
ЖКТ – желудочно-кишечный тракт
ИВЛ – искусственная вентиляция легких
ИВЛ – искусственная вентиляция легких
ИФА – иммуноферментный анализ
КЩС – кислотно-щелочное состояние
ЛС – лекарственное средство
МКБ – международная классификация болезней
ОАК – общий анализ крови
ОАМ – общий анализ мочи
РИФ – реакция иммунофлуоресценции
рО2 – парциальное напряжение кислорода
рСО2 – парциальное напряжение углекислого газа
САД – систолическое артериальное давление
УЗИ – ультразвуковое исследование
ЧСС – частота сердечных сокращений
Пользователи протокола: врачи всех профилей, средний медицинский персонал.
Категория пациентов: дети, взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| Уровни доказательств | Источник доказательств |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок. |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок. |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок. | Высококачественные систематические обзоры исследований случай- контроль или когортных исследований. Высококачественные обзоры исследований «случай-контроль» или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи. |
| 2+ | Хорошо проведенные исследования «случай-контроль» или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования «случай-контроль» или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Не аналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1-2,4]:
Клинические проявления анафилаксии чаще всего развиваются в течение нескольких минут – одного часа после взаимодействия с триггерным препаратом. Отсроченные клинические проявления обычно возникают при применении латекса, антибиотиков, коллоидов; при применении миорелаксантов, напротив, ответ развивается очень быстро.
Таблица 1. Степени выраженности клинических проявлений анафилаксии:
| Степени | Проявления |
| I | Генерализованные кожные проявления: эритема, уртикарная сыпь ± ангионевротический отек |
| II | Умеренная полиорганная недостаточность: — кожные проявления; — гипотензия, выраженная брадикардия; — гиперреактивность бронхов (кашель, нарушение вентиляции). |
| III | Жизнеугрожающая ПОН, требующая интенсивной терапии: -коллапс, тахикардия или брадикардия, аритмии; — бронхоспазм. Кожные проявления могут отсутствовать или появиться только после стабилизации АД |
| IV | Остановка дыхания или кровообращения |
| V | Смерть в результате неэффективности СЛР |
В зависимости от характера течения АШ:
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Лабораторные методы исследования
Экстренная диагностика:
анализ крови на сывороточную триптазу (через 1 – 4 ч после возникновения анафилактической реакции).
Значимое повышение уровня триптазы сыворотки (> 25 мкг/л) с большой вероятностью предполагает аллергическую анафилаксию. Для определения уровня триптазы необходимо осуществить забор крови однократно (через 1–2 ч после возникновения симптомов) или трёхкратно (в идеале): так быстро, как возможно; через 1– 2 ч, через 24 ч после начала симптомов или при выписке (для определения фонового уровня триптазы, так как у некоторых людей она исходно повышена). В настоящее время в ряде рекомендаций не поощряется определение плазменного гистамина: концентрация гистамина снижается в пределах 15–30 мин после возникновения эпизода анафилаксии. Данный показатель не информативен у беременных женщин и пациентов, получающих большие дозы гепарина. Определение метилгистамина в моче также в настоящее время не рекомендуется из-за низкой чувствительности метода для постановки диагноза по сравнению с триптазой и гистамином плазмы крови.
Специфическая аллергодиагностика на фоне течения и терапии шока не целесообразна в связи с не информативностью (высокая вероятность ложноположительных и ложноотрицательных результатов) и опасностью (кожные пробы).
Отсроченная диагностика (не менее чем через 6 недель после эпизода анафилаксии из-за высокой вероятности ложноотрицательных результатов): кожные тесты, тест активации базофилов аллергенами invitro, провокационные тесты (с осторожностью). Перед проведением отсроченной диагностики необходимо предоставить данные анализа триптазы, значимых invitro тестов, перечень всех препаратов и факторов, действию которых подвергался пациент перед началом эпизода анафилаксии, аллергологический анамнез, перечень препаратов текущего приёма (желательно приостановить приём препаратов, которые могут искажать результаты тестов, например, антигистаминные препараты, стероиды, антидепрессанты).
Наряду с тщательным сбором аллергологического анамнеза и физикальным обследованием, крайне важно направить больного с анамнезом лекарственной анафилаксии для выполнения дополнительных тестов (определение общего IgE в сыворотке крови, кожных проб либо аллергологических и иммунологических лабораторных тестов).
В настоящее время золотым стандартом диагностики анафилаксий называют кожные пробы, их значение возросло по мере появления публикаций о высоком риске перекрестных реакций среди наиболее часто используемых препаратов для анестезии (миорелаксантов и опиатов).
Провокационные пробы и пробное лечение при наличии у пациента подтвержденного анафилактического шока в анамнезе противопоказаны.
Лабораторные тесты для выявления аллергена также могут быть использованы через 6 недель после шока.
К основным видам относятся: ИФА или РИФ с выявлением специфических IgE, цитотоксические тесты invitro (показатель повреждения нейтрофилов и др.), иммуноблотинг, реакции бласт-трансформации, тест активации базофилов (BAT, CAST, FAST).
Показано обследование у врача аллерголога-иммунолога через 1,5-2 месяца после перенесенного АШ для определения причины его развития.
Диагностический алгоритм
Диагностика и лечение анафилактических реакций по системе ABCDE:
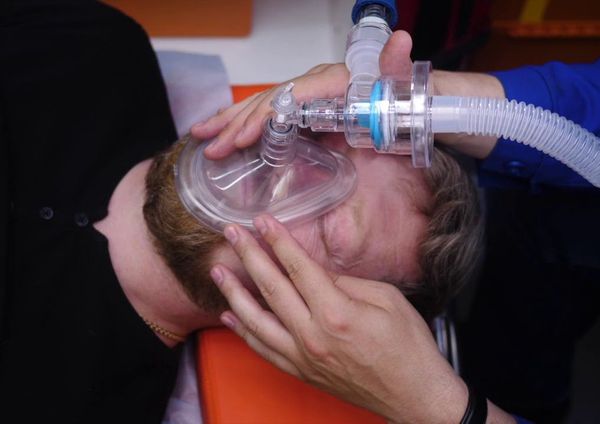
А – airway (дыхательные пути). Осмотреть дыхательные пути на наличие обструкции: тяжёлая обструкция сопровождается парадоксальными движениями грудной клетки и живота с участием вспомогательной мускулатуры; цианоз – поздний симптом обструкции. Ингаляция высокого потока увлажненного кислорода (> 10 л/мин) с дальнейшим титрованием для поддержания целевой SpO2= 94–98%, но не менее 90–92%.
Следует предусмотреть возможность трудной интубации в результате отёка глотки или трахеи; если черты лица пациента меняются на глазах –показана не медленная интубация трахеи – через минуту может оказаться уже технически невозможно интубировать! Альтернатива в этих ситуациях –коникотомия.
В – breathing (дыхание). Подсчитать ЧДД (в норме 12–20 дыханий в минуту у взрослых), более высокая ЧДД – риск резкого ухудшения. Оценить глубину и ритм дыхания, равномерность дыхания с обеих сторон. РаСО2 – основной критерий адекватности вентиляции, при необходимости проведение ИВЛ по данным газов крови и клиническим показаниям;
С – circulation (кровообращение). Шок чаще всего связан с гиповолемией вследствие вазодилатации, увеличения проницаемости сосудов и потерей внутрисосудистого объёма. Низкое диастолическое давление предполагает артериальную вазодилатацию, а снижение пульсового давления – артериальную вазоконстрикцию.
Дифференциальный диагноз
Дифференциальный диагноз
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
В – breathing (дыхание). Подсчитать ЧДД (в норме 12–20 дыханий в минуту у взрослых), более высокая ЧДД – риск резкого ухудшения. Оценить глубину и ритм дыхания, равномерность дыхания с обеих сторон. РаСО2 – основной критерий адекватности вентиляции, при необходимости проведение ИВЛ по данным газов крови и клиническим показаниям;
С – circulation (кровообращение). Шок чаще всего связан с гиповолемией вследствие вазодилатации, увеличения проницаемости сосудов и потерей внутрисосудистого объёма. Низкое диастолическое давление предполагает артериальную вазодилатацию, а снижение пульсового давления – артериальную вазоконстрикцию.
Медикаментозное лечение
Отсутствие симптомов со стороны кожных покровов не исключает диагноз анафилаксии!
Таблица 2. Дозировки препаратов для лечения анафилаксии:
| Препарат | Взрослый или ребенок > 12 лет | Дети | ||
| 6-12 | 6 месяцев – 6 лет | |||
| Эпинефрин 1:1000 (в/м), повтор через 5 мин при отсутствии реакции | 500 мкг (0,5 мл) | 300 мкг (0,3мл) | 150 мкг(0,15 мл) | 150 мкг (0,15 мл) |
| Эпинефрин в/в титрованием | 50 мкг (10-20 мкг для II ст., 100 – 200 мкг для III ст.) | 1 мкг/кг | 1 мкг/кг | 1 мкг/кг |
| Инфузионная нагрузка | 500 – 1000 мл при нормотензии, 1000 – 2000 мл при гипотензии | 20 мл/кг | 20 мл/кг | 20 мл/кг |
| Гидрокортизон (в/м или медленно в/в) | 200 мг | 100 мг | 50 мг | 25 мг |
Медикаментозная терапия анафилаксии:
Эпинефрин (адреналин) – препарат первой линии, препарат выбора для лечения анафилаксии (А).
Рекомендовано в отсутствие венозного доступа внутримышечное введение эпинефрина в переднюю или латеральную часть бедра. По данным Европейского Совета по реанимации – 2015 и Национального Совета по реанимации (Россия): Раннее распознавание и немедленное внутримышечное введение адреналина остается основой лечения анафилаксии.
Для инфузионной нагрузки применяют: подогретый (по возможности) 0,9% натрия хлорид или другой сбалансированный кристаллоидный раствор (500–1000 мл для пациента с нормотензией и 1000–2000 мл для пациента с артериальной гипотензией); при наличии в анамнезе сердечной недостаточности – не более 250 мл за 5–10 мин, у детей – 20 мл/кг.
Кортикостероиды не относят к препаратам первой линии для лечения анафилаксии, так как они не влияют на исход острой анафилаксии, но могут предотвратить вторую фазу реакций спустя 24–72 ч после начальных симптомов.
Антигистаминные препараты относят ко второй линии лечения анафилаксии из-за их воздействия на потенцируемую гистамином вазодилатацию и бронхоконстрикцию.
Дозы препаратов для интенсивной терапии анафилаксии указаны в Таблице 2.
Хирургическое вмешательств: нет.
Дальнейшее ведение: нет.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
• полное выздоровление;
• восстановление трудоспособности.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
карта наблюдения пациента, маршрутизация пациента:
Немедикаментозное лечение: см. Амбулаторный уровень
Медикаментозное лечение: см. Амбулаторный уровень
Хирургическое вмешательство:
невозможность или затруднения при интубации трахеи.
Дальнейшее ведение:
Длительность наблюдения и мониторинг состояния пациента зависит от тяжести развития, особенностей течения анафилаксии. При постановке диагноза АШ – не менее 2-3 суток, даже, если удалось быстро стабилизировать АД, так как существует опасность рецидива клинических проявлений. Продолжительность стационарного лечения до 10 суток. Впоследствии при необходимости возможно проведение реабилитационной терапии.
Возможно развитие поздних осложнений:
В течение 3-4 недель могут сохраняться нарушения функции различных органов и систем.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: см. Амбулаторный уровень
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: не проводится.
Показания для экстренной госпитализации:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Миербеков Ергали Маматович – доктор медицинских наук, профессор, НУО «Казахстанско-Российский Медицинский Университет», заведующий курсом анестезиологии и реаниматологии, врач анестезиолог-реаниматолог высшей категории, Президент Федерации анестезиологов и реаниматологов Республики Казахстан.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Особенности анафилаксии у беременных:
Влияние беременности на течение анафилаксии:
Во время беременности резко возрастают концентрации эстрогена и прогестерона, которые считаются иммуномодулирующими гормонами. Прогестерон способствует активизации Тh2 за счёт ингибирования Th1, продукции цитокинов, индукции Th2 и интерлейкина 10. Эти изменения предотвращают отторжение плода. Плацента защищает плод от анафилактических реакций матери, так как не пропускает антитела к IgE высокой молекулярной массы. Кроме того, высокая активность диаминоксидазы децидуальной оболочки плаценты катализирует оксидное дезаминирование гистамина и других аминов, высвобождающихся в процессе анафилаксии.
Отмечается преобладание анафилаксии у женщин вне зависимости от агента, послужившего причиной. Например, частота анафилаксии на латекс в группах акушерских и гинекологических больных составляет 50% всех реакций на латекс. Реакция на латекс развивается в пределах 30–60 мин. Введение окситоцина может оказаться катализатором, поскольку маточные сокращения способствуют проникновению частиц латекса из матки в кровоток. Другой механизм – перекрестная реакция между синтетическим окситоцином и латексом, в которой сенсибилизация к латексу, вслед за назначением окситоцина, способствует быстрому распознаванию антигена, который вызывает анафилаксию.
Более 50% описания случаев анафилаксий, возникающих при оперативном родоразрешении, приходится на мышечные релаксанты. И хотя, вподавляющем числе этих случаев был вовлечен сукцинилхолин, значимое количество приходится и на рокурониум, и на сугамадекс с развитием тяжелой анафилаксии реакции и смерти беременных во время операции кесарево сечения.
Из антибактериальных препаратов, наиболее часто вызывают анафилаксию β- лактамные антибиотики, которые чаще всего вводят на этапе интраоперационной антибиотикопрофилактики при оперативном родоразрешении. Наиболее безопасен ванкомицин.
Частота анафилаксии при введении коллоидных растворов не отличается от общей популяции, но у рожениц и родильниц наибольшую частоту анафилаксии вызывают растворы желатина. В связи с этим, у рожениц и родильниц их рекомендуют вводить только по жизненным показаниям.
Влияние анафилаксии на исходы беременности и родов для матери и плода.
Асфиксия плода в случае анафилактического шока проявляется как гемодинамической катастрофой у матери, так и хориоумбиликальной вазоконстрикцией вследствие высвобождения медиаторов анафилаксии.
При возникновении анафилаксии и анафилактического шока в родах, у новорожденных регистрируются различная степень неврологического дефицита, ригидность конечностей, судорожные эквиваленты, поражение головного мозга, гипоксическая энцефалопатия. Интранатальная и ранняя неонатальные смертности достигают 46% (С).
Профилактика интранатальной гибели плода является быстрое начало лечения анафилаксии и немедленное родоразрешение (А).
Другие состояния, которые у рожениц и родильниц могут имитировать анафилаксию:
В тоже время, следует отметить, что изолированный отек голосовых связок при анафилаксии рожениц и родильниц встречается крайне редко.
Эмболия околоплодными водами, сложна для дифференциальной диагностики с анафилаксией, тем более, что проявлением последней может быть также кровотечение, обусловленное гиперфибринолизом. Тем не менее, при эмболии около плодными водами, как правило, отсутствуют кожные проявления и бронхоконстрикция.
При тяжелой анафилаксии развивается гиперфибринолиз. Последний обусловлен дегрануляцией тучных клеток с высвобождением триптазы, которая активирует, как тканевой, так и мочевой типы плазминогена (tPA и scu-PA).
Крайне важно! У беременных и рожениц в случае развития тяжелой анафилаксии, которая подразумевает экстренное родоразрешение, как элемент реанимационных мероприятий, необходимо выполнить ТЭГ (С).
При остановке сердца у беременных ключевыми мероприятиями остаются высокоэффективная СЛР с ручным смещением матки, как можно ранний переход к расширенным реанимационным мероприятиям и родоразрешение, если не происходит быстрого восстановления спонтанного кровообращения (Европейский Совет по реанимации 2015, Национальный Совет по реанимации (Россия), пересмотр 2015.
Как можно раньше вводить антифибринолитические препараты, чтобы избежать массивной кровопотери интраоперационно и в послеродовом периоде (С).
Адреналин является золотым стандартом в лечении анафилаксии. Тем не менее, болюсное введение адреналина 10-20 мкг, снижает маточный кровоток на 30-40%.
Целесообразно до извлечения плода ограничится дозой 30-40 мкг или воспользоваться эфедрином.
Поскольку эта ситуация требует экстренного родоразрешения то сразу же после извлечения плода лечение проводится то тем же принципам, что и в общей практике.
Дифференциальный диагноз при анафилаксии беременных, рожениц необходим с критическими состояниями, которые развиваются вследствие эмболии околоплодными водами и осложнениями анестезии, но правила оказания СЛР остаются в следующем порядке во всех случаях.
Особенности сердечно-легочной реанимации у беременных.
Правила 1. Во-первых, необходимо помнить, что в реанимации нуждаются два пациента: мать и плод.
Несмотря на то, что большинство случаев остановки сердца у беременных происходит в отделениях интенсивной терапии, реанимационные мероприятия редко оказываются успешными в связи со сложностями вследствие физиологических изменений, которые происходят во время беременности.
Правила 2. Необходимо помнить о существовании специфических факторов, присущих беременности, которые ухудшают выживаемость пациенток при проведении сердечно- легочной реанимации.
К ним относятся:
анатомические изменения, осложняющие поддержку проходимости дыхательных путей и выполнение интубации трахеи:
Правила 3. Принять меры к устранению синдрома аорто-кавальной компрессии: выполнить смещение матки влево и удалить все внешние и внутренние устройства для мониторинга плода(В).
В третьем триместре наиболее значимой причиной, затрудняющей выполнение сердечно-легочной реанимации у беременных женщин, является компрессия нижней полой вены беременной маткой и, как следствие, ухудшение венозного возврата в положении женщины на спине. Эти факторы усугубляются при ожирении. Аорто-кавальная компрессия существенным образом изменяет эффективность наружного массажа сердца.
В положении на спине дополнительным фактором становится компрессия нижней полой вены беременной маткой, что затрудняет венозный возврат и снижает сердечный выброс.
Дефибрилляция:
В случае несвоевременно начатой сердечно-легочной реанимации и запоздалом родоразрешении, остановка сердца у беременной ухудшает исход для матери и плода.
Небольшая частота анафилаксии у беременных затрудняет выработку оптимальной лечебной стратегии и не позволяет подвести доказательную базу под наши рекомендации. По этой причине текущие протоколы основываются на описании случаев и рекомендациях экспертов.