Что делать, если опух язычок в горле (увулит)
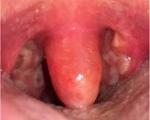
Опухший язычок в горле, его отек, указывает на воспаление этого органа. Патологию называют увулит. Он развивается из-за разных причин, в редких случаях выступает самостоятельным заболеванием. При прогрессе опухоли возрастает риск удушья, летального исхода.
Зачем нужен язычок
Язычок в горле – небный отросток, напоминающий маленький колокольчик. Основная его функция на стыке гортани и неба – защитная. Он предотвращает попадание бактерий, вирусов и патогенных микроорганизмов в глотку, нижние дыхательные пути. Язычок прикрывает глотку от холодного воздуха при прогулке в морозный день. Он же распределяет потоки воздуха.
Язычок располагается над гортанью, при его увеличении нарушаются функции глотания, дыхания, речи. Опухлый орган может увеличиться в 5 раз. Из-за этого, он опускается на язык, вызывая рвотные рефлексы.
Причины опухлости
Опухлость маленького органа симптом, указывающий на развитие инфекции или другой патологии. В 25% случаев развивается воспалительный процесс на язычке, даже в этом случае болезнь – следствие воспалительных реакций, например, тонзиллита, фарингита, ларингита.
Отечность вызвана развитием бактерий: стрептококков, стафилококков. Причиной выступают и вирусы, особенно гриппа, парагриппа и аденовирусы. Только в 20% случаев опухнуть язычок может из-за распространения грибковой инфекции.
Одной из причин отечности язычка выступает аллергическая реакция. Она может развиваться при контакте с разными веществами или как следствие приема медикаментов.
Опухоль язычка развивается от факторов:
Воспалительные процессы в глотке и глоточном кольце развиваются из-за сухости слизистой, при гормональных сбоях из-за беременности, климакса, переходного возраста или употребления гормональных медикаментов. В этом случае большее поражение приходится именно на язычок.
В группу риска входят курящие и лица, чрезмерно употребляющие алкоголь. Если у человека снижен иммунитет из-за хронических эндокринных или системных патологий, опухший язычок – станет следствием болезней.
В силу неразвитого иммунитета страдают опухлостью язычка в первую очередь дети. Симптоматика крайне выраженная. Пожилые люди тоже подвержены отечности небного язычка, но признаки не явные.
Плохое лечение респираторных заболеваний приводит к опухоли: если человек поласкает горло концентрированным содовым раствором и отваром лекарственных трав разного происхождения.
Симптомы
Пропустить опухлость язычка сложно: чувство инородного тела, рвотные позывы – неприятные признаки. Визуально обследовать горло и выявить, что опух отросток неба, может даже человек далекий от медицины.
Но если опухоль не явная, на проблему могут указывать и другие симптомы:
В зависимости от патологии может присоединяться сильная температура, кашель, насморк. Если человек страдает от аллергии, возможна сыпь, зуд, покраснение кожных покровов и отечность губ, языка.
Указывать на проблему может болезненное глотание слюны, при длительном разговоре или после сна. Неприятный симптом может проходить в течение получаса. Дискомфорт может проявиться при приеме пищи, напитков или при чиханье и кашле.
Осложнения
Если опух язычок на небе, надо срочно обратиться за помощью медиков, иначе будет быстрое резкое развитие отека, асфиксия и летальный исход.
Если отечность незначительная, человек может испытывать трудности при разговоре или приеме пищи: чувство инородного тела вызывает тошноту, как следствие пациент отказывается от еды и не получает микроэлементов для организма.
Затрудненное дыхание медленно, но верно приводит к нарушению функции внутренних органов и тканей. Страдает дыхательная и сердечно-сосудистая системы и мозговые оболочки.
Диагностика
При появлении признаков надо обратиться к врачу: терапевту или отоларингологу. Если обозначена гиперчувствительность к одному из компонентов, пациента направят к иммунологу или аллергологу. Если предполагается реактивная опухоль небного язычка из-за развития инфекции, подключают к исследованию и инфекциониста.
Визуальной диагностики недостаточно. Важно выявить степень опухлости и симптомы, определить состояние организма. Поэтому проводят:
Необходимо назначить лабораторные анализы крови, мочи, соскоба слизистой. Если на язычке видны гнойные язвочки, исследуют их содержимое.
Лечение
Если опух язычок, нельзя проводить самолечение: неверные действия приведут к резкому ухудшению состояния. Если отечность развивается быстро, стоит вызвать неотложную медицинскую помощь, фельдшер сделает инъекции с антигистаминными и противовоспалительными средствами и направит пациента в отделение реанимации.
Если опухоль небного отростка незначительная, можно прийти на консультацию к отоларингологу самостоятельно. После проведенного обследования, врач определит причину патологии и разработает программу терапии.
Консервативная терапия
Консервативные методы лечения выбирают, если состояние пациента не вызывает опасений. Если воспаление вызвано бактериальной инфекцией, препаратом первого действия становится антибиотик. Если болезнь началась из-за развития вирусной или грибковой инфекции – выбирают соответствующий медикамент.
Снять симптомы помогут группы лекарственных средств:
Помочь ликвидировать болезнетворные микробы помогут антисептические средства. В сложных ситуациях врачи назначают инъекции антигистаминных и противовоспалительных растворов. При опухоли малой и средней тяжести используют таблетки и капсулы. Если глотать неудобно, применяют спреи, гели, растворы, сиропы и суспензии.
Ингаляции с разными составами – средства в лечении опухлости язычка. Но составы для аппаратов должен выбирать отоларинголог.
Физиотерапия
Физиотерапевтические процедуры назначают для укрепления организма, когда основная симптоматика уже снижена. Для нормализации обмена веществ назначают:
Обычно выбирают один или два курса по 10 дней.
Диета
Правильное питание во время лечения любого заболевания – залог успеха. Нужно исключить аллергены, которые вызвали опухоль, а также исключить:
Алкогольная продукция и газированные напитки запрещены. Пациенту важно употреблять продукты, богатые витаминами и клетчаткой, углеводами.
Оперативное вмешательство
Отоларингологи и хирурги делают все, чтобы отсрочить операцию по частичному и тотальному удалению небного язычка, это приведет к нарушению голоса. Если жизнь человека под угрозой или повышен риск развития инвалидности, то прибегают к операции.
Иссечение опухлости проводят малоинвазивными методами: лазером, криотерапией, ультразвуковыми ножницами (скальпелем). При таких способах обычно не требуется накладывать швы, поскольку края раны запечатываются под действием лазерного излучения или ультразвука. Но если нужно – накладывают саморассасывающие швы.
Прогноз
Если вовремя начать лечение, прогноз благоприятен в 89% случаев. В 30% случаев отечность небного язычка прогрессирует даже при смене нескольких препаратов, тогда переходят к радикальным мерам: операции по удалению части или всего небного отростка.
При этом проблема ликвидируется вместе с хирургической процедурой. После короткой реабилитации пациент живет полноценной жизнью. Иногда наблюдается изменение тембра голоса и нарушение глотания.
Профилактика
Чтобы предотвратить развитие опухоли небного язычка, отоларингологи и другие врачи узкого профиля рекомендуют:
Не стоит употреблять горячую пищу или напитки, исключить длительный прием холодного (например, мороженого).
Увулит
Увулит – это остро протекающее воспаление небного язычка (увулы) инфекционно-аллергического генеза. Характеризуется резким, внезапным появлением болей при глотании, ощущения инородного предмета в горле, затруднения дыхания. Диагностика увулита производится на основании клинической картины, данных фарингоскопии, результатов аллерготестов, бактериологического посева. Лечение включает местные мероприятия (полоскание и смазывание горла), антибиотикотерапию, прием антигистаминных средств, физиотерапию (ОКУФ, ингаляции). При выраженном отеке язычка и мягкого неба, нарушающем дыхание, выполняется трахеостомия.
МКБ-10
Общие сведения
Увулит (от латинского «uvula» ‒ язычок) характеризуется отеком и гиперемией отростка, расположенного по средней линии заднего края мягкого неба. Функциональное значение небного язычка заключается в участии в артикуляции заднеязычных согласных, а также в акте глотания. Из врожденных аномалий развития увулы встречаются отсутствие, расщепление, удлинение язычка, из приобретенных патологий – папилломы и воспалительные заболевания. Увулит может возникать в любом возрасте, чаще сопутствует катаральному воспалению глотки.
Причины увулита
Воспалительная реакция небного язычка чаще всего развивается под влиянием инфекционных, аллергических, химических триггеров. Нередко патологическим фоном для увулита выступает острый фарингит, тонзиллит, ожоги и травмы полости рта, эпиглоттит и другие процессы. Этиологические факторы включают в себя:
Патогенез
Механизм развития инфекционного увулита в клинической оториноларингологии связывают с повреждением сосудов венозного сплетения, расположенного в небном язычке (апоплексия увулы). В результате возникают условия для инфицирования образующейся гематомы условно-болезнетворными патогенами полости рта.
Развивается эритема, отечность язычка, возникают геморрагии слизистой, формируется фибринозный налет, образованный слущенным эпителием, лейкоцитами и бактериями. Существенную роль в возникновении увулита и других воспалений глотки играют дефекты иммунитета, в частности пониженное содержание иммуноглобулинов A и G, В-лимфоцитов. В развитии ангиоотека имеет значение дисфункция системы комплемента, реакция антиген-антитело, протекающая с высвобождением гистамина.
Симптомы увулита
Клиника заболевания разворачивается остро. Внезапно (чаще во время приема пищи, резко возникшего кашля или чихания) появляется боль в глотке, усиливающаяся при глотательных движениях. Возникает першение, ощущение комка или застрявшего в горле инородного тела. Попытки откашляться приводят к усилению болевого синдрома. Из-за отека мягкого неба и зева больному становится трудно дышать, в горизонтальном положении появляется храп, чувство удушья. Вследствие раздражения корня языка увеличенным небным язычком могут возникать рвотные позывы.
При сочетании увулита с ларингофарингитом на слизистой горла образуется налет или высыпания. Возможно затруднение глотания твердой и сухой пищи, гиперсаливация. В некоторых случаях развивается дисфония. Общее самочувствие может не нарушаться, однако вирусный или бактериальный увулит нередко протекает с интоксикационным синдромом: ломотой в теле, лихорадкой.
Осложнения
Изолированный увулит редко приводит к жизнеугрожающим осложнениям. Большую опасность представляют сопутствующие заболевания, послужившие фоном для увеличения небного язычка. К ним относятся отек Квинке, ложный круп, эпиглоттит. Быстрое прогрессировании обструкции дыхательных путей приводит к возникновению дыхательной недостаточности, гипоксической коме, асфиксии.
Диагностика
Пациент с признаками увулита нуждается в осмотре врачом-оториноларингологом и установлении этиологии заболевания. В ряде случаев может возникнуть потребность в консультации аллерголога-иммунолога, инфекциониста. Основные этапы диагностики:
Лечение увулита
Терапия подбирается индивидуально с учетом установленных причин, складывается из местных процедур и общетерапевтического лечения. При возникновении дискомфорта в горле необходимо избегать раздражающих факторов (вдыхания дыма, употребления аллергенных продуктов, слишком горячих блюд и напитков). Алгоритм лечения увулита включает:
При угрозе асфиксии требуется проведение экстренной коникотомии или трахеостомии. При выраженной гипертрофии небного язычка прибегают к проведению увулотомии.
Прогноз и профилактика
Сочетающийся с фарингитом или изолированный увулит разрешается благополучно. По мере снижения активности инфекционного процесса уменьшается катаральное воспаление в глотке, небный язычок принимает прежние размеры и форму. Более опасны в прогностическом отношении состояния, сопровождающиеся стенозом дыхательных путей.
В целях предотвращения увулита рекомендуется соблюдать меры личной гигиены в период респираторных инфекций, исключить контакт с аллергизирующими веществами, отказаться от курения, следить за водным балансом. Чтобы избежать осложнений, необходимо своевременно обращаться к врачу при развитии катара верхних дыхательных путей.
Что такое сиалоаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
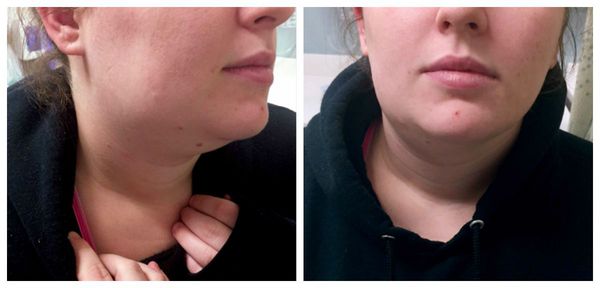
Сиалоаденит — это воспаление одной или нескольких слюнных желёз. Сопровождается отёком лица, покраснением устья слюнной железы, болезненностью и другими симптомами. Может привести к образованию гнойной полости, склерозированию железы и развитию опухоли.
Краткое содержание статьи — в видео:
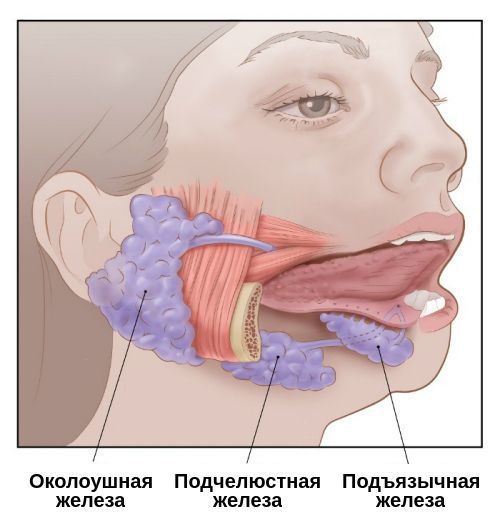
Сиалоаденит развивается практически в любом возрасте, начиная от одного года, вплоть до 70 лет. Он составляет 42-54 % от всех патологий слюнных желёз. Чаще всего поражаются большие слюнные железы: околоушные и подчелюстные, реже — подъязычные.
Причиной лимфогенных и гематогенных сиалоаденитов могут быть респираторные инфекции (ангина, пневмония, трахеит), а также воспалительные заболевания лицевой области — фурункулы, карбункулы, абсцессы полости рта, конъюнктивиты и др.
Контактный сиалоаденит развивается из очагов инфекции, расположенных по соседству с железой:
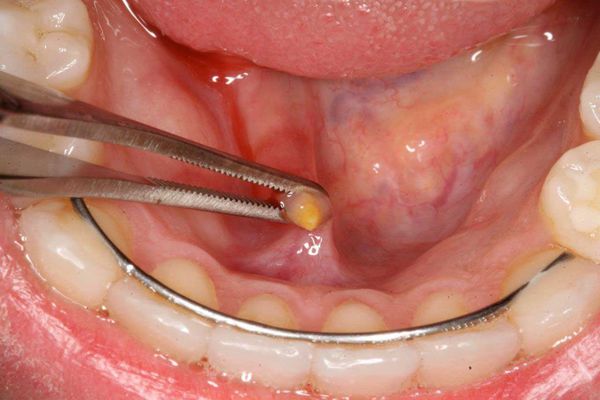
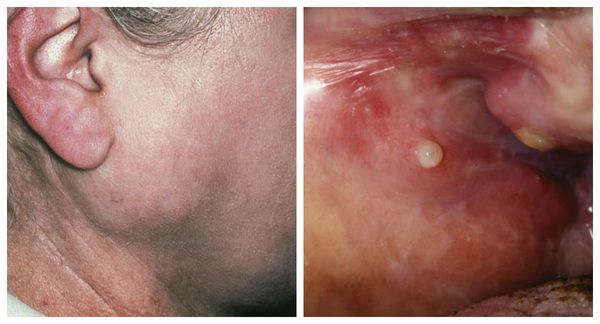
Также сиалоадениты часто возникают в связи с нахождением в протоке или толще железы инородных тел, препятствующих нормальному току слюны. К ним относят ся камни слюнных желёз (сиалолитиаз), семечки, зёрнышки, косточки и др.
В группе риска по развитию сиалоаденита находятся:
Симптомы сиалоаденита
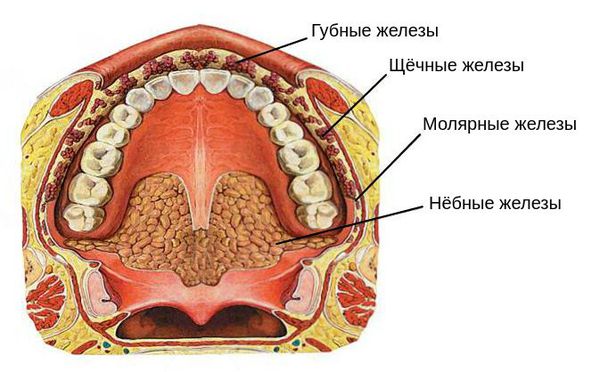
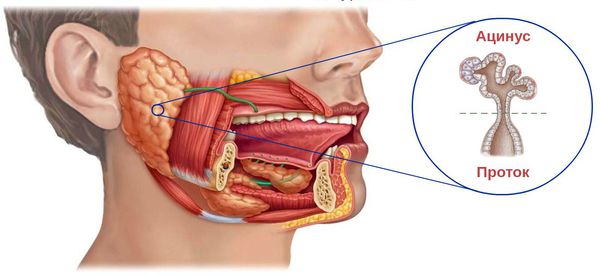
Проявления сиалоаденита во многом зависят от локализации поражённой железы. В целом слюнные железы бывают двух видов — большими и малыми. Малые слюнные железы расположены в толще слизистых оболочек губ, щёк, нёба. Большие слюнные железы делятся на околоушные, подчелюстные и подъязычные.
При подчелюстном сиалоадените пациент жалуется на:
При сиалоадените подъязычной слюнной железы многие симптомы схожи с признаками подчелюстного сиалоаденита. Устье выходных протоков железы также красное, отёчное, но при этом боль выражена сильнее и нет явных внешних проявлений.
Патогенез сиалоаденита
Рассмотрим механизм возникновения сиалоаденита на примере развития слюнокаменной болезни. Данный процесс можно разделить на три стадии:
На начальной стадии клинические симптомы воспаления отсутствуют, но при этом наблюдаются признаки развития отёка: застаивается лимфа около протоков железы и кровеносных сосудов, соединительная ткань становится рыхлой, отёчной, сосуды расширяются и с избытком наполняются кровью. При этом полностью сохранены ацинусы — концевые отделы слюнной железы. В них обильно скапливаются мукополисахариды и муцин — признаки воспаления. Протоки внутри и между дольками железы расширяются, постепенно увеличиваются и уплотняются коллагеновые волокна и лимфоидные инфильтраты.
На второй стадии болезни возникают морфологические признаки явного хронического воспаления слюнных желёз:
На третьей стадии паренхима железы почти полностью атрофируется и замещается соединительной тканью, разрастаются кровеносные сосуды, протоки внутри долек железы расширяются по типу кисты или сужаются из-за сдавления соединительной, фиброзной тканью.
Классификация и стадии развития сиалоаденита
По течению процесса воспаления сиалодениты бывают острыми и хроническими.
По нозологической самостоятельности сиалоадениты делят на две группы:
По причинам сиалоадениты бывают:
По локализации поражённой слюнной железы выделяют:
По состоянию паренхимы различают два типа сиалоаденита:
По характеру воспаления и его исходу сиалоадениты бывают:
По распространённости процесса в слюнной железе выделяют три типа сиалоаденитов:
Осложнения сиалоаденита
Все осложнения сиалоаденитов можно разделить на несколько групп:
В ряде случаев хроническое воспаление железистой ткани может преобразоваться с развитием доброкачественных и злокачественных опухолей. Однозначно утверждать о воспалительной природе опухолей не приходится, но и исключить воспаление как пусковой механизм их развития пока невозможно.
Доброкачественные опухоли
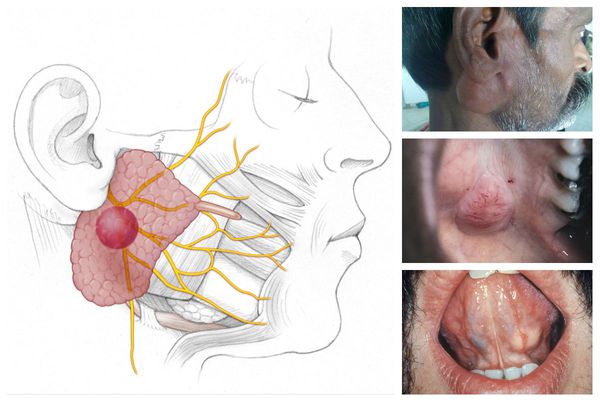
Плеоморфная аденома — наиболее распространённая железистая опухоль. Обычно она развивается в больших слюнных железах: 75 % — в околоушных, 13 % — в подчелюстных и подъязычных, 12 % — в малых слюнных железах (в основном локализуется на твёрдом нёбе). Макроскопически опухоль представляет собой узел плотной, эластической или мягкой консистенции диаметром 1-6 с м. На разрезе выглядит как белесовато-жёлтое или бело-серое образование с ослиз нением, иногда наблюдаются хрящеподобные вкрапления.
Миоэпителиома до недавних пор считалась разновидностью плеоморфных аденом и сравнительно недавно пол учила право являться отдельной нозологической единицей. Миоэпителиома является мономорфной аденомой и имеет в своём составе исключительно зрелые миоэпителиальные клетки. Данная опухоль встречается сравнительно нечасто: примерно в 4 % случаев всех опухолей слюнных желёз. Морфологически она представляет собой узел неправильно формы, на разрезе представлена белесоватой тканью.
Аденолимфома по частоте встречаемости занимает 2-3 место среди новообразований слюнных желёз. Она развивается только в околоушных железах. Представляет собой чётко ограниченный узел, заключённый в капсулу, 2-5 см в диаметре. На разрезе она выделяется бело-серой окраской со множеством кист, заполненных серозной жидкостью.
Онкоцитома — довольно редкая доброкачественная опухоль. Она развивается преимущественно к околоушных железах. Макроскопически состоит из узла, реже — множества узлов, ограниченных эластической капсулой. В разрезе опухоль имеет буро-коричневый цвет.
Злокачественные опухоли
Мукоэпидермоидный рак является наиболее частой разновидностью карцином слюнных желёз. Чаще всего поражает околоушную железу, на втором месте по локализации — малая слюнная железа в области нёба. Макроскопически данный вид рака обычно четко отграничен от окружающих тканей, в редких случаях заключён в тонкую, не до конца сформированную капсулу. При разрезе в толще опухоли можно заметить множество кист. Узел может быть как мягким, так и плотным, иногда — хрящеподобным, каменистым. По форме узел бывает круглым, овальным, реже — бугристым.
Аденокистозный рак ( цилиндрома ) встречается в 1-10 % всех случаев карцином слюнных желёз. Наиболее часто она поражает малые слюнные железы в области нёба и околоушные железы, реже — подчелюстные и подъязычные. Макроскопически опухоль представлена узлами диаметром 1-5 см, в разрезе она выделяется серым или серо-жёлтым цветом, чётких границ нет.
Карцинома в плеоморфной аденоме является самостоятельным заболеванием. Морфологически выглядит, как скопление узлов с нечёткими границами размером до 14*7 см, в разрезе жёлтого или бело-серого цвета.
Диагностика сиалоаденита
Диагностические мероприятия заболеваний слюнных желез можно разделить на клинические, лабораторные и аппаратные.
Клинические методы представляют из себя сбор жалоб, анамнеза (истории болезни), а также непосредственный осмотр пациента.
В ходе расспроса выясняются жалобы пациента, уточняется время их возникновения, характер, интенсивность боли, влияние этих симптомов на качество жизни, наличие рецидивов и ремиссий, их продолжительность. Отдельно стоит остановиться на вопросах о наличии или отсутствии соматических и инфекционных заболеваний — иногда они могут являться причиной или отягчающим фактором течения сиалоаденита. Стоит уточнить, были ли подобные состояния у родителей и родственников.
В ходе клинического осмотра доктор обращает внимание на наличие отёка и асимметрии лица, размеры, консистенцию, форму и рельеф поражённой и здоровой слюнной железы. Указанные данные во многом зависят от первичности заболевания, наличия рецидивов и характера проведённого лечения или же его отсутств ия. Чем больше было рецидивов, тем железа более склерозирована, что негативно влияет на её функционирование. В полости рта стоит обратить внимание на устье выводного протока, а также изучить сам выводной проток (по возможности) на наличие камней слюнных желёз и иных патологических изменений. Важно установить, имеется ли выделение слюны. Для этого проводится массаж ткани железы, после чего оценивается количество слюны, её цвет и консистенция.
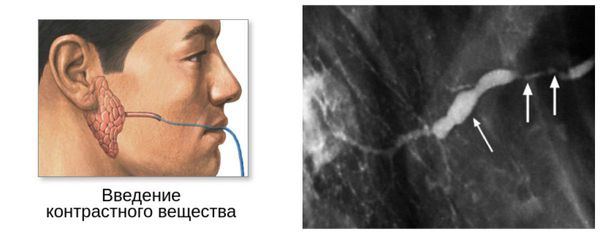
Компьютер ная и магнитно-резонансная сиалотомография информативны при наличии небольших инородных тел (камней) в выводном протоке и самой железе.
Метод сиалосонографии (УЗИ) даёт достаточно полное представление о структуре железы. С его помощью можно без труда выявить склеротические изменения тканей, инородные тела, оценить их количество, плотность, размеры, а также исключить наличие новообразований.
Термосиалография даёт возможность изучить в динамике изменение температуры железы. Это позволяет оценить эффективность проводимого лечения.
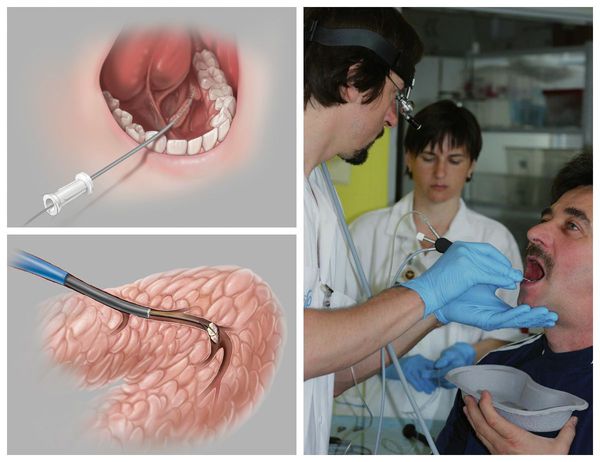
Наличие второго рабочего канала в корпусе эндоскопа позволяет не только визуализировать, но и проводить промывание, расширение протока, при необходимости возможен забор биопсийног о материала. С помощью эндоскопа можно оценить цвет стенок выводного протока, их эластичность, обнаружить причины, затрудняющие нормальный ток слюны по протокам — камни, слизистые пробки, полипы, новообразования, участки сужения просвета протока. Также благодаря эндоскопической поддержке во время операции можно не только получить полную картину проблемы, но и устранить её с минимальным вмешательством.
Лечение сиалоаденита
Лечебные мероприятия при сиалоадените проводятся как в стационарных, так и в амбулаторных условиях. Лечение может быть хиру ргическим и консервативным. Выбор условия и метода лечения зависит от тяжести течения заболевания, возраста пациента, сопутствующих заболеваний и других факторов.
Консервативное лечение
Основные принципы консервативного лечения:
Неотъемлемой частью лечения сиалоаденитов, особенно острых или обострений хронических форм, является приём антибактериальных препаратов. Зачастую назначаются синтетические и полусинтетические пенициллины. Данные препараты хороши спектром антимикробного действия, малотоксичны и имеют довольно обширную базу клинических исследований, доказательность которых помогает планировать желаемый исход терапии и сократить сроки лечения и реабилитации.
При сильных болях также проводится симптоматическая терапия НПВС. Их применение оправдано дополнительным противовоспалительным эффектом.
Хирургическое лечение
Иногда одной консервативной терапии недостаточно. В таких случаях применяются хирургические методы лечения.
При зак уперке выводного протока инор одным телом приём лекарственных препаратов желаемого эффекта не принесёт — необходимо хирургическое удаление камня. Зачастую подобные манипуляции проводятся в амбулаторных условиях стоматологом-хирургом. Под местной анестезией выполняется удаление конкремента с последующей антисептической обработкой. По показаниям назначается антимикробная и симптоматическая терапия. Пациент наблюдается несколько дней, в ряде случаев проводится бужирование (расширение) выводного протока и его промывание.
При частых рецидивах сиалоаденита происходит полное или частичное склерозирование железистой ткани и её замещение соединительной. В таких случаях по показаниям проводится удаление поражённой слюнной железы.
Показанием к удалению долгое время считалось нахождение камня в толще самой железы, но с появлением новых современных методов лечения подобные радикальные операции проводятся реже.
Прогноз. Профилактика
При своевременном и рациональном лечении первичного сиалоаденита вероятность выздоровления высока. Рецидивы случаются 1-2 раза в год в осенне-весенний период.
Профилактика сиалоаденита коренным образом не отличается от профилактики многих других заболеваний. Правильное, сбалансированное и рациональное питание, здо ровый, активный образ жизни, исключение вредных привычек обычно снижают риск развития большинства болезни. Однако профилактика сиалоаденита имеет свои особенности.
Заболевания органов полости рта и ЛОР-органов напрямую влияют на рост и развитие бактерий, которые через выводной проток железы, с током крови и лимфы могут проникнуть в слюнную железу и привести к развитию воспаления. Любые другие хронические очаги инфекции также можно считать предрасполагающими факторами развития сиалоаденита. Бактерии, находящиеся в организме поражённого органа или ткани, могут не только стать причиной сиалоаденита, но и снизить иммунитет организма в целом, что не позволит активно бороться с болезнью. Исключение переох лаждений и стрессовых ситуаций, приём поливитаминов в осенне-весенний период позволит поддержать иммунитет на должном уровне.