Ожог роговицы глаза: лечение и первая помощь
В травматологии под ожогом понимают острую травму наружных оболочек тела агрессивными средами: высокой или низкой температурой, кислотой или щелочью, солнечным или иным волновым излучением и т.д.
Из всех офтальмологических травм ожог роговицы фиксируется у 15% пациентов. Большая часть из них получается на производстве, и лишь треть — в быту. По своей специфике они относятся к категории тяжелых повреждений, требующих срочного оказания помощи. Помимо опасности необратимых изменений тканей глазного яблока, ожоги чреваты интенсивным болевым шоком, негативно влияющим на функции жизненно важных органов.
Причины
Наиболее распространенными причинами ожогов наружной оболочки глаза, прилегающих к ней кожи век, слезных протоков и желез, а также глубоко расположенных структур, являются контакты с химическими веществами. Такое воздействие в офтальмологии относится к химическим ожогам роговицы и делится на несколько подвидов в зависимости от того, какое вещество попало на роговую оболочку:
По статистике, в основе любого ожога роговицы лежит несоблюдение стандартных мер безопасности при использовании бытовой или профессиональной химии, работы с потенциально опасными объектами.
Разновидности
Классификация термических, лучевых и химических ожогов роговицы глаза делит травму по степени повреждения тканей, локализации очага и стадии патологического процесса. В соответствии с этим выделяют 4 степени ожогов роговой оболочки глаза:
Легкая, или I степень — поверхностное повреждение, сопровождающееся легким покраснением конъюнктивы и кожи век, незначительным эрозированием поверхности роговицы, которая заметна только после обработки глаза флюоресцеином. Не требует интенсивной терапии, по мере заживления исчезает без следа. Не угрожает снижением зрения.
По признаку локализации и распространенности процесса выделяют три вида ожога роговицы:
В зависимости от стадии патологического процесса ожоги глаз делятся на:
Важно! Наиболее благоприятные прогнозы у легких поверхностных повреждений. Полное восстановление остроты зрения после них происходит через 12-24 месяца. Тяжелые повреждения зачастую приводят к стабильной потере зрения.
Симптомы
Клинически ожог роговицы всегда проявляется ярко и однозначно: даже не обладая специальными знаниями, сложно принять его за другую травму. Наиболее яркими симптомами химического и термического ожогов служат:
Лучевые повреждения сразу после их получения могут не сопровождаться неприятными симптомами. Жжение, слезотечение, светобоязнь, гиперемия и светобоязнь проявляются спустя несколько часов.
Первая помощь
По статистике, на степень и глубину повреждения роговицы влияет не вид травмирующего воздействия, а продолжительность его контакта с поверхностью глаза. Именно поэтому всем без исключения необходимо знать основные меры по оказанию первой помощи.
Важно! Быстрая и правильная реакция особенно важна для случаев, если имеет место термический или химический ожог роговицы глаза.
Что необходимо предпринять, чтобы остановить или ослабить влияние травмирующих факторов:
В первые часы после поступления больного в стационар медики должны провести промывание слезных каналов и удаление внедренных в оболочку глаза инородных тел. Для исключения инфицирования для промывания глаза используют нейтральные по химическому составу растворы антисептиков.
Важно! Категорически запрещено смывать химические реагенты с поверхности глаза другими химикатами, например, кислоты щелочью и наоборот, так как это может привести к дополнительным повреждениям. Специалисты отмечают, что лечить комбинированный ожог роговицы в разы сложнее, чем определенный его вид.
Лечение
Интенсивное лечение любых видов ожога роговой оболочки глаз начинается сразу после поступления больного в медицинское учреждение. Для начала назначают инстилляцию скополамина и атропина непосредственно в глаз. Эти препараты облегчают боль, уменьшают формирование спаек между роговицей и конъюнктивой.
В первые сутки процесс изменения тканей под действием травмирующих факторов продолжается. Остановить его полностью невозможно, поэтому врачам предстоит дождаться стабилизации некротических процессов. На этом этапе важно не допустить инфицирования глазного яблока и снизить интенсивность симптоматики. Для этого используют:
После стабилизации состояния начинают восстановительное лечение. При отсутствии перфораций оболочек глаза ограничиваются консервативными методами:
Если ожог роговицы глубокий, назначаются гормональные средства, чаще всего глюкокортикоиды в форме растворов для инъекций в глазное яблоко или конъюнктиву.
Хирургическое вмешательство используется при глубоком и распространенном повреждении оболочек и внутренних структур глаза. При поражении передней камеры глаз проводят парацентез роговицы с последующей санацией камеры. При глубоких повреждениях глазного яблока удаляют погибшие участки конъюнктивы, роговой оболочки, стекловидное тело, после чего проводят пластическое восстановление удаленных тканей.
В отдаленном периоде больным может потребоваться пластическое восстановление век: устранение выворотов и заворотов, птоза, трихиаза, исправление послеожоговой катаракты, послойная кератопластика и т. д.
Последствия и возможные осложнения
При легкой степени поражения и своевременно назначенном лечении ожог роговицы не влечет серьезных последствий для здоровья. Менее радужные прогнозы имеют повреждения 2 и более тяжелых степеней. После них высока вероятность появления бельма, атрофии глазного яблока, катаракты, заращения конъюнктивального мешка. Более 80% ожогов глаз тяжелой степени заканчиваются частичной или полной потерей зрения.
Ожог глаз. Что делать при ожоге глаз?
1. Ожоги глаз
В большинстве случаев, когда что-то попадает в глаза и вызывает чувство жжения, серьезного вреда не причиняется. Мыло, шампунь, духи, которые попали в глаза, не опасны. В этом случае нужно просто промыть глаза большим количеством чистой воды. Какое-то время после промывания в глазах может быть ощущение болезненности и раздраженности, но симптомы быстро проходят.
Химические ожоги глаз происходят, когда в них попадают твердые или жидкие химические вещества, а также испарения химических веществ. Многие из них не повредят глаза, если будут быстро вымыты из глаз. Кислоты (например, отбеливатель или аккумуляторная кислота) и щелочные вещества (например, моющие средства и удобрения) могут стать причиной серьезного повреждения глаз. Степень ожога глаз, как правило, определяется через 24 часа после происшествия. Помимо химического ожога глаз химические газы и пары могут вызвать сильное раздражение глаз.
Ожог век или ожог глаз могут вызвать проблемы со зрением. Горячий воздух или пар может обжечь лицо и глаза. Огонь, взрывчатые вещества – все это очень опасно для глаз и для лица в целом. В быту ожог глаз может произойти из-за яркого солнечного света, особенно когда солнце отражается от снега или воды. Свет высокой интенсивности – от оборудования сварщика, от ламп в солярии – тоже опасен и может вызвать ожог глаз.
2. Признаки глазной инфекции
После ожога глаз важно наблюдать за возможными признаками глазной инфекции. К ним относятся:
При любых признаках инфекции глаз после ожога важно обязательно обратиться к врачу. Кроме того, визит к врачу нужен после химического ожога глаз, чтобы вовремя заметить повреждения глаз и избежать ухудшения или потери зрения.
3. Лечение ожогов глаз в домашних условиях
После ожога глаз хорошо промойте глаза прохладной водой. Делается это так: Заполните раковину водой. Опустите лицо в воду, а затем откройте глаза, чтобы вода попала во все части глаза.
Чтобы справиться с болью и высокой температурой, попробуйте безрецептурные лекарства – ацетаминофен (тайленол), нестероидные противовоспалительные препараты (на основе ибупрофена), аспирин.
Если Вам кажется, что Вам удалось справиться с ожогом самостоятельно и серьезного вреда глазам не причинено, все равно внимательно понаблюдайте за состоянием глаз в течение нескольких дней. Если чувство раздражения, жжение и краснота сохраняются, нужно обязательно обратиться к врачу. При усилении боли, помутнении зрения и появлении признаков инфекции глаз сделать это нужно как можно быстрее. Лечение ожога глаз у специалиста поможет сохрнаить зрение и здоровье глаз.
Что нужно знать при попадании соринки в глаз? Первая помощь
Что делать, если в глаз попала соринка? Почему лучше не использовать обычную воду из-под крана, и как быть с металлической соринкой? Ответы — в материале.
Если прослезиться и «проморгаться» не помогает, ощущения не изменились и соринка явно еще в глазу, надо попытаться вытащить ее.
Перед тем как извлечь инородное тело из глаза, надо тщательно вымыть руки с мылом и вытереть их, дабы снизить риск занесения инфекции. Если на глазах контактные линзы — их необходимо снять. Кстати, может оказаться, что соринка попала под поверхность линз и ее удастся убрать вместе с ними.
Простой, безопасный и довольно эффективный способ удаления соринки — промывание глаза. Для этого в мисочку, пиалку или большую чашку следует налить чистую или очень слабо подсоленную воду, также подойдет физраствор. Наклонившись, надо окунуть глаз в жидкость и несколько раз активно поморгать, чтобы постараться вымыть инородное тело.
Если это не помогает, пальцами следует оттянуть верхнее веко и еще раз «прополоскать» глаз. В качестве альтернативного варианта можно промывать глазное яблоко при помощи «искусственных слез», закапывания в глаз физраствора и даже под водопроводным краном при помощи тонкой струйки воды (это менее удобно и менее гигиенично).
Если промывание не помогло, следует попытаться найти инородное тело. Для этого можно попросить помочь другого человека либо использовать зеркало. Сначала надо посмотреть вверх и вниз, потом влево и вправо. Наконец, можно попытаться очистить веко о веко: натянуть верхнее веко и накрыть им нижнее так, чтобы ресницы нижнего века прошлись по конъюнктиве верхнего и собрали с него возможные раздражители.
Если известно, что в глаз попал кусочек металлической стружки, ее можно вытащить при помощи магнита. Достаточно вывернуть веко, найти стружку и поднести к ней магнит.
Зачастую после удаления соринки ощущения инородного тела в глазу сохраняются на протяжении нескольких часов — до двух суток. Это связано с мелкими повреждениями конъюнктивы.
Потеря зрения, вызванная случайным попаданием в глаз пасты на основе гидроксида кальция во время эндодонтического вмешательства
Гидроксид кальция (гашёная известь), широко применяющийся в эндодонтическом лечении, по сути, является сильной щёлочью и при контакте с живыми тканями способен вызвать необратимые повреждения. В данной статье описывается несчастный случай с врачом-стоматологом, которая в процессе лечения случайно брызнула себе в глаз гидроксидом кальция. В течение нескольких минут после попадания вещества в глаз она промывала его большим количеством воды; спустя 30 минут после попадания вещества она была доставлена в больницу. Щелочной раствор вызвал коагуляцию тканей, что привело к потере зрения. Впоследствии она несколько раз была госпитализирована в связи с развитием абсцесса роговицы и грибковым поражением роговицы. Образовавшаяся между глазным яблоком и веками келоидная ткань удалялась трижды. Практикующим врачам при работе с гидроксидом кальция необходимо принимать меры техники безопасности; в случае же попадания в глаз щелочной субстанции необходимо как можно быстрее и тщательнее промыть поражённый глаз проточной водой.
Гидроксид кальция широко используется в эндодонтии для обработки канала корня зуба. Самая удобная и часто используемая форма выпуска препарата — водная суспензия. Гидроксид кальция эффективно действует на широкий спектр микроорганизмов и не теряет активности в течение длительного времени. Антибактериальный эффект препарата напрямую зависит от его показателя pH (12—13). Однако при попадании за пределы корневого канала он вызывает значительные повреждения тканей.
В работах De Bruyne et al. и Bramante et al. описаны случаи, когда гидроксид кальция вследствие ятрогенной перфорации попадал за пределы корневого канала — в околокорневое пространство и мягкие ткани верхнечелюстных резцов. В результате развивался тяжёлый некроз слизистой оболочки десны и полости рта.
Sharma et al. описал два случая попадания гидроксида кальция в систему верхнечелюстной артерии. В обоих случаях развились серьёзные осложнения, включающие некроз альвеолярной слизистой оболочки, слизистой оболочки полости рта и кожи.
Ahlgren et al. описал случай парестезии нижнелуночкового нерва, вызванной попаданием пасты на основе гидроксида кальция в нижнечелюстной канал. Однако Fava описал благоприятный исход при попадании гидроксида кальция в придаточную пазуху носа: через три месяца после развития осложнения клинические симптомы купировались, хотя на при рентгенографическом исследовании в придаточной пазухе определялась рентгеноконтрастная масса.
В недавнем исследовании был описан случай некроза кожи левой подглазничной области и сопутствующей гипостезии подглазничного и подбородочного нерва (медикаментозная эмболия сосудов кожи) после попадания гидроксида кальция в мягкие ткани в ходе эндодонтического вмешательства.
В данной статье описывается клинический случай случайного попадания гидроксида кальция в глаз в ходе обработки канала корня зуба, закончившегося потерей зрения. Насколько нам известно, других подобных случаев в литературе описано не было.
Описание клинического случая
В ходе асептического эндодонтического вмешательства на втором верхнечелюстном премоляре врач-стоматолог случайно брызнула себе в глаз гидроксидом кальция. При попытке введения гидроксида кальция в канал корня зуба с помощью шприца с иглой (Calasept, Scania Dental, Sweden) игла оказалась блокирована. Для удобства доктор сняла защитные очки и надавила на поршень шприца, после чего лекарство из иглы брызнуло ей в левый глаз, вызвав немедленную резкую сильную боль. Доктор немедленно промыла глаз проточной водой из-под крана и промывала его в течение нескольких минут. Во время промывания она почувствовала острую, неприятную, без чёткой локализации боль в груди, иррадиировавшую в оба плеча и нижнюю челюсть. С помощью коллег она была доставлена в стационар через 30 минут после несчастного случая. Лечение в стационаре, согласно истории болезни, заключалось в вымывании остатков гидроксида кальция из конъюнктивального мешка, длительном его промывании 0,9% раствором хлорида натрия, введении под конъюнктиву собственной крови пациента и нейтрализации гидроксида кальция эдетатом натрия.
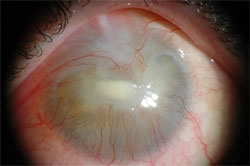
На осмотре офтальмологом было выявлено снижение слёзоотделения, укорочение конъюнктивального мешка (адгезия между конъюнктивой века и конъюнктивой глаза), отёк века и конъюнктивы глаза, а также химический ожог ткани. Роговица была глубоко поражена, непрозрачна и по цвету напоминала фарфор. Проба с окрашиванием роговицы флюоресцином была положительна, что свидетельствовало о повреждении роговицы. Остальные среды глаза исследовать не представлялось возможным вследствие потери роговицей прозрачности.
Болевая симптоматика в области грудной клетке позволила предположить развитие инфаркта миокарда, что было подтверждено ЭКГ-исследованием. В диагноз оба заболевания (химический ожог глаза и инфаркт миокарда) были вынесены как основные и конкурирующие. Офтальмологом были сделаны соответствующие назначения. Несмотря на проведённое лечение, развился спаечный процесс между глазным яблоком и веками, а конъюнктивальный мешок уменьшился в размерах из-за развития спаек между конъюнктивой глаза и веками. Химический ожог глаза привёл к потере зрения. В дальнейшем пациентка несколько раз обращалась в стационар в связи с развитием абсцесса роговицы, а также грибковым поражением роговицы (см. рис. 1). Кроме того, между глазным яблоком и веками сформировалась келоидная ткань, которую трижды удаляли хирургическим путём. Также трижды была выполнена пластика конъюнктивы.
Рис. 1. Фотография изъязвления роговицы в процессе лечение. Располагающаяся в центре роговицы язва прорастает сосудами, которые соединяются в центре роговицы. Роговица полностью непрозрачна на всех участках.
Самым частым видом ожогов глаза являются химические поражения глаза растворами кислот и щёлочей. Щелочные ожоги более тяжёлые по сравнению с ожогами кислотой, поскольку щёлочи могут быстро пропитывать ткани, проникать за роговицу в переднюю камеру глаза (в течение 5—15 минут) и повреждать радужную оболочку глаза, цилиарное тело, хрусталик и трабекулярную сеть. При этом происходит сапонификация (омыление) клеточных мембран, и клетки гибнут с разрушением экстрацеллюлярного матрикса.
Щёлочи могут продолжать разрушать ткани глаза в течение нескольких дней. Степень и темп пропитывания тканей зависят от вида щёлочи. Одна из наиболее быстро пропитывающих щелочей — гидроксид аммония (нашатырный спирт), затем идёт гидроксид натрия (едкий натр), гидроксид калия (поташ) и гипохлорит натрия (хлорноватистый натрий). Хотя гидроксид кальция пропитывает ткани медленнее, чем другие щёлочи, он вызывает быструю сапонификацию мембран, и новообразовавшиеся частицы мыла становятся источником хронического воспаления.
В описанном случае врач-стоматолог полностью потеряла зрение в результате попадания в глаз гидроксида кальция. Насколько нам известно, это первый описанный в литературе случай химического ожога глаза гидроксидом кальция, использующегося в эндодонтии.
Ingram описал клинический случай ожога роговицы при попадании в глаз пациента во время эндодонтического вмешательства 5,25% раствора гипохлорита натрия. Однако в этом случае у пациента развился только лёгкий отёк конъюнктивы и некроз поверхностного слоя эпителия роговицы. Через два дня после несчастного случая пациент не предъявлял жалоб и был клинически здоров.
В описанном же нами случае попадание гидроксида кальция в глаз закончилось серьёзным поражением глаза и потерей зрения. Возможно, это было связано с неэффективностью удаления гидроксида кальция с места поражения вследствие сапонификации тканей. Для эффективного удаления было необходимо вывернуть веко и тщательно промыть субконъюнктивальные пространства, однако для данного пациента это не было сделано вовремя. Механическое удаление остатков гидроксида кальция было проведено только в стационаре, спустя 30 минут после попадания вещества в глаз.
Щелочные субстанции способны проникать сквозь роговицу в переднюю камеру глаза и вызывать необратимые повреждения внутренних структур глаза в течение нескольких минут. В связи с этим представляется крайне важным обучить персонал приёмам первой помощи при химическом ожоге глаз (в частности, навыкам выворачивания века и промывания глаза), которые должны быть проведены в течение нескольких минут после попадания в глаз агрессивного вещества.
В соответствии с последними клиническими рекомендациями, глаз нужно промывать в течение нескольких минут солевым раствором либо проточной водой из-под крана; сразу после окончания промывания пациент должен быть доставлен в профильный стационар.
Данный клинический случай в очередной раз напоминает о необходимости соблюдения техники безопасности при работе с гидроксидом кальция, часто применяющегося в эндодонтии, чтобы избежать попадания вещества в глаза (что в свою очередь может привести к потере зрения). Как врач, так и пациент во время эндодонтических вмешательств должны носить защитные средства, такие как очки или специальная маска для защиты лица. При попадании вещества в глаз необходимо немедленно вывернуть веко и промыть глаз проточной водой либо солевым раствором, после чего обратиться за консультацией к врачу-офтальмологу.
Dr. Lipski is professor of conservative dentistry and endodontics in the department of preclinical conservative dentistry and preclinical endodontics, Pomeranian Medical University, Szczecin, Poland
Dr. Buczkowska-Radlinska is professor of conservative dentistry and endodontics in the department of conservative dentistry, Pomeranian Medical University, Szczecin, Poland
Dr. Gora is assistant professor of conservative dentistry and endodontics of department of conservative dentistry, Pomeranian Medical University, Szczecin, Poland
Зубная паста попала в глаз
Здравствуйте.
Во время чистки зубов отскочила брызга зубной пасты Лакалют Сентиситив (в составе хлоргексидин!)
Сразу же, промыл водой.
Жжения, покраснения, светобоязни и др. симптомов нет.
1.Есть необходимость обращения к врачу? Если ли, вероятность химического ожога (из-за хлоргексидина, например)?
2.Вообще, может быть так, что хим.ожог есть, а симптомов (никаких) нет? И какие могут быть последствия, в этом случае?
| 100 г лечебно-профилактической зубной пасты содержат алюминия лактата 0,5 г, натрия фторида 0,26 г, Olaflur 1,2 г, хлоргексидина диглюконата 0,25 г, аллантоина 0,2 г, бисаболола 0,05 г, гидроксиэтилцеллюлозы 1,6 г, ПЭГ-32 2,0 г, Poloxamer 188 1,5 г, кокамидопропилбетаина 4,0 г, натрия сахарината 0,15 г, кремния диоксида 15,0 г, сорбита 20,0 г, титана диоксида 0,25 г, а также тетранатрия пирофосфат, ароматизирующие вещества и воду |
Это была лишь брызга, кроме того, в момент попадания я и жжения-то не почувствовал особого. Т.е. ощущения практически такие же, как при попадании брызги воды. Видимо, действительно, производители предусматривают такую вероятность (случайное попадание пасты в глаза).
А сам хлоргексидин, все-таки опасен для глаз? (не зря же написано, что следует избегать попадания в глаза)
В зависимости от оказанного воздействия. Хемоз конъюнктивы, светобоязнь, слезотечение, боль.
Сообщение добавлено в 10:48
| В зависимости от оказанного воздействия. Хемоз конъюнктивы, светобоязнь, слезотечение, боль. |
Ничего из перечисленного нет.
Спасибо всем ответившим. Успокоили.