Медики назвали красные ладони признаком смертельно опасной болезни
СИМФЕРОПОЛЬ, 24 янв – РИА Новости Крым. Покрасневшие ладони могут оказаться одним из симптомов неалкогольного стеатогепатита – смертельно опасной болезни печени. Об этом сообщается на сайте американской клиники «Майо».
Неалкогольная жировая болезнь печени (НАЖБП) – обобщающий термин для обозначения целого ряда заболеваний печени, поражающих людей, которые практически не пьют алкоголь. Основной характеристикой НАЖБП является слишком большое количество жира, хранящегося в клетках печени. НАЖБП все чаще встречается во всем мире, особенно в западных странах. В США это самая распространенная форма хронического заболевания печени, поражающая около четверти населения. У некоторых людей с НАЖБП может развиться неалкогольный стеатогепатит (НЭШ). Это агрессивная форма жировой болезни печени, которая характеризуется воспалением печени и может прогрессировать до цирроза и печеночной недостаточности.
Другими симптомами неалкогольного стеатогепатита специалисты называют вздутие живота, расширение кровеносных сосудов под кожей, увеличение селезенки, пожелтение кожи и глаз.
Специалисты точно не знают, почему одни люди накапливают жир в печени, а другие-нет. Точно так же существует ограниченное понимание того, почему у некоторых жировых клеток печени развивается воспаление, которое прогрессирует до цирроза. По мнению медиков, причинами развития болезни может быть избыточный вес или ожирение, невосприимчивость клеток к действию инсулина, а также высокий уровень сахара и жиров в крови.
В группу риска по неалкогольному стеатогепатиту входят пожилые люди, пациенты с диабетом, а также люди с ожирением в области живота.
Для снижения риска неалкогольного стеатогепатита рекомендуется соблюдать диету, следить за своим весом и заниматься физической активностью.
Красные ладони назвали симптомом смертельной болезни
Как сообщает клиника Майо в США, опасность болезни заключается в том, что пострадавший до определенной поры не чувствует ухудшения здоровья и не связано с злоупотреблением алкоголем. Люди испытывают лишь усталость и дискомфорт в верхней правой части живота. Симптомами неалкогольного стеатогепатита также могут быть: расширение кровеносных сосудов под кожей, пожелтение кожи и глаз, увеличение селезенки и вздутие живота.
Специалисты считают, что причиной болезни может быть нарушение обменных процессов. В группе риска страдающие ожирением, а также те, у кого есть сахарный диабет и превышение уровня холестерина в крови.
Выявить опасную болезнь «невидимку» поможет УЗИ. В ряде случаев понадобится гистологическое исследование. Для снижения риска заболевания неалкогольным стеатогепатитом рекомендуется следить за весом, соблюдать диету и заниматься физической активностью.
Кстати
В 2016 году российские ученые получили данные, что около 15 процентов больных раком печени страдают от неалкогольного стеатогепатита. Исследование проводилось в 16 городах страны. Были обследованы 50 тысяч пациентов.
Покраснение ладоней рук причина и лечение
Покраснение ладоней рук причина и лечение
Ниже приведено несколько советов, как бороться с покраснением ладоний рук.
Диагностика
Руки могут покраснеть в результате работы по дому. Например, у вас может быть аллергия на моющие средства и определенные компоненты стирального порошка. Если много мыть вручную, кожа, раздражается химическими веществами, входящими в состав жидкости для мытья посуды, и от длительного контакта с водой, становится красной, шершавой и неприятной на ощупь. Кроме того, если вы много работаете физически, например, в саду, ваши руки могут покраснеть от напряжения или от того, что вы слишком сильно сжимаете садовые инструменты.
Покрасневшие от низких температур руки – первая стадия обморожения. Несмотря на использование питательных кремов, обмороженные руки быстро и часто синеют. Покраснение, холодность, легкая припухлость рук также может быть следствием проблем с кровеносной системой.
Когда руки долго красные и это не проходит само по себе, значит, человек заболевает. Красные руки и красные пятна на коже, гипертрофия околоушных желез, фиброз сухожилий, а иногда и деформация пальцев рук и ног – признаки начала цирроза печени.
Причины
Больная печень начинает работать со сбоями и больше не очищает организм так тщательно, как раньше, когда была здоровой. Таким образом, в организме начинает циркулировать все больше и больше вредных веществ и продуктов распада, в результате чего кровеносные сосуды чрезмерно расширяются, а кожа начинает краснеть. При частом покраснении рук врач также может назначить анализы на свертываемость крови.
Как предотвратить?
Воспаление печени постепенно ухудшает ее функцию. Цирроз печени – серьезное заболевание, которое сложно лечить, поэтому проверьте, есть ли у вас другие симптомы, которые могут указывать на то, что вы действительно больны. Цирроз печени – это прогрессирующая замена клеток паренхимы органа соединительной тканью. Он разрушает структуру печени и нарушает ее основные функции.
Если ваши ноги часто сильно отекают, живот обычно вздут и в верхней части груди и живота видны вены, обратитесь к врачу за направлением на печеночные пробы. Вы должны проверить свой уровень билирубина и ферментов печени. Заболевание, обнаруженное на ранней стадии, имеет более положительный прогноз.
Контактный аллергический дерматит у детей: наиболее частые причины
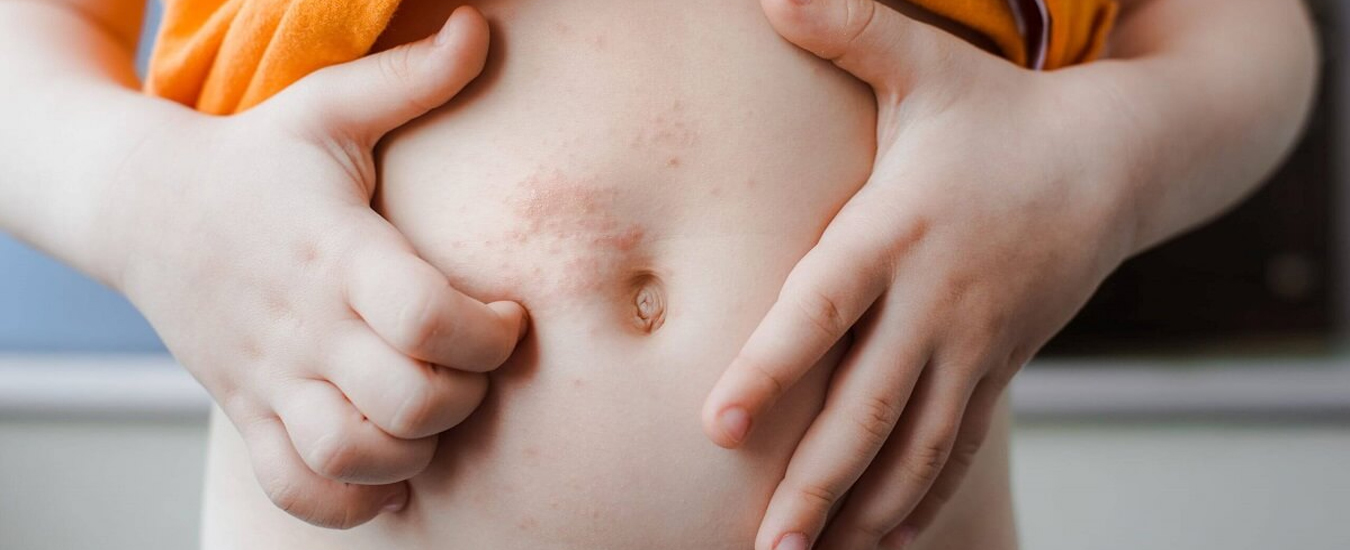
Контактный дерматит — воспаление кожи в том месте, которое соприкасалось с раздражающим веществом или фактором окружающей среды. Недугу наиболее подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости её защитных механизмов. Болезнь проявляется на любом участке, бывшем в контакте с раздражителем, но чаще на лице, руках, шее, в паховой области.
Если вовремя распознать провоцирующий агент и оградить от него ребёнка, воспаление хорошо лечится и симптомы быстро проходят. Когда причину выявить трудно или родители не обращаются к врачу вовремя, течение болезни утяжеляется.
Контактный дерматит бывает:
Второй вариант появится, когда у ребёнка есть повышенная восприимчивость к данному веществу. Первое взаимодействие с ним проходит внешне незаметно, но в коже образуются химические вещества, которые связываются с клетками иммунитета — Т-лимфоцитами. Иммунные клетки запоминают раздражитель. При повторном контакте, который может произойти спустя долгое время, Т-лимфоциты запускают аллергическую реакцию и вызывают проявление кожных симптомов.
Как распознать контактный аллергический дерматит у ребёнка
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.

К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
Внутренние причины детского дерматита
Спровоцировать болезнь могут:
Чаще недуг развивается у людей с белой кожей сухого типа, реже страдает смуглая кожа жирного типа.
Внешние причины развития аллергического дерматита у детей
Вызвать недуг может как один из факторов, так и сочетание нескольких.
Из растительных агентов наиболее опасны сок чистотела, борщевика, крапивы, пыльца луговых и сорных трав.
В промышленных городах зимой наблюдаются массовые случаи контактного дерматита под глазами и на руках ребёнка. Здесь сочетаются сразу три фактора: холод, химические примеси в воздухе и прикосновение к коже мокрыми варежками.
У грудничков аллергическое воспаление могут вызвать сочетание высокой влажности в подгузниках, трения ткани и действия неподходящего крема.
Особый вид контактного дерматита — фототоксический, когда кремы от загара разлагаются под солнечными лучами и вызывают аллергическое повреждение эпидермиса.
Какие металлы могут навредить
Поражение кожи могут вызвать любые металлы. Реже всего — золото, платина, серебро. Чаще — никель. Предрасположенность может быть наследственной или сформироваться в течение жизни, под действием неблагоприятных факторов. При аллергии на никель назначают специальную диету: исключают ржаной хлеб, консервы, некоторые овощи.
Дерматит у ребёнка и психосоматика
Здоровье кожи напрямую зависит от психического самочувствия человека. Стресс меняет гормональный фон и обмен веществ, вызывает сбои в работе иммунитета. Поэтому спокойное эмоциональное состояние предотвратит обострение болезни и отсрочит первое появление симптомов.
Столкнувшись с контактным дерматитом, проанализируйте причины, выявите аллерген, который его вызвал. Это не всегда просто. Чтобы быть спокойными за правильный диагноз, провести нужные анализы и получить лечение — приходите на консультацию в наш центр. Помимо лечения, вы научитесь правильной профилактике этой болезни.
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной А. А., педиатра со стажем в 5 лет.
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
Симптомы эксфолиативного кератолиза
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к «другим эксфолиативным состояниям».
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые «медовые корочки». При этом может возникать зуд.
Диагностика эксфолиативного кератолиза
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Дифференциальную диагностику проводят со следующими заболеваниями:
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.


















