Что делать если думаешь что заболел кови дом
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
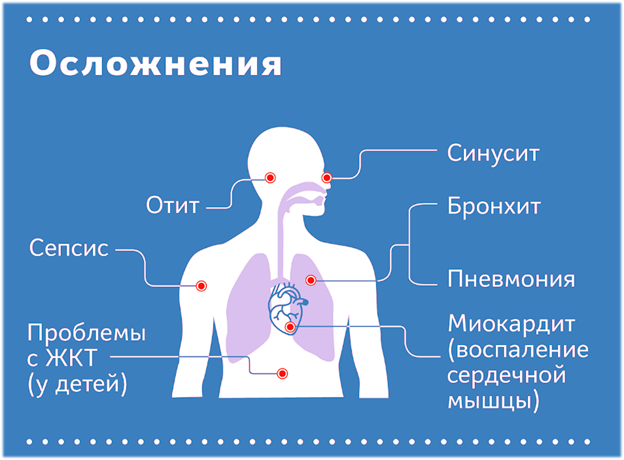
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
Инструкция при коронавирусе: что делать, если заболел ковидом
«Не паниковать», — этот совет дают эксперты портала АNews. Заподозрить заболевание можно по двум причинами: контакт с человеком, у которого подтвержден коронавирус, и симптомы.
Специалист Первого государственного медуниверситета им. И.П. Павлова Петр Воскресенский просит пациентов:
Без паники. Истерика делает только хуже и никогда не улучшает положение.
Блогер Варламов, который сам переболел «короной», считает, что важно не паниковать и не истерить.
Даже среди лиц старше 80 лет благополучно выздоравливают 85%. Организм в подавляющем количестве случаев способен самостоятельно справиться с острыми респираторными вирусными инфекциями вообще и с коронавирусом в частности, если создать оптимальные для выздоровления условия.
Никаких игр в доктора
Хотя не все рекомендуют официально обращаться к врачу, самолечением лучше не заниматься.
Варламов говорит, что получил такую рекомендацию от знакомого доктора, работающего «в одной из лучших московских больниц из тех, что занимались коронавирусом»:
Он сразу сказал, что не советует вызывать врачей и делать официальный тест: «Они превратят вашу жизнь в ад. Будете месяц жить с социальным мониторингом, делать селфи каждые два часа, а потом еще ждать мазки и анализы не пойми сколько.
Также блогер отмечает, что тесты неточные, результат может быть ложноотрицательным.
Вознесенский говорит, что лечение дома может быть недорогим и несложным:
Пейте много жидкости: чай, морс и т. д. (около двух литров в день, можно просто кипяченую воду). Это универсальная детоксикация. Не лежите в постели пластом, но и не совершайте значимые физические нагрузки. Первое опасно застоем мокроты, второе — дыхательной недостаточностью. Температуру выше 38 и боль снимайте парацетамолом. Всё.
Однако, как отмечают оба собеседника портала, домашнее лечение — это не самолечение. Лечение назначает врач, а процедуры должен выполнять медицинский работник.

Врач настоятельно рекомендует вызывать медиков, если наблюдается нарушение сознания, давление опустилось ниже 90/60 мм рт. ст., пульс подскочил до 90 ударов в минут, синеют губы и ногти на руках, ощущается нехватка воздуха, одышка или наблюдается учащенное дыхание.
Задача: добиться приезда скорой помощи
При обращении в экстренную службу больной должен постараться максимально внятно объяснить свои симптомы. В этом уверен сотрудник московской клиники Илья Халиль.
Вы должны внятно описать, что происходит, напирая на тот факт, что вам трудно дышать: «Кашляю, трудно дышать, не хватает воздуха, становится хуже». Это ключевое — что не постоянно вам было трудно дышать, а что вчера всё было хорошо, а сегодня с утра стало хуже, а к обеду — еще хуже.
Если отказали в приезде бригады врачей, Халиль уверен, что нужно продолжать обращения.
На сотрудников скорой помощи можно подать жалобу, позвонив на горячую линию по телефону 8-800-2000-112. Также пациентам рекомендуют обращаться с жалобами в страховые компании.
Если заболел родственник, с которым вы вместе живете, для больного нужно выделить отдельную комнату и отделить полностью быт: носить ему еду, а после тщательно мыть посуду, дезинфицировать санузел и ручки, к которым прикасается больной.
Что делать, если вы подозреваете у себя COVID-19
Шествие незнакомого убийственного вируса по планете не остановилось. Пандемия продолжает оставаться главной новостью. Лекарства от COVID-19 нет, нет и вакцины. Можно только отсидеться или, если повезет, более или менее легко переболеть.
А что же медицина? Медики как раз вышли на передовую в этой драматической для человечества ситуации. Жертвуя собой, пытаются помочь. Все, что можно сделать, – бороться с проявлениями инфекции. А они у разных больных различные. Доктора любят повторять, что надо лечить больного, а не болезнь. Вот как раз тот самый случай. Медики стараются.
А что делать пациентам? Вызывать скорую? Врача из поликлиники? Придет обычный терапевт, не инфекционист. В больницу рваться – стоит ли? Может, кашель и температура – вовсе не COVID-19. А в больнице как раз и заразишься.
Вот некоторые советы Антона Родионова, кандидата медицинских наук, кардиолога, работающего сейчас в короновирусном отделении Первого Московского медицинского университета.
Если появились симптомы недомогания (повышение температуры, кашель, потеря обоняния, боль в горле и т.д.), но при этом вполне достаточно дышать комнатным воздухом, сидите дома. При плохой переносимости высокой температуры принимайте парацетамол. Не нагружайте собой систему здравоохранения, она до предела загружена тяжелыми больными (это для легких форм болезни).
При обращении в поликлинику все равно ничего хорошего не получите: мазок, карантин, постановление, программа слежения на телефон… Противовирусных лекарств как не было, так до сих пор и нет (сейчас уже понятно, что ни гидроксихлорохин, ни ритонавир-лопинавир не действуют). Как ни обидно, нет возможности на ранних стадиях остановить прогрессирование болезни. Поэтому разумная, с точки зрения обывателя, идея вовремя обратиться к врачу, чтобы не запустить болезнь, в ситуации с COVID-19 не работает.
Не надо забывать, что сейчас любой медработник в любом медучреждении может сам быть потенциальным источником инфекции. Так что если вы еще не инфицированы, то обращение «не по делу» может стать причиной заболевания. Таких примеров много.
За медицинской помощью – вызов скорой и решение вопроса о госпитализации – надо обращаться в следующих ситуациях: при тяжелой одышке, ощущении нехватки воздуха, длительно сохраняющейся высокой температуре (выше 38,5 градуса), наличии дополнительных факторов риска: возраст 65+, сопутствующие сердечно-сосудистые заболевания, диабет, ожирение, онкологические заболевания. Главное основание для вызова скорой – устойчивая лихорадка, а не начало одышки. Одышка уже снижает шансы на выздоровление, тогда как при лихорадке можно остановить процесс поражения легких вследствие цитокиновой реакции моноклональными антителами или гормонами.
При опасении, что заразились коронавирусом, не надо бежать делать какие-то анализы. Чувствительность тестов полимеразной цепной реакции (ПЦР) весьма невелика (30–60%). Иными словами, если вы типично болеете, а мазок отрицательный, то с вероятностью 40–70% вы все равно инфицированы коронавирусом.
Компьютерная томография (КТ) – прекрасный метод, но он используется не для диагностики коронавируса как такового, а для диагностики вирусной пневмонии. У многих больных же, к счастью, инфекция протекает без воспаления легких или с минимальным поражением легких. Делать КТ «для интереса» не нужно. Это может повлечь за собой инфицирование во время посещения КТ-центра, а также неоправданную госпитализацию. КТ нужно делать только в том случае, когда состояние достаточно тяжелое и обсуждается вопрос госпитализации.
Главное, если вы подозреваете у себя болезнь, примите меры к изоляции и не заражайте окружающих. Если вам кажется, что вы уже переболели коронавирусом, поскольку в январе–марте был сильный кашель, не надо сдавать анализ крови на антитела. Чувствительность и специфичность этих тестов неизвестны. Нет и ответа на самый важный вопрос: гарантирует ли наличие антител IgG невосприимчивость к (повторному) заражению? Высока вероятность того, что у вас был не COVID-19, сезонные респираторные инфекции никто не отменял.
Похожие советы давал месяц назад доктор Артемий Охотин, кардиолог Тарусской больницы, куда не случайно приезжают лечиться со всей страны. Он тоже считает, что не надо стремиться сдать анализ на коронавирус: это никак не повлияет на шанс выздороветь, а осложнить ситуацию может сильно. Например, можно заразиться во время сдачи анализа. Отрицательный анализ создаст ложное чувство спокойствия, тогда как анализы при коронавирусе часто бывают ложноотрицательными. Положительный анализ сам по себе никак не повлияет на то, что надо делать. Не надо стремиться сделать и КТ.
Во-первых, как и с анализом, само по себе обнаружение признаков COVID-19, даже двусторонней пневмонии, никак не повлияет на то, что надо делать дальше. Даже у самых легких пациентов на КТ часто выявляется двусторонняя пневмония, которая проходит сама. Но, как и с анализом, если на КТ найдут двустороннюю пневмонию, очень велики шансы, что вы окажетесь в больнице только из-за результатов КТ, и пользы от этого не будет. Во-вторых, томографы часто должным образом не обеззараживают, и, даже если у пациента не COVID-19, он может заразиться – в зоне ожидания или при общении с персоналом.
Больницы находятся в очень сложном положении, что во многом обусловлено поступлением большого числа нетяжелых пациентов. Врачей не хватает, они стараются спасти тех, кто находится в тяжелом состоянии. Обращаться в больницу, если нет угрозы жизни, опасно. Не стоит рисковать.
Эти советы не заменяют врачебную консультацию. Это скорее житейские советы, но которые дают хорошие практические врачи. Принимает же решение каждый сам.
Если подтвердился COVID-19: что делать и какие правила соблюдать больным и их родственникам
Если подтвердился COVID-19: что делать и какие
правила соблюдать больным и их родственникам
Как быть, если у меня признаки ОРВИ — кашель, температура?
На раннем этапе симптомы коронавирусной инфекции очень похожи на симптомы ОРВИ: повышение температуры, боль в горле, кашель, головная боль, слабость. Поэтому важно оставаться дома и по возможности исключить или свести к минимуму контакты с членами семьи до получения результатов теста на коронавирус. Если он окажется отрицательным, соблюдать режим самоизоляции не нужно.
«Если у человека наблюдаются признаки гриппа или ОРВИ, ему необходимо вызвать врача из медицинской организации, которая обслуживает адрес его пребывания. При первичном обращении пациента по ОРВИ у него в обязательном порядке берется мазок для проведения ПЦР-тестирования. В случае положительного результата с пациентом связываются. При получении отрицательного результата анализа на коронавирус с пациента, обратившегося по ОРВИ, необходимость самоизоляции снимается, повторный мазок не берется.
Как меня будут лечить?
В случае положительного результата теста и нетяжелого течения болезни врачи будут лечить вас на дому, консультировать по аудиосвязи. При наличии показаний отправят на компьютерную томографию или госпитализируют в случае ухудшения состояния. Вы всегда можете вызвать скорую, если почувствуете себя плохо. Лекарства либо выдает врач, либо пациент получает их при посещении амбулаторного КТ-центра. Лекарства получают пациенты, у которых есть клинические проявления болезни. Лекарства выдаются бесплатно. Пациенты с подтвержденным коронавирусом (в том числе и дети) обязаны соблюдать 14-дневный режим самоизоляции, даже если у них нет проявлений болезни.
Как вести себя родственникам? Они тоже обязаны соблюдать карантин?
Родственники, живущие с больным, также должны соблюдать самоизоляцию. Им желательно переехать в отдельную комнату, часто проветривать квартиру, как можно меньше контактировать с больным, а при контакте с ним или его вещами использовать медицинскую маску и одноразовые перчатки.
Лучше выбрать одного человека, который будет передавать больному еду, воду, лекарства. Остальным домочадцам не рекомендуется заходить к нему в комнату. Больному при общении с родственником необходимо надевать одноразовую медицинскую маску. Все члены семьи и проживающие в одной квартире с больным люди в обязательном порядке должны сдать ПЦР-тесты на коронавирус — их проведет врач из поликлиники. Переболевший ковидом человек должен иметь при выписке два отрицательных ПЦР-теста.
Нужно ли соблюдать карантин, если у меня положительный тест, но нет симптомов?
Да, нужно. При положительном тесте на коронавирус необходимо соблюдать обязательный режим самоизоляции в течение 14 дней.
Если болеет ребенок — какие отличия в действиях родителей? Если у ребенка положительный тест, родители садятся на карантин?
В случае заболевания ребенка алгоритм лечения и наблюдения такой же. Все проживающие с заболевшим сдают тест на коронавирусную инфекцию и получают постановление санитарного врача о нахождении в режиме изоляции на дому в течение 14 дней с момента выдачи постановления. При ухудшении состояния пациента необходимо незамедлительно обратиться в медицинскую организацию.
У меня есть антитела к коронавирусу. Значит, больше можно не носить маску?
Переболевшим необходимо соблюдать те же меры безопасности, что людям, в крови которых нет антител: носить одноразовую медицинскую маску в общественных местах, чаще мыть руки, обрабатывать поверхности, которых
приходится часто касаться (экраны планшета и смартфона, дверные ручки, электровыключатели, ключи).
Опасный признак: симптомы, по которым можно распознать COVID-19
Обнаружение у себя COVID-19, несмотря на опасность болезни, не должно становиться поводом для паники. При подозрении на заражение вирусом SARS-CoV-2 следует обратиться за консультацией на горячую линию или в поликлинику в дистанционном режиме, а при резком ухудшении состояния – в службу экстренной медицинской помощи.
Самые распространенные симптомы
Клинически COVID-19 может проявляться по-разному. В первую очередь это зависит от индивидуальных особенностей человека — возраста и наличия сопутствующих заболеваний, которые отягощают течение инфекции. У здоровых, молодых людей заболевание часто протекает в легкой форме или без каких-либо симптомов вовсе. Разницы в клинических проявлениях между мужчинами и женщинами при этом не наблюдается.
Чаще всего ранними признаками новой коронавирусной инфекции (COVID-19) являются симптомы типичной острой респираторной вирусной инфекции (ОРВИ), а именно:
О поражении легких может говорить одышка (наиболее частый симптом новой коронавирусной инфекции) из-за снижения насыщения эритроцитов кислородом (сатурация, SpO2) ниже 95%. Как правило, человек при этом быстро устает, испытывает головокружения, его преследует ощущение нехватки воздуха. Однако точно определить этот симптом можно только при помощи специального прибора — пульсоксиметра (рис. 1).

Важно! Коронавирусная болезнь и ОРВИ имеют много общих симптомов, в том числе — повышение температуры тела, кашель и головную боль. В то же время специфические проявления COVID-19 могут отсутствовать. Поэтому при первых признаках ОРВИ следует обратиться к врачу и пройти диагностику.
Иногда COVID-19 провоцирует конъюнктивит — воспаление слизистых оболочек глаза и век. Это проявляется их покраснением, ощущением «песка в глазах» и чрезмерным слезотечением, светобоязнью.
Реже заболевание сопровождается утратой аппетита, умеренной болью в животе, диареей (она встречается у 5-18% заболевших), тошнотой и рвотой.
Наиболее характерными признаками диареи при COVID-19 являются:
Специфические симптомы
Существует ряд симптомов, которые отличают COVID-19 от других заболеваний. Наиболее часто первым признаком, указывающим на развитие именно коронавирусной болезни, является утрата обоняния и вкуса. При этом больные отмечают, что еда становиться безвкусной, будто «резиновой». У молодых людей не из групп риска этот симптом может быть единственным. Если он появился, следует самоизолироваться, ограничив контакты с другими людьми во избежание распространения инфекции.
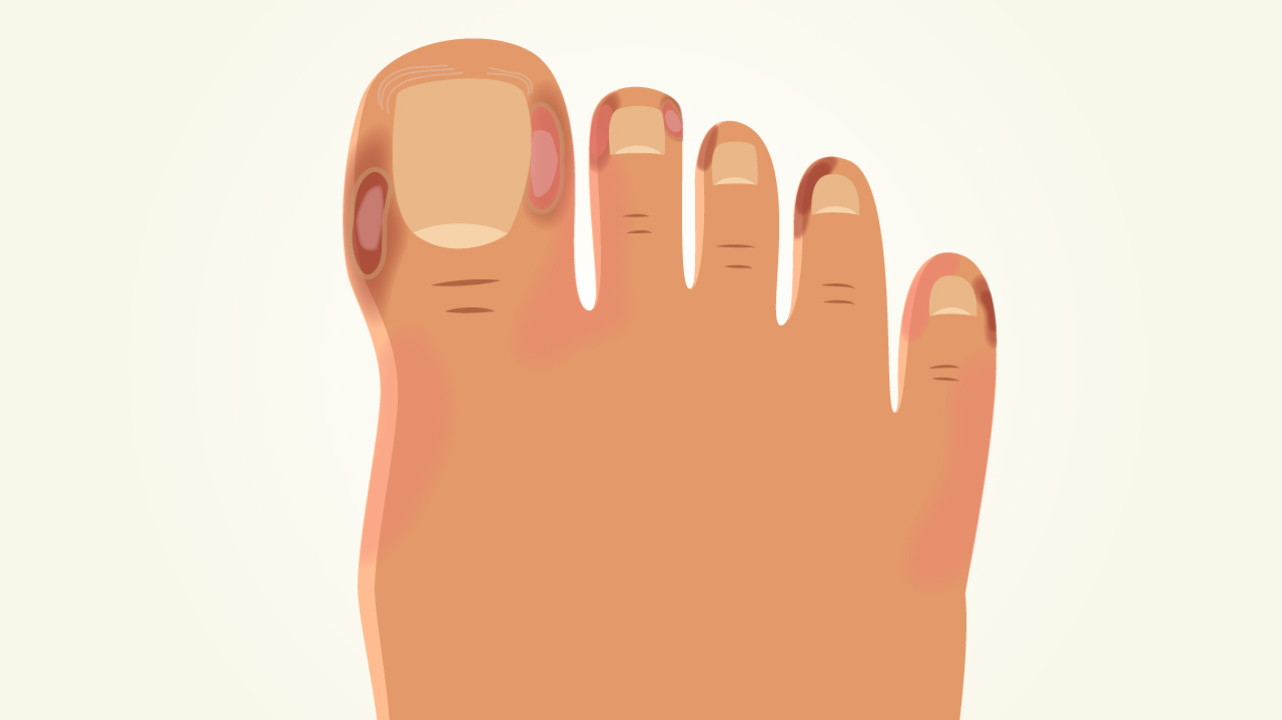
Еще один специфический симптом COVID-19 — так называемые «ковидные пальцы». Это пурпурно-красная кожная сыпь в виде папул, располагающаяся между пальцами верхних и (чаще) нижних конечностей. Внешне такие изменения могут быть похожи на термическое повреждение кожи (рис. 2). В некоторых наблюдениях сыпь сопровождается зудом и болью. Как правило, симптом наблюдается у детей и лиц молодого возраста.
Редкие симптомы
Сравнительно редко при COVID-19 наблюдают расстройства психики. Как правило, они встречаются среди лиц старшего возраста, а также у людей с заболеваниями центральной нервной системы. Чаще всего это:
Также встречаются более тяжелые и редкие неврологические осложнения:
В некоторых случаях, на фоне заболеваний зубов, десен или неправильного прикуса, COVID-19 способствует осложнениям в виде:
Новые симптомы
В редких случаях кожные высыпания при COVID-19 возникают не только в межпальцевых промежутках. Аналогичные «ковидным пальцам» элементы сыпи могут наблюдаться на коже конечностей и тела.
Очаги беловатого или розоватого цвета сыпи, напоминающей крапивницу, могут формироваться на теле и ладонях. Также возможно возникновение высыпаний в виде небольших, плоских или выпуклых волдырей. Чаще всего все вышеупомянутые симптомы сохраняются не более 10 дней.
Течение COVID-19 у детей
Дети болеют COVID-19 значительно реже, чем взрослые, а клинические проявления у них менее выражены. Основными симптомами у детей являются (рис. 3):
Также наблюдаются характерные изменения вкуса и утрата обоняния.

В отличие от взрослых, у детей чаще встречаются расстройства желудочно-кишечного тракта в виде диареи, боли в животе, тошноты и рвоты. При этом нарушения работы ЖКТ в сочетании с лихорадкой у них часто являются единственными клиническими проявлениями коронавирусной болезни.
У детей на фоне инфицирования SARS-CoV-2 может развиваться мультисистемный воспалительный синдром, который считается аналогом «цитокинового шторма» у взрослых. Клинически он проявляется периодически возникающим повышением температуры тела до 38℃ и воспалительным поражением внутренних органов и систем, в том числе — дыхательной и сердечно-сосудистой систем, желудочно-кишечного тракта, почек, нервной системы, кожных покровов. В тяжелых случаях у детей наблюдают сепсис и полиорганную недостаточность, приводящие к смерти.
Что делать, если появились симптомы COVID-19?
При подозрении на развитие COVID-19, например — при контакте с больным человеком, необходимо придерживаться следующего порядка действий:
Заключение
Учитывая все еще неполное понимание COVID-19 учеными и медиками, стоит прислушиваться к своему телу и обращать внимание на все изменения, которые в нем происходят. Несмотря на то, что в большинстве случаев коронавирусная инфекция сопровождается довольно характерными клиническими признаками, например — утратой обоняния и вкуса, заболевание также может протекать в стертой или бессимптомной форме. Нужно быть внимательным и при первых подозрениях обратиться за консультацией к специалисту.