Так ли страшна эпидуральная анестезия?
Поделиться:
В предыдущей статье «Обезболивание при родах» я писал о том, чем хороша эпидуральная анестезия в родах, а теперь давайте поговорим о возможных «побочных эффектах» данной процедуры. Только я не буду запугивать вас ужасами, описанными в книжках по анестезиологии, хорошо? Осложнения бывают даже при уколах в ягодицу, чего уж говорить о такой несомненно инвазивной процедуре, как эпидуральная анестезия, где происходит вмешательство в работу центральной нервной системы.
Однако поверьте: если врач опытный, делает всё аккуратно, выполняет все мероприятия, направленные на борьбу с заносом инфекции, то и осложнений у такого доктора практически не бывает. Зато бывают некоторые, скажем так, распространенные проблемы, которым, на мой взгляд, придают преувеличенное значение. И вот о них я вам сейчас расскажу.
Боли в спине и ногах
Чаще всего пациенты жалуются на неприятные ощущения в месте пункции. Сразу скажу — неприятные ощущения будут, поскольку игла достаточно толстая, это в момент постановки катетера она не чувствуется, но потом боли все же проявляют себя, однако, как правило, длятся не более недели.
Нередко в интернете мне пишут про «долгоиграющие» сильные, стреляющие боли по ходу нерва в ноге. Коллеги акушеры и неврологи сразу готовы утверждать,что это виновато наше обезболивание. Да, такие проблемы могут быть, и они описаны, но… Интересно, что подавляющее большинство наших пациентов с кишечной непроходимостью, которым мы регулярно ставим абсолютно идентичные катетеры, не жалуются ни на что подобное.

Почему так? Видится мне, что в процессе родов отнюдь не только катетеры могут вызывать повреждение нервной ткани. Не говоря уже о том, что современные катетеры абсолютно не влияют на нерв, а современные обезболивающие не обладают нейротоксичным эффектом. Мы уже давно ушли от лидокаина, который в концентрированном виде может вызывать некое нейротоксическое воздействие.
Притом напомню, что естественные роды — это очень активный процесс, и сдавление нерва возможно на любом уровне: как в области поясничных позвонков, так и тазобедренных суставов. Так что, хотя полностью отрицать воздействие анестезии на нервную систему я не могу, тем не менее в каждом случае надо разбираться отдельно, а делать это должен опытный и умный невролог. Именно толковый специалист даст заключение, где именно произошло повреждение.
Головные боли

Еще одна неприятность, которая зачастую может сопровождать послеродовый период, — это головная боль, иногда очень сильная. Опять же и здесь нужно тщательно разбираться. При постановке эпидурального катетера постпункционная головная боль может возникать при непреднамеренном проколе твердой мозговой оболочки. Это оболочка, похожая на мешок, где в спинномозговой жидкости (ликворе) плавает спинной мозг. Анестезиолог не должен ее протыкать иглой, но бывают непреднамеренные подобные случаи.
В результате из проколотой оболочки вытекает жидкость. Из-за истечения ликвора возникают сильнейшие головные боли, особо мучительные при вставании. Понятно, что все это значительно омрачает радость рождения малыша.
Впрочем, врачи всеми силами пытаются ускорить процесс восстановления. Женщине назначают обильное питье, капельницы, обезболивание, и боль проходит в течение 7–10 дней. Иногда ставят заплатку из крови: врач набирает кровь пациентки и в том же промежутке, куда вводился катетер, пунктирует эпидуральное пространство и вводит аутокровь женщины. Практически в ста процентах случаев после этого боли проходят.
Но отмечу, что вышеописанное осложнение — весьма редкое, и у опытных анестезиологов такого не бывает (помните, я вам писал в предыдущей статье, что лучше найти доктора заранее?).
У меня самого как-то спросили: «А своей жене вы бы дали подобную анестезию?». На что я ответил: «Моя дочка рождена оперативным методом, маму обезболивали именно через “эпидуру”. Я сам обезболивал».
Боли после эпидуральной анестезии
Поделиться:
Женщины, перенесшие эпидуральную анестезию в родах, часто связывают появление болей в спине именно с проведенной манипуляцией. Но на самом деле этот метод обезболивания крайне редко является причиной боли в спине.
Что такое эпидуральная анестезия
Эпидуральная анестезия используется в родах — как во время естественных, так и при кесаревом сечении, — а также во время операций на органах мочевой системы и нижних конечностях.
Врач-анестезиолог делает укол и вводит обезболивающее вещество (анестетик) в пространство между позвоночником и оболочкой спинного мозга, после чего вы перестанете чувствовать боль ниже места укола, а также при этом вы временно (на период действия анестетика) не сможете шевелить ногами и ощущать прикосновения от нижних ребер до кончиков пальцев на ногах.
Такое обезболивание переносится значительно легче, чем общий наркоз, — «эпидуралка» меньше влияет на общее самочувствие и работу внутренних органов, а восстановление после процедуры происходит быстрее. И тем не менее многие пациенты незаслуженно считают эту манипуляцию причиной длительных болей в спине.
Боли в спине, на которые жалуются пациенты после проведения эпидуральной анестезии, можно условно разделить на две группы: боли, непосредственно связанные с проведением манипуляции, и боли по другим причинам.
Боли, связанные с проведением манипуляции
В подавляющем большинстве случаев боль после эпидуральной анестезии проходит самостоятельно в течение нескольких часов или дней.Это могут быть:
Очень редко возникают боли, вызванные осложнениями при проведении эпидуральной анестезии (менее чем в 1 % случаев от всех проводимых процедур). Их причиной может быть травма сосудов или проникновение инфекции в место укола. Боль в месте укола возникает не сразу, а спустя несколько часов, может иметь различный характер и клинические проявления (может возникать слабость и потеря чувствительности в ногах, недержание мочи, повышение температуры тела и другие симптомы). В этом случае необходимо срочно обратиться к врачу, возможна серьезная опасность для здоровья.
Боли, вызванные другими причинами
Чаще всего причиной длительных болей в спине, на которые жалуются пациенты после эпидуральной анестезии, выступает обострение имеющихся проблем со спиной. Например:
Исследования показали, что эпидуральная анестезия крайне редко (суммарно менее 0,05 %) является причиной длительных болей в спине. Однако есть так называемая группа риска: пациенты с лишним весом, а также имеющие межпозвоночные грыжи. У них боли появляются несколько чаще, чем в среднем по населению.
Бывает и так, что боли в спине носят психологический характер. Сам факт «укола в спину» может приводить к болевым ощущениям в спине у некоторых пациентов — так называемая психосоматическая боль.
Психосоматические и неврологические боли могут беспокоить месяцы и даже годы, однако прямого отношения к проведению эпидуральной анестезии не имеют. Если неприятные ощущения сильно выражены или продолжают беспокоить долго, то необходимо обратиться к неврологу.
Обследование и лечение
Поскольку боль чаще всего не связана с проведением эпидуральной анестезии, врач-невролог может рекомендовать дальнейшее обследование в виде МРТ позвоночника и электронейромиографии (исследование проведения импульса по нервам) для установления настоящих причин боли.
Лечение обычно включает прием нестероидных обезболивающих препаратов (например, ибупрофен, диклофенак) коротким курсом, физиотерапию и мануальную терапию (при отсутствии противопоказаний к ней).
Помните: боли, прямо связанные с проведением эпидуральной анестезии, носят кратковременный характер и обычно проходят без лечения. Если у вас появились или усилились боли после этой манипуляции, обязательно обратитесь к врачу.
Товары по теме: [product strict=» ибупрофен»]( ибупрофен), [product strict=» диклофенак»]( диклофенак)
Спинальная и эпидуральная анестезия
Спинальная и эпидуральная анестезия: преимущества
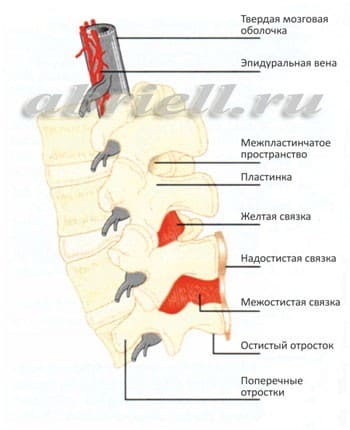
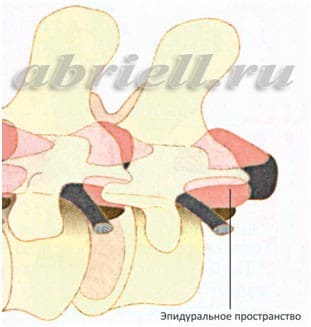
Вам встретятся некоторые медицинские термины, без которых невозможно обойтись. Для начала хотим показать Вам некоторые рисунки отражающие строение позвоночника человека. Обратите внимание на два сектора: субарахноидальное пространство и эпидуральное пространство, и их расположение по отношению к спинному мозгу:
Спинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку. Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
Спинальная анестезия
В зависимости от вида вводимого местного анестетика при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. При данном виде обезболивания можно выполнять следующие операции:
— липосакция в области ног;
— эндопретезирование ягодиц и др.
Преимущества спинальной анестезии:
(а) тратится меньше времени на проведение;
(б) быстрее развивается сегментарная блокада;
(в) высокое качество обезболивания по сравнению с другими методами для конкретных операций.
Эпидуральная анестезия
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, она практически безболезненна.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством. При этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии:
Противопоказания для спинальной и эпидуральной анестезий общие:
Возможные осложнения:
Спинальная и эпидуральная анестезия: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их). В эстетической хирургии учитываются цели анестезии, о которых уже упоминалось ранее:
Данные методики могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
С совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
В памятке по подготовке к операции подробно описано, как подготовиться к общему наркозу, какие соблюдать правила и условия.
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции, либо на предварительной консультации или непосредственно перед операцией. Здесь перечислены важные вопросы, на которые необходимо четко и верно отвечать.
Еще раз остановимся на том как подготовится к наркозу.
В памятке перечислены основные лабораторные исследования и обследования, которые необходимо выполнить при подготовке к операции.
Осложнения спинальной анестезии
Осложнения, связанные с препаратами
Спинальная анестезия никогда не может стать причиной такой проблемы как системная токсичность, поскольку дозы для обеспечения даже широко распространенного блока, чрезвычайно малы. Однако нельзя исключить вероятность возникновения местного токсического действия, которая может привести к разрушению спинальных нервов и спинного мозга. Препараты, предлагаемые для спинального использования, предварительно проходят обязательные тесты на животных и только после этого становятся лицензироваными. В результате, если разрешенные препараты применяются строго в соответствие с рекомендациями, то риск местной токсичности мал или совсем отсутствует.
Загрязнение раствора местного анестетика или введение неправильного раствора может привести к местной токсичности. Особенное внимание должно быть уделено этой проблеме при использовании многоразовых игл и шприцев, а также в тех случаях, когда местные анестетики содержат добавки. Описанный в публикациях арахноидит возникал при неадекватном удалении детергента из многоразовых шприцев и игл.
Результатом непреднамеренного интратекального введения больших количеств растворов хлорпрокаина являлась сенсорная и моторная недостаточность, обусловленная консервантом (бисульфит натрия) и низким рН растворов. Местные проявления токсичности в виде неврологических нарушений наблюдалась у пациентов после интратекального введения больших доз местного анестетика через микрокатетеры. Следовательно, введение любого раствора в субарахноидальное пространство требует большого внимания и осторожности.
Осложнения, связанные с методикой
Это наиболее частое сердечно-сосудистые осложнения спинальной анестезии происходят в первую очередь из-за широко распространенной симпатической блокады. Гемодинамические эффекты спинальной блокады обсуждались ранее. Симпатическая блокада обычно не вызывает тяжелой гипотонии у пациентов с нормоволемией, не страдающих сердечно-сосудистыми заболеваниями. Сенсорная блокада вплоть до уровня Т10 редко обусловливает сколько-нибудь значительное снижение артериального давления. Даже сенсорный блок вплоть до верхних грудных сегментов редко снижает артериальное давление больше, чем на 10-20 мм рт. ст. у здоровых пациентов. Это происходит потому, что в покое тонус симпатической системы не высок и, степень индуцированной вазодилатации, очень незначительна. С другой стороны, если имеет место предшествующее снижение сердечного выброса, напр., в связи с гиповолемией или ВКО, настолько выраженное, что оно требует повышенного тонуса симпатической системы для поддержания артериального давления, то спинальный блок может вызвать тяжелую гипотонию.
Гипотония связана с блокадой симпатических артериальных вазоконстрикторов и сердечных волокон акселераторов. Однако емкостные сосуды, т.е. вены, также находятся под влиянием симпатической нервной системы, блокада которой лишает их возможности сжиматься. Емкость этой системы таким образом увеличивается и вены становятся растяжимыми. Из-за этого вены наполняются кровью, а сердечный выброс снижается. Однако это происходит только в том случае, если имеет место физическое препятствие для венозного кровотока, такое как, например, поднятый головной конец или ВКО.
Управление изменением просвета вен, столь важное в положении сидя прямо, утрачивается во время симпатической блокады. Однако это не оказывает большого влияния на венозный возврат, если пациент перемещается в положении лежа на спине или со слегка опущенным головным концом. Если используется позиция сидя или с приподнятым головным концом для того, чтобы контролировать распространение местного анестетика, требуется внимательное наблюдение за состоянием пациента на предмет обнаружения признаков постуральной гипотонии. Если артериальное давление снижается, пациент должен быть уложен горизонтально или с опущенным головным концом.
Кровообращение также находится под влиянием вагусных нервов, которые действуют путем замедления частоты сердечных сокращений и противодействия симпатической системе. Спинномозговая блокада не оказывает влияния на вагусные нервы, поскольку они являются краниальными.
Иногда у пациентов, находящихся в сознании, которым проводится спинальная анестезия, наблюдается внезапная и тяжелая гипотония, сопровождаемая брадикардией. Легкая общая анестезия, добавленная к спинальному блоку, может значительно изменить сердечно-сосудистые эффекты такого блока. Гипотония более часта и более выражена, вероятно, потому, что происходит дальнейшее снижение периферического давления, обусловленное ингибированием сосудосуживающего эффекта неблокированных сегментов, или непосредственной вазодилятацией артериол. Гипотония обычно не сопровождается соразмерным падением сердечного выброса, если глубина общей анестезии не является чрезмерной и не обусловливает миокардиальную депрессию. Это обеспечивает относительную безопасность гипотонии, намеренно вызванной сочетанием высокой блокады с общей анестезией.
Хотя общая анестезия увеличивает частоту и степень гипотонии, она имеет огромное преимущество, так как сильно подавляет вагальную сверхактивность. У пациентов с отключенным сознанием синкопе встречается редко, если вообще такое может быть. Высокие блоки могут обусловить брадикардию, но она не будет такой внезапной и выраженной, как та, что наблюдается при вазовагальном обмороке.
Необходимо всегда помнить, что гипотония по сути своей не является заболеванием. Она является результатом снижения периферического сопротивления, или сердечного выброса или обоих факторов одновременно. Если на сердечный выброс не оказывается
значимого влияния, это не нанесет ущерба пациенту, если у пациента, находящегося в сознании не случится вазовагальной атаки. Хотя гипотония снижает коронарное давление наполнения, работа сердца снижается в той же степени, поскольку снижается постнагрузка. Тогда как это верно для пациентов с нормальными коронарными сосудами, для пациентов, имеющих коронарные артериальные заболевания, это условие может не выполняться. До тех пор, пока не будут доступны улучшенные методы для оценки коронарного кровотока и обнаружения областей ишемии, выраженной гипотонии надо избегать, особенно у пожилых пациентов.
Многие авторитеты настаивают на восстановлении нормальных цифр артериального давления, когда возникает гипотония. Однако решение оставить артериальное давление на низких цифрах может иметь свои преимущества, такие, напр., как уменьшение объема кровопотери. В таких случаях необходимо осуществлять внимательный мониторинг ЭКГ, используя позицию электрода V 5, которая на ранней стадии может обнаружить нарушения в ST сегменте.
Широко распространенной мерой для предотвращения гипотонии является проводимая пациенту внутривенная преинфузия 1-2 л жидкости (электролитов или коллоидов). Обоснованием для этого является увеличение объема циркулирующей крови для компенсации снижения периферического сопротивления. Однако, любое увеличение сердечного выброса, которое может быть достигнуто, является кратковременным и расширение сосудов, которое является первичной причиной гипотонии, остается на прежнем уровне. Хотя большинство здоровых пациентов могут переносить преинфузию, не страдая от развития неприятных эффектов, это не относится к пациентам с заболеваниями сердца.
Эфедрин, 25-50 мг в/м используется иногда для предупреждения гипотонии во время спинальной анестезии. Однако это может вызвать гипертонию, если спинальная блокада сама по себе не вызывает снижения давления или делает это в незначительной степени.
Степень гипотонии, которая требует активного вмешательства, является предметом дискуссий, поскольку имеется много научных данных, указывающих на уровень гипотонии, которую здоровый пациент может перенести. Лечение гипотонии во время спинальной анестезии зависит от простой оценки ее причины. Если гипотония внезапная и сопровождается брадикардией и рвотой, то надо подозревать вазовагальное синкопе. В этой ситуации часто назначается атропин, но он значительно менее эффективен, чем вазопрессоры (см. предыдущие уроки).
Низкое артериальное давление более характерно в связи со снижением периферического сопротивления и сердечного выброса. Это обусловливает гипотонию, вызванную симпатической блокадой или добавлением легкой общей анестезии. Она относительно мягкая и формирует основу в высоком спинальном блоке (см. предыдущие разделы). Как таковая она может быть использована для снижения объема кровопотери во время операции, когда это рассматривается как достижение.
Частота пульса будет обычно находится в пределах нормы (60-80 ударов/мин.), хотя у молодых пациентов может развиваться мягкая тахикардия (80-120 ударов/мин.). Если блок достаточно высок, чтобы влиять на сердечные волокна акселераторов, то в результате может наблюдаться мягкая брадикардия (50-60 ударов/мин.).
Назначение вазопрессоров( см. табл. 6.1 )
| Препарат | Введение | Эффекты |
| Эфедрин | Поторяющиеся в/в (5-10 мг) или в/в инфузии (50 мг в 500 мл декстрозы, 20-50 мл первоначально, затем в соответствии с эффектом) | α и β активность |
| Фенилэфедрин | Инфузии в/в (20 мг в 500 мл декстрозы, 1-2 мл первоначально, затем в соответствии с эффектом) | только α активность |
| Метоксамин | Повтояющиеся в/в болюсы (3-5 мг) | α активность Снижает частоту сердечных сокращений и сердечный выброс. Снижает маточный кровоток на позних сроках беременности |
| Дигидроэрготамин | Повтояющиеся в/в болюсы 0.5 мг | Веноконстрикция и слабая артериальная констрикция |
Это могут быть стимуляторы только α-адренорецепторов, напр., фенилэфрин, или комбинированные α- и β-стимуляторы, напр., эфедрин. Метоксамин, который является основным α-стимулятором, убирает гипотонию, но вызывает брадикардию со снижением сердечного выброса. У пациентов с заболеваниями коронарных артерий применение этого препарата может улучшить баланс между поступлением кислорода и потребностью в нем миокарда, но иногда может и не оказать на него никакого влияния. Однако введение метоксамина необходимо избегать при лечении гипотонии во время кесарева сечения, поскольку было показано, что он снижает маточный кровоток. Эффект после введения всех этих агентов проявляется очень быстро, поэтому, если они вводятся внутривенно, необходимо соблюдать осторожность во избежание гипертонии. Если же эти агенты вводятся внутримышечно, то их эффект наступает медленнее, а период действия становится продолжительнее. Так, сочетанная в/в и в/м инъекция даст быстрый эффект, который будет поддерживаться дольше. Короткодействующие препараты, такие как фенилэфрин или норадреналин, вводимые путем инфузии, имеют преимущества быстрого и точного контроля артериального давления и короткой продолжительности действия.
Все пациенты с гипотонией должны быть помещаться в позицию с наклоном головного конца во избежание аккумулирования крови в ногах. Полезное поднятие давления из-за увеличенного сердечного выброса обычно сопровождает этот маневр. Обычно этого маневра достаточно для необходимого нормализации артериального давления, которое происходит в связи с увеличения сердечного выброса. Если предполагается, что причиной гипотонии является ВКО, то эта вена должна быть освобождена соответствующим изменение положения пациента.
Использование жидкостей для увеличения объема циркулирующей крови будет противодействовать гипотонии даже у пациентов, у которых клинически нет гиповолемии. На короткий промежуток времени клисталлоиды также эффективны, и как коллоиды, и могут быть быстро выведены, если функции почек не нарушены. Если лечение гипотонии не является срочным, быстрая инфузия (250-500 мл кристаллоидов за 5-10 мин) является обычно эффективной. У пациентов с нормальной гидратацией редко возникает необходимость ввести более 1-1.5 л жидкости во время 1-3 ч блокады.
Только вазопрессоры в состоянии устранить основную причину этого типа гипотонии, т.е. снижение периферического сопротивления. Положение пациента и введение жидкостей будут увеличивать сердечный выброс. Эффект от введения жидкостей, следовательно менее выраженный и менее быстрый, чем таковой от вазопрессоров.
Это редкое осложнение спинального блока может стать результатом тяжелой гипотонии и последующей ишемии миокарда. Гипотония может быть результатом синкопе или высокого блока у пациентов с тяжелой гиповолемией. В этих случаях пациенту немедленно должны быть проведены мероприятия сердечно-легочной реанимации вместе с вводом вазопрессоров (включая эпинефрин) и соответствующих жидкостей.
Это может случиться, если особенно высокий блок приведет к параличу респираторных мышц. Паралич нижних межреберных мышц встречается достаточно часто, но не влияет на нормальное спокойное дыхание. Даже когда все межреберные мышцы парализованы, диафрагма все-таки обеспечивает адекватною вентиляцию у большинства пациентов. Как бы то ни было, если пациент жалуется на диспноэ, может потребоваться вспомогательная или управляемая вентиляция. Если имеет место значительная депрессия дыхания, наилучшим решение является проведение общей анестезии, интубация трахеи и вентиляция пациента.
Неудачный спинальный блок
Иногда спинальная блокада не развивается, несмотря на очевидно успешную люмбальную пункцию. В большинстве случаев причиной этого является то, что местный анестетик в действительности не был введен в субарахноидальное пространство. Анестезиолог всегда должен иметь план на тот случай, если блок не разовьется. Альтернативами являются или повторение спинальной анестезии, или переведение на общую анестезию.
Высокая или тотальная спинномозговая блокада
Это маловероятное осложнение, если соблюдены все рекомендации, касающиеся доз местных анестетиков. Однако, если по каким-то причина блок поднялся слишком высоко, может наблюдаться потеря сознания и паралич дыхательных мышц, включая диафрагму. В этом случае безусловным требованием является искусственная вентиляция. Несмотря на тревожную клиническую картину, пациента можно безопасно вести при поддержке дыхания и циркуляции крови до тех пор, пока не прекратиться действие местного анестетика.
Постпункционная головная боль
Постпункционная головная боль является наиболее частым послеоперационным осложнением спинальной анестезии.
Причина этой головной боли состоит в потере СМЖ из субарахноидального в эпидуральное пространство через отверстие, оставленное иглой в твердой мозговой оболочке. Снижение «плавучести», обусловленное низким внутричерепным давлением, вызывает тракцию структур, поддерживающих головной мозг и самих краниальных нервов. Краниальными нервами, отвечающими за головную боль, считаются тройничный, глоссофарингеальный и вагусный нервы, но тракция IV черепного и VI черепного нервов может привести в параличу глазных мышц. Головная боль часто сопровождается болью в шее и ригидностью, вероятно вызванной верхними цервикальными нервами.
Количество СМЖ, вытекающее через отверстие в твердой мозговой оболочке, зависит от размера и формы этого отверстия, а также от разницы давлений между субарахноидальным и эпидуральным пространством. Спинальное давление СМЖ намного больше в вертикальной позиции, чем в положении лежа, и это объясняет зависимость головной боли от положения пациента. Головная боль, которая часто бывает тяжелой, максимальна в вертикальной позиции и быстро стихает, если пациент ложится. Постпункционную головную боль (ППГБ) необходимо отличать от других типов головной боли, таких как мигрень или боли, что обусловленной менингитом.
Размер и форма иглы
Размер отверстия в твердой мозговой оболочке зависит от внешнего диаметра спинальной иглы, и тенденция использовать тонкие иглы, вызвана снижением частоты головных болей, связанных с ними. Форма конца иглы также важна. Разрезание меньшего числа волокон твердой мозговой оболочки уменьшает размер отверстия. Так, концы, которые в большей степени раздвигают, а не разрезают волокна твердой мозговой оболочки, снижают частоту ППГБ. Другие иглы имеют режущий край только на части конца, делают начальный небольшой «разрез», через который остальная часть иглы проходит в субарахноидальное пространство, раздвигая волокна.
Твердая мозговая оболочка
Тогда как твердая мозговая оболочка состоит из упругой волокнистой ткани, ее толщина значительно варьирует даже у одного и того же индивидуума. Ее волокна расположены в основном продольно, но имеются и поперечные волокна. Ориентация среза иглы во время люмбальной пункции важна, так как конец иглы разрезает меньше продольных волокон, если срез ориентирован продольно, а не поперечно.
Отверстие, оставленное иглой в твердой мозговой оболочке, больше напоминает открытую жестяную банку, чем аккуратное отверстие от прокола. Получившийся в результате язычок может упасть назад на место, виртуально закупорив отверстие.
Паутинная оболочка близко прилегает к твердой мозговой оболочке, но не соприкасается с ней. Для вытекания СМЖ отверстие в твердой мозговой оболочке должно быть очень близко к отверстию в паутинной оболочке. Доступ к субарахноидальному пространству под углом связан с меньшей частотой головных болей.
Огромное число факторов, влияющих на количество вытекающей СМЖ, объясняет широкий размах колебаний в приводимых частотах ППГБ даже при использовании игл одного и того же размера. Пациенты, которым проводилась пункция твердой мозговой оболочки иглами 16 или 18 калибра могут не иметь головной боли, тогда как у других развилась головная боль после пункции иглой 29 калибра.
У молодых пациентов с большей вероятностью может развиться ППГБ, хотя причины этого невыяснены.
Сообщалось, что женщины больше подвержены риску ППГБ, но это может быть связано с тем фактом, что многие женщины получают спинальную анестезию в акушерстве, тогда как для мужчин наиболее частое ее применение в урологии, т.е. при применении спинальной анестезии различие по половому признаку обусловливает различие по возрасту
ППГБ может появиться достаточно поздно, а именно через 5 дней после люмбальной пункции, хотя обычно ее появление наблюдается в течение нескольких часов после принятия вертикального положение и вставания после операции. Она может быть лобной или затылочной или и той, и другой одновременно, а также часто передается на шею. В тяжелых случаях она может вызвать ментальную депрессию и истощение. Без лечения ППГБ обычно продолжается 3-7 дней, но может продолжаться и дольше. Тяжелые случаи могут быть связаны с параличом IV или VI черепных нервов, приводящим к страбизму и двоению в глазах. Сообщалось также о потере слуха во время ППГБ.
Краниальная субдуральная гематома редкое, но распознаваемое осложнение длительного снижения давления СМЖ.
Частота ППГБ может быть снижена следующими мерами:
Постельный режим и недопущение вертикального положения будут откладывать, но не предотвращать наступление ППГБ. Удержание пациента в горизонтальном положении на кровати в течение 24 часов после спинальной анестезии не уменьшит вероятность ППГБ,
Если головная боль не тяжелая и не мешает нормальной активности, то рекомендуются обычные методы, напр., постельный режим, анальгетики или кофеин, который обладает церебральным сосудосуживающим эффектом.
Если ППГД тяжелая и «выводящая из строя», необходимо как можно скорее направить пациента на «пломбирование аутокровью». Эта процедура представляет собой инъекцию 10-15 мл гомологической крови в эпидуральное пространство. Это значительно увеличивает давление СМЖ и в то же время снижает ее вытекание. В отличие от физиологического раствора и других жидкостей, кровь быстро удаляется из эпидурального пространства. Необходимо проявить особое внимание к асептическим требованиям. Частота успеха этих манипуляций высока (>90%), хотя иногда их приходиться повторять. Сообщалось об очень малом количестве осложнений.
Боль в спине после спинальной анестезии является относительно не частым осложнением. Это может быть связано с тем фактом, что боль в спине обычно не бывает тяжелой и послеоперационная анальгезия по поводу хирургической боли может маскировать менее выраженную боль в спине.
Небольшая гематома, повреждение связки, рефлекторный мышечный спазм и другие факторы, вызванные люмбальной пункцией, могут быть ответственны за боль в спине. Выраженная мышечная релаксация в сочетании с литотомической позицией могут привести к растяжению крестцовых связок во время спинальной анестезии.
Если после спинальной анестезии наблюдается тяжелая боль в спине, должна быть исключена неврологическая травма и, в особенности, объемное новообразование. Если основные проблемы исключены, то покой, отдых, местные согревающие аппликации и анальгетики устранят проблему. К счастью, боль в спине после спинальной анестезии является кратковременной, устраняемой в течение 48 часов или около этого времени, методами консервативной терапии. Иногда причиной является спазм длинных мышц спины. В этом случае будет полезна инъекция в чувствительную точку анальгетика или НПВС в сочетании с бензодиазепинами.
Страх перед неврологическими нарушениями, сопровождающими спинальную анестезию, был значительным препятствием для ее применения на протяжении многих лет. Нельзя отрицать, что такие случаи встречались, хотя очень редко, и необходимо о них сообщить.
Важно понимать различные патологические процессы, которые могут стать причиной неврологического разрушения и диагностировать их в каждом конкретном случае. Эти процессы включают в себя:
В литературе имеются примеры пациентов, связывающих первые симптомы неврологического заболевания со спинальной анестезией, напр., злокачественные заболевания или рассеянный склероз. Спинальная анестезия не может являться причиной этих заболеваний и крайне мало вероятно, что она может отрицательно повлиять на их выраженность. Внимательный сбор данных пациента (включая опрос родственников) может обнаружить небольшие, но важные симптомы скрытого неврологического заболевания.
Прямая травма спинного нерва или спинного мозга
Введение иглы в нерв в области «конского хвоста» и, что более важно, инъекция жидкости в этот нерв, может стать причиной разрушения нервных волокон. Вследствие инъекции внутрь нерва местный анестетик может распространиться вдоль нервного корешка к спинальному мозгу и разрушить тела клеток. Результатом этого является боль во время введения иглы и/или инъекции, после чего наступает парестезия и гипоальгезия в направлении распространения нерва. Иногда имеет место также некоторая моторная слабость. Этот тип повреждения проходит через несколько недель, но иногда он продолжается гораздо дольше. Если поврежден сам спинной мозг, конечный результат может быть гораздо серьезнее, но использование нижних люмбальных межпозвоночных пространств для пункции может уменьшить вероятность этой опасности.
Синдром конского хвоста
Синдром конского хвоста возникает в том случае, когда «конский хвост» поврежден или сдавлен. Признаки и симптомы ограничиваются областями, иннервированными поясничными и крестцовыми нервами. Среди таких признаков могут наблюдаться вегетативная дисфункция, изменение в эвакуации мочевого пузыря и кишечника, нарушение в контроле температуры и потоотделения, а также слабая моторика и измененный тест на укалывание, температуру и измененное состояние чувствительности дерматомов, которые подвержены влиянию.
Причиной синдрома конского хвоста является травма или токсическое воздействие. Если не имеют место ни травматическая пункция, ни внутриневральная инъекция, предположением является введение токсического вещества в СМЖ. Это может быть загрязнение, такое как детергент или антисептик, консервант или избыточное количество местного анестетика.
Инфаркт спинного мозга
Снабжение кровью нижнего отдела спинного мозга является скудным, осуществляясь в основном через артерию Адамкевича (см. предыдущие разделы). Прекращение подачи крови через эту магистраль, синдром передней спинальной артерии, станановится причиной инфаркта спинного мозга, который приводит к безболезненной параплегии. Следствием этого состояния будет выраженная гипотония, в особенности при наличии атеросклероза. Предполагает, что причиной этого осложнения может стать добавление вазоконстрикторов к введенному местному анестетику, но очевидные доказательства отсутствуют. Важно помнить, что инфаркт спинного мозга может возникнуть и по другим причинам, таким как сосудистые аномалии, высокое прикрепление ветвей аорты или хирургическая ретракция, включающая аорту.
Объемные новообразования спинального канала
Поскольку эти состояния часто излечиваются, если диагноз поставлен без задержки, очень важно распознать клиническую картину и немедленно начать исследования. Компрессия спинного мозга или конского хвоста обусловливает боль в спине (часто тяжелую) и потерю функции в спинных нервах, расположенных ниже уровня компрессии, с арефлексией, мышечной слабостью и потерей чувствительности. На эти характеристики может влиять остаточная спинальная анестезия, но пациенты, жалующиеся на тяжелую боль в спине, должны быть обследованы быстро и полностью. Наиболее частыми состояниями являются эпидуральная гематома, эпидуральный абсцесс и недиагностированные злокачественные заболевания спины.
Попадание бактерий в субарахноидальное пространство маловероятно, если поддерживается строгое соблюдение хорошей клинической практики. Имеются сообщения о случаях асептического менингита, возникающего, по-видимому, из-за введения химических раздражителей, но такие случаи не могут иметь место при использовании одноразовых раздражителей и соответствующего количества раствора чистого местного анестетика.
Это, вероятно, наиболее часто встречающееся серьезное осложнение спинальной анестезии. Причиной является исключительно только инъекция раздражающего вещества в субарахноидальное пространство. Такая инъекция часто является болезненной сама по себе. Наступление и прогрессирование арахноидита также болезненно, но может быть медленным, занимать часы и дни до полного развития. Во избежание таких осложнений очень важна внимательная проверка ампул, шприцев и других инструментов, но если используется многоразовые стеклянные шприцы, может возникнуть менее очевидная проблема, напр., неполное удаление детергента.
Четко понимая причины вышеописанных осложнений, врач может обычно избежать их или справиться с ними быстро и безопасно. В этой ситуации ничто не заменит тщательного внимания к деталям. Много лет назад Dripps и Vandam показали, что огромное число спинальных анестезий может быть проведено без серьезных последствий и с важными преимуществами для пациентов.
Клинические исследования неврологических растройств
Если в конце ожидаемого периода действия спинального анестетика у пациента не восстановилась неврологическая функция, точная причина этого должна быть быстро определена.
Давление на спинной мозг и нервные корешки, напр., из-за эпидуральной гематомы или абсцесса, должно быть диагностировано как можно быстрее, чтобы хирургическое вмешательство могло быть успешным.
Если у пациента одна или обе конечности стали слабым и/или обездвиженными, должны быть рассмотрены следующие условия:
Травматическое повреждение
При травматическом повреждении одного спинального нерва или нервного корешка иглой для люмбальной пункции или катетером, как правило, возникает боль, распространяющаяся по всему нерву непосредственно в момент травмы. Боль часто описывают, как сжимающую или тянущую. Должно проявиться изменение чувствительности по ходу нерва, а также онемение и отсутствие ощущений прикосновения или укалывания, или гиперестезия с неприятным ощущением жара.
Рефлексы сухожилий могут быть снижены, если разрушение нерва включает L3/4(коленный рефлекс), L4/5(подколенный рефлекс) или S1(лодыжечный рефлекс). Подошвенный рефлекс будет сгибательным или будет отсутствовать совсем. Слабость некоторых мышц может быть обнаружена с помощью подходящего миотома, но этот метод менее чувствителен, чем изменения рефлексов. Электромиография может показать наличие острой денервации мышц, на которые оказано влияние, но спонтанная активность (напр., фибрилляция) может не появляться в течение нескольких дней. Применение МРТ может непосредственно показать разрушение, напр., внутриневральную гематому.
Синдром задней спинальной артерии
Первоначально наступает период спинального шока со слабым параличом нижних конечностей. За этим следует увеличение мышечного тонуса в ногах с различной степенью слабости, влияющей главным образом на сгибательные мышцы бедра, колена и стопы. Рефлексы сухожилий увеличены, может быть вызван клонус коленей и лодыжек. Подошвенные рефлексы являются разгибающими. Поскольку влияние оказывается в основном на заднюю часть спинного мозга, потеря чувствительности минимальна, но некоторая потеря спиноталамической чувствительности (укалывание и термочувствительность) может наблюдаться ниже уровня повреждения.
Артерио-венозные мальформации и ангиомы
Артериовенозные мальформации и ангиомы могут встречаться на любом уровне спинального мозга. Они являются более вероятной причиной дисфункции спинного мозга, чем дисфункции спинального нерва. Диагноз устанавливается спинальной ангиографией и высококачественной МРТ.
Объемные новообразования спинномозгового канала
Объемные новообразования в пределах спинномозгового канала, такие как гематома, абсцесс или злокачественные заболевания, могут включать в себя участки спинного мозга и/или «конский хвост». Преобладающими симптомами являются тяжелая боль в спине в сочетании со слабостью и онемением нижних конечностей. Очень важно определить уровень повреждения. Если около L1, то вовлечен спиной мозг. Ниже L1 – основным участком повреждения является «конский хвост». При повреждении спинного мозга слабость будет распространяться на одну или обе ноги, а также будет наблюдаться усиление рефлексов сухожилий и разгибательного рефлекса стопы с одной или обеих сторон. Если в поражение вовлечен только «конский хвост», подошвенные рефлексы будут разгибательными или будут отсутствовать. Все виды чувствительности должны быть проверены (прикосновение, укалывание, темпер. воздействие, вибрация и проприоцепция). Они могут быть снижены или отсутствовать. Рентгенография спины может показать злокачественность с эрозией кости или коллапс позвонка. Необходимо немедленно организовать радиологическое исследование. МРТ является предпочтительной, поскольку она может устранить необходимость миелографии, которая сама по себе может обусловливать быстрое ухудшение у некоторых пациентов.
Адгезивный арахноидит
Причиной этого заболевания почти всегда является инъекция раздражающего вещества, попавшего в нее случайно. Инъекция может быть болезненной. Прогрессирующая моторная и сенсорная дисфункция, часто сопровождаемая болью, развивается в течение часов, дней или недель. Поскольку патологические изменения развиваются медленно, радиологическое исследование поначалу может оказаться бесполезным, но миолография или МРТ иногда могут помочь в установлении правильного диагноза.
Клинические признаки арахноидита варьируют в зависимости от уровня выраженности. Частыми симптомами являются боль и «горящая парестезия». Если повреждение является цервикальным или дорсальным, наблюдаются признаки, характерные для поражения спинного мозга, тогда как поражение ниже уровня L 1 обусловливает синдром «конского хвоста».
Предшествующие заболевания
Состояние, которое наиболее вероятно может быть спутано с острым осложнением на спинном мозге, является множественный (рассеянный) склероз, о наличие которого пациент может не предполагать.
Внимательный сбор анамнеза может в диагностике этого заболевания. Неврологическое исследование должно установить диагноз. В частности, предшествующие поражения зрительных нервов, дефекты зрачков, бледность оптических дисков, нистагм, атаксия, слабость и изменение рефлексов в верхних конечностях будет подтверждать этот диагноз. Скрытое злокачественное новообразование может также случайным образом обусловить симптомы, возникшие после спинальной анестезии.