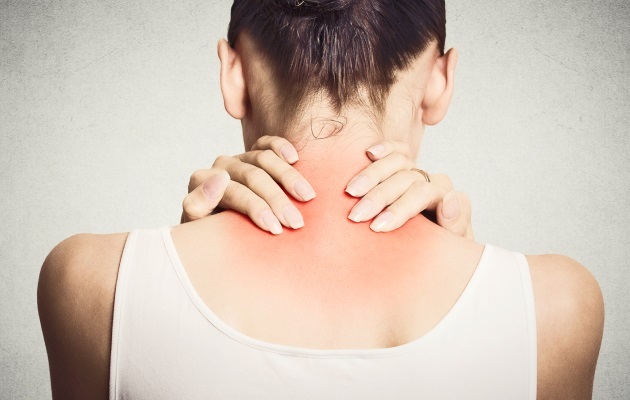
Боль и дискомфорт в шее: что делать?
Сидячий образ жизни, неудовлетворительные условия труда, плохая организация рабочего места, эмоциональные нарушения — все это основные причины развития дискомфорта в шее и снижения качества жизни.
О методах решения этой проблемы мы поговорили с врачом-реабилитологом, заведующим отделением медицинской реабилитации «Республиканского клинического медицинского центра» Максимом Барышевым .
Какие основные причины болей в шее?
Наиболее часто встречается неспецифическая шейная боль, которая не связана с поражением корешков спинного мозга — коротких участков нерва, вышедших из спинного мозга.
Ее могут спровоцировать:
Пациенты жалуются на чувство скованности и напряжения мышц в шее и области плеч, ограничение движений при поворотах головы, чувство тяжести и онемения в затылке. Большое значение при болях в шее имеют последствия травм.
К специфическим причинам шейной боли относят:
Может ли боль в шее быть причиной головных болей?
Да, боль в шее может являться одним из главных факторов развития мигрени и в меньшей степени головной боли мышечного напряжения.
У многих больных мигренью выявляются напряжение и болезненность мышц в области висков, лба, затылка, а также мышц шеи и надплечий. Это становится постоянным источником дискомфорта и боли, создает предпосылки для развития сопутствующей головной боли и напряжения.
Какие методы лечения используют при таких болях?
Тракционная терапия (механическое вытяжение) и ударно-волновая терапия — одни из физических методов устранения функциональных нарушений двигательных сегментов в позвоночнике. Методы также применяют при начальных неврологических проявлениях остеохондроза позвоночника.
Вытяжение позвоночника бывает двух видов: подводное и «сухое».
Тракционную терапию можно комбинировать с ударно-волновой терапией (УВТ).
УВТ — физиотерапевтическая методика, основанная на применении ударных волн. Это довольно сильный физический фактор, который ускоряет метаболизм в тканях, усиливает кровоток, расслабляет мышцы и уменьшает боли.
В каких случаях назначают вытяжение позвоночника?
Показания для тракционной терапии (вытяжения):
Какой лечебный эффект оказывает вытяжение?
Во время процедуры вытяжения растягиваются длинные и короткие мышцы спины, связочного аппарата позвоночника, что уменьшает сдавливание в двигательных сегментах позвоночника, снижается тонус патологически напряженных мышц.
Это, в свою очередь, снижает сдавление спинномозговых нервных корешков, а также артерий и вен, выходящих через межпозвонковые отверстия, которые образуют между собой два соседних позвонка. Улучшается кровоток в мышцах. Многие пациенты отмечают появление легкости в шее и ясности в голове.
Как проводится процедура?
Какие противопоказания у этих методик?
К противопоказаниям относятся все общие противопоказания к физиотерапии:
Вытяжение противопоказано при больших и секвестрированных межпозвоночных грыжах дисков, нестабильности двигательных сегментов позвоночника (ретро- и антелистезы позвонков), определенных деформациях позвоночника.
Ударно-волновой терапией нельзя воздействовать на крупные сосуды и нервные стволы, при нарушении свертываемости крови и беременности.
Наличие противопоказаний определяет врач, который осматривает пациента перед выполнением первой процедуры вытяжения или УВТ.
Какие исследования и консультации специалистов нужно пройти перед вытяжением?
Обычно все необходимые обследования и консультации специалистов для проведения процедуры аппаратного вытяжения позвоночника и ударно-волновой терапии можно получить сразу, в медицинском центре.
Шейный остеохондроз
Шейный остеохондроз – это хроническое дистрофическое заболевание, при котором происходит истончение дисков, расположенных между позвонками с последующим замещением их костной тканью. По мере прогрессирования в дегенеративный процесс вовлекаются окружающие структуры. Это становится причиной развития целого комплекса симптомов, которые полностью подчиняют себе жизнь пациента.

Общая информация
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Причины
Остеохондроз шейного отдела позвоночника относится к мультифакторным заболеваниям. Он возникает на фоне целого комплекса факторов, каждый из которых усугубляет течение патологии. В список причин входит:
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Стадии
В процессе развития шейный остеохондроз проходит четыре последовательных стадии (степени), которые определяют выраженность симптомов и общее состояние пациента.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.

Осложнения
Остеохондроз становится причиной нарушения работы важнейших структур: кровеносных сосудов и нервов. Без лечения заболевание может привести к следующим осложнениям:
Кроме того, поражение межпозвонковых дисков и суставов приводит к значительному ограничению подвижности шеи.
Профилактика
Если уделить внимание профилактике шейного остеохондроза, даже при уже имеющихся изменениях их прогрессирование существенно замедлится. Врачи рекомендуют:
Идеальный спорт при остеохондрозе – плавание. Вода разгружает позвоночный столб, а активные движения способствуют формированию мышечного каркаса.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» предлагают своим пациентам комплексные методики лечения шейного остеохондроза, включающие:
Преимущества клиники
Если шея начала периодически Вас беспокоить, не затягивайте с визитом к неврологу. Запишитесь на консультацию в клинику «Энергия здоровья».
Боль в шее: как быстро себе помочь?
Запишитесь на прием бесплатно
Номер телефона, который вы оставили:
Запишитесь на прием бесплатно
Номер телефона, который вы оставили:
Боль в шее мешает сосредоточиться на работе, не дает занять комфортное положение для сна или отдыха. Иногда она сигнализирует о проблемах с позвоночником. В статье мы расскажем о причинах боли, моментальной помощи и профилактике.
Почему болит?
Острая боль в шее обычно появляется из-за резкого движения или травмы. Например, когда вы долгое время смотрели в экран компьютера, а затем резко повернули голову из-за шума в коридоре. Боль ноющая и нарастающая постепенно — результат заболеваний позвоночника или длительных нагрузок на шейный отдел. Причиной боли могут стать:
Упражнения для снятия боли
Что еще можно сделать при боли в шее
Массаж. В шейных мышцах есть триггерные точки или мышечные узелки — они раздражают мышцы, что вызывает боль. При мягком растирании и нажимах можно ее уменьшить. Найти такие точки можно, проведя пальцами по поверхности шеи, триггерные точки представляют собой плотные полосы под кожей.
Воротник. Можно использовать готовый или сделать подобие воротника самому. Сверните полотенце и оберните вокруг шеи так, чтобы основание черепа «легло» на верхнюю часть воротника.
Компресс. В первые двое суток после появления боли лучше положить прохладный компресс. После — допускаются прогревания с помощью грелки, или если ее нет, полотенца, смоченного в горячей воде.
Как не допустить?
Чтобы предупредить боль в шее, сидите с ровной шеей и спиной. Организуйте рабочее место так, чтобы в сидячем положении бедра находились выше коленей. Не наклоняйте и не выдвигайте голову вперед. Вот наглядный пример, как нужно и не нужно работать за компьютером:
Ставьте на пол ровные ступни — отрегулируйте высоту кресла под свой рост. Меняйте положение, можно время от времени откидываться назад.
В положении лежа следует положить под голову и шею подушку так, чтобы она касалась плеч. Это позволит разгрузить мышцы шеи. Сохраняйте уровень головы, когда собираетесь заснуть.
Когда нужно срочно к врачу?
Разминайте шею, делайте простые упражнения с плавными поворотами и наклонами даже при отсутствии дискомфорта, разминайтесь каждый час, если работаете сидя, следите за осанкой — это отличная профилактика заболеваний мышц и шейного отдела позвоночника.
Самые частые заболевания, связанные с нарушенным кровообращением — гипертония, варикозное расширение…
Неврологи занимаются диагностикой и лечением всех категорий болезней и условий, которые связаны с центральной…
Боль в шейном отделе позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
При движении головы или в покое человек может остро ощущать значительные боли в шейном отделе позвоночника и плечах. Симптом часто сопровождается и другими признаками, к которым относятся покалывание, периодические прострелы, постоянный дискомфорт. Патогенез подобного состояния тесно связан с дегенеративными изменениями, которые осложнены воспалением.
Рассказывает специалист «Лаборатории движения»
Дата публикации: 23 Сентября 2021 года
Дата проверки: 23 Сентября 2021 года
Содержимое статьи
Причины боли шейного отдела позвоночника
Если болит шейный отдел позвоночника, а также воротниковая область, это связано со следующими причинами:
Таким образом, боль – это всего лишь отдельный признак, сигнализирующий о проблеме. Разбираться в причинах необходимо комплексно, а нставить диагноз и назначать лечение должен врач.
Разновидности боли в зависимости от ее локализации
Разновидности боли шейного отдела позвоночника
Болеть шея сзади у основания спины может по-разному. Помимо общих признаков остеохондроза существуют несколько характерных синдромов со своими симптомами.
Вертебральный синдром – проявляется совокупностью признаков, указывающих на поражение структур опорно-двигательного аппарата. К ним относятся: ограничение подвижности шеи, боли при повороте головы и пальпации, рентгенологические изменения в шейном отделе.
Синдром позвоночной артерии сопровождается болью позвоночника в области шеи, а также шумом в ушах, головокружением, снижением зрения и др. Признаки обусловлены сужением артерий позвоночника.
Кардиальный синдром выражается в боли в области сердца. При этом сердечно-сосудистая система не страдает, причина — патология шейного отдела позвоночника.
Корешковый синдром возникает, когда болит шейный позвонок, а точнее сдавливаются нервные корешки, которые отходят от позвоночного столба.
Первая помощь при боли шейного отдела позвоночника
Лечением должен заниматься только профильный специалист после постановки диагноза.
Если есть уверенность, что симптомы проявляются на фоне заболеваний позвоночника, можно предпринять меры, направленные на временное облегчение состояния. К ним относят:
К какому врачу обратиться
Существует целый список заболеваний шейного отдела позвоночника, лечением которых занимаются невролог, вертебролог. Именно к данным специалистам следует обращаться за помощью. При травмах понадобится помощь хирурга или ортопеда-травматолога. Врачи при необходимости направляют на консультацию к другим специалистам.
Диагностика и лечение боли в шее и верхних конечностях
профессор О.С. Левин
Грыжа межпозвонковых дисков
Характерные клинические особенности болевого синдрома при грыже шейного межпозвоночного диска:
— острое начало после физической нагрузки, неловкого
движения или травмы;
усиление боли в шее и руке при повышении давления в
эпидуральном пространстве (при кашле, чиханье, натуживании, сдавлении яремных вен);
Таблица 2. Классификация боли в спине
По течению
По локализации
Острая – меньше 6 недель
Подострая 6-12 недель
Хроническая больше 12 недель
Цервикалгия- боль в шее
Цервикобрахиалгия- боль в шее, распространяющаяся в руку
Цервикокраниалгия- боль в шее, распространяющаяся в область головы
Церкикоторакалгия- боль в шее, распространяющаяся в межлопаточную область
Таблица 1. Основные причины болей в шее и верхних конечностях
Вертеброгенные боли
Грыжа межпозвонкового диска
Шейный спондилез
Болезненная дисфункция ПДС
Нестабильность ПДС
Ревматоидный артрит
Серонегативные спондилоартропатии
Травма
Опухоли
Спондилит
Остеопороз
Невертеброгенные боли
Плечевая плексопатия
Поражения периферических нервов
Рефлекторная симпатическая дистрофия
Миофасциальный синдром
Фибромиалгия
Поражение суставов и околосуставных тканей
Поражение костей (остеомиелит, остеопороз)
Поражение кровеносных сосудов (тромбоэмболия, васкулиты. синдром Рейно)
Висцерогенная боль (заболевания плевры, сердца)
Психогенные боли
— усиление боли в шее и руке при сгибании шеи, наклоне головы в сторону боли с осевой нагрузкой на нее, вращении головы в сторону боли с ее запрокидыванием;
— вынужденное положение головы с легким наклоном вперед и сторону, противоположную локализации боли, резкое ограничение подвижности шейного отдела и напряжение шейных
мышц;
— уменьшение боли при тракции головы или помещении руки за голову (за счет расширения межпозвонкового отверстия).
В зависимости от уровня поражения боль может иррадиировать в медиальные отделы лопатки, межлопаточную область, затылок, плечевой пояс и руку. При радикулопатии боль, нарушение чувствительности (парестезии, дизестезии), выпадение рефлексов, а иногда и мышечная слабость выявляются в зоне соответствующего корешка (табл. 3). Причиной радикулопатии чаще всего являются боковые грыжи дисков C6-C7 и C5
Шейный спондилез
Под спондилезом понимают совокупность дегенеративных изменений, которые включают формирование остеофитов, дегенеративные изменения и гипертрофию межпозвонковых суставов (спондилоартроз), гипертрофию связочного аппарата, склеротические изменения унковертебральных «суставов», воспалительное поражение периартикулярных тканей и т.д. Указанные изменения могут быть источником боли, а вызываемое ими сужение межпозвонковых отверстий и позвоночного канала может приводить к радикулопатии или миелопатии. В отличие от грыжи диска при спондилезе чаще страдают верхнешейные (С2-С4) корешки, боль обычно усиливается при разгибании, а не при сгибании, прогноз менее благоприятен [12,17].
Таблица 3. Признаки поражения шейных и верхнегрудного корешков
Признаки/ корешки
Локализация боли
Снижение чувствительности
Сниженный рефлекс
Парез
Возможная локализация грыжи диска
Наружная поверхность плеча, медиальная часть лопатки
Верхняя часть наружной поверхности плеча (над дельтовидной мышцей)
Рефлекс с двуглавой мышцы
Боковая поверхность предплечья и кисти, 1 и 2 пальцы
Рефлекс с двуглавой мышцы
Задняя поверхность плеча и предплечья до 2-3 пальцев
2 и 3 пальцы, задняя поверхность кисти и предплечья
Рефлекс с трехглавой мышцы
Внутренняя поверхность предплечья, кисти до IV-V пальцев
IV-V пальцы, внутренняя поверхность кисти и предплечья
Сгибание и разведение пальцев
Внутренняя поверхность плеча и предплечья, подмышечная область
Внутренняя поверхность плеча и верхней части предплечья, подмышечная впадина
4 Разведение пальцев
В результате сужения позвоночного канала и межпозвонковых отверстий за счет разрастания остеофитов, гипертрофии суставных отростков и желтой связки возможна компрессия передней спинальной, равно как и питающих ее позвоночных или ме-дуллярных артерий. Сдавление передней спинальной артерии на шейном уровне может вызывать поражение шейного отдела спинного мозга. При сдавлении позвоночной артерии могут также наблюдаться: задний шейный симпатический синдром (см. ниже), повторяющиеся эпизоды вертебрально-базилярной недостаточности, эпизоды дроп-атак.
Болезненная дисфункция позвоночно-двигательного сегмента
Дегенерация диска может приводить не только к грыже, но и к равномерной умеренной протрузии диска, снижению его высоты и изменению взаиморасположения основных элементов ПДС, Это может быть причиной нестабильности или патологической фиксации сегмента, приводящих к хроническому болевому синдрому.
Миофасциальный синдром
Миофасциальные боли локализуются прежде всего в проксимальных отделах конечностей, мышцах плечевого пояса (трапециевидной мышце, мышце, поднимающей лопатку, многораздельной мышце, мышце, выпрямляющей спину), подзатылочных мышцах, лицевых и жевательных мышцах. Отраженная боль отмечается в голове, плече, области глаза. Болевой синдром может напоминать корешковые боли («псевдорадикулярный синдром»), но иногда наблюдается одновременно с корешковыми болями, что вызывает затруднения при диагностике. Спазм лестничной или малой грудной мышцы может вызывать сдавление плечевого сплетения (миогенный синдром верхней апертуры грудной клетки).
У некоторых больных она обусловлена нейродистрофическим синдромом выйной связки (в этом случае максимальная болезненность и уплотнение выявляются в месте прикрепления выйной связки к затылочной кости). Кроме того, причиной цервикокраниалгии могут быть невралгия затылочного нерва, поражение верхнешейных корешков или шейной части ядерного аппарата трой-ничного нерва вследствие шейного спондилеза, а также последствия хлыстовой травмы шеи. краниовертебральные аномалии или опухоли. Невралгия затылочного нерва проявляется кратковременными пароксизмами в зоне иннервации медиально расположенного большого или латерально расположенного малого затылочного нервов, сопровождающимися болезненностью при перкуссии по ходу нерва и нарушением чувствительности в зоне его иннервации [2,7].
Психогенная боль в спине
Хроническая боль в спине редко имеет чисто психогенный характер. Чаще возникает на фоне иного психогенного расстройства (тревожно-фобический, ипохондрический синдромы, депрессия, истерия и т.д.) и потенцирует проявления вертеброгенной патологии, способствуя хронизации болевого синдрома. Опорными диагностическими признаками психогенной боли в спине могут служить: несоответствие зоны боли традиционной топографии; течение болевого синдрома, определяемое колебаниями психологического состояния больного; необычная локализация неврологических симптомов (например, слабость или онемение ощущаются не в характерных зонах иннервации, а во всей конечности): болезненность, носящая поверхностный характер (болезненны кожные покровы); несоответствие между выраженностью болевого синдрома и отсутствием ограничения подвижности позвоночника, появление или усиление боли при осевой нагрузке на позвоночник (при давлении на область макушки) [6,20].
Другие причины боли в шее
Боли в шее, особенно длительно сохраняющиеся или нарастающие, всегда должны быть основанием для тщательного соматического и онкологического поиска. Важно прежде всего исключить инфекционные заболевания (неспецифический или туберкулезный спондилит, эпидуральный абсцесс, дисцит) и опухоли. Для них характерны стойкие нарастающие боли немехани-ческого характера (усиливаются, а не облегчаются в покое и в ночное время), сопровождающиеся системными проявлениями (снижением массы тела, повышенной утомляемостью, лихорадкой, повышением СОЭ, лейкоцитозом, анемией), выраженной локальной болезненностью остистых отростков. Характерно присоединение признаков сдавления корешков и спинного мозга. Большинство опухолей шейного отдела позвоночника представляют собой метастазы рака легких, молочной или предстательной железы. Особенно часто нередко метастатическим процессом поражаются также тела С7 и Т 1 позвонков. Рентгенография на ранней стадии может не выявить изменений. Более чувствительны радиоизотопная сцинтиграфия и МРТ.
Идиопатический диффузный скелетный гиперостоз (болезнь Форестье) поражает преимущественно мужчин после 50 лет. Клиническая картина включает боль, тугоподвижность и болезненность позвоночника при пальпации. Вовлечение шейного отдела часто сопровождается дисфагией. При рентгено-графии выявляются многочисленные остеофиты и обезыствление передней продольной связки. Часто заболевание протекает асимптомно и случайно выявляется при рентгенографии.
Тендинит сухожилия длинной мышцы шеи вызывает прогрессирующую боль по передней поверхности шеи и дисфагию, усиливающуюся при движении головой. При осмотре выявляется выраженная болезненность при пальпации верхних шейных позвонков спереди.
Синдром шиловидного отростка (синдром Игла) характеризуется удлинением шиловидного отростка и проявляется болью по передней поверхности шеи, иррадиирующей в ухо, а также постоянной болью в горле. Больным нередко ошибочно производят тонзилэктомию. Диагноз устанавливается при рентгенографии. Лечение включает анальгетики, физиотерапию, иногда оперативное вмешательство. Воспалительные или неопластические заболевания щито-видной железы могут вызывать боли по передней поверхности шеи, иррадиирующие в ухо, нижнюю челюсть, затылок.
Диагностика
Проводя обследование больного с болями в шее и руке, прежде всего нужно исключить серьезные заболевания, требующие экстренного вмешательства: опухоль, остеомиелит, эпидуральный абсцесс, менингит, заглоточный абсцесс, перелом или подвывих в шейном отделе, субарахноидальное кровоизлияние, тромбоз либо расслоение сонной или позвоночной артерии [4,17].
Исключив на основе данных анамнеза возможность так называемой «серьезной патологии», следует дифференцировать радикулопатию и рефлекторый болевой синдром, а также грыжу диска и шейный спондилез. Пытаясь выявить источник боли, нужно пропальпировать мышцы, выявляя болезненные и триггерные точки, остистые отростки и фасеточные суставы.
Боль в руке, возникающая отдельно от боли в шее (брахиалгия), сочетающаяся с нарушением чувствительности, парезом, амиотрофией и/или вегетативнотрофическими нарушениями, может быть связана не с поражением позвоночника, а с вовлечением плечевого сплетения, компрессионными невропатиями, рефлекторной симпатической дистрофией. Боль в руке, не со-провождающаяся неврологическими симптомами, чаще бывает обусловлена поражением мягких тканей (артрозами, энтезопатиями. плечелопаточной периартропатией, миофасциальным синдромом и др.), сосудов верхних конечностей, а также соматическими заболеваниями, вызывающими отраженные боли (например, стенокардией).
В остром периоде при выраженном болевом синдроме показаны кратковременная иммобилизация шеи с помощью мягкого воротника. Возможно временное ношение шейного воротника в течение 1-2 недель (прежде всего на ночь). Важен индивидуальный подбор воротника, так как при слишком широком воротнике возможно избыточное разгибание шеи. Как и при пояснично-крестцовых болях, предупреждению хронизации боли может способствовать как можно более быстрое возвращение к привычному уровню повседневной активности. В свою очередь, это требует быстрого адекватного купирования болевого синдрома. Для контроля болевого синдрома, как правило, применяют анальгетики и нестероидные противовоспалительные препараты (НПВП) [1,5].
К наиболее частым побочным эффектам относятся: поражение ЖКТ, нарушение функции почек, печени, задержка жидкости, повышение артериального давления. Частота побочных эффектов зависит от фармакокинетических и фармакодинамических особенностей действия. Применение коксиоов (например, целекоксиба), селективно действующих на ЦОГ-2, существенно уменьшает риск побочных эффектов со стороны ЖКТ, но в то же время, возможно, повышает риск кардиоваскулярных осложнений, особенно при длительном приеме [15,19]
К числу препаратов с оптимальным соотношением эффективности и безопасности следует отнести нимесулид который в терапевтических дозах относительно селективно действует на ЦОГ-2 типа. В различных европейских странах препарат применяется уже более 20 лет и зарекомендовал себя как относительно безопасное средство. В целом ряде сравнительных исследований показано, что нимесулид реже вызывает желудочно-кишечные осложнения, чем такие традиционные НПВП, как диклофенак, ибупрофен или напроксен, не уступая им по эффективности [13,18,20]. Кроме того, показано, что благодаря более низкой частоте желудочно-кишечных осложнений и, соответственно, более низким расходам на их лечение, применение нимесулида с фармакоэкономической точки зрения более выгодно, чем использование стандартных НПВП [14].
Тем не менее в любом случав следует избегать длительного приема НПВП, особенно у пожилых лиц. У больных с высоким риском эрозивно-язвенных поражений желудка и двенадцатиперстной кишки (лиц пожилого возраста, имеющих в анамнезе язвенную болезнь, страдающих заболеваниями сердечно-сосудистой системы, принимающих кортикостероиды и антикоагулянты) в комбинации с НПВП для защиты ЖКТ целесообразно назначать ингибиторы протонного насоса (омепразол 20 мг/сут., лансопразол 30 мг/сут.) или синтетический аналог простагландинов мизо-простол (100-200 мг 3-4 раза в сутки). Следует помнить, что при парентеральном или ректальном применении НПВС диспепсия возникает реже, чем при приеме таблетированных форм, однако риск развития язв и эрозий существенно не снижается. При появлении диспепсии или язвы показаны отмена НПВП и назначение ингибитора протонного насоса (менее эффективны ингибиторы Н2-рецепторов и мизопростол). Невсасывающиеся антациды могут быть использованы для купирования симптомов диспепсии, но они не способствуют предупреждению и излечению повреждения ЖКТ, вызываемого НПВП.
В последующем показаны постепенная мобилизация шеи, постизометрическая релаксация, лечебная гимнастика, вытяжение, массаж, физиотерапевтические процедуры (СМТ фонофорез с гидрокортизоном, переменное магнитное поле и др.). При фасеточном синдроме боль часто можно уменьшить с помощью повторных блокад местным анестетиком и кортикостероидом. Существуют противоречивые данные об эффективности кортикостероидов, назначаемых внутрь, тем не менее в тяжелых случаях иногда рекомендуют короткий курс кортикостеродов. При миофасциальном синдроме проводят инъекции анестетиков и кортикостероидов в триггерные точки, аппликации с димексидом, пассивное растяжение, массаж, лечебную гимнастику. Одновременно назначают НПВП, миорелаксанты и трициклические антидепрессанты [9,12].
В подострой и хронической фазе особенно важны физические методы, прежде всего лечебная гимнастика, массаж, мануальная терапия, бальнеотерапия. При определении интенсивности нагрузки необходимо учитывать остроту болевых ощущений. Важное значение имеет применение специальной ортопедической подушки.
При хроническом болевом синдроме необходим комплексный психофизиологический подход, учитывающий значение как периферических, так и психологических факторов в происхождении боли. Эмпирически применяют хондропротекторы, однако их эффективность пока остается недоказанной.
Хирургическое вмешательство показано при симптомах сдавления спинного мозга (тазовые нарушения, спастический парез, нарушения чувствительности), при появлении и нарастании пареза в зоне иннервации спинномозгового корешка, а также при резко выраженном болевом синдроме (при четких при-знаках радикулопатии и неэффективности в течение нескольких месяцев всего арсенала консервативного лечения). При периартропатиях или энтезопатиях, осложняющих течение вертеброгенной цервикобрахиалгии, особое внимание следует уделять лечебной гимнастике, направленной на увеличение подвижно-сти соответствующего сустава, возможно местное введение кортикостероидов (4.6,12).