Лечение затяжного кашля у взрослых
Количество просмотров: 252 898 Дата последнего обновления: 16.11.2021 г.
Главное отличие затяжного кашля от острого — его длительность. Если взрослый человек кашляет более трех недель, то мы уже имеем дело с затяжной формой. Затяжной кашель не такой мучительный, как острый, но не менее неприятный: он снижает работоспособность, мешает полноценному сну и влияет на общее качество жизни человека. Если кашель не проходит неделю после болезни, он может отрицательно влиять на самочувствие. Часто затяжной сухой или влажный кашель проявляется волнообразно — то мучает целый день, то вообще исчезает на пару суток. Или же он может возникать в определенные часы — утром или вечером. Приступы затяжного кашля также случаются во время или после интенсивных физических нагрузок. Влажный (также его иногда называют «мокрый») или сухой лающий кашель часто сопровождает процесс выздоровления после простуды или ОРВИ, но это не значит, что организму не требуется помощь. Очень важно помочь ему избавиться от остатков мокроты в бронхах, ведь если затяжной кашель не лечить, он может перейти в хроническую форму или закончиться серьезным осложнением, т. к. ослабленный иммунитет делает нас очень восприимчивыми к разнообразным вирусам и инфекциям.
Причины возникновения затяжного кашля
Прежде чем выбрать тактику поведения и возможный метод лечения, необходимо исключить заболевания, симптомом которых может быть затяжной кашель. Среди них пневмония, бронхит, плеврит, фарингит. Затем нужно выяснить, не является ли затяжной кашель аллергической реакцией на шерсть животных, цветение или загрязнение окружающий среды — по данным Всемирной организации здравоохранения (ВОЗ), у любого жителя развитого индустриального центра в какой-то момент может появиться рефлекторный кашель. Затяжной кашель может развиться у работников вредных производств и у курильщиков, включая тех, кто недавно бросил. Даже после полного отказа от курения рефлекторный кашель порой продолжает мучить человека в течение полугода, ведь никотин долгое время раздражал кашлевые рецепторы и им нужно время, чтобы восстановиться. Одна из распространенных причин затяжного кашля — восстановление раздраженной слизистой оболочки дыхательных путей после перенесенного бронхита или респираторного заболевания. Этот процесс длится до полутора месяцев, в течение которых любой, даже самый несущественный, раздражитель — например, дым или резкий запах — может привести к приступу кашля.
Как бороться с затяжным кашлем
Большинство людей, к сожалению, не знает, как и чем лечить затяжной кашель. Многие используют сильные антибиотики, жаропонижающие таблетки при температуре менее 38 °С, ставят горчичники, дышат над горячей картошкой или доверяются другим народным средствам, плотно закрывают окна, чтобы не было сквозняков. Такая тактика, мягко говоря, не совсем верная. Так что же можно сделать и какие средства стоит применять, чтобы избавиться от затяжного кашля? Помогите своему организму. Помимо очевидных оздоровительных мер — прогулок на свежем воздухе, проветривания помещения на ночь, правильного питания, увлажнения воздуха в комнате, потребления большого количества жидкости, отказа от курения и алкоголя — бороться с затяжным кашлем помогают различные растительные средства и травяные сборы, например на основе калины, малины, эвкалипта, алоэ и корня солодки. Чай с имбирем и молоко с куркумой — тоже надежные помощники в борьбе с кашлем, как и традиционные чай или молоко с медом. Полностью вылечить кашель они не смогут, однако их можно применять в качестве общеукрепляющих и смягчающих средств.
Если бронхит «затянулся»
С бронхитом не понаслышке знакомы как взрослые, так и дети. Патология настолько распространена, что, в большинстве случаев, не привлекает особого внимания. Да и серьезной угрозы чаще всего не представляет. Однако заболевание может затягиваться или чрезмерно часто появляться. Являясь признаком значительных нарушений и, одновременно, основой для будущих осложнений.
Защитный «резерв»
Бронхи, как и в целом, дыхательная система контактируют с окружающим воздухом «напрямую», непрерывно защищаясь от агрессии абразивных и токсичных элементов последнего.
Среди защитных «бронхиальных» механизмов:
При этом, агрессия любого происхождения (курение, бактерии, вирусы и прочие) стимулирует усиление каждого из перечисленных факторов. И, в итоге:
В норме таких трансформаций вполне достаточно, чтобы быстро и эффективно справиться с раздражителем. Однако в некоторых случаях защитные механизмы все же истощаются.
Срыв защитных механизмов
Одним из основных факторов хронизации бронхита является регулярное повреждение бронхиальных клеток.
Такая ситуация чаще связана с курением или вдыханием пыли на вредных производствах, однако может быть и следствием патологий иммунитета, в результате которых воспаление не купируется полностью и «фоново» сохраняется в вялотекущей форме.
В результате, клетки слизистой бронхов просто не успевают восстановиться после повреждения:
Без лечения, такая патология может осложняться присоединением агрессивной бактериальной флоры и «спускаться» в легкие, провоцируя развитие воспаления.
А у курильщиков и сотрудников «пылевых производств» – завершается «становлением» хронической обструктивной болезни и дыхательной недостаточности.
Если иммунитет бессилен
Частые и продолжительные бронхиты у детей чаще всего ассоциированы с патологией иммунитета. А причиной таких нарушений могут быть как врожденные нарушения и особенности реагирования, так и «банальный» дефицит ряда витаминов и микроэлементов.
Речь прежде всего о витамине D, железе, цинке и меди, а также антиоксидантах – селене, витаминах С и Е, оказывающих стимулирующее влияние на иммунитет.
Снижение же продукции лейкоцитов и нарушения их разделения «по отрядам» может быть спровоцировано дефицитом витамина В9 (фолиевая кислота).
У взрослых, помимо перечисленных факторов, ослабление иммунитета связывают с недостатком гормонов щитовидной железы (Т4 и Т3 свободные) и «проблемами» с печенью. У детей же такая природа иммунных поломок все же достаточно редка.
В любом случае, частые бронхиты, как у детей, так и у взрослых требуют консультации врача-иммунолога, контроля и коррекции иммунного статуса.
А помимо прочего, не следует забывать об источниках хронического инфицирования в носо- и ротоглотке (тонзиллит, синусит и прочие).
Последние регулярно «подбрасывают» бактерии в ослабленные бронхи. А оценить качество и количество патогенной флоры, и подобрать эффективные к ним препараты можно с помощью мазка из зева и носа на посев.
Кстати, инфекционная природа затянувшегося бронхита может быть связана и с «хитрой» внутриклеточной флорой – микоплазмами и хламидофиллами пневмонии, признаком наличия которых нередко бывает только затянувшийся кашель.
Активность таких возбудителей наблюдается как раз при ослабленном иммунитете, а их выявление возможно только анализом мазка из зева (или мокроты, если отделяется) методом ПЦР.
Ну и конечно, бронхит – верный спутник большинства сезонных ОРВИ. Правда респираторные вирусные инфекции сами по себе «не склонны» провоцировать хронизацию воспаления, а только значимо ослабляют слизистую бронхов. Поэтому, если после ОРВИ «остаточные явления» длятся более 2-х недель – следует все же искать причину в бактериях и нарушениях иммунитета.
Всегда ли необходимы антибиотики для лечения затяжного кашля у детей?
Л.Л. Нисевич, Л.С. Намазова, К.С. Волков, И.М. Важнова, В.В. Ботвиньева, И.В. Зубкова, Е.Г. Филянская
Научный центр здоровья детей РАМН, Москва
- Кашель является одним из основных симптомов поражения дыхательных путей. Тем не менее, кашель появляется и при развитии патологического процесса в других органах и системах. Авторы отмечают важность правильной его оценки для дифференциального диагноза. Рассмотрены причины возникновения кашля у детей в зависимости от возраста ребенка, сопутствующих симптомов, длительности и других характеристик самого кашля. Изучена этиологическая структура болезней, при которых появляется этот симптом. Изучена частота выявления вирусных и внутриклеточных возбудителей в аспиратах у длительно кашляющих детей. Изучены показатели гуморального иммунитета к внутриклеточным возбудителям. В статье обсуждаются вопросы адекватной противокашлевой терапии.
КЛЮЧЕВЫЕ СЛОВА: кашель, этиология, патогенез, дифференциальный диагноз, вирусы, внутриклеточные возбудители, лечение, дети.
Are the antibiotics always necessary for the treatment of the chronic cough among children? L.L. Nisevich, L.S. Namazova, K.S. Volkov, I.M. Vazhnova, V.V. Botvinieva, I.V. Zubkova, Ye.G. Filianskaya
Scientific Center of Children’s Health, Russian Academy of Medical Sciences, Moscow
- Cough is one of the main symptoms for the impairment of the respiratory passages. Nonetheless, cough may usually appear along with the development of a pathological process in other organs and systems. Authors point to the importance of its correct estimate for the differential diagnosis. They have examined the reasons for the cough among children, depending on the age of a child, related symptoms, duration and other properties of the cough itself. they studied etiological structure of diseases, in the course of which such a symptom comes to existence. They also analyzed the detection rate of the viral and intracellular causative agents in the aspirates among chronically coughing children, as well as the indicators of the humoral immunity to the intracellular causative agents. Besides, the article deals with the questions of the adequate antibechic therapy.
KEY WORDS: cough, etiology, pathogenesis, differential diagnosis, viruses, intracellular causative agents, treatment, children.
Кашель является нормальной реакцией дыхательных путей на различные раздражители. Он служит защитным механизмом, способствующим очищению дыхательных путей от избыточного секрета и чужеродных частиц. Однако длительно сохраняющийся приступообразный кашель является патологией [2]. Возникновение кашля может быть обусловлено раздражением кашлевых рецепторов носа, ушей, задней стенки глотки, трахеи, бронхов, плевры, диафрагмы, перикарда и пищевода. Внешние и внутренние факторы (колебания температуры и влажности воздуха, аэрополлютанты, табачный дым, назальная слизь, мокрота, воспаление слизистых дыхательных путей и т.д.) возбуждают кашлевые рецепторы, подразделяющиеся на ирритантные, быстро реагирующие на механические, термические, химические раздражители и С-рецепторы, преимущественно стимулирующиеся медиаторами воспаления (простагландинами, брадикининами, субстанцией Р и др. [3]).
Несмотря на то, что кашель часто ассоциируется у пациентов с патологией бронхолегочной системы, он может возникать при целом ряде заболеваний, разнообразных по своему патогенезу и месту поражения. В большинстве случаев причиной кашля являются острые респираторные инфекции (ОРИ) вирусной, смешанной вирусно-бактериальной и бактериальной природы. Хронический кашель появляется как при заболеваниях дыхательной системы (рецидивирующий бронхит, бронхиальная астма, синусит, объемные образования), так и при заболеваниях других органов и систем (сердца, желудочно-кишечного тракта). Побочное действие лекарственных препаратов также может служить причиной хронического кашля. Кроме того, кашель может появляться при попадании инородного тела в дыхательные пути или при вдыхании раздражающих веществ (дыма, пыли). У детей грудного и раннего возраста следует проводить дифференциальный диагноз с врожденными пороками развития (стеноз трахеи и бронхов, трахео- или бронхомаляцией, бронхогенными кистами, аномалиями развития трахеобронхиального дерева и крупных сосудов, врожденной эмфиземой); аспирацией (в том числе, вследствие аномалий развития губы, челюстей, неба, трахеоэзофагеальной фистулы и др.); муковисцидозом, врожденной сердечной недостаточностью с застоем в малом круге кровообращения, первичной дискинезией ресничек мерцательного эпителия.
Для детей дошкольного возраста, кроме указанных выше причин, следует иметь в виду такие инфекционные болезни как коклюш, паракоклюш, туберкулез; патологию ЛОР-органов; инородные тела; рецидивирующие и хронические болезни респираторного тракта; загрязнение воздушной среды (как общей, так и микроокружения, например, при пассивном курении).
Таким образом, наиболее частой причиной кашля является поражение респираторного тракта при острых, хронических, в том числе аллергических болезнях респираторного тракта. Кроме того, кашель может быть проявлением патологии других органов и систем. В последнее время среди причин затяжного хронического кашля инфекционного генеза немалое значение придают внутриклеточным возбудителям, таким как Mycoplasma и Chlamydia [5, 6]. Кашель при этих инфекциях имеет свои особенности: трудно диагностируется, длится в течение 3 месяцев и более, трудно поддается лечению. Так, кашель при микоплазменной инфекции, как правило, со слизистой мокротой, может длиться долго, причиняет беспокойство больному, протекает на фоне субфебрилитета, фарингита, миалгии и астении. Особенностью хламидийной инфекции являются осиплость голоса, субфебрилитет, сухой кашель с необильной слизистой мокротой, гнойной мокроты при этом не бывает.
Целью настоящего исследования стало комплексное изучение роли вирусных инфекционных агентов и внутриклеточных возбудителей в этиологической структуре затяжного кашля и определение алгоритма обследования и лечения длительно кашляющих детей.
В отделении стационарозамещающих технологий Научного центра здоровья детей РАМН было обследовано 87 детей с длительным кашлевым синдромом (более 3 недель) в возрасте от 2,5 до 17 лет. Большинство из них (73,6%) было в возрасте от 3 до 9 лет.
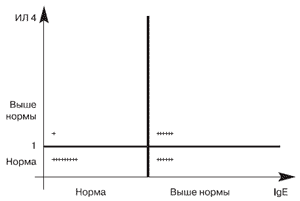
Среди больных были дети как с аллергической патологией (бронхиальная астма, атопический дерматит, поллиноз, аллергический ринит; 79,3%), так и часто болеющие дети без аллергических болезней, с хронической патологией ЛОР-органов (69%). Наследственная отягощенность по аллергическим заболеваниям выявлена у 65 (74,7%) пациентов. В половине случаев (50,6%) в анамнезе у детей были частые респираторные инфекции. У 20 детей ранее уже была диагностирована бронхиальная астма. При поступлении проводилось следующее обследование: клинический анализ крови, клинический анализ мочи, биохимический анализ крови, анализ крови на иммуноглобулины (IgG, M, A, E), УЗИ органов брюшной полости, придаточных пазух носа, исследование функции внешнего дыхания (ФВД), ЭКГ, постановка кожных проб, рентгенография грудной клетки, консультация ЛОР-врача. Кроме того, детям проводилось вирусологическое исследование мазков и аспиратов из верхних дыхательных путей на наличие возбудителей острых респираторных заболеваний. Исследования проводили в реакции прямой и непрямой иммунофлюоресценции (РИФ) с использованием поли- и моноклональных сывороток, содержащих антитела к вирусам гриппа, парагриппозным вирусам серотипов, респираторно-синцитиальному (РС) вирусу, аденовирусам 10-ти наиболее распространенных серотипов, объединенных в 3 пула, а также к цитомегаловирусу (ЦМВ) и вирусам герпеса I и II типов. Кроме того, в РИФ использовали сыворотки, содержащие антитела к Chlamydia pneumoniae, Chlamydia trachomatis и Mycoplasma pneumoniae. Сыворотки крови детей исследовали иммуноферментным методом (ИФА) для выявления специфических антител (IgG, M, в ряде случаев IgA) к Mycoplasma pneumoniae и роду Chlamydia (Cl. trachomatis, Cl. pneumonia и Cl. psittaci). Для диагностики хламидийной и микоплазменной инфекций использовали наборы Sero Eliza Savyon diagnostics Ltd (Израиль), а также наборы Sanofi Pasteur (Франция). У 22 детей определялся уровень IL 4 в сыворотке крови методом ИФА с использованием реактивов Bio Sours International (США). Определение общего IgE проводили методом ИФА с использованием реактивов ДИА-плюс (Россия). Результаты оценивались на иммуноферментном планшетном фотометре ЭФОС 9305 при длине волны 450 нм и были представлены в пг/мл. Для оценки достоверности выявленных различий проводилась статистическая обработка полученных результатов. Параллельное исследование мазков и аспиратов показало, что наиболее информативным является исследование аспиратов. Впоследствии для исследования в РИФ использовали только аспираты.
У 76,4% детей по результатам кожных проб была выявлена сенсибилизация к различным неинфекционным аллергенам (пыльцевые, бытовые, эпидермальные, пищевые). По данным иммунологического обследования более чем у половины (54%) пациентов выявлен повышенный уровень общего IgE.
Таблица 1. Содержание IgE и IL 4 в сыворотке крови 22 больных
| Показатель | В пределах нормы | Повышенное содержание |
| IgE | 10 (45,5%) | 12 (54,5%) |
| IL 4 | 15 (68,2%) | 7 (31,8%) |
Рис. 1. Уровень IL 4 и общего IgE в сыворотке крови у обследованных детей (n = 22)
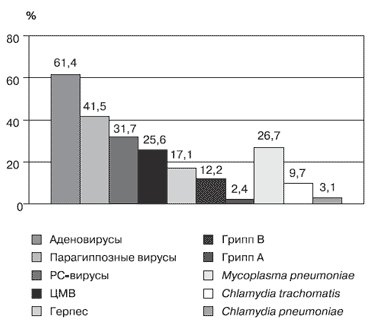
Рис. 2. Частота выявления инфекционных антигенов
Столь частое выявление вирусов в аспиратах у длительно кашляющих детей, среди которых в подавляющем большинстве были больные бронхиальной астмой и другими аллергическими болезнями, не является неожиданным. Ранее, при изучении гуморального противовирусного иммунитета у больных с различными хроническими бронхолегочными заболеваниями и бронхиальной астмой мы выявили значительное превышение уровня антител, существенно более высокую частоту обнаружения антител и частоту обнаружения антител в высоких титрах к большинству использованных в исследовании вирусных антигенов у детей раннего возраста по сравнению с детьми с ОРИ без каких-либо хронических и аллергических болезней [11,12].
Интенсивное антителообразование по отношению к ряду антигенов неродственных возбудителей связано с тем, что у детей с хроническими бронхолегочными болезнями и бронхиальной астмой имеет место более ранняя встреча с широко распространенными возбудителями ОРИ и, соответственно, более массивная антигенная стимуляция при высокой вероятности повторного инфицирования в раннем возрасте. Об этом свидетельствует появление антител в более раннем возрасте у детей с бронхолегочными болезнями и бронхиальной астмой и более высокая частота обнаружения антител.
Частое выявление латентных серотипов аденовирусов в аспиратах длительно кашляющих у детей, 70% которых имели ту или иную патологию со стороны ЛОР-органов, свидетельствует о вирусной персистирующей инфекции в миндалинах и аденоидах. В проведенных ранее исследованиях у детей с бронхиальной астмой и при атопических заболеваниях в реакции бластной трансформации лимфоцитов со специфическими вирусными митогенами [11] и в реакции торможения миграции лейкоцитов с вирусными антигенами [13] было установлено, что у детей с бронхиальной астмой и при атопических заболеваниях имеет место более значительная сенсибилизация к вирусам (аденовирусы, парагрипп, РС-вирус, вирусы гриппа) по сравнению со здоровыми.
Как следует из таблицы, специфические антитела к микоплазменной инфекции и в популяции встречались существенно чаще, чем к хламидийной инфекции, что подтверждает более широкое распространение микоплазменной инфекции.
Следует отметить, что нам не удалось выявить существенных различий в частоте выявления хламидийной и микоплазменной инфекции у детей с затяжным кашлем и у детей без бронхолегочных болезней. Более частое выявление IgG и IgA-антител к Mycoplasma pneumoniae по сравнению с антителами к роду Clamydia может свидетельствовать о том, что инфицирование микоплазмами происходит раньше, чем хламидиями. В проведенном ранее исследовании [11] мы установили, что встреча и инфицирование Mycoplasma pneumoniae происходит в раннем возрасте (до трех лет). В работе В.А. Бобылева [14], посвященной изучению хламидийной инфекции при хронических и рецидивирующих бронхолегочных болезнях у детей было установлено, что инфицирование хламидиями в группе детей с бронхолегочной патологией происходит после трех лет, увеличивается с возрастом и достигает максимальных значений у старшеклассников.
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов: