Гидронефроз у детей: почему не стоит затягивать с обращением к врачу
Когда болеют дети, тяжело вдвойне. К счастью, сегодня многие врожденные патологии поддаются 100% коррекции. К их числу относится и такое тяжелое заболевание мочеполовой системы, как гидронефроз. О том, каким бывает гидронефроз, как его диагностируют и какие современные методики успешно применяют для лечения болезни, проекту «Москва — столица здоровья» рассказал Артур Владимирович Кулаев — детский хирург, уролог-андролог отделения детской урологии и андрологии Морозовской детской больницы.
Что представляет собой гидронефроз?
Гидронефроз — это заболевание почки, которое характеризуется расширением коллекторной системы и истончением ее паренхимы (основной ткани почки). Высокое давление, которое создается в лоханках и чашечках, отрицательно влияет на рабочую часть почки. Истончение паренхимы и ухудшение кровотока внутри нее вызывают нарушение функции почки, и, в итоге, могут привести к ее гибели.
Какие виды заболевания существуют?
Гидронефроз бывает двух видов: врожденный или приобретенный. Когда речь идет о детской урологии, чаще встречается врожденный гидронефроз. Как правило, заболевание вызвано стенозом (сужением) мочеточника в том месте, где он отходит от лоханки, но возможны и другие причины.
Что касается приобретенного гидронефроза, то он появляется в старшем возрасте, когда у детей развивается, например, мочекаменная болезнь. В этом случае нарушение проходимости вызывают конкременты (т. е. камни) в области верхней трети мочеточника. Также в основе приобретенного гидронефроза могут лежать различные онкологические заболевания, например, когда опухоль снаружи почки сдавливает зону отхождения мочеточника от лоханки.
Каковы симптомы гидронефроза?
К сожалению, специфических симптомов гидронефроза не существует. Единственный признак, который может говорить о том, что у ребенка критически расширилась лоханка — так называемый блок почки. Это комплекс симптомов, проявляющийся болью в поясничной области, тошнотой и рвотой. При их наличии следует немедленно обратиться за помощью к врачу, который проведет дифференциальную диагностику.
Как лечат гидронефроз почек у детей?
Мы лечим гидронефроз оперативным путем. Оперативные вмешательства при гидронефрозе делятся на две группы: это лапароскопические операции и открытые. Они направлены на то, чтобы восстановить проходимость мочевых путей, т. е. убрать препятствие, которое не дает моче без проблем оттекать из лоханки в мочеточник. В Морозовской больнице, начиная с 2010 года, отдается предпочтение именно лапароскопическим операциям, при которых травматичность для ребенка минимальна, а следовательно, менее выражен болевой синдром и короче период госпитализации.
Расскажите подробнее, как проходит лапароскопическая операция?
Правильное название операции «лапароскопическая пластика лоханки мочеточника» (или лапароскопическая пиелопластика). Лапароскопическая пиелопластика обладает высокой эффективностью и в данный момент считается золотым стандартом в лечении гидронефроза. Чем она отличается от открытой операции? Открытое оперативное вмешательство при гидронефрозе выполняется при помощи обычных хирургических инструментов: проводится разрез в поясничной области или на животе, а затем из этого разреза осуществляется реконструкция.
При лапароскопической пиелопластике операция проходит практически без крови: мы используем оптику, которую вводим в живот ребенка через 3 небольших прокола, и манипуляторы — специальные лапароскопические инструменты. Далее смотрим на монитор и работаем руками внутри брюшной полости ребенка. Операция выполняется под общей анестезией и может занять от 1,5 до 3 часов, в зависимости от того, как почка располагается по отношению к нашей камере (повернута она или нет и т. п.).
В чем залог успеха оперативного лечения гидронефроза в Морозовской детской клинической больнице?
Если коротко, то я бы выделил три слагаемых успеха: современное оборудование, профессионализм хирургов и мультидисциплинарный подход к лечению. У нас накоплен самый большой опыт из всех российских клиник в лечении гидронефроза с использованием лапароскопических технологий. Мы активно работаем с 3D-лапароскопией. Это уникальное оборудование, которое позволяет хирургу увидеть трехмерную картину и более точно выполнять движения, накладывать швы и делать другие манипуляции. Нам лучше видно и более понятно, что мы делаем, да и трехмерная картина для человеческого глаза более привычна. В итоге риск кровотечений, равно как и других послеоперационных осложнений, сводится практически к нулю.
Насколько операция по поводу гидронефроза у ребенка в Морозовской больнице доступна иногородним?
Все виды лапароскопической пиелопластики в Морозовской больнице выполняются для пациентов бесплатно, вне зависимости от их места жительства. Единственное условие — это наличие полиса ОМС.
Сколько времени уйдет на восстановление ребенка после лапароскопической пиелопластики?
В среднем, 5 — 7 дней. В течение первых суток после операции ребенку прописан постельный режим. Кроме того, пациент находится под круглосуточным наблюдением. Затем на протяжении 2 — 3 дней ребенок получает необходимую антибактериальную и инфузионную терапию (в виде капельниц), после чего его выписывают домой.
В чем на сегодняшний день заключается профилактика гидронефроза у детей?
К сожалению, болезнь нельзя предотвратить с помощью приема лекарств. Пользуясь случаем, я хочу обратиться ко всем родителям, столкнувшимся с проблемой гидронефроза у ребенка: не надо бояться. Просто как можно раньше обратитесь за помощью к профессионалам.
Гидронефроз
Гидронефроз у новорожденных детей, что это?
Как часто у детей встречается гидронефроз?
Причины возникновения гидронефроза.
Нередко, по нашим наблюдениям, отмечается высокое отхождение мочеточника от почечной лоханки и конфликт проксимального отдела мочеточника с добавочной артерией, питающей нижний полюс почки.
Стенка чашечек, лоханки и мочеточника имеет идентичное строение, так как состоит продольного внутреннего и циркулярного наружного слоев гладкой мускулатуры. Сила перистальтических сокращений гладких мышц верхних мочевых путей не велика и координируется парасимпатической нервной системой. В норме, внутрилоханочное давление близко к нулю. Повышение давления при обструкции или рефлюксе приводит к расширению почечных чашечек и лоханки. Выраженность гидронефроза зависит от длительности, тяжести и уровня обструкции. Чем выше уровень обструкции, тем больше повреждается почка. Так, например, обструкция в области пузырно-мочеточникового сегмента при уретерогидронефрозе и обструкция в области ПУС имеет неравнозначное повреждающее воздействие на паренхиму почки. Значение имеет и строение почечной лоханки. Так при внепочечном расположении лоханка легко растягивается, почечные чашечки и паренхима повреждается в меньшей степени.
Гидронефроз начинается с расширения почечных чашечек. В норме форма чашечек вогнутая, но повышение внутрилоханочного давления приводит к уплощению и округлению почечных чашечек. Паренхима, расположенная между чашечками повреждается меньше и является тем резервом, из которого при восстановлении оттока мочи происходит регенерация почечной ткани.
Атрофия почечной ткани при гидронефрозе обусловлена двумя факторами: повышенное давление передается на собирательные трубочки и почечные канальцы. Они расширяются и в итоге атрофируются. Во вторых, атрофия обусловлена ишемией в результате нарушения кровотока в дуговых артериях. Они легко сдавливаются при повышении внутрилоханочного давления. При гистологическом исследовании резецированного ПУС на ряду c признаками хронического воспаления обнаруживают уменьшение числа нервных элементов.
Важно помнить, что расширение чашечно-лоханочной системы может быть не связано с обструкцией мочевых путей (пиелоэктазия), а иметь функциональный характер. Наиболее часто, пиелоэктазия, обусловленная функциональными причинами, наблюдается у детей в возрасте до одного года и не требует оперативной коррекции. Чтобы подтвердить диагноз гидронефроз, обусловленного органической обструкцией в области ПУС (лоханочно-мочеточникового сегмента), проводят сцинтиграфию почек после введения диуретика и пробу Уитакера.
Атрофия почечной паренхимы при гидронефрозе имеет особенности, заключается это в том, что почка, даже при полной обструкции продолжает выделять мочу. При полной обструкции в области ЛМС, через почечные канальцы в лимфатическую систему всасываются растворимые вещества и вода. Давление в лоханки таким образом снижается (менее 6 мм рт ст) и клубочковая фильтрация возобновляется. Замечено, что при одностороннем гидронефрозе функция почки снижается быстрее, чем при двустороннем поражении той же выраженности. По мере нарастания гидронефроза, здоровая почка больше увеличивается (гипертрофируется). В эксперименте показано, что функция почки может восстановиться, даже после четырех недель полной обструкции. Но между тем доказано, что необратимые изменения в паренхиме почки могут развиться и после 7 дней обструкции. Особенно сложно оценить вероятность восстановления функции почки при частичной обструкции как это чаще всего бывает в случае врожденных аномалий (обструктивный уретерогидронефроз, гидронефроз). Установлено, что при одностороннем гидронефрозе, функция второй, здоровой почки возрастает в полтора-два раза; соответственно увеличивается и объем лоханки здоровой почки. Это важно учитывать для того, чтобы не выполнить ненужного пластического оперативного пособия на здоровой почке.
Диагностика гидронефроза у детей.
Клиническая картина зависит от возраста, в котором обнаружен порок. Часть пациентов отмечает болевой синдром, боли без четкой локализации, чаще отмечаются в области живота в виде давления. У детей такие боли часто путают с нарушением желудочно-кишечного тракта. При несвоевременной постановке диагноза, интенсивность боли снижается в виду гибели почечной паренхимы и снижения давления в полости почки. Обструкция, вызванная добавочным нижнеполярным сосудом чаше всего, по нашим наблюдениям, вызывает подобные жалобы. Так как развивается несколько позднее и в раннем детском возрасте практически не диагностируется. По мере прогрессирования и, в особенности при присоединении пиелонефрита, клиническая картина становиться яркой. Появляются интенсивные приступообразные боли в поясничной области, лихорадка. При назначении мочегонных препаратов или инфузионной терапии болевой симптом усиливается. Многие возбудители инфекции мочевых путей (Proteus, Staphylococcus) секретируют уреазу и подщелачивают мочу, щелочная среда способствует образованию камней.
Какие методы диагностики используются для выявления гидронефроза?
Первым и самым эффективным методом диагностики, применяемым еще пренатально, является ультразвуковое исследование. Метод безвреден и является оптимальным для скрининга нарушений уродинамики. Ультразвуковое исследование (УЗИ) позволяет определять нарушение уродинамики плода уже на втором пренатальном скрининговом исследовании. Это способствует раннему выявлению гидронефроза и позволяет выработать правильную тактику ведения пациентов с обструктивной уропатией. Метод УЗИ является эффективным и в период новорожденности во время обследования по поводу гидронефроза и в последующем после проведения оперативной коррекции он позволяет отслеживать результат проведенного лечения. Разработаны методы оценки степени обструкции по данным Ультразвукового исследования с использованием диуретика (фуросемид). Этот метод на ряду с изотопным (нефросцинтиграфия), позволяет правильно поставить показания для оперативного лечения и избегнуть ненужного оперативного лечения при отсутствии органической преграды (обструкции) к оттоку мочи из почечной лоханки.
Помимо ультразвукового метода, используется радиоизотопная диагностика (статическая нефросцинтиграфия и динамическая нефросцинтиграфия).
Не потеряла свою актуальность экскреторная урография. Данный метод обследования при гидронефрозе, наглядно демонстрирует степень расширения полостной системы почки, деформацию ее чашечек в результате склеротических процессов, поддерживаемых хроническим пиелонефритом. Так же, по степени наполнения чашечно-лоханочной системы контрастным препаратом, а так же по темпу его эвакуации в равные временные промежутки мы можем судить о степени обструкции и косвенно об экскреторной функции почки. Экскреторная урография помогает правильно провести дифференциальную диагностику между гидронефрозом при внутрипочечной лоханке и мегакаликозом. Мегакаликоз-это врожденная аномалия почек, связанная с дисплазией мозгового слоя почечной паренхимы. В результате при УЗИ исследовании, а также экскреторной урографии, почка имеет нормальные размеры и ровный контур. Чашки ее значительно расширены и деформированы, сосочки уплощены. Но принципиальное значение в данном случае имеет количество чашечек. Если в нормальной почке количество чашек составляет 7-8. То в почке, с врожденным мегакаликозом, их может быть более двадцати. Неосложненный мегакаликоз в оперативном лечении не нуждается.
В особенно сложных случаях, а именно – гидронефроз, осложненный мочекаменной болезнью, гидронефроз подковообразной почки, либо гидронефроз тазоводистопированной почки, методом выбора является мультиспиральная компьютерная томография (МСКТ) с контрастным усилением. Трехмерная реконструкция помогает оперирующему урологу спланировать операцию с учетом всех анатомических особенностей, избегнуть рисков в связи с аномальным расположением магистральных и дополнительных сосудов почки.
Учитывая частое сочетание гидронефроза с пузырно-мочеточниковым рефлюксом, выполнение микционной цистографии не будет лишним в алгоритме обследования пациента с предполагаемым диагнозом-гидронефроз.
Какие лабораторные данные подтверждают диагноз гидронефроз?
Патогмоничных (характерных только для этого заболевания) изменений сопутствующих гидронефрозу, нет. Но при хронической инфекции мочевых путей и ХПН на фоне двустороннего гидронефроза возможна анемия и повышение уровня азотистых шлаков. На ранних этапах развития гидронефроза, возможна микрогематурия. При присоединении инфекции в ОАМ выявляется лейкоцитурия различной интенсивности и бактерийурия.
Бывает ли гидронефроз у взрослых?
В настоящее время диагноз – гидронефроз в большинстве случаев устанавливают по данным УЗИ еще в пренатальном периоде (до родов). Но, тем не менее, мне не редко приходится оперировать пациентов с врожденным гидронефрозом в уже зрелом возрасте. Хотя это исключение, а правило, это гидронефроз, возникший на фоне мочекаменной болезни (МКБ) при обструкции ПУС камнем. Либо ятрогенное повреждение ПУС (лоханочно-мочеточниковый сегмент) во время уретероскопии и уретероэлитокстракции. Ретроперитонеальный фиброз, может так же служить причиной гидронефроза у взрослых.
Какие осложнения гидронефроза бывают?
Самое частое осложнение при гидронефрозе это пиелонефрит. В детской урологической практике, пиелонефрит сопровождает течение гидронефроза в 87%. На втором и третьем находится почечная гипертония до 43% и нефролитиаз 8.7%.
Пионефроз и склероз почки (нефросклероз) являются крайними проявлениями течения гидронефроза почки.
Что такое пиелоэктазия у детей?
Методы оперативного лечения гидронефроза
Цель хирургического лечения-создать ПУС воронкообразной формы и достаточного диаметра.
В настоящее время разработано более 60 видов операций по поводу гидронефроза. Условно их можно разделить на операции, устраняющие внешние причины гидронефроза без вскрытия лоханки и мочеточника, другие операции ориентированы на восстановление проходимости ПУС и третьи-на создание широкой воронки пельвиоуретерального сегмента. Анализ применения вышеуказанных категорий оперативных пособий выявил, что неудовлетворительные результаты операций наблюдались, в случае если в процессе операции не был удален фиброзно-склеротический пиелоуретеральный сегмент. Таким образом, пиелопластика по Andersen, Hynes в традиционном или лапароскопическом исполнении, является золотым стандартом лечения гидронефроза.
В ряде случаев мы выполняем эту операцию без дополнительного дренирования почки. Но у пациентов младшей возрастной группы мы, как правило, с целью дренирования, устанавливаем мочеточниковый катетер стент. Отсутствие внешнего или внутреннего дренажа, косметический шов на кожную рану, позволяет сократить госпитализацию пациентов после проведенного оперативного вмешательства в нашей клинике до трех дней максимум.
Операции по Калпу и Скардино, Фолею хороши тем, что меньше нарушают кровоснабжение мочеточника, это важно, когда планируется еще и операция на дистальном отделе мочеточника, например при уретерогидронефрозе. Так же эти операции показаны при гидронефрозе подковообразной почки или тазоводистопированной почке, когда при резекции возникает вопрос с натяжением в области анастомоза.
При обструкции ПУС в некоторых клиниках применяют антеградную и ретроградную пиелотомию, с последующим длительным шинированием мочеточника и дренированием почки катетером стент (в том числе и в педиатрической практике). Мы считаем эту операцию показанной у пациентов преклонного возраста или с грубой сопутствующей патологией и совершенно недопустимой в педиатрической практике.
Гистологические и гистохимические исследования показывают, что при восстановлении пассажа мочи у большинства детей, наступает восстановление почечной функции. Поэтому вопрос об удалении почки, как вида оперативного лечения должен ставиться только на основании объективных методов, указывающих на полную потерю функции почки. В ряде случаев показано наложение под контролем УЗИ чрез кожной нефростомы. Через четыре недели необходимо определить клиренс эндогенного креатинина мочи из этой почки, а затем выполнить радиоизотопное исследование. При положительной динамике, следует выполнить пластику лоханки почки.
Реабилитация и исходы лечения гидронефроза.
Лучевая диагностика после операции часто не выявляет улучшения. Но в совокупности с результатом УЗИ можно правильно интерпретировать положительную динамику. Значительное улучшение по данным рентгенологического исследования (экскреторной урографии) отмечается при внепочечном расположении лоханки, когда почечные чашечки деформированы мало. Выполнение оперативного вмешательства, сразу же после установления причины гидронефроза, в возрасте от месяца до одного года, дает наилучшие результаты лечения.
Оценка отдаленных результатов оперативного лечения гидронефроза должна проводиться не ранее чем через три года после операции. Так как наиболее выраженный рост паренхимы (ткани) почки происходит в течение 2-3 лет после восстановления оттока мочи из почечной лоханки.
Возможна ли дистанционная консультация по поводу гидронефроза?
Дистанционное, заочное консультирование пациентов с гидронефрозом или пиелоэктазией мы считаем целесообразным и весьма эффективным методом. Для проведения качественной консультации нам необходимы данные рентгеновского исследования (экскреторная урография), ультразвуковое исследование почек (желательно в динамике), данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность).
Возможно, не все из этого списка обследований у вас имеется, возможно, для постановки диагноза и рекомендаций по тактике лечения, что-то и вовсе не понадобиться. Все это можно легко скорректировать дистанционно по мере поступления вопросов и информации от вас.
Оперирующий в Тюмени уролог, детский уролог-андролог. Кандидат Медицинских Наук, врач высшей категории.
Государственное бюджетное учреждение здравоохранения Тюменской области «Областная клиническая больница №1»
Мочекаменная болезнь (камни в почках и мочеточниках)
Мочекаменная болезнь – одно из самых распространенных урологических заболеваний, проявляющееся образованием камней в почках, мочеточниках и мочевом пузыре. В возникновении мочекаменной болезни может участвовать множество самых разнообразных причин, но основными являются нарушения обменных процессов в организме, а также заболевания и аномалии почек и мочеточников, приводящие к нарушениям оттока мочи.
Любой камень содержит в себе различные виды солей, однако, в зависимости от типа нарушения обмена, какие-то из них преобладают. В связи с этим различают ураты (из кристаллов мочевой кислоты и ее солей), оксалаты (из солей щавелевокислого кальция), фосфаты (соли фосфорного кальция и магния). В некоторых случаях ряд специфических симптомов может указывать на наличие определенного типа камней, однако достоверно определить состав камня можно только после лабораторных исследований. Самолечение с помощью рекламируемых средств, обладающих свойствами «растворять камни» черевато серьезными осложнениями, поэтому лечение должен назначать врач.
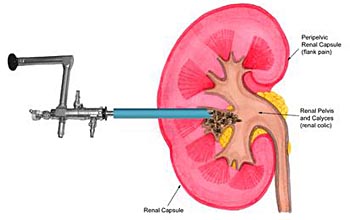
Камни мочеточника и почечная колика
Если происходит миграция камня из почки в мочеточник, что вызывает препятствие оттоку мочи, резкое повышение внутрипочечного давления, перерастяжение почечной капсулы и спазм отдельных мочевых путей, то возникает приступ почечной колики, наиболее характерного симптома мочекаменной болезни. Приступ может продолжаться от нескольких минут до суток и проявляется очень сильной болью в пояснице, человек буквально «не находит себе места», могут появиться тошнота, рвота, отсутствует выделение мочи. При присоединении инфекции возникают ознобы, повышается температура тела.
При наличии камня мочеточника возможно несколько вариантов лечения.
Камни почек
Наличие камней в почках – показание к немедленному назначению лечебных мероприятий. Выбор осуществляется в каждом случае индивидуально.
Коралловидный камень почки
Коралловидный камень – имеет ветвистое строение, за счет роста в полость почечной лоханки, неполный камень заполняет лишь часть почки, может иметь один отрог в чашечку, полный коралловидный камень полностью заполняет почечную лоханку и чашечки.
Основным способом лечения коралловидных камней почки является чрескожное эндоскопическое удаление (чрескожная нефролитолапаксия или нефролитотрипсия чрескожная).
Методы оперативного лечения мочекаменной болезни
Дистанционная литотрипсия (ДЛТ)
Или экстракорпоральная ударно-волновая литотрипсия (ДУВЛ) является дистанционным неинвазивным методом лечения камней в почках и мочеточниках. Метод был разработан в начале 1980-х в ФРГ, и получил широкое распространение с 1983 года, после введения в клиническую практику первого литотриптера. Дистанционная литотрипсия является методом выбора при лечении небольших камней почек и мочеточников.
Литотриптер разрушает камень с помощью сфокусированных, высокой интенсивности акустических импульсов. Действуя на неоднородную структуру камня, сложные поля напряжения вызывают появление трещин и разрушают камень. Для локации и фокусировки используется рентгеновское изображение, усиленное на многих моделях литотриптеров ультразвуковым наведением.
Лечение начинают с воздействия ударных волн наименьшей мощности, первые импульсы подаются с большими интервалами, что позволяет адаптироваться тканям пациента и снижает риск возникновения гематом. Затем мощность и частота импульсов постепенно увеличиваются до значения, необходимого для дробления камня определенной локализации. Ограничением служит болевой порог пациента. Длительность сеанса ДЛТ обычно занимает около одного часа. Лечение считается эффективным, если удалось раздробить камень на фрагменты, легко проходящие через мочеточник и уретру. Для улучшения условий отхождения камней, путем расширения уретры, может быть установлен мочеточниковый стент. Метод может вызвать целый ряд осложнений, так максимальные режимы дробления камней почек могут привести к кровотечениям и почечным гематомам. Ударные волны меньшей интенсивности, оказывая непосредственное повреждающее воздействие на ткани почки, могут привести к повреждению капилляров, почечным паренхиматозным или подкапсулярным кровоизлияниям. В некоторых случаях это может привести к развитию почечной недостаточности, диабета и гипертонии. Общий уровень осложнения ДУВЛ находится в диапазоне 5-20%.
Экстракорпоральная литотрипсия назначается при камнях почек, имеющих диаметр от 4 мм до 1,5 см. При дроблении камней мочеточников, эффективность ДЛТ ниже. Метод не применяется для дробления камней большой плотности (более 900 HU), таких как брушит и оксалат моногидрат. Несомненным преимуществом ДУВЛ является ее неинвазивность, однако при использовании метода отмечается более медленное отхождение камней (осколки могут выводиться в течение нескольких дней или недель), которое сопровождается умеренными болевыми ощущениями. Может возникать частичная или полная закупорка мочевых путей, требующая дополнительного дренирования почки путем установки мочеточникового стента или чрескожной нефростомы.
Собранные пациентом фрагменты конкрементов рекомендуется исследовать.
Чрескожная нефролитотомии или ЧНЛ (также чрескожная пункционная нефролитолапаксия), была впервые проведена в Швеции в 1973 году. Операция стала малотравматичной альтернативой открытой операции на почках. Манипуляции проводятся через прокол кожи поясничной области(без разрезов), через который в почку вводится нефроскоп. Метод позволяет удалять не только микроскопические кристаллы, но и почечные камни средних и больших (коралловидные камни, занимающие всю полость почки) размеров.
Помимо удаления камней, операция позволяет снять приступ почечной колики, остановить кровотечение, устранить обструкцию мочевых путей и провести лечение инфекционно-воспалительных осложнений мочекаменной болезни.
 | |
 Эта операция является разновидностью ЧНЛ и применяется для удаления камней, имеющих небольшие размеры (от 1 до 2,5 см в диаметре), в данном случае эффективность метода достигает 99%. Манипуляции проводятся специальными миниинструментами, что позволяет снизить риск осложнений и сократить период послеоперационного восстановления пациентов. Ограничением для применения мини-перкутанной нефролитотомии является наличие более крупных камней в почках. После проведения стандартной ЧНЛ пациент остается в больнице еще на 5-6 дней. За это время проведятся дополнительные исследования для выявления остаточных камней. При их наличии, не ранее, чем через 2-3 дня после первой операции, проводится повторная нефроскопия через установленный нефростомический дренаж. При полном удалении камней, нефростомическая трубка извлекается и пациент выписывается. Уретерореноскопия. Контактная литотрипсия Уретерореноскопия это эндоскопический осмотр верхних мочевых путей, проводится путем введения эндоскопа (уретрореноскопа) через уретру, мочевой пузырь и устья мочеточников в полость почки. Современные жесткие и гибкие уретерореноскопы очень тонкие (средний диаметр 7.5 F). Кроме того, для выпрямления мочеточника, в начале исследования в него вводится страховая струна, благодаря чему исследование проводится без дополнительного расширения мочеточников. Страховая струна облегчает проведение уретерореноскопа и позволяет в конце операции установить мочеточниковый стент. Благодаря такой технике проведения исследования полностью исключается травмирование мочевых путей. Уретерореноскопия является не только диагностической методикой, после обнаружения камня, под контролем зрения, через эндоскоп к нему подводится лазерный литотриптор и осуществляется дробление. Крупные фрагменты камня затем захватываются корзинкой или щипцами и удаляются. Для удаления камней из средней и нижней чашечек почки, используются гибкие уретероскопы, требующие предварительной установки специальных кожухов (длинные полые трубки). Операция завершается установкой мочеточникового стента (обычно на 7-14 дней) и уретрального катетера на 1 сутки. На 2 сутки после операции пациент выписывается домой. | |











