Инсулин
длительного и короткого действия
Для лечения диабета применяются различные формы инсулина. Для больных с впервые выявленным диабетом первого типа инсулин становится частью повседневной жизни, поскольку он критически важен для регулирования уровня сахара (глюкозы) в крови. Больным диабетом 2 типа, у которых исключительно высокий уровень инсулинорезистентности, или тем, для которых оказались неэффективны таблетки, снижающие уровень глюкозы, также понадобится вводить инсулин.
Виды инсулина обычно разделяют на четыре основные группы:
Наиболее распространенные типы инсулина — инсулин короткого действия и инсулин длительного действия — являются основными при лечении диабета. И инсулин короткого действия, и инсулин длительного действия можно также разделить на нижеследующие группы:
Инсулин короткого действия
Инсулин короткого действия, также известный как нейтральный или регулярный инсулин, обычно принимают перед едой, поскольку для попадания в кровь ему требуется 30 минут. В зависимости от Вашей реакции на инсулин терапевт и (или) Ваша команда по лечению диабета порекомендует Вам, за сколько времени до еды его необходимо принимать.
Инсулин короткого действия: основные факты
Инсулин короткого действия, как и в целом введение инсулина, используется в целях поддержания стабильного уровня сахара (глюкозы) в крови. Инсулин краткосрочного действия специально используется во время приема пищи, потому что скорость достижения им кровотока обеспечивает преобразование глюкозы, получаемой Вами из пищи, в энергию, используемую Вашими клетками. Поскольку время его введения зависит от времени приема пищи, зачастую его вводят с помощью шприц-ручек с инсулином, идеально подходящих для выполнения инъекций на ходу.
Инсулин длительного действия
Инсулин длительного действия: основные факты
Инсулин длительного действия вводится с целью обеспечить непрерывный поток инсулина на протяжении всего дня. То есть он имитирует функцию поджелудочной железы здорового человека, помогая контролировать уровень сахара в крови в периоды отсутствия пищи. Поскольку у него отсутствует период максимальной активности и он продолжает функционировать на протяжении всего дня, важно вводить его каждый день в одно и то же время. Это поможет Вам избегать потенциальных задержек поступления инсулина и предотвратить двойную активность инсулина короткого и длительного действия.
Инсулин длительного действия и ночная гипогликемия
Роль инсулина короткого и длительного действия при использовании базально-болюсного режима
Базально-болюсный режим предполагает, что больной вводит инсулин длительного действия для поддержания уровня сахара (глюкозы) в крови в периоды отсутствия пищи и инсулин короткого действия (регулярный) перед едой для предотвращения скачков уровня сахара в крови после еды. Этот метод часто используется для больных диабетом 1 и 2 типов благодаря гибкости и возможности успешного контроля диабета на протяжении продолжительного времени.
Если Вы желаете обсудить какие-либо аспекты вышеизложенных вопросов со специалистами Medtronic, свяжитесь с нами.
1 Leicestershire diabetes. (February, 2016). Getting started on insulin. Retrieved 6 February, 2016, from http://www.leicestershirediabetes.org.uk/396.html?print
2 Stephen a brunton,. (n.p.). Nocturnal Hypoglycemia: Answering the Challenge With Long-acting Insulin Analogs. Retrieved 6 February, 2016, from http://www.medscape.com/viewarticle/555414
©2017 Medtronic International Trading Sarl. Все права защищены. Контент сайта не может быть использован без разрешения компании Medtronic. MiniMed, Bolus Wizard, SMART GUARD, Enlite и Carelink являются зарегистрированными торговыми марками Medtronic, Inc.
Что делает длинный инсулин
Регистратура: (0152) 44 72 00,
Адрес: 230030, г.Гродно, ул. Болдина, 11
Полная информация и схема проезда



Инсулинотерапия: виды инсулина, схемы инсулинотерапии, правила расчета дозы инсулина.
Определение
Сахарный диабет 1-го типа – это заболевание, обусловленное недостатком инсулина. Инсулин – гормон, который вырабатывается в бета- клетках островков поджелудочной железы. Единственный гормон, снижающий уровень глюкозы в крови!
При сахарном диабете 1-го типа единственный и основной метод лечения – введение инсулина, который восполняет дефицит инсулина.
Взаимодействие инсулина и глюкозы в норме
Для поступления глюкозы в клетку (мышечную, жировую, печеночную) необходим инсулин. Он, как ключ, открывает клетку для глюкозы. Если инсулина нет – клетка останется «голодной».
Виды инсулинов
В применяются только человеческие генноинженерные инсулины и инсулиновые аналоги.
Препараты инсулина короткого действия – пищевые
Препараты инсулина короткого действия
Аналоги человеческого инсулина ультракороткого действия
Препараты инсулина продленного действия (фоновые)
Аналог человеческого инсулина продленного действия
Физиологическая секреция инсулина в норме
Также в ответ на прием пищи происходит выброс дополнительной порции инсулина, чтобы поддержать уровень гликемии в пределах нормы во время приема пищи и после него, что носит название «пищевой секреции». При физической нагрузке потребность в инсулине снижается.
Нормальная секреция инсулина у здоровых людей
Цель заместительной терапии инсулином- добиться нормальных показателей гликемии за счет максимально физиологичного введения инсулина, поддержание состояния углеводного обмена близкого к тому, которое имеется у здорового человека.
На сегодняшний день наиболее физиологичной является интенсивная схема введения инсулина. Интенсивная схема инсулинотерапии – многократное введение инсулина и постоянный контроль уровня гликемии с самостоятельной коррекцией доз вводимого инсулина с учетом уровня гликемии, количества углеводов, физической нагрузки.
Интенсивная схема инсулинотерапии
Интенсифицированная инсулинотерапия с использованием двух инъекций инсулина средней продолжительности действия
Интенсифицированная инсулинотерапия с использованием одной инъекции аналога инсулина длительного действия
«Углеводный коофициент»(УК)
Это количество короткого инсулина вводимого перед едой на 1 ХЕ.
(УК)= равен соотношению дозы короткого инсулина в ЕД за сутки и количества углеводов, принятых с пищей в ХЕ за сутки.,
Этот метод приблизительный, и показатель УК перепроверяется и уточняется в течение первых двух суток в результате постоянного гликемического контроля.
Но это условие выполняется, если уровень гликемии не выше целевого (от6 до 8 ммоль/л).
Диа-арифметика сахарного диабета 1 типа (часть 1)
0.2 кг * Х кг веса = доза Лантуса (или Левемира) в сутки, вводимого вечером в 23.00.
Не надо создавать передозировку продлённого инсулина!
Углеводный коэффициент (УК). Сколько надо инсулина, чтобы усвоить 1 ХЕ еды. Считается по формуле: 12: (500 : СДИ) =Х (углеводный коэффициент)
ХЕ (хлебная единица). Надо бы было поставить этот показатель самым первым. Считается только для углеводов!
1 ХЕ = 12 гр. углеводов, все продукты можно измерить в этом показателе!
Таблицы с ХЕ людям с СД1 надо знать наизусть, как таблицу умножения. Тогда не придётся ограничивать себя в еде, вы сможете правильно ввести короткий инсулин на пищевую нагрузку.
Овощи тоже считаются, всеобщее заблуждение, что овощи можно не переводить в ХЕ. Потребность ХЕ в сутки: 1-3 года – 10-11 ХЕ\сутки, 4-11 лет – 16-17 ХЕ, 12-18 лет и взрослые – 19-21 ХЕ (макс 25 ХЕ).
ЦГ – целевая гликемия. Это индивидуальный показатель для каждого, то есть идеальные показатели сахара крови натощак и еду.
Обычно, натощак 5.0-7.0 ммоль/л – через 2 часа после еды – 5.0-7.8 ммоль/л.
АГ – актуальная гликемия. Это то, что СЕЙЧАС показал ваш глюкометр. Позже нам эти данные понадобятся.
СК – сахар крови. СК надо измерять натощак, после сна, перед чисткой зубов, перед основными приёмами пищи, перед сном, при ощущениях гипогликемии и гипергликемии.
СК утром 5.0-6.5 ммоль/л – значит дозы продленного и короткого инсулинов были вечером введены правильно, коррекция не нужна.
Если СК менее 5.0 ммоль/л более 3-5 дней подряд – это риск гипогликемии, надо снизить базу (Лантус или Левемир) накануне.
СК выше перед обедом – надо увеличить дозу короткого инсулина утром, СК выше перед ужином – увеличить дозу короткого инсулина перед обедом, выше перед сном – увеличить дозу короткого инсулина перед ужином.
Эти инсулины работают ещё 5 часов, это надо учитывать, считая инсулин на следующую еду!
Коррекция инсулина на ЕДУ. Формула такова:
(УК*ХЕ) +(АГ-ЦГ) : ФЧИ –АИ = Х единиц короткого инсулина на данную ЕДУ.
Коррекция высокого сахара.
(АГ-ЦГ): ФЧИ = Х единиц короткого инсулина для нормализации СК. В предыдущей формуле на еду – это всё учитывается!
Время экспозиции инулина. Время от начала введения инсулина до приёма пищи.
СК менее 5.0 ммоль/л – инсулин водится с едой, ниже 4.0 ммоль/л
(3.8 ммоль/л) – купирование гипогликемии, инсулин не вводить.
НЕ ленитесь рассчитать эти индексы для себя, в будущем будет проще!Всё будете делать уже автоматически. Каждый человек индивидуален. Эти расчеты – индивидуальный подход.
Во второй части мы продолжим считать ХЕ и инсулин на ЕДУ, физическую нагрузку разного типа, ОРВИ и т.д.
Что делает длинный инсулин
Регистратура: (0152) 44 72 00,
Адрес: 230030, г.Гродно, ул. Болдина, 11
Полная информация и схема проезда



Коррекция дозы инсулина в зависимости от количества углеводных единиц, физической нагрузки, различных физиологических состояний, при острых заболеваниях, сопутствующей патологии и т.д. Особенности проведения самоконтроля гликемии в вышеуказанных случаях.
«Корригирующая» доза(КД)
При гликемии перед едой, превышающей целевую, к рассчитанной выше дозе добавляется «корригирующая» доза (КД) для понижения гликемии. Для этого необходимо выяснить индивидуальную чувствительность к инсулину (ЧИ), для чего используется формула:
Таким образом, если у больного гликемия 14 ммоль/л (уровень целевой гликемии 8 ммоль/л), с учетом ЧИ величина коррекционной дозы (КД) составит (14 – 8) / 4,1= 1,5. Следовательно, на съеденные 4 ХЕ к расчетным 3 Ед. добавляется еще 1,5 ЕД. Всего, выходит,4,5 ЕД инсулина короткого действия.
Таким образом, система ХЕ как метод подсчета потребляемых углеводов используется у пациентов с СД 1-го типа не с целью ограничения потребления углеводов, а в связи с необходимостью соотносить его с дозами инсулина.
Примеры коррекции доз короткого инсулина (по гликемии перед едой)
Перед приемом пищи уровень сахара в норме. В этом случае вторая составляющая КД (на высокий сахар) будет равна нулю, а величина (УК)первой будет зависеть от количества ХЕ, которые вы употребите в данный прием пищи.
Перед приемом пищи сахар крови повышен (11,4 ммоль/л). В этом случае мы делаем дозу, состоящую из двух компонентов: на снижение высокого сахара и на усвоение углеводов.
Поводом для уменьшения плановой дозы инсулина служит снижение уровня глюкозы до 3,3-3,9 ммоль/л или возникновение гипогликемии.
Рекомендации по коррекции доз инсулина
Устойчивые изменения уровня глюкозы крови в определенное время суток, выявленные по записям в дневнике, могут служить основанием для коррекции доз инсулина и схемы инсулинотерапии. Чтобы убедиться, хватает ли инсулина на еду (болюса), необходимо проверить сахар крови перед едой и через 2–2,5 часа после — колебание гликемии не должны превышать 1,5–2 ммоль/л.
Устойчивые изменения уровня глюкозы крови в определенное время суток
Если уровень глюкозы крови после завтрака обнаруживает тенденцию к повышению, можно несколько увеличить дозу инсулина короткого действия, вводимую перед завтраком.
Наоборот, если уровень глюкозы в интервале между завтраком и обедом снизился и, особенно, если в это время появляются признаки гипогликемии, следует снизить утреннюю дозу инсулина короткого действия.
Подбор вечерней дозы NРH-инсулина
Если возникают ночные гипогликемии, когда в промежутке между 0 и 3 часами ночи уровень базального инсулина выше, чем обычная потребность в нем, то уменьшение дозы пролонгированного инсулина, вводимого перед сном, снижает вероятность возникновения ночной гипогликемии, однако часто приводит к утренней гипергликемии.
Это, в свою очередь, связано с тем, что в ранние утренние часы физиологическая потребность в инсулине резко возрастает («феномен утренней зари»). Нивелировать повышение гликемии в утренние часы можно за счет дополнительного введения короткого или ультракороткого инсулина в 4–5 часов утра.
ГИПЕРГЛИКЕМИЯ НАТОЩАК
Что делать, если у тебя высокий уровень сахара в крови утром натощак, и почему так происходит?
Прежде всего надо найти причину :
1.Недостаточная доза продленного инсулина получена вечером накануне (смотрите по сахару крови среди ночи — гликемия не должна превышать целевую 6–9 ммоль/л).
2.Ночная гипогликемия (проверить сахар в крови в 2 часа ночи).
Доза инсулина продленного действия относительно постоянна. Она подбирается так, чтобы инсулин между приемами пищи удерживал гликемию от повышения и не снижал ее. Эта доза периодически пересматривается на основании данных дневника самоконтроля
Примеры коррекции доз инсулина (сопутствующее заболевание)
Если у больного гипертермия, то дозировка инсулина перед едой должна складываться из двух составляющих: на высокую температуру (10% от суточной дозы короткого инсулина) и на ХЕ, которые вы съедите.
Если перед приемом пищи сахар крови очень высокий и даже есть ацетон, то дозировка инсулина должна складываться из: дозы на погашение сахара (20% от суточной дозы инсулина короткого действия) и на ХЕ, которые вы съедите (вторая составляющая может быть равна нулю).
Основные принципы инсулинотерапии:
Осложнения инсулинотерапии Гипогликемия
Особенно велик риск тяжелой гипогликемии (судорог или комы) у детей младшего возраста, поскольку они неспособны распознать предвестники гипогликемии.
Самая частая причина гипогликемии — передозировка инсулина.
Больные, живущие в тяжелых семейных условиях, и больные в тяжелой депрессии (особенно подростки) могут намеренно вводить чрезмерные дозы инсулина.
Постинъекционные липодистрофии
Часто в местах инъекций инсулина развивается липогипертрофия, обусловленная усилением образования жировой ткани. Липогипертрофия нарушает всасывание инсулина.
Профилактика липодистрофии: частая смена мест инъекций, массаж, физиотерапия
Аллергия к инсулину
Через несколько минут или часов после инъекции инсулина могут наблюдаться местные аллергические реакции (краснота, зуд, отек, уплотнение, ощущение жара).
В редких случаях возможны общие аллергические реакции: крапивница или отек.
Синдром передозировки инсулина
В таких случаях гипергликемию можно предупредить, снижая дозы инсулина.
УЗ «Могилевская городская больница скорой медицинской помощи»
Тема 6. Способы и техника введения инсулина
Инсулин вводится подкожно. Вводить инсулин можно с помощью:
В Республике Беларусь инсулин чаще всего вводится с помощью инсулиновых шприцев.
Объемы инсулиновых шприцев: 0,3 мл, 0,5 мл и 1 мл. На шприц нанесены деления и цифры. Цифры означают количество единиц (от 10 до 100 ЕД). На картинке – шприц объемом 1 мл, в 1 мл – 100 ЕД, одно маленькое деление соответствует 2 ЕД инсулина.
Шприц должен соответствовать концентрации инсулина. Сейчас почти все инсулины с концентрацией 100 ЕД/мл и им соответствуют шприцы 0,1 мл – 10 ЕД (на шприце 1 мл маркировка 100 ЕД; 0,5 мл – 50 ЕД; 0,3 мл – 30 ЕД). Но раньше выпускался инсулин с концентрацией 40 ЕД/мл и для него существовали соответствующие шприцы (40 ЕД – 1 мл). Если в такой шприц набрать инсулин с концентрацией 100 ЕД/мл, то доза будет превышена в 2,5 раза. В нашей стране в настоящее время такие шприцы не выпускаются.
Кроме того, в аналоге инсулина туджео 300 ЕД в мл. Туджео вводится шприц-ручкой. Но если вдруг понадобится вводить туджео шприцем и набрать дозу инсулиновым шприцем на 100 ЕД/мл, то набранная доза будет больше нужной дозы в 3 раза.
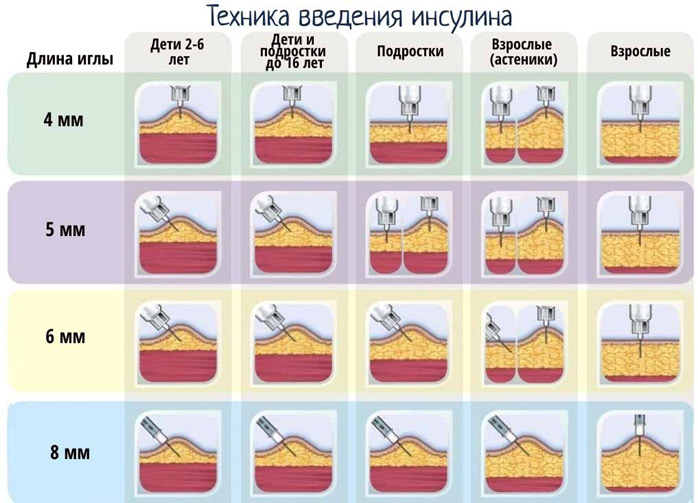
Длина иглы в инсулиновом шприце от 6 до 13 мм. Толщина иглы обозначается буквой «G» (G31 – G26). Чем больше номер, тем тоньше игла (т.е. игла G31 будет тоньше, чем G26).
Выбор оптимальной длины и толщины иголки зависит от индивидуальных параметров организма и подбирается экспериментально.
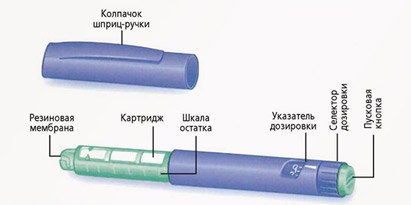
Шприц-ручки
Шприц ручка это устройство, в которое вставляется инсулин в специальных флаконах – картриджах. Устанавливается необходимая доза инсулина и вводится в виде инъекции (укола), как и шприцем. Иглы в шприц-ручках съемные и должны меняться после каждой инъекции инсулина. Иглы являются универсальными и подходят ко всем шприц-ручкам. После инъекции инсулина иглу надо снять. Нельзя хранить ручку с накрученной иглой. Из иглы может подтекать инсулин и в картридж может попадать воздух.
Иглы бывают длиной от 4 до 12 мм и толщиной G32 – G29. Как и в инсулиновом шприце, чем больше номер, тем тоньше игла.
Шприц-ручки бывают одноразовые и многоразовые.
Например, лантус выпускается в виде одноразовой ручки (Лантус СолоСтар) и в картриджах для многоразовой ручки (Лантус Пенфилл).
Одноразовая ручка содержит 300 ЕД инсулина (1 мл – 100 ЕД, в одной ручке 3 мл). Когда инсулин заканчивается, ручка выбрасывается. В многоразовых шприц-ручках вставляется инсулин в сменных картриджах. Один картридж (кроме Туджео) также содержит 300 ЕД инсулина (1 мл – 100 ЕД, 1 картридж – 3 мл). В Туджео в 1 мл содержится 300 ЕД.
В Республике Беларусь инсулин в картриджах выписывается только определенным категориям пациентов, указанным в приказе Минздрава (дети, беременные и др.).
Также ручки бывают электронными и механическими. Еще ручки отличаются по шагу, которым можно вводить инсулин (0,1 ЕД; 0,5 ЕД; 1 ЕД).
Для каждого инсулина – своя шприц-ручка!
Подробнее узнать о шприц-ручках можно на сайте www.test-poloska.ru.
Инъекционный порт
Смысл порта – сокращение количества инъекций. При его использовании выполняется 1 прокол при установке самого айпорта (специальным устройством под кожу вводится канюля), а далее укол инсулина делается не под кожу, а в резиновую мембрану айпорта. Инъекционный порт устанавливается на 72 часа или на 75 инъекций. Канюля айпорта бывает 6 и 9 мм (для детей – 6 мм, для взрослых – 9 мм). В айпорт нельзя одновременно вводить короткий и длинный инсулин. Разница между инъекциями должна быть не менее 60 минут. Причем сначала надо вводить короткий инсулин и только через 60 минут в айпорт можно ввести инсулин длительного действия. После введения в айпорт инсулина длительного действия ввести в него короткий инсулин можно не ранее чем через 3 часа. Поэтому часто инсулин короткого действия вводят в айпорт, а длительного – обычной инъекцией.
Инъекции в мембрану айпорта можно выполнять шприцами и ручками. Но иглы должны быть не менее 6 мм.
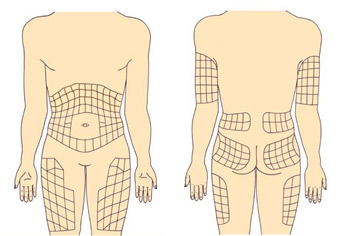
Рекомендуемые места введения инсулина
Инсулин можно вводить в область передненаружной поверхности бедер, ягодицы, наружную поверхность плеч, живот. В области живота инсулин не вводится вокруг зоны пупка (отступить 2 см по диаметру), в область срединной линии живота, от ребер вниз надо отступить 2 см.
В зависимости от того, куда ввели инсулин, отличается время действия генно-инженерного инсулина (аналогов это не касается). Самое быстрое действие инсулина наступает при введении в живот, поэтому в живот вводится инсулин короткого действия. Инсулин длительного действия вводится в бедра, ягодицы.
Вводить в плечи инсулин желательно, только если инъекцию выполняет кто-то другой.
Инсулин будет быстрее всасываться в условиях повышенного кровообращения (после бани, горячего душа, массажа места инъекции, физической нагрузки). Замедляет действие инсулин охлаждение, спазм сосудов, обезвоживание.
Нельзя вводить инсулин в одно и то же место, места введения инсулина необходимо чередовать (левое-правое бедро или плечо, левая – правая половина живота), расстояние между инъекциями инсулина должно быть не менее 2 см. Инсулин не вводится в область рубцов, стрий (растяжек).
Необходимо регулярно осматривать и прощупывать места инъекций. При неправильной технике инъекций (многократные инъекции в одно место, введение холодного инсулина, многократное использование игл и пр.) в местах введения инсулина могут образовываться уплотнения («шишки») – гипертрофическая липодистрофия. Реже в местах введения инсулина может происходить истончение подкожно-жировой клетчатки («впадины») – атрофическая липодистрофия. В места липодистрофий инсулин вводить нельзя! Если ввести инсулин в места липодистрофий, он не будет оказывать действия, также инсулин может там накапливаться и действовать непредсказуемо. В места липодистрофий теряется чувствительность, поэтому часто пациенты вводят туда инсулин, потому что там «небольно». Так делать нельзя.
Техника введения инсулина
Если Вы вводите продленный НПХ-инсулин («мутный» длинный инсулин), то перед употреблением его надо перемешать, перекатывая между ладонями не менее 10 раз (нельзя трясти флакон).
Если инсулин вводится шприцем, то в шприц надо набрать воздух соответственно количеству единиц инсулина (если вводите 10 ЕД инсулина, необходимо набрать 10 ЕД воздуха). Затем ввести набранный воздух из шприца во флакон с инсулином и набрать нужное количество инсулина. Удалить пузырьки воздуха из шприца (иглу вверх, постучать по шприцу), выпустить из шприца лишний воздух и 0,5-1 ЕД инсулина.
Если инсулин вводится шприц-ручкой, то надо набрать и выпустить 0,5-1 ЕД инсулина, держа при этом ручку иглой вверх.
Инъекции выполняются на чистом участке кожи чистыми руками. Если Вы соблюдаете правила личной гигиены, ежедневно принимаете душ, нет необходимости дезинфицировать кожу перед каждым уколом.
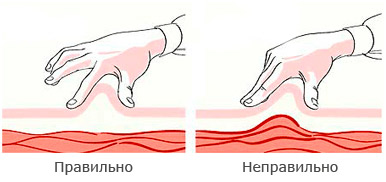
Необходимо сформировать кожную складку (в складку нельзя захватывать мышцы, должна захватываться только кожа). Инъекции инсулина должны осуществляться в подкожный жир, а не внутрикожно или внутримышечно. Складку надо брать двумя пальцами, а не всей кистью (чтобы не захватить мышцы).
Игла вводится в зависимости от толщины подкожно-жировой клетчатки вводится под прямым углом или под углом 45 0 в основание складки, срезом иглы вверх.
После введения иглы надо плавно нажать на поршень шприца или шприц-ручки (шприц-ручку обхватить 4 пальцами, нажимать большим пальцем), ввести инсулин и удерживать шприц под кожей не менее 10 секунд (считать до 20). Чем больше доза, тем дольше надо держать иглу. После этого достать иглу (складку не отпускать!), подождать немного (досчитать до 3) и отпустить складку.
Хранение инсулина
Запас инсулина должен храниться в холодильнике при температуре от 2 до 8 0 С. Инсулин нельзя замораживать! Если инсулин был заморожен, его нельзя использовать. В самолете инсулин нельзя сдавать в багаж, т.к. там он может замерзнуть.
Флакон, из которого вводится инсулин может храниться при комнатной температуре (до 25 0 С) до 4 недель. Следует избегать попадания прямых солнечных лучей на инсулин.
Если инсулин достали из холодильника, он должен находиться при комнатной температуре не менее 1 часа.
В поездках, на пляже запас инсулина надо хранить в специальных термочехлах для хранения инсулина. Также термочехлы надо использовать при отрицательной температуре окружающего воздуха. При отрицательной температуре окружающего воздуха инсулин надо перевозить, положив его ближе к телу, а не в сумке.
Нельзя использовать инсулин при изменении цвета, появлении хлопьев, осадка.
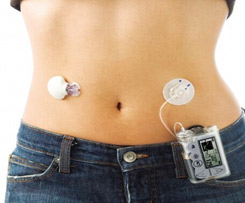
Инсулиновая помпа
Инсулиновая помпа представляет собой устройство, с помощью которого осуществляется постоянная подкожная инфузия инсулина. При этом вводится ультракороткий инсулин с заданной скоростью в качестве базального инсулина и дополнительно вводятся болюсы инсулина на еду.
При этом можно изменять скорость введения базального инсулина по часам (эффективно при синдроме утренней зари), применять различные болюсы введения короткого инсулина (эффективно для компенсации различной еды). Помпа не заменяет мониторинг глюкозы (мониторинг это одна статья расходов, помпа – другая). Также надо понимать, что помпа не является искусственной поджелудочной железой, решение о вводимых дозах инсулина принимает не помпа, а пациент. При использовании помпы надо уметь точно считать углеводы, знать свои коэффициенты. Помпу есть смысл ставить, когда имеется понятие о компенсации диабета. При отсутствии знаний помпа сама по себе не решит проблемы компенсации.
В проводных помпах инсулин находится в специальном резервуаре в помпе. Помпа фиксируется на одежде, на теле подкожно устанавливается канюля (тефлоновая или стальная), инсулин подается от помпы к канюле через специальный катетер. Резервуар, канюлю и катетер надо менять каждые 3 дня.
В Республике Беларусь сертифицированы проводные помпы компании «Медтроник», которые продает компания Zarga, на сайте которой можно ознакомиться с действующими ценами.
Основные проблемы, которые возникают при использовании помпы: