Удвоение почек и мочеточников у детей и некоторые особенности клинических проявлений и лечения
Иодковский К.М., Ковальчук В.И.
Гродненский государственный медицинский университет, Республика Беларусь
К настоящему времени нет единого мнения в способах и методах лечения различных вариантов удвоения верхних мочевых путей [1,4]. Эта патология часто сочетается с эктопией устья, стриктурами и недостаточностью пузырно-уретрального сегмента. Учитывая возможную многовариантность и сочетанность поражения сегментов мочевыводящей системы при этой патологии, многие аспекты проблемы удвоения почек и мочеточников остаются недостаточно изученными и являются предметом дискуссий [3,5].
На основании инструментальных методов исследования, определения функции порочной почки проводились те или иные методы хирургического лечения, которые разделились на 2 группы: органоуносящие (22 больных), включающие нефро- и геминефроуретерэктомию, и органосохраняющие (26 больных) с пластической коррекцией удвоенных мочеточников.
Наши наблюдения совпадают с мнением большинства авторов о том, что патология чаще развивается в добавочном мочеточнике. Так уретерогидронефроз верхней половины наблюдался у 8 (50%) больных с неполным удвоением почек и у 19 (70,4%) с полным удвоением мочевыводящих путей.
Верхняя половина удвоенной почки бывает настолько изменена за счет пиелонефритического процесса или обструкции в пиелоуретральном и пузырно-уретральном сегментах, что паренхима полностью истончается или сморщивается, функция этого сегмента отсутствует даже на отсроченных рентгенограммах ч/з 2-3 часа. На УЗИ определяется только кистозное образование в области верхнего полюса и диагноз можно поставить по экскреторной урографии только на основании косвенных признаков: отсутствие верхних чашек в нижней лоханке, смещение ее вниз, деформация краниальных чашек, асимметрия их, наличие так называемой «немой» зоны между краем лоханки и верхним полюсом почки, увеличение почки.
Из 41 больных, 6 поступили с жалобами на недержание мочи, причем в 5 случаях как днем, так и ночью. В 2 случаях недержание мочи было связанно с эктопией, добавочного мочеточника во влагалище и аномалия была выявлена до операции, ау 1 девочки, оперированной по поводу ПМР, удвоение с внепузырной эктопией мочеточника было выявлено во время оперативного вмешательства.
Выбор способа оперативного лечения удвоения почек зависел от степени поражения паренхимы органа и сопутствующей аномалии мочеточника.
Лечение артериальной гипертензии при неполном удвоении почки
Актуальность. Наследственный характер синдрома хронической артериальной гипертензии (АГ) в настоящее время считается фактом, полностью доказанным данными популяционногенетических, семейно-генеалогических и клинических исследований. Среди причин возникновения реноваскулярной гипертензии, берущей свое начало еще в детском возрасте, особое место занимают врожденные аномалии почек и их сосудов. Самым распространенным вариантом аномалий развития почек является их удвоение, которое встречается у 1 из 150 новорожденных. Удвоенная почка в 12 % случаев сопровождается нефрогенной артериальной гипертензией, возникновение которой связано с особенностями кровоснабжения аномальной почки. И если патология полного удвоения почки хорошо изучена и не представляет диагностических и лечебных трудностей, то особенностям неполно удвоенной почки до настоящего времени внимания уделяется мало.
Пациенты и методы исследования. Под наблюдением находились 127 больных с неполным удвоением почки (56 — в возрасте от 12 до 18 лет, 71 — в возрасте от 19 до 50 лет). У 14 детей обнаружена АГ. У 31 взрослого АГ выявлена еще в детском возрасте. С момента обнаружения АГ эти больные находились на гипотензивной терапии. Из исследования исключались больные гломерулонефритом, интерстициальным нефритом, эндокринопатиями, сопровождающимися АГ, с ХПН. Наряду с общеклиническими и лабораторными исследованиями больным с АГ определяли ренин и альдостерон крови. Проводили УЗИ почек, УЗДГ почечных артерий, экскреторную урографию, рентгеновскую аортоангионефрографию, мультиспиральную компьютерную томографию в режиме ангиоконтрастирования, радиоизотопную ренографию. Проведено гистологическое исследование участков почечной паренхимы верхнего сегмента удвоенной почки.
Результаты. У 45 больных с АГ и неполным удвоением почки при обследовании было обнаружено повышенное содержание плазменного ренина. Рентгенологическое исследование выявило у этих больных наличие добавочных прободных почечных артерий, кровоснабжающих верхний сегмент почки и отходящих не от почечной артерии, а непосредственно от аорты и не проходящих через ворота почки. Эти артерии были истончены, сосудистый рисунок верхнего сегмента почки значительно обеднен по сравнению с нижележащими отделами, что указывало на недостаточное кровоснабжение этого участка почечной паренхимы. С учетом особенностей кровоснабжения почки добавочной прободной артерией, а именно распространение ее только по передней или задней поверхности верхнего сегмента удвоенной почки, и отсутствием ее анастомозов с аркадными артериями почки выполняли резекцию ишемизированного участка верхнего сегмента. После пережатия дисплазированной добавочной прободной артерии он четко проявлялся на передней или задней поверхности верхнего сегмента удвоенной почки. Выполняли плоскостную продольную резекцию этого участка почечной паренхимы. При этом чашечно-лоханочная система почки не повреждалась. Оперировано 12 больных: 7 детей в возрасте от 12 до 15 лет (мальчиков — 3, девочек — 4) и 5 женщин, у которых АГ обнаружена еще в детском возрасте. Все больные получали постоянную гипотензивную терапию. У всех оперированных детей после операции артериальное давление нормализовалось. У 3 женщин артериальное давление нормализовалось, а у 2 значительно снизилось по сравнению с АД до операции. Содержание ренина крови снизилось до нормальных показателей. В сроки от 6 месяцев до 3 лет после операции состояние больных удовлетворительное, АД нормализовалось без приема гипотензивных препаратов.
Выводы
Агенезия и другие редукционные дефекты почки
Общая информация
Краткое описание
Протокол «Агенезия и другие редукционные дефекты почки»
Код по МКБ-10:
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [11 Всесоюзный съезд урологов, Киев, 1978]:
Аномалии количества:
1. Аплазия (односторонняя, двусторонняя).
2. Удвоение почек (полное, неполное).
3. Добавочная почка.
Аномалии величины: гипоплазия.
Аномалии и расположения:
1. Дистопия грудная.
2. Дистопия поясничная.
3. Дистопия подвздошная.
4. Дистопия тазовая.
5. Дистопия перекрестная.
Аномалии взаимоотношения (сращения):
Аномалии структуры
Дисплазия почки:
1. Рудиментарная почка.
2. Карликовая почка.
Кистозные заболевания почек:
1. Мультикистоз.
3. Простые кисты почек (солитарные, мультилокулярные, дермоидные).
Аномалии чашечно-лоханочной системы:
1. Аномалии количества, аплазия лоханки.
2. Удвоение, утроение и т.д. лоханки.
Аномалии структуры:
— полимегакаликс;
Диагностика
Диагностические критерии
Жалобы и анамнез: повышение температуры, боли в области живота, отеки, изменения в анализах мочи.
Физикальное обследование: пальпируется дистопированная в тазу почка, боли в области живота или в проекции почки, пастозность век, лица, признаки хронической интоксикации.
Лабораторные исследования: лейкоцитоз, анемия различной степени, ускоренное СОЭ, бактериурия, лейкоцитурия, эритроцитурия, протеинурия, снижение функции концентрирования.
Инструментальные исследования
Минимум обследования при направлении в стационар:
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Расчет скорости клубочковой фильтрации по формуле Шварца.
4. Определение общего белка, сахара.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
7. ИФА на внутриутробные, зоонозные инфекции.
8. Общий анализ мочи.
9. Посев мочи с отбором колоний.
10. Анализ мочи по Нечипоренко.
11. Анализ мочи по Зимницкому.
12. УЗИ органов брюшной полости.
13. Допплерография сосудов почек.
14. Внутривенная урография.
Дополнительные диагностические мероприятия:
1. Восходящая пиелография.
2. Компьютерная томография почек с контрастом.
3. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы).
Дифференциальный диагноз
Признак
Врожденная гипоплазия почки
Врожденный поликистоз почки
Часто диагностика случайная либо на стадии нарушения почечных функций
На поздних стадиях заболевания
На поздних стадиях заболевания
Дети младшего возраста
Дети старшего возраста
Повышается не всегда
Проявляется при нарастании ХПН
Отставание в физическом развитии
Боли в пояснице, в области проекции почек
Боли в пояснице, в области проекции почек, почечная колика
При инфекции мочевых путей
При инфекции мочевых путей
При присоединении пиелонефрита
Синдром пальпируемой опухоли
Чаще, с постепенным нарастанием
Снижение концентрационной функции почек
Гипо-, изостенурия при проявлениях ХПН и при двустороннем процессе
С возрастом ребенка нарастает
Уменьшение размеров, истончение паренхимы
Увеличение размеров, истончение паренхимы, наличие кист
Допплерография сосудов почек
Нарушение почечного кровотока
С возрастом возрастает нарушение почечного кровотока
Снижение функции почек, уменьшение размеров
Увеличение размеров почек, истончение паренхимы, симптом раздвигания чашечек
Выявляется иногда ПМР в гипоплазированную почку
Лечение
Тактика лечения
Цели лечения:
1. Лечение пиелонефрита и улучшение микроциркуляции почек.
Медикаментозное лечение: антибактерильная терапия с учетом этиологии (цефалоспорины, аминогликозиды, уросептики) симптоматическая и общеукрепляющая терапия.
Профилактические мероприятия:
— санация очагов инфекций;
— вакцинация против гепатита В;
— прием ингибиторов АПФ при признаках артериальной гипертензии.
Дальнейшее ведение: контроль фильтрационной, концентрационной функций почек, анализов мочи, артериального давления, УЗИ почек, контрольное рентгенологическое исследование, вакцинация против вирусного гепатита В.
Основные медикаменты:
2. Гентамицин, бруламицин, 80 мг
3. Фурагин, таб., нитроксалин, таб.
4. Спирт, марля, раствор йод-повидона
5. Декстран, натрия хлорид
7. Тиамин, пиридоксин
9. Бриллиантовый зеленый
10. Устройство для вливания
11. Новокаин, лидокаин
Дополнительные медикаменты:
2. Гепарин, 25000 МЕ, фл.
Основные операционные медикаменты:
2. Раствор йод-повидона, перекиси водорода, раствор 3%
4. Кетгут, шелк, викрил, шт.
5. Перчатки, пластырь
6. Катетеры мочевые, уретральные
Основные медикаменты для анестезии:
2. Шприц 2,0 мл, 10,0 мл, 20,0 мл
4. Раствор натрия хлорида
5. Декстран, декстроза
8. Плазма замороженная
10. Катетер периферический, устройство для вливаний
Индикаторы эффективности лечения:
— улучшение функции почек;
— нормализация артериального давления;
— купирование или уменьшение отеков;
— стабилизация нарушенных функций почек;
— улучшение клинико-лабораторных показателей: снижение азотемии, креатинина, электролитных нарушений, артериальной гипертензии, анемии;
— отсутствие или купирование осложнений.
Госпитализация
Показания для госпитализации: плановое, для уточнения диагноза, определения дальнейшей тактики лечения, купирования воспалительного процесса, определения степени нарушения функций почек.
Особенности обследования пациента уретерогидронефрозом верхней половины удвоенной правой почки
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Уретерогидронефроз при удвоении верхних мочевых путей встречается в 14,6 % наблюдений, при этом более часто поражается верхняя половина почки [1,2]. Скудная симптоматика при врожденном уретерогидронефрозе одной из половин удвоенной почки обусловлена врожденной дисплазией паренхимы, легко подвергающейся атрофии при незначительном давлении [3]. В связи с этим изменения чашечно-лоханочной системы и мочеточника, как правило, диагностируют в зрелом возрасте, когда процесс в паренхиме приобрел необратимый характер.
В настоящее время в диагностике обструктивных врожденных заболеваний верхних мочевых путей предпочтение отдается неинвазивным методам исследований. Наиболее широко используется ультразвуковое исследование. Для уточнения уровня обструкции верхних мочевых путей и в настоящее время достаточно часто прибегают к ретроградной уретеропиелографии и (или) антеградной пиелоуретерографии. Однако оба метода инвазивные и небезопасные; могут осложниться кровотечением в полость мочевых путей, их экзогенным инфицированием или создать предпосылки для манифестации воспаления, обусловленного эндогенной флорой [4]. Эту точку зрения разделяют К.Д. Паникратов и соавт., которые считают, что развитие гнойно-септических осложнений после реконструктивных операций на почках и мочевых путях связано с отсутствием четкой системы в подготовке пациентов к операции, а также с активацией эндогенной и госпитальной инфекции на фоне латентной иммунологической недостаточности. Сегодня при обследовании пациентов с врожденными обструктивными заболеваниями верхних мочевых путей целесообразно применение магнитно-резонансной урографии [8]. Метод неинвазивный и высокоинформативный; позволяет точно диагностировать уровень обструкции и степень дилатации мочевых путей 10. Приводим клиническое наблюдение, когда на основании комплексного обследования без инвазии в мочевые пути удалось установить диагноз и выбрать наиболее рациональную тактику лечения пациента терминальным уретерогидронефрозом верхней половины удвоенной почки.
Клиническое наблюдение
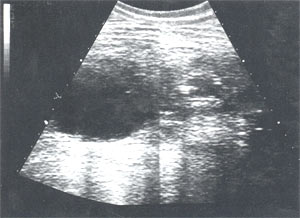
Пациент, 25 лет, поступил в клинику с жалобами на периодические подъемы артериального давления после физической нагрузки до 150/100 мм рт. ст. в течение последних 3 лет. Повышение давления сопровождалось болью в затылочной и лобной областях, головокружением; гипотензивная терапия без эффекта. При доклиническом ультразвуковом исследовании в проекции верхнего сегмента правой почки было выявлено жидкостное образование 7,5 см в диаметре, что было расценено как киста почки.
Анализ крови: л. 5,78х10 9 /л, эр. 4,8х10 12 /л, Нb 154 г/л; СОЭ 10 мм/ч., глк. 86 мг % азот мочевины 14 мг %, креат. 1,0 мг/%. Анализ мочи по Нечипоренко: лейк. 1500/мл, эритр. 250/мл, среда нейтральная. Проба по Зимницкому: уд. вес мочи: 1003-1030 при диурезе 1050 мл. При УЗИ всю верхнюю половину правой почки занимает жидкостное образование 7,8 х 4,8 см, переходящее книзу в более продолговатое образование (мочеточник?) до 2 см в диаметре (рис. 1). Паренхима нижней половины правой почки толщиной 1,8 см, паренхима верхней половины почки не определяется. Левая почка без особенностей. В проекции нижней трети правого мочеточника до впадения в мочевой пузырь прослеживается жидкостное продолговатое образование (мочеточник?) диаметром до 2 см (рис. 2).
Рис. 1. Анэхогенное образование в верхней половине правой почки.
Узи почек: норма и расшифровка результатов
Ультразвуковое исследование почек в большинстве случаев является полноценным и достаточно информативным методом диагностики с целью определения заболевания и назначения адекватного лечения, а так же исключения патологии при скрининговых обследованиях.
Что показывает УЗИ почек?
При ультразвуковом исследовании почек УЗИ-аппарат позволяет определить следующие основные параметры:
Количество
В норме почки являются парным органом, но встречаются аномалии.
Возможно врожденное отсутствие почки – односторонняя аплазия (агенезия), либо утрата парности в результате хирургического удаления. Встречается врожденное удвоение почки, чаще одностороннее.
Аплазия левой почки
Удвоенная почка без признаков обструкции
Расположение
В норме почки расположены на разных уровнях относительно друг друга: правая (D) почка находится на уровне позвонков 12 грудного и 2 поясничного, левая (L) почка – на уровне позвонков 11 грудного и 1 поясничного.
На УЗИ можно выявить опущение почки (нефроптоз) или нетипичную локализацию органа (дистопия), вплоть до расположения в малом тазу.
В норме почка имеет бобовидную форму и ровный наружный контур с четкой визуализацией фиброзной капсулы в виде гиперэхогенной линии.
Размеры
Физиологической норме у взрослого человека соответствуют размеры почек:
Толщина слоя паренхимы – еще один очень важный параметр, в норме составляет 18-25 мм. Этот показатель зависит от возраста пациента: у пожилых людей он может уменьшаться до 11 мм в результате склеротических изменений. Паренхима является функциональной частью почки, в ней расположены структурно-функциональные единицы – нефроны. Увеличение показателя может быть признаком отека или воспаления почки, уменьшение свидетельствует о дистрофии органа.
У детей размеры почек зависят от возраста и роста ребенка. При росте до 80 см измеряются только два параметра – длина и ширина органа. У детей ростом 100 см и выше измеряется и толщина паренхимы.
В норме должна четко выявляться граница почечных пирамидок в паренхиматозном слое: эхогенность пирамидок ниже, чем паренхимы. При гидронефрозе дифференциация между ними отсутствует.
Увеличение размеров почки характерно для острого пиело- или гломерулонефрита, а так же если почка утратила парность и испытывает повышенную функциональную нагрузку.
Эхогенность паренхимы
Этот показатель определяет состояние почечной паренхимы, ее структуру. В норме она однородна.
Эхогенность – это степень интенсивности отражения звуковой волны от тканей: чем плотнее ткань, тем интенсивнее отражение и светлее изображение на мониторе. Ткани с низкой плотностью имеют слабую эхогенность и визуализируются темными участками. Жидкости и воздух анэхогенны.
К примеру, полостную кисту, содержащую жидкость, специалист описывает как анэхогенное образование. Гиперэхогенность характерна для склеротических процессов в почке (гломерулонефрит, диабетическая нефропатия, опухоли, амилоидоз).
Состояние полостной системы почек
Полостная система почек или чашечно-лоханочная система (ЧСЛ) выполняет функцию сбора мочи. На УЗИ могут диагностироваться следующие изменения:
Ультразвуковое изображение расширения полостных систем обеих почек у плода
В норме ЧЛС анэхогенна и не визуализируется. Камни размером 4-5 мм и более в УЗИ-заключении описываются как эхотень, гиперэхогенное включение, эхогенное образование. Наличие песка обозначается как микрокалькулез почек.
Состояние почечного кровотока
Для визуализации почечных кровеносных сосудов используют дуплексное сканирование (или допплерографию), при котором УЗИ-сканер выдает информацию в виде цветного изображения или спектрального графика. Методика является неинвазивной и безболезненной.
Исследование позволяет определить состояние сосудистой стенки, наличие внутрисосудистых обструкций и стенозов, определить скорость кровотока. В норме скорость может колебаться от 50 до 150 см/сек.
На цветовой схеме нормальными считаются темные тона. Яркий цвет фиксирует ускоренный кровоток и свидетельствует о наличии стеноза, основным признаком которого считается усиление кровотока в почечной артерии больше 200 см/сек.
Определяется индекс сопротивления кровотока или индекс резистентности, который напрямую зависит от возраста пациента: чем старше, тем выше скорость кровотока и выше индекс. В норме индекс сопротивления для почечной артерии – 0,7, для междолевых артерий – 0,34-0,74.
Кто проводит расшифровку результатов?
Расшифровку ультразвукового исследования почек должен проводить врач-уролог. К словесному заключению обычно прилагается фото УЗИ или сонограмма, где стрелками отмечается место выявленных патологических изменений.
При обнаружении опухолей или сосудистых изменений неплохо, если будет прилагаться видео УЗИ.
Какие заболевания выявляет УЗИ почек?
Ультразвуковая диагностика наиболее информативна относительно следующих почечных заболеваний и синдромов:
Если в заключении УЗИ почек значится «выраженный пневматоз кишечника», это означает неинформативность обследования по причине метеоризма и в этом случае УЗИ придется повторить после подготовки (употребление ветрогонных препаратов).